Анализ на сахарный диабет и несахарный диабет

Типичные признаки несахарного диабета – неутолимая жажда и повышенное выделение мочи. Существует центральная форма с дефицитом антидиуретического гормона, причина – поражение гипоталамуса или гипофиза. При почечных заболеваниях гормон вырабатывается в достаточном количестве, но к нему отсутствует чувствительность рецепторов конечной части почечных канальцев.
Биохимический анализ крови покажет наиболее важные лабораторные признаки несахарного диабета:
- повышеное содержание осмотически активных соединений более 300 мОсм на 1 кг веса плазмы крови;
- содержание натрия превышает нормальные показатели;
- при центральной форме снижен антидиуретический гормон.
Показатели в норме
Концентрация глюкозы натощак не превышает физиологические пределы, что позволяет отличить несахарный диабет от сахарного.
За сутки выделяется мочи от 3 до 20 литров. При этом ее плотность ниже 1005 г/л. Показательной является проба по Зимницкому: больному выдается 8 промаркированных емкостей, в каждую из которых он на протяжении 3-х часов в сутки собирает мочу. В полученных порциях при несахарном диабете обнаруживают стабильно низкую плотность – гипоизостенурию.
При удовлетворительном состоянии пациента и суточном выделении мочи менее 8 литров может быть проведена проба с ограничением приема жидкости (сухоядением). Перед началом исследований берут анализы крови и мочи. Затем больной в первые 8 часов не должен принимать жидкость, употреблять сахар, мучные изделия, разрешено есть нежирное мясо, яйца, рыбу и черный хлеб. Затем тест продолжается только то время, пока пациент может обойтись без воды.
Цель такой диагностики – получение наиболее концентрированной порции мочи. Больной после ужина в 18-19 часов перестает пить, а наутро сдает кровь и мочу. При тяжелых формах болезни исследование проводится только в стационарных условиях, так как могут появиться показания для прекращения диагностики. Проба считается положительной, если после периода сухоядения снизился вес тела от 3%, моча осталась с низкой концентрацией и удельным весом.
Для того, чтобы отличить центральный несахарный диабет от почечного, проводится тест с вазопрессином. Больной полностью опорожняет мочевой пузырь, затем ему дают 5 мкг десмопрессина в аэрозоле, назальных каплях или 0,2 мг в таблетках. Пить в это время уже можно, но объем выпитой жидкости не должен быть больше, чем выделяемой мочи.
Через 60 минут и 4 часа моча собирается в контейнер и сдается для определения осмоляльности. Если десмопрессин повысил концентрацию мочи на 50 и более процентов, то причина диабета – это нарушение образования вазопрессина в головном мозге. При психогенных изменениях этот показатель не выше 10%, а при почечной патологии анализы не изменяются.
Инструментальная диагностика несахарного диабета включает: рентгенологическое исследование, КТ, МРТ.
Дифференциальная диагностика помогает отличить сахарный и несахарный диабет, а также психогенную жажду. В пользу сахарного диабета свидетельствуют:
- прием около 2-3 литров воды в день (при несахарном ̶ от 3 до 15);
- повышение содержания глюкозы крови, наличие ее в моче (при превышении почечного порога);
- моча с высокой плотностью;
- тесты с сухоядением и аналогом вазопрессина отрицательные, положительный только глюкозотолерантный тест.
О психогенной жажде говорит прием около 20 литров воды, тесты с ограничением жидкости и введением аналога вазопрессина.
Путем опроса исключают или подтверждают неконтролируемый прием мочегонных препаратов, в том числе и растительного происхождения, применение медикаментов, которые тормозят образование вазопрессина: солей лития, карбамазепина.
При помощи УЗИ, анализов крови на показатели мочевины, креатинина, пробы Реберга и анализа мочи исключают почечную недостаточность. Бывает необходимо назначение экскреторной урографии для изучения работы почек.
Читайте подробнее в нашей статье о диагностике несахарного диабета.
Какие анализы необходимо сдать при подозрении на заболевание?
Типичные признаки несахарного диабета – неутолимая жажда и повышенное выделение мочи ̶ обычно не оставляют сомнений в наличии этого заболевания. Часто даже на приеме у врача пациент не может оторваться от бутылки с водой. Обследование назначается для подтверждения болезни, определения степени ее тяжести и исключения похожих патологий.
Для выбора метода лечения крайне важно также установить происхождение нарушений водного обмена. Существует центральная форма с дефицитом антидиуретического гормона. Ее причина состоит в поражении гипоталамуса или гипофиза. При почечных заболеваниях гормон вырабатывается в достаточном количестве, но к нему отсутствует чувствительность рецепторов конечной части почечных канальцев.
Рекомендуем прочитать статью о несахарном диабете. Из нее вы узнаете о причинах возникновения несахарного диабета, какой гормон может спровоцировать почечную болезнь, симптомах и осложнениях несахарного диабета у женщин и мужчин, а также о методах диагностики и лечении несахарного диабета.
А здесь подробнее о лечении несахарного диабета.
Биохимический анализ крови
Наиболее важные лабораторные признаки несахарного диабета:
- повышена осмоляльность (содержание осмотически активных соединений) более 300 мОсм на 1 кг веса плазмы крови;
- содержание натрия превышает нормальные показатели;
- снижен антидиуретический гормон (при центральной форме).
Концентрация глюкозы натощак не превышает физиологические пределы, что позволяет отличить несахарный диабет от сахарного.
Анализ мочи, ее удельный вес, плотность
При заболевании за сутки выделяется от 3 до 20 литров мочи. При этом ее плотность ниже 1005 г/л. Показательной является проба по Зимницкому. Больному выдается 8 промаркированных емкостей, в каждую из которых он на протяжении 3-х часов в течение суток собирает мочу. В полученных порциях при несахарном диабете обнаруживают стабильно низкую плотность – гипоизостенурия. Этот признак встречается и при хронической почечной недостаточности.
Проба с сухоядением
Бывают ситуации, когда при обычных методах исследования не удается установить заболевание. Поэтому при удовлетворительном состоянии пациента и суточном выделении мочи менее 8 литров может быть проведена проба с ограничением приема жидкости.
Перед началом исследований берут анализы крови и мочи. Затем больной в первые 8 часов не должен принимать жидкость, употреблять сахар, мучные изделия, разрешено есть нежирное мясо, яйца, рыбу и черный хлеб. Затем тест продолжается только то время, пока пациент может обойтись без воды.
Цель такой диагностики – получение наиболее концентрированной порции мочи. Обычно перерыв в приеме воды совпадает с ночным сном. Больной после ужина в 18-19 часов перестает пить, а наутро сдает кровь и мочу. При тяжелых формах болезни исследование проводится только в стационарных условиях, так как могут появиться показания для прекращения диагностики:
- снижение массы тела более 5%;
- головокружение, головная боль;
- подташнивание, позывы на рвоту;
- невыносимая жажда.
При несахарном диабете проба считается положительной, если после периода исключения жидкости вес тела снизился от 3%, моча осталась с низкой концентрацией и удельным весом.
Эффективность тестов с вазопрессином
После пробы с сухоядением проводится исследование, которое помогает отличить центральный несахарный диабет от почечного. Больной полностью опорожняет мочевой пузырь, затем ему дают 5 мкг десмопрессина в аэрозольной форме, назальных каплях или 0,2 мг в таблетках. Пить в это время уже можно, но объем выпитой жидкости не должен быть больше, чем выделяемой мочи.
Через 60 минут и 4 часа моча собирается в контейнер и сдается для определения осмоляльности. Если десмопрессин повысил концентрацию мочи на 50 и более процентов, то причина диабета – это нарушение образования вазопрессина в головном мозге. При психогенных изменениях этот показатель не выше 10%, а при почечной патологии после введения препарата анализы не изменяются.
Инструментальная диагностика несахарного диабета
Для исключения или подтверждения опухолевого процесса в области гипофиза или гипоталамуса назначают:
- рентгенологическое исследование;
- компьютерную томографию;
- магнитно-резонансную томографию.
Наиболее информативной признан последний вид диагностики. Задняя доля гипофиза на томограмме здорового человека имеет вид яркого полумесяца, это вызвано наличием в нем пузырьков, заполненных антидиуретическим гормоном. Если несахарный диабет связан с патологией нейрогипофиза, то свечения нет или оно слабое. Примерно такие же изменения бывают и при обильном выделении вазопрессина в стадии декомпенсированного сахарного диабета.
МРТ головного мозга
Опухоль в гипоталамо-гипофизарной зоне при МРТ обнаруживают примерно у 42% пациентов с несахарным диабетом, примерно у такого же количество не удается установить причину болезни (идиопатическая форма). Имеется предположение, что у них есть также новообразование, но его невозможно выявить современными методами из-за крайне малых размеров.
Также высказывается гипотеза о хроническом воспалении аутоиммунного или инфекционного происхождения и сдавлении ножки гипофиза образованным инфильтратом.
Поэтому всем пациентам с неустановленной причиной центрального несахарного диабета важно проходить томографию не реже одного раза в год для наблюдения за состоянием зоны гипофиза и гипоталамуса в динамике.
Норма гипофиза на МРТ
Дифференциальная диагностика
Наиболее часто приходится отличать сахарный и несахарный диабет, а также психогенную жажду. При всех этих болезнях есть похожие признаки: пациент пьет очень много воды и выделяет большое количество мочи. В пользу сахарного диабета свидетельствуют:
- прием около 2-3 литров воды в день (при несахарном ̶ от 3 до 15);
- повышение содержания глюкозы в крови, наличие ее в моче (при превышении почечного порога);
- моча с высокой плотностью;
- тесты с сухоядением и аналогом вазопрессина отрицательные, положительный глюкозотолерантный тест.
О том, что у пациента жажда психогенная говорит прием около 20 литров воды, так как это не связано с поддержанием водного баланса. Подтверждают диагноз и отрицательные тесты с ограничением воды и введением аналога вазопрессина.
Путем опроса пациента необходимо исключить неконтролируемый прием мочегонных препаратов, в том числе и растительного происхождения (лекарственные чаи, биодобавки), применения медикаментов, которые тормозят образование вазопрессина: солей лития, карбамазепина.
При помощи УЗИ, анализов крови на показатели мочевины, креатинина, пробы Реберга и анализа мочи исключают почечную недостаточность. Также бывает необходимо назначение экскреторной урографии для изучения работы почек.
Рекомендуем прочитать статью о несахарном диабете у детей. Из нее вы узнаете о причинах развития несахарного диабета у детей, признаках и симптомах заболевания, а также о методах диагностики и лечения несахарного диабета у детей.
А здесь подробнее о том, что будет после удаления аденомы гипофиза.
При диагностике несахарного диабета нужно подтвердить наличие низкой плотности мочи, повышение суточного диуреза, избыток натрия, высокой осмоляльности крови. Для определения причины наиболее информативна МРТ, она помогает выявить опухолевый процесс. Чтобы отличить заболевание от похожих на него по клиническим проявлениям, проводятся пробы с сухоядением и вазопрессином. Они также помогают в дифференциальной диагностике почечной и центральной формы болезни.
Полезное видео
Смотрите на видео о несахарном диабете:
Источник
Дата публикации 11 октября 2019Обновлено 3 декабря 2020
Определение болезни. Причины заболевания
Несахарный диабет — это заболевание, при котором почки перестают концентрировать жидкость (всасывать её и возвращать обратно в кровоток). Болезнь сопровождается выделением большого объёма неконцентрированной мочи, а также сильным чувством жажды.
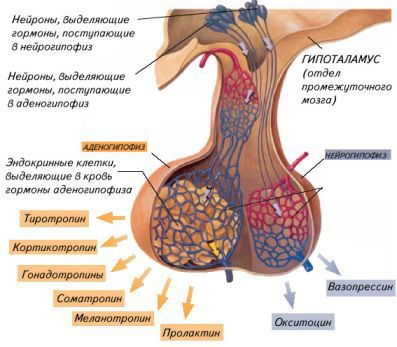
Этот тип диабета связан с гормоном вазопрессином (антидиуретическим гормоном), регулирующим способность почек концентрировать мочу. Он синтезируется нервными клетками переднего гипоталамуса и выделяется в кровь нейрогипофизом — задней долей гипофиза, одной из главных эндокринных желёз.
Снижение продукции вазопрессина (при центральном несахарном диабете) или нечувствительность рецепторов почек к нему (при нефрогенном несахарном диабете) лежат в основе заболевания.
Эпидемиология
Центральный несахарный диабет встречается со средней частотой 1:25 000. Болезнь может выявляться в любом возрасте, однако чаще развивается в интервале от 20 до 40 лет, поражает мужчин и женщин одинаково часто [2].
Этиология
Причины заболевания не всегда удаётся выяснить точно. К заболеванию могут приводить как генетические причины, так инфекционные заболевания или воспалительные процессы.
Наследственный, или первичный, сахарный диабет
Наследственные формы центрального несахарного диабета, вызванные генетическими причинами, встречаются не более чем в 30 % случаев. Остальные случаи приходятся на приобретённый, или вторичный, несахарный диабет.
Приобретённый, или вторичный, сахарный диабет
Выделяют следующие возможные причины приобретённого центрального несахарного диабета:
- аутоиммунные процессы, обусловленные агрессией иммунной системы против клеток, продуцирующих вазопрессин;
- инфекционные заболевани — грипп, ветряная оспа, эпидемический паротит, коклюш, ВИЧ, среди хронических – тонзиллит и другие очаговые инфекции носоглотки;
- опухоли гипофизарной области;
- нейроинфекции — менингит, энцефалит, нейросифилис, полиомиелит;
- инфаркт нейрогипофиза, перекрут ножки гипофиза (синдром Шиена);
- лейкемия;
- черепно-мозговая травма — черепно-мозговые травмы, сопровождаемые травмой нейрогипофиза, гипоталамуса, ножки гипофиза;
- оперативные вмешательства — операции на гипоталамо-гипофизарной области (макроанедома, акромегалия – соматотропинома), после трансназальной аденомэктомии несахарный диабет встречается в 7,2 % случаев [3].
У детей ошибочно принимать первичный энурез за признак несахарного диабета, так как ночное недержание мочи в большинстве случаев проходит с возрастом
Причины нефрогенного несахарного диабета:
- наследственные (генетические), чаще встречаются у мужчин;
- почечная недостаточность.
Если причину несахарного диабета выяснить не удаётся, говорят об идиопатическом несахарном диабете.
Несахарный диабет развивается стремительно, первый раз проявляется спонтанно на фоне относительного или полного здоровья. Ранних симптомов, предвещающих скорое начало заболевания, не существует.
Врождённые формы несахарного диабета встречаются редко. У детей до 1 года диагностика затруднена, так как ранний возраст в целом характеризуется незрелостью почек.
Группа риска
В неё входят пациенты, имеющие отягощённую наследственность по несахарному диабету, множественные черепно-мозговые травмы, особенно тяжёлые и требующие госпитализации, опухоли гипофиза (пролактинома, соматотропинома и др.).
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы несахарного диабета
В основе данного заболевания лежит синдром полидипсии (неестественной, неутолимой жажды) и полиурии (образования мочи в больших количествах). Он проявляется следующими симптомами:
- жажда, заставляющая человека выпивать огромное количество жидкости, до 18 литров в сутки. Характерно предпочтение больными простой холодной (ледяной) воды. Пациент за один раз не напивается 1-2 стаканами воды;
- выделение мочи более 3 литров в сутки;
- учащённое мочеиспускание большими порциями мочи (до 2,5 литров) по 10-15 раз в сутки;
- сухость кожи и слизистых;
- низкое артериальное давление;
- учащённое сердцебиение;
- общая слабость;
- задержки стула, нарушения работы желудочно-кишечного тракта (связано с растяжением желудка большими объёмами воды).

В норме секреция вазопрессина в ночной период резко возрастает, благодаря чему концентрирующая функция почек тоже возрастает, урежается мочеиспускание, и человек не встаёт ночью мочиться. А вот симптомы несахарного диабета не зависят от времени суток: жажда и учащённое мочеиспускание выражены так же сильно ночью, как и в дневные часы.
Из-за постоянной жажды и частого мочеиспускания нарушается сон, привычный образ жизни, ухудшается её качество. При средней и тяжёлой степени несахарного диабета человек не может надолго отлучиться из дома, не может выспаться, его беспокоит постоянная усталость. При лёгких формах пациент привыкает часто пить и мочиться, поэтому не предъявляет жалоб.
Симптомы несахарного диабета схожи у мужчин и женщин. Симптомы нарушения половой сфере могут возникать, если патологический процесс захватывает переднюю долю гипофиза. Изолированный дефицит вазопрессина таких нарушений не вызывает, поскольку он не относится к гормонам, регулирующим половую функцию.
Симптомы несахарного диабета у детей
- тяжёлые влажные подгузники;
- ночное недержание мочи;
- проблемы со сном;
- высокая температура;
- рвота;
- запор;
- задержка роста;
- потеря веса [11].
У детей мочеиспускание происходит чаще, поскольку у них меньше объём мочевого пузыря. Однако тревожным признаком и поводом обратиться к детскому эндокринологу является мочеиспускание чаще 10 раз в день [12].
При несахарном диабете, возникшем после нейрохирургических вмешательств или травмы головы, могут присоединяться симптомы дефицита других гормонов гипофиза:
- тиреотропного гормона (клиника гипотиреоза: сухость кожи, сильная слабость, отёки, сонливость, заторможенность);
- адренокортикотропного гормона (проявления надпочечниковой недостаточности);
- гонадотропинов (нарушения репродуктивной функции).
Существует крайне редкое генетическое заболевание — синдром Вольфрама (DIDMOAD – diabetes insipidus, diabetes mellitus, optic atrophy, deafness), передающееся аутосомно-рецессивно. Это сочетание сахарного диабета 1 типа, центрального несахарного диабета, глухоты (не у всех пациентов) и атрофии зрительных нервов. Соответственно, симптомы этого состояния будут включать симптомы сахарного и несахарного диабетов, глухоту и слепоту. Часто такие больные страдают психическими расстройствами [12].
Патогенез несахарного диабета
Секреция вазопрессина напрямую зависит от осмолярности всех растворённых частиц плазмы (суммарной концентрации натрия, глюкозы, калия, мочевины), объёма циркулирующей крови и артериального давления. Колебания осмолярного состава крови более чем на 1 % от исходного чётко улавливается осморецепторами, расположенными в гипоталамусе. В норме повышение осмолярности крови (повышение уровня натрия) стимулирует выделение в кровоток вазопрессина для удержания жидкости в организме. Снижение осмолярности плазмы, вызванное приёмом избыточного количества жидкости, подавляет секрецию вазопрессина.
В физиологических условиях осмолярность плазмы находится в пределах 282–295 мосм/л. Главный физиологический эффект вазопрессина заключается в стимуляции обратного всасывания воды в собирательных канальцах почек. В клетках канальцев вазопрессин действует через так называемые V2-рецепторы: эти рецепторы в норме реагируют на воздействие вазопрессина встраиванием водных каналов (аквапоринов) в мембрану клеток канальцев, благодаря чему через эти каналы происходит обратный ток воды (реабсорбция) обратно в кровяное русло. В результате моча выделяется концентрированной [4].
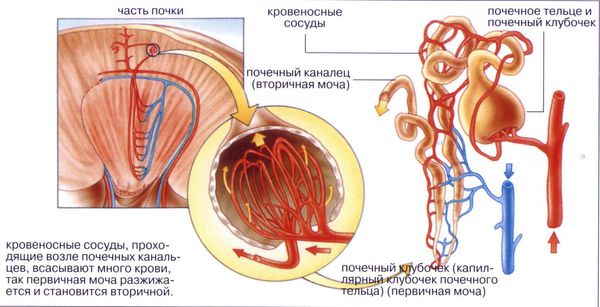
Отсутствие или снижение воздействия вазопрессина на V2-рецепторы почек и является основой патогенеза несахарного диабета: обратное всасывание воды не происходит, организм теряет слишком много воды через очень разведённую мочу, кровь концентрируется, повышается уровень натрия в крови, через воздействие на осморецепторы появляется чувство жажды, заставляющее человека пить больше воды.
Классификация и стадии развития несахарного диабета
Различают три основных типа несахарного диабета: центральный, почечный, гестационный.
Центральный несахарный диабет
Бывает гипоталамический или гипофизарный. Заболевание связано с нарушением продукции вазопрессина.
Почечный несахарный диабет
Другие названия — нефрогенный, вазопрессин-резистентный. При заболевании почки оказываются нечувствительны к действию вазопрессина. Паталогия может быть как наследственной, так и приобретённой в результате приёма лекарств или как осложнение после других заболеваний, в частности болезней почек и эндокринных заболеваний. При нефрогенном типе несахарного диабета нарушается строение мозгового вещества или дистальных нефронов и, как следствие, концентрационная способность мочи.
Гестационный несахарный диабет
Возникает у женщин во время беременности. Это транзиторное состояние, связанное с ускорением метаболизма вазопрессина: вазопрессин вследствие особенностей гормональных перестроек быстро разрушается, а нейрогипофиз не успевает восполнить возрастающую потребность [5];
Отдельно выделяют функциональный несахарный диабет, который возникает у детей до года, обусловлен незрелостью концентрационного механизма почек.
Следует отличать несахарный диабет от первичной полидипсии — патологической жажды или компульсивного желания пить (психогенная полидипсия), которые подавляют физиологическую секрецию вазопрессина, что приводит к симптомам несахарного диабета. При искусственном обезвоживании организма производство вазопрессина восстанавливается.
По тяжести течения выделяют несколько форм:
- лёгкая (выделение до 6–8 л мочи в сутки);
- средняя (выделение 8–14 л мочи в сутки);
- тяжёлая (выделение более 14 л мочи в сутки).
Центральный (гипофизарный) несахарный диабет, возникающий из-за острой инфекции или травмы, обычно проявляется сразу после воздействия причинного фактора или спустя 2–4 недели. Хронические инфекционные заболевания вызывают несахарный диабет, как правило, спустя 1–2 года [6].
Осложнения несахарного диабета
У ряда пациентов с несахарным диабетом и нарушением чувства жажды при отсутствии своевременного приёма жидкости может развиться обезвоживание. Учитывая то, что головной мозг практически на 80 % состоит из воды, такое состояние приводит к уменьшению его объёма в черепе, из-за чего происходят кровотечения в ткани и оболочках мозга. Всё это очень негативно сказывается на функции центральной нервной системы, могут развиваться ступор, судороги и кома.
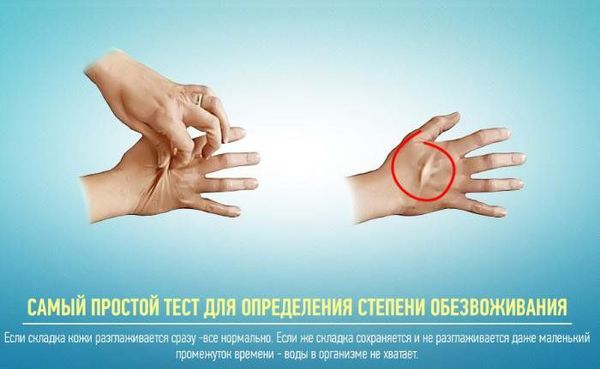
К счастью, у пациентов с сохранёнными механизмами восприятия жажды эти угрожающие жизни проявления гипернатриемии (повышения уровня натрия крови) обычно не происходят, и само по себе отсутствие вазопрессина не опасно, если вовремя утоляется жажда. Опасными считаются случаи, когда в силу возрастных изменений или нарушений сознания пациент не может вовремя отреагировать на жажду [3].
При данной патологии осложнений, связанных с избыточным потреблением жидкости, не развивается, так как из-за особенностей патогенеза заболевания вода практически не задерживается в организме.
Диагностика несахарного диабета
Показания к консультациям специалистов
- пациент испытывает жажду и потребляет большое количество жидкости (более 3 литров в сутки чистой питьевой воды);
- учащенного ночного мочеиспускания (более 1 раза) большими порциями мочи;
- сухость во рту;
- потеря веса.
Какие анализы необходимо сдать при подозрении на заболевание
Диагностика несахарного диабета выполняется в несколько этапов:
I этап. Врач собирает жалобы и анамнез. Если они соответствуют клинике несахарного диабета, то назначаются: анализ мочи для подсчёта выделяемой жидкости за сутки, определение удельной плотности всех порций мочи за сутки (проба по Зимницкому), определение осмолярности мочи. Поводом заподозрить наличие несахарного диабета является подтверждение гипотонической полиурии:
- постоянное выделение мочи более 3 литров в сутки (или более 40 мл на 1 кг массы тела);
- низкая удельная плотность мочи по Зимницкому.
II этап. После подтверждения гипотонической полиурии требуется исключение других её причин.
Для этого проводится дифференциальная диагностика со следующими заболеваниями:
- сахарный диабет (исследуется уровень глюкозы);
- гиперпаратиреоз (сдаются анализы на паратиреоидный гормон, кальций, фосфор);
- почечная недостаточность (исследуется скорость клубочковой фильтрации, проводится УЗИ почек).
III этап. После исключения вышеперечисленных состояний определяется осмолярность крови и мочи: гиперосмолярность крови более 300 мОсм/кг в сочетании с низкой осмолярностью мочи менее 300 мОсм/кг соответствует диагнозу несахарного диабета.
IV этап. Необходим в сомнительных случаях, требующих дифференциального диагноза: проводится проба с сухоядением (тест с ограничением жидкости) — исследование изменений осмолярности плазмы и мочи пациента на фоне ограничения его в жидкости (разрешается есть твёрдую пищу). Проводится в стационарных условиях для исключения первичной полидипсии (не связанной с несахарным диабетом). При несахарном диабете быстро наступает обезвоживание, подтверждаемое резким нарастанием осмолярности крови.
Эффективность тестов с вазопрессином
Затем проводится тест с десмопрессином (синтетическим аналогом вазопрессина): при введении в организм лекарства через 2-4 часа наступает резкое улучшение самочувствия и повышение концентрации мочи [2]. Тест информативен и часто применяется при диагностике несахарного диабета. Для теста часто используется препарат “Минирин”, поэтому иногда тест называют минириновым. Это наименование некорректное, поскольку “Минирин” — торговое название препарата.
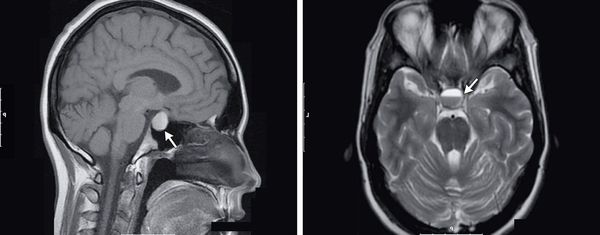
Помимо лабораторной диагностики требуется проведение МРТ гипофиза с контрастным усилением для исключения объёмных образований гипоталамо-гипофизарной области, УЗИ почек для исключения структурной патологии почек, способной привести к нефрогенному несахарному диабету. В некоторых случаях нужна консультация психиатра для исключения первичной полидипсии — компульсивного (навязчивого) употребления большого количества воды, связанного с психическими расстройствами.
Лечение несахарного диабета
Лечение несахарного диабета будет зависеть от первопричины, вызвавшей заболевание.
Консервативное лечение
Лечение центрального несахарного диабета проводится синтетическим аналогом вазопрессина — десмопрессином. Десмопрессин обладает более выраженным антидиуретическим (антимочегонным) эффектом и большей продолжительностью действия по сравнению с натуральным вазопрессином. Основная цель лечения десмопрессином — подбор минимально эффективной дозы препарата для устранения избыточной жажды и полиурии. Подбор дозы проводится индивидуально с учётом клинических проявлений — уменьшения эпизодов жажды и полиурии. Имеются следующие формы лекарственных средств для лечения больных несахарным диабетом: назальный спрей, назальные капли, пероральные формы (для приема внутрь или рассасывания).
При наличии сопутствующего образования гипофиза или гипоталамуса (например опухоли), вызвавшего центральный несахарный диабет, проводится лечение этой патологии.
Для предотвращения растяжения и в дальнейшем дисфункции мочевого пузыря всем пациентам с выраженной полиурией рекомендуется частое “двойное” мочеиспускание — после мочеиспускания необходимо подождать несколько минут, а затем попробовать ещё раз опорожнить мочевой пузырь полностью.
При нефрогенном несахарном диабете рекомендуется достаточное потребление воды для предотвращения обезвоживания. Могут применяться тиазидные диуретики или нестероидные противовоспалительные препараты [9]. Лечение нефрогенного несахарного диабета предполагает также лечение эндокринного заболевания или заболевания почек, которое вызывает этот вид диабета. Диета с пониженным содержанием натрия в сочетании с приёмом тиазидных диуретиков парадоксальным образом ведёт к уменьшению полиурии. При свободном доступе к воде серьёзные осложнения у пациента при этом типе заболевания развиваются редко.
При лечении первичной полидипсии предпочтение отдается ограничению жидкости, но в случае психогенной полидипсии могут возникать трудности с выполнением этой рекомендации. Психиатрические расстройства, которые могут лежать в основе состояния, требуют соответствующей терапии. В случае психогенной полидипсии нельзя применять препараты десмопрессина, это может привести к водной интоксикации. Пациентам с неадекватным восприятием чувства жажды (дипсогенной полидипсией) может быть рекомендована замена избыточного употребления жидкости на кислые леденцы и ледяную крошку (воздействие кислым или холодным на рецепторы языка снижает чувство жажды).
Лечение народными средствами
Подбором препаратов занимается врач-эндокринолог, самолечение средствами народной медицины не только неэффективно, но и опасно.
Режим питания
Специфического режима питания или диеты при несахарном диабете нет, рекомендуется придерживаться принципов правильного питания. При нефрогенном несахарном диабете ограничивают потребление соли и белковой пищи.
Прогноз. Профилактика
Без лечения несахарный диабет не несёт непосредственной угрозы жизни при наличии достаточного количества питьевой воды, однако может значительно снижать качество жизни, трудоспособность и адаптацию в обществе.
Заместительная терапия препаратами десмопрессина способна полностью нормализовать состояние больных с центральным несахарным диабетом. Излечение от центрального несахарного диабета возможно (и ожидаемо) после устранения известной непосредственной причины, вызвавшей его, например опухоли, сдавливающей гипофиз, или инфекции. Врач принимает решение о прекращении медикаментозного лечения по объективному состоянию пациента, его жалобам и лабораторным анализам.
Центральный несахарный диабет очень сложно предотвратить, поэтому специфической профилактики для него не существует. Определённое значение имеет рекомендация избегать черепно-мозговых травм, как возможных причин приобретенного гипофизарного несахарного диабета.
Прогноз при приобретенном несахарном диабете определяется основным заболеванием, приведшем к поражению гипофиза или гипоталамуса.
Лечение несахарного диабета длительное. В случаях идиопатического, наследственного или аутоиммунного несахарного диабета требуется пожизненное лечение [3].
Источник
