Чем лучше помпа или уколы при диабете
Что это такое?
Строго говоря, это устройства для постоянного подкожного введения инсулина, в том числе с постоянным и непрерывным мониторингом гликемии в реальном времени.
Инсулиновая помпа выглядит как небольшая коробочка – пудреница. Но только устроена помпа сложнее, это скорее маленький компьютер. Но помпа не решит все проблемы человека с диабетом, потому что пользоваться прибором нужно учиться.
Современные помпы состоят из нескольких блоков, первый из которых ― это монитор глюкозы. Под кожу имплантируется сенсор с иглой (очень маленькой), которая несколько сотен раз измеряет уровень сахара крови в течение длительного времени. Затем эти данные можно вывести на компьютер и посмотреть, что происходит в организме.
В сам корпус инсулиновой помпы устанавливается флакон с инсулином и через канюлю (тупоносую иглу), инсулин может поступать человеку внутрь, под кожу. В таких приборах применяют инсулин только короткого действия. Заряжать новые порции инсулина нужно с помощью готовых картриджей. Их можно либо менять целиком, либо перезаряжать. Начинать с помпы людям, у которых сахарный диабет обнаружили недавно, не рекомендуется. К новому состоянию организма следует привыкнуть и научиться контролировать уровень глюкозы в крови другими методами.
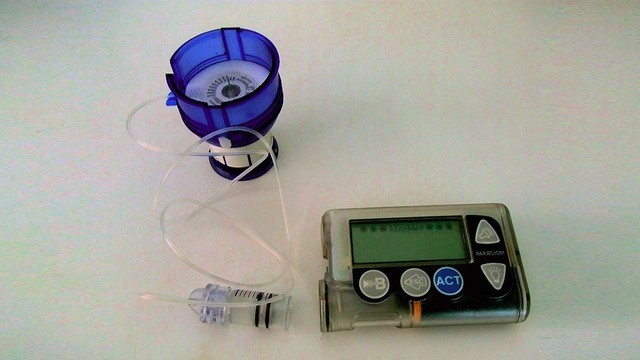 Рисунок 1. Примерно так может выглядеть комплектация инсулиновой помпы. Источник: СС0 Public Domain
Рисунок 1. Примерно так может выглядеть комплектация инсулиновой помпы. Источник: СС0 Public Domain
Помпу можно (и нужно) программировать – для этого и нужно проходить обучение. Так, можно запланировать марафон и заранее внести нужные данные о подаче инсулина в помпу. И точно так же запланировать следующий после марафона день – отдыха. Это важно уметь делать потому, что при разном уровне нагрузки человеку потребуется разное количество инсулина, причем важно правильно рассчитать время. Можно даже запрограммировать так, чтобы в первой половине дня инсулина вводилось меньше, а во вторую – больше.
Сейчас ведутся разработки такой помпы, которая бы сама смогла измерять уровень сахара в крови и сама бы могла вводить нужное количество инсулина. То есть такая помпа могла стать искусственной поджелудочной железой.
Кому показано применение инсулиновой помпы?
В целом, всем людям с сахарным диабетом можно использовать это устройство. Также, людям с диабетом 1-го типа рекомендуют назначить режим постоянной подкожной инфузии инсулина, например, после пересадки почки. Конечно, при отсутствии противопоказаний (об этом ниже). Это повышает шансы более благоприятного исхода после операции.
А вот беременным применение помповой инсулинотерапии показано только после обучения. Перевод с инъекций на инсулиновую помпу должен быть осуществлен не позднее 12-13 недели беременности. Но помпа всегда необходима тем женщинам, у кого был диагностирован гестационный диабет. Несмотря на то, что это состояние после родов скорее всего пройдет само, контролировать его во время беременности все равно важно.
Какие противопоказания?
Согласно федеральным клиническим рекомендациям, к помповой инсулинотерапии есть относительные и абсолютные противопоказания.
Относительные (временные)
- Явный психоэмоциональный стресс. В таком состоянии человек не сможет уделить достаточно внимания обучению принципам работы с инсулиновой помпой. Если врач обнаружит симптомы серьезного эмоционального напряжения или стресса, то перевод на помпу будет отложен.
- Острое соматическое (не психическое) заболевание или обострение хронического. Так как организм в этот момент находится не совсем в стабильном состоянии, осуществлять тонкую настройку прибора нецелесообразно.
- Впервые диагностированный сахарный диабет 1-го типа. Это ограничение временно потому, что для начала врачи рекомендуют пациентам научиться считать инсулин и использовать его другими методами. А когда уже будет некоторый опыт жизни с этим заболеванием – можно перейти на помпу.
Абсолютные
- Нежелание или неспособность человека пользоваться помпой правильно и с безопасностью для себя.
- Обучению препятствует наличие психического заболевания или другого состояния, которое потенциально может привести к неправильному обращению с прибором. В эту категорию попадают наркозависимость и алкоголизм.
- Сниженное зрение – настолько, что человек не может гарантировать точное взаимодействие с интерфейсами прибора. В том числе и из-за диабетической ретинопатии.
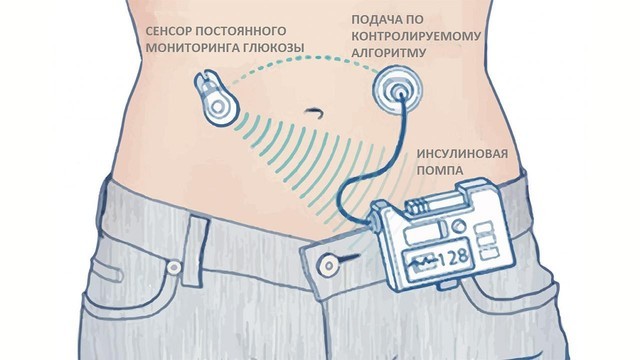 Рисунок 2. Как работает помпа. Источник: СС0 Public Domain
Рисунок 2. Как работает помпа. Источник: СС0 Public Domain
Но если человек хочет и может адекватно контролировать свою инсулинотерапию, выражает готовность научиться пользоваться помпой – тогда проблем не будет. Большим плюсом будет знания и навыки подсчета углеводов. Преимуществом будет ведение здорового образа жизни и занятия спортом.
Сколько стоит инсулиновая помпа?
Порядка 150-200 тысяч рублей. И это не считая расходных материалов – кассеты с инсулином, которые нужно менять по мере их истощения. Однако в России инсулиновую помпу можно получить по полису.
Как получить инсулиновую помпу бесплатно?
В России по закону любой человек с сахарным диабетом может рассчитывать на получение инсулиновой помпы по программе обязательного медицинского страхования при наличии медицинских показаний.
Имплантация инсулиновой помпы входит в перечень услуг, составляющих высокотехнологичную медицинскую помощь.
Для того, чтобы инсулиновую помпу имплантировали бесплатно, попробуйте связаться с региональным отделением Минздрава, либо обратитесь в государственный медицинский центр. Обычно в такие центры можно обратиться по направлению из поликлиники. Затем придется пройти обучение, либо показать, что необходимые навыки для адекватного обращения с прибором имеются. Почти со 100% вероятностью проблем с получением инсулиновой помпы по ОМС не возникнет.
Заключение
При сахарном диабете не обязательно всю оставшуюся жизнь делать уколы. Инсулиновая помпа – более удобный и современный вариант для контроля сахара в крови. В России этот прибор можно получить бесплатно, достаточно полиса ОМС. В любом городе можно узнать в центральной больнице, куда обратиться, чтобы получить инсулиновую помпу. Если нет серьезных противопоказаний – а их не так много, вопрос решается достаточно просто.
Источник
В Москве 25 ноября прошел День диабета. В рамках мероприятия для детей и взрослых с диабетом, их друзей и родственников были проведены обучающие лекции и мастер-классы по актуальным вопросам, связанным с этим заболеванием – питание, подготовка к беременности, помповая инсулинотерапия, психологическая поддержка. Мы пообщались с эндокринологом, научным сотрудником ФГБУ «НМИЦ эндокринологии» Юрием Филипповым по вопросам использования современных технологий в терапии сахарного диабета (СД) 1-го типа.
– Юрий Иванович, расскажите, пожалуйста, какие диабетические девайсы существуют на данный момент и каково их распространение у российских пациентов с СД 1-го типа?
– Очень емкий вопрос на самом деле. Устройств для людей с диабетом колоссальное количество. Давайте ограничимся просто перечислением их классов. Самые простейшие – инсулиновые шприцы, специализированные шприцы для введения инсулина, инсулиновые иглы, приборы для измерения уровня глюкозы в крови, которых тоже достаточно много: индивидуальные глюкометры, тест-полоски без глюкометров, приборы для неинвазивного определения уровня глюкозы в крови (они сейчас уже появились в мире, есть несколько зарегистрированных в Европе образцов, которые можно купить), приборы для непрерывного мониторинга уровня глюкозы в слепом режиме, в режиме реального времени, гибридные технологии – флеш-мониторинг уровня глюкозы. Возвращаемся к введению инсулина, поскольку большой ассортимент устройств связан именно с этой гранью диабета – с необходимостью вводить инсулин. Кроме инсулиновых шприцев, сейчас огромный выбор шприц-ручек с разной точностью, разного размера, формы, с разным функционалом, способных скрывать факт введения инсулина, напоминать о необходимости его введения, запоминать введенные дозы и помогать рассчитать дозы и даже со связью со смартфоном.
Достаточно много моделей инсулиновых помп. Если упрощенно сказать, то это шприц-ручки с мотором, но на самом деле сейчас это устройства, которые практически полностью выполняют задачу поджелудочной железы. Если мы берем самые последние модели, то они представляют собой инсулиновый дозатор, настраиваемый под пациента и ему подчиняющийся, но он, получая информацию об уровне глюкозы крови с тех же приборов для непрерывного мониторирования глюкозы, способен принимать самостоятельное решение о дозе как в сторону увеличения, так и понижения скорости подачи инсулина и удерживать уровень глюкозы у пациента в заданном диапазоне значений, не давая развиться гипер- или гипогликемии в течение всего периода ношения. Таким образом, инсулиновая помпа освобождает (в значительной степени, хотя пока и не полностью) пациента от необходимости постоянно все контролировать.
Все эти устройства, что я перечислил, есть в России.
Итак, чего в России еще пока нет – имплантируемых инсулиновых помп (сейчас помпы – это носимые внешние приборы), ингаляционных инсулинов (для вдыхания используется еще не зарегистрированный в России инсулин Afrezza, он не заменяет инъекции, скорее их дополняет и улучшает эффект лечения в определенных случаях).
В этом году в России появились специальные кожные порты для введения инсулина. Это «наклейка» со вводимой в кожу короткой гибкой тефлоновой трубочкой в центре и с резиновым клапаном с внешней стороны, через который человек вводит инсулин, т.е. не осуществляет прокол кожи при каждом введении инсулина.
У нас есть разные приборы для предотвращения или диагностики осложнений сахарного диабета, но они в большей степени ориентированы на врачей. Спектр устройств для врачей, занимающихся пациентами с сахарным диабетом, вообще колоссальный, даже трогать не будем эту тему.
Очень много стартап-разработок. Это и неинвазивные приборы для мониторинга глюкозы, такие, как широко известные Google-линзы с возможностью определения уровня глюкозы в крови, и «диабетические» татуировки, которые изменяют окраску в зависимости от концентрации глюкозы в крови, т.е. со специальными глюкозочувствительными чернилами. Есть оригинальные разработки по неинвазивным часам-наклейкам, которые должны измерять уровень глюкозы в крови либо однократно, либо постоянно.
– Каково место инсулиновых помп в современной терапии СД 1-го типа?
– Лечение СД 1-го типа возможно только инсулином. Инсулин можно вводить либо шприцами, либо шприц-ручками, либо инсулиновой помпой. Если мы посмотрим на Европу, США, где помповая инсулинотерапия развивалась непрерывно с момента ее зарождения в 1963 году, то там от 40 до 60% людей с диабетом 1-го типа используют инсулиновые помпы. Если мы возьмем врачей и медицинских работников с диабетом 1-го типа в США, то из них до 80% используют инсулиновые помпы. Если говорить о России, к сожалению, мы немного отстаем, у нас из 450 тысяч людей с диабетом 1-го типа помпу используют не более 20 тысяч. С каждым годом это количество увеличивается на 1,5-2 тысячи, и темпы не падают. И хотя в последние годы мы видим большую помощь государства в переводе людей на помпы, но все равно мы отстаем. А за помповой инсулинотерапией будущее, поскольку эффективность такого лечения гораздо выше, чем с помощью шприцов или шприц-ручек.
– Для каких пациентов подходит использование инсулиновых помп?
– Если взять мировую практику, сейчас помповая инсулинотерапия используется независимо от типа СД или наличия или отсутствия осложнений, т.е., если мы с вами окажемся в Европе, США, мы обязательно увидим не только людей с 1-м типом диабета на инсулиновой помпе, но и со 2-м типом диабета, с LADA-диабетом, с MODY-диабетом, с гестационным сахарным диабетом (или диабетом беременных) с инсулиновыми помпами. Другое дело, что не для всех возможных вариантов заболевания есть государственные программы поддержки или программы медицинской страховки, часто люди переходят на помпу по своей собственной инициативе. В России тоже, к сожалению, не так часто можем видеть пациентов со 2-м типом диабета на инсулиновой помпе, в большинстве случаев это, конечно, люди с 1-м типом диабета. Есть мнение, что инсулиновая помпа нужна тогда, когда у пациента уже есть осложнения диабета (например, мы только начинали переводить пациентов на помповую инсулинотерапию по программам оказания высокотехнологичной помощи, наличие осложнений было требованием – пациенту без осложнений мы установить помпу по квоте не могли), – это один из многочисленных мифов о диабете, увы, столько распространенных в нашем обществе. Сейчас мы можем поставить пациенту инсулиновую помпу, когда еще осложнений нет и тем самым, улучшив контроль с помощью инсулиновой помпы, получить лучшие результаты по уровню глюкозы в крови, предотвратить или остановить развитие осложнений, если они уже начались.
– В чем преимущество инсулиновых помп в сравнении со стандартной терапией?
– На самом деле преимуществ много. К сожалению, большая часть этих преимуществ реализуется только при желании человека управлять диабетом, т.е. без этого желания помпа сама по себе ничего не делает, – это очень частое заблуждение тех людей, которые хотят облегчить свою жизнь и свою ежедневную нагрузку, которую им дает сахарный диабет. Но если человек мотивирован и хочет управлять диабетом, просто хочет делать это более эффективно, помпа дает колоссальные преимущества перед шприц-ручкой или шприцем – это и более гибкий режим инсулинотерапии (человек может в любой момент поменять концентрацию инсулина в крови в нужную ему сторону), чем при использовании шприц-ручек, более предсказуемый эффект вводимых доз, большинство моделей помп помогает людям с диабетом посчитать нужную дозу на еду или на коррекцию уровня глюкозы в крови. Современные помпы отображают результаты непрерывного мониторинга глюкозы, т.е. человек с диабетом может посмотреть на помпу и увидеть, какой у него сейчас уровень глюкозы в крови и какой он был в течение последних часов или даже дней – такие помпы позволяют определить, что происходит с уровнем глюкозы – он стабильный или увеличивается, или падает – и тем самым предотвратить, т.е. действовать на опережение, гипо- или гипергликемию. Самые последние модели инсулиновых помп обладают функциями, позволяющими часть решений принимать автоматически за человека с диабетом. Например, помпа может самостоятельно принять решение о прекращении подачи инсулина в случае, если человек в состоянии гипогликемии и по каким-то причинам ее не чувствует и не может отреагировать (например, очень глубоко спит). Современные помпы позволяют, выключив подачу инсулина, предотвратить тяжелую гипогликемию или даже гипогликемическую кому. Есть еще масса преимуществ вплоть до снижения количества инъекций (надо сказать, что, когда помпы только придумывали, это было чуть ли не основным их преимуществом). Меньше инъекций как минимум в пять раз. Сейчас мы, наверно, в меньшей степени причисляем этот факт к преимуществам инсулиновой помпы, но, тем не менее, при помповой терапии люди где-то в 15 раз меньше делают проколы кожи по сравнению с тем количеством, которое им было бы необходимо при использовании шприц-ручек.
– Каково влияние инсулиновых помп на риск и частоту хронических осложнений СД 1-го типа у подростков и пациентов молодого возраста?
– В данном случае молодежь особо никак не отличается от людей среднего или даже старшего возраста. Дело в том, что развитие поздних осложнений напрямую связано с количеством времени, которое человек провел с высоким уровнем глюкозы в крови – чем дольше у человека с диабетом был уровень глюкозы в крови нормальным, тем меньше шансов или медленнее будут развиваться эти осложнения. Помпа в данном случае, в совокупности всех тех плюсов, которые в ней есть, просто позволяет человеку дольше находиться в состоянии с нормальным уровнем глюкозы в крови, тем самым замедляя развитие осложнений. Сказать, чтобы сам способ введения инсулина с помощью помпы предотвращал развитие осложнений, нельзя, все равно этот эффект осуществляет не благодаря тому, что тефлоновая канюля, а не иголка от шприц-ручки стоит в теле, а все-таки благодаря лучшему контролю глюкозы и, соответственно, лучшим результатам «гликемического контроля». С помпой значительно большему количеству людей удается достичь значительно лучших результатов.
– Какие неисправности приборов для инфузии возможны и как определить их на ранней стадии?
– Надо сказать, что у нас ломаются даже спутники, поэтому, конечно, и инсулиновые помпы не лишены недостатков и как любое техническое устройство могут сломаться. Однако это не происходит незаметно, т.е., если возникает какая-то программная, аппаратная и механическая ошибка, пациент об этом узнает сразу. Не бывает такого, что помпа чуть-чуть неправильно работает какое-то время. Нет. Если поломка/ошибка в работе произошла, об этом становится известно сразу. Очень важное уточнение – помпа никогда не может ввести больше инсулина, чем нужно. Она может в ряде ситуаций вводить меньше или не вводить инсулина вообще. Опять же для человека с диабетом 1-го типа такая ситуация станет очевидной в течение первых же нескольких часов. Чаще всего при этом проблема возникает не с самой помпой (это очень надежное устройство), а с системой трубочек, через которые инсулин доставляется в тело от помпы. Проблемы с трубочками (инфузионными системами) возникают достаточно редко, и абсолютное большинство таких событий связано с неправильным (слишком долгим) использованием инфузионных систем. Дело в том, что, к сожалению, в России постоянное обеспечение пациентов инфузионными системами к инсулиновым помпам не входит в программу ОМС, а люди, конечно, стараются сэкономить. Каким образом? Они используют инфузионные системы дольше, чем это написано в инструкции, и при таком долгом использовании в коже, где установлена инфузионная система, могут происходить нежелательные события (конечно, не у всех и не всегда) – может развиваться воспаление, может повреждаться сама трубочка, через которую вводится инсулин. Опять-таки эти ситуации не остаются незамеченными, главное, чтобы пациент знал, что это возможно, знал первые признаки и вовремя менял инфузионную систему. При условии, что инфузионная система меняется вовремя, такие проблемы чрезвычайно редки, т.е. меньше одного случая в год. Не бывает такого, что некоторое время помпа работала неправильно, если что-то происходит, об этом узнают сразу.
Источник
Шприцы и шприц/ручки
Шприцы уходят на второй план, хотя не исчезают полностью. Чаще всего, конечно, в России используются шприц-ручки, которые гораздо удобнее шприцев, да и психологически не вызывают такой дискомфорт.
Как устроен метод введения (шприц-ручки):
Прежде всего, вымойте руки. При необходимости очищается кожа в месте введения инсулина спиртом.
- Раскройте ручку.
- Установите иглу на шприц-ручке.
- Вставьте картридж с инсулином в шприц-ручку.
- Установите дозу (кольцо установки дозы/селектор дозы).
- Вставьте иглу в кожу и нажмите на кнопку в конце, чтобы ввести инсулин.
- Когда закончите, удалите иглу и утилизируйте.
Как долго используется
Некоторые ручки одноразовые, другие могут использоваться очень долго, внутри просто сменяются картриджи с инсулином. Если используется одноразовая ручка, то после открытия и хранения при комнатной температуре она пригодна в течение 28 дней до замены (в инструкции может быть указано – 4 недели).
Стоимость метода:
В среднем стоимость многоразовой шприц-ручки с металлическим корпусом составляет около 2000 рублей. Если ручка оснащена дополнительными функциями, цена будет выше. Ручки отечественного производителя обычно дешевле, но встречаются в продаже довольно редко.
Ручку подбирают согласно совместимости с инсулином.
Стоимость иголок за 100 шт начинается от 650 руб.
Преимущества
Инсулиновые ручки удобные для транспортировки. Они часто менее болезненны, чем шприцы из-за игл меньшего размера. В шприц-ручке удобно проводить дозировку, некоторые обладают функцией памяти.
Из-за многократного метода введения, в организме есть запас инсулина, поэтому в экстренных ситуациях есть время,чтобы добыть дополнительную инъекцию, если что-то случилось с инсулином или ручкой (это выгодно отличает метод со шприц-ручками от инсулиновой помпы).
Сравнительно недорогой метод введения инсулина.
Недостатки
Ручка должна оставаться в коже немного дольше, чем при инъекциях шприцем.
Ручки также можно легко потерять или забыть.
Нет такой гибкости, как при использовании помпы: дозы выше, нет возможности контролировать программу подачи инсулина при употреблении сложной смешанной еды или при высокой физической активности.
Инсулиновая помпа
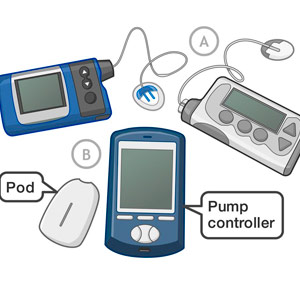
Самый продвинутый метод введения инсулина. Менее распространенный, чем инъекции ручками, однако технология быстро развивается и в приоритете распространения в ближайшем будущем. Помповая инсулинотерапия – это достаточно дорогостоящий метод, однако он позволяет уменьшить количество гипогликемий, а также снизить риски развития осложнений.
Как устроен метод введения:
Помпа- это небольшое компьютеризированное устройство, которое доставляет инсулин ультрабыстрого или короткого действия 24 часа в сутки через катетер, расположенный под кожей.
Введение инсулина происходит последовательно микродозами в течение 24 часов (базальный режим). На еду или для коррекции высокого уровня сахара крови выставляется дополнительная доза инсулина (болюсный режим).
Некоторые помпы теперь интегрированы с технологией непрерывного мониторирования гликемии, хотя это пока не так распространено.
Как долго используется
Помпа – довольно дорогое устройство, хотя сегодня есть возможность установить ее бесплатно по государственным программам.
Кроме устройства для работы с помпой нужны расходные материалы – инфузионный набор, картриджи. Обычно набор для инфузий меняется 1 раз в 3 дня для тефлона и 1 раз в 2 дня со стальной канюлей.
Средний срок службы инсулиновой помпы – 4-5 лет, но многие из них продолжают работать после истечения срока их гарантии.
Стоимость метода:
Стоимость расходных материалов на месяц в среднем составляет 7000 руб. Сумма будет больше, если к помпе покупаются сенсоры для непрерывного мониторирования глюкозы.
Преимущества
Количество проколов кожи существенно снижается.
Компенсация диабета происходит более точно. Также инсулинотерапию гораздо легче подстроить под ваш образ жизни. Показатель гликированного гемоглобина обычно лучше у тех людей, которые используют помпу. На помпе также снижается потребность в инсулине.
Есть алгоритмы подсчета и рекомендации дозы инсулина. В некоторых помпах есть алгоритмы оповещения о риске гипо- и гипергликемии.
Недостатки
Главный недостаток – стоимость метода.
Не все готовы психологически, что на них будет установлено устройство 24/7 м.
Существует риск технических неисправностей с риском гипергликемии, если остановка подачи инсулина не была замечена вовремя ( нужно носить с собой страховочную шприц-ручку с инсулином и запасной инфузионный набор).
Ингаляционный инсулин

Поскольку такой инсулин был одобрен FDA (Управлением по контролю за продуктами и лекарствами США), мы не можем пройти мимо и не рассказать о таком новом методе. Обзор на опыт использования ингаляционного инсулина вы можете прочесть здесь.
Как устроен метод введения:
Ингаляционный инсулин используется, как коррекци на еду, чтобы сглаживать перепады прандиального сахара.
Он работает быстрее, чем традиционные инъецированные инсулины.
Используя ингалятор, подобный тем, которые используются при астме, вы вдыхаете тонкий порошок инсулина в легкие.
Затем инсулин попадает в кровь через мелкие кровеносные сосуды.
Как долго используется
После открытия ингаляторы можно использовать до 15 дней.
Стоимость
Afrezza, в настоящее время единственный ингаляционный инсулин, одобренный FDA. Приобретают инсулин курсами на месяц. Стоимость запаса на месяц около 150 долларов.
Преимущества
Общее количество уколов уменьшается.
Поскольку он достигает максимума через 30 минут, не нужно делать пауз между инъекцией и едой.
Недавнее исследование также подтвердило преимущество в виде снижения эпизодов гипогликемии
Недостатки
Инъекции инсулина длительного действия все еще необходимы.
Побочные эффекты могут включать кашель и раздражение горла
Не рекомендуется для пациентов с астмой или курящих людей.
Не известно, является ли Afrezza безопасным и эффективным у детей до 18 лет.
Инъекционные порты Medtronic – i-Port Advance
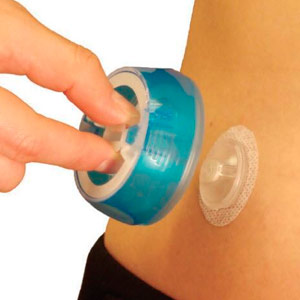
Устройство, которое обожают пользователи шприц-ручек.
Как устроен метод введения:
I-Port – это небольшое устройство, предназначенное для людей, которые используют шприц или ручку для доставки инсулина.
Он сочетает в себе инъекционный порт и устройство для введения для быстрой установки устройства, которое оставляет небольшую мягкую пластиковую канюлю под кожей.
Шприцы или ручки затем вставляются в порт каждый раз, когда требуется инъекция, что существенно уменьшает количество проколов.
Как долго используется
Как и в случае с тефлоновыми канюлями инсулиновой помпы, i-Port необходимо менять каждые 3 дня.
Стоимость
Стоимость 1 инъекционного порта варьируется от 490 до 549 руб. На месяц необходимо 10 устройств. Периодически проводятся акции, например 3+1, что существенно снижает общую стоимость.
Преимущества
Меньше проколов, меньше боли, меньше страха.
Можно использовать 1 порт под 2 инсулина (с перерывом в 1 час между инъекциями разных инсулинов).
Можно использовать для детей.
Вы можете носить его, пока принимаете душ и тренируетесь.
Недостатки
Инфекция, раздражение или воспаление могут возникнуть в результате неправильной очистки кожи перед применением.
Должен меняться каждые три дня.
Читай подробнее Обзор I-Port Advance: меры предосторожности.
Какой бы метод введения инсулина вы не выбрали, главное рационально подходить к образу жизни. Качественное питание, частый самоконтроль и высокая физическая активность позволят получать лучшие результаты независимо от того используете вы шприц-ручки или продвинутую инсулиновую помпу. Подходите со всей серьезностью к подсчету употребленных углеводов, а также белково-жировых единиц. А как их учитывать рассказываем подробнее в статье: Белки и жиры в питании при диабете: как они влияют на уровень гликемии
Источник
