Диабет и болезни сердца книга

Ожирение чаще развивается вследствие чрезмерного и высококалорийного питания (с избытком алкоголя, углеводов, жиров) и снижения энергозатрат. Однако не последнюю роль играют и генетические факторы, национальные обычаи и привычки, порой вредные. Риск развития сахарного диабета в семье, где болен один ребенок, – 2%, если сахарным диабетом первого типа болен отец, то риск развития диабета у ребенка – 6 %, если больна мать – 1 %. Совсем другой уровень рисков при диабете типа II: риск заболевания у родственников больных после 40-летнего возраста составляет 25–30 %, а если больны оба родителя, то риск уже 65–70 %.
Диабет II типа развивается постепенно, годами, скрыто, симптомы его стертые.
Факторы, способствующие возникновению диабета II типа:
– наследственная предрасположенность к диабету;
– некоторые болезни, которые могут вызвать поражение или даже гибель бета-клеток поджелудочной железы: острый и хронический панкреатит, рак поджелудочной железы;
– вирусные инфекции: краснуха, ветряная оспа, вирусный гепатит, грипп, которые, в свою очередь, могут вызвать гибель или поражение бета-клеток поджелудочной железы;
– переедание, особенно при недостаточной подвижности, приводящее к ожирению;
– часто повторяющиеся психоэмоциональные напряжения, стрессы;
– злоупотребление сладостями (торты, конфеты, мороженое, сладкий чай, варенье, сладкие соки и компоты, сдобные изделия и другие);
– пожилой и старческий возраст.
Наследственная предрасположенность – основной фактор, приводящий к заболеванию диабетом. Инфекции, излишний вес, нервные стрессы больше играют роль «пускового» механизма в развитии болезни.
К группе лиц повышенного риска заболевания сахарным диабетом относятся люди, у которых один или оба родителя, а также родственники первой степени родства болели или болеют сахарным диабетом. Далее, к группе риска относятся: женщины, родившие ребенка с массой тела более 4,5 кг; женщины с частыми выкидышами, многоводием, токсикозом первой половины беременности, мертворождаемостью детей; люди, больные атеросклерозом, ишемической болезнью сердца, панкреатитом, перенесшие инсульт; лица с избыточной массой тела, ожирением, вероятность развития сахарного диабета у которых прямо пропорциональна уровню избыточного веса.
Симптомы сахарного диабета
В наши дни жизни стала напряженной и быстрой, в то же время появились заболевания, которых люди не знали раньше и под которые могут маскироваться очень многие серьезные недуги. «Синдром хронической усталости», «синдром выходного дня», осенняя депрессия и весенний авитаминоз могут отвлекать на себя внимание долгое время, пока наконец человек не решит показаться врачу, понимая, что у него что-то действительно не в порядке.
Признаки, при появлении которых следует обязательно сходить ко врачу и проверить свое состояние: нарастающая слабость, потеря аппетита, сухость во рту, сильная жажда, частое, обильное мочеиспускание (полиурия), похудание или, наоборот, прибавление массы тела у того, кто страдал ожирением. В крови уровень сахара поднимается выше нормальных цифр (гипергликемия). Нормальный уровень сахара в крови 3,3–6,1 ммоль/л. В моче определяется сахар (глюкозурия), чего в норме не должно быть.
Следует подчеркнуть, что жажда носит защитный характер, так как человек теряет много жидкости, и с жаждой ни в коем случае не следует бороться. Пить надо столько, сколько хочется. Но в то же время это сигнал крайнего неблагополучия в организме. Не у всех больных бывают эти симптомы, у многих диабет выявляется случайно во время обследования по какому-либо другому поводу.
Надо ли лечиться, если человек не чувствует повышения сахара в крови и появления его в моче?
Необходимо! В противном случае неизбежно наступление так называемых поздних осложнений, снижающих качество жизни и сокращающих ее продолжительность.
Иногда признаком начинающегося диабета являются приступы гипогликемии, когда в крови понижается уровень глюкозы, или гипергликемии, когда сахар в крови сильно повышается. Оба эти состояния могут развиться внезапно как у больного диабетом, так и у человека, который еще не знает о своем заболевании. Иногда эти состояния являются причиной, по которой у человека диагностируют сахарный диабет. Подробнее о них см. главу «Острые осложнения сахарного диабета» (стр. 18).
Основные принципы лечения сахарного диабета
Сахарный диабет первого типа
Лечение его включает три главных компонента – лекарства, питание и физические нагрузки. Лечение для диабета I и II типов различно.
При диабете I типа совокупность лечебных процедур по важности выглядит так:
– ежедневные инъекции инсулина. Это самое главное;
– диета. Она более разнообразна, чем при диабете II типа, но с ограничением некоторых видов продуктов. Количество пищи, в пересчете на хлебные единицы, должно быть строго определенным и определяет схему введения инсулина;
– умеренные физические нагрузки важны для поддержания тонуса мышц и снижения уровня сахара в крови.
У больных диабетом первого типа не вырабатывается собственный инсулин, поэтому они нуждаются в постоянном введении его извне. По происхождению различают животные и человеческие инсулины. Из животных инсулинов лучшим является свиной. Однако в последние годы повсеместно все больше применяются человеческие инсулины, которые получены путем генной модификации белка. В отличие от животных инсулинов, они лишены ряда побочных эффектов.
Для максимальной имитации естественной работы поджелудочной железы, которая вырабатывает инсулин постоянно и резко увеличивает его выделение в ответ на прием углеводов, выпускается несколько видов инсулинов: ультракороткого, короткого, продленного и ультрадлительного действия. Короткий и длинный инсулины отличаются по внешнему виду: короткий – прозрачный, длинный – мутный (исключение составляет инсулин лантус). Если короткий инсулин становится мутным, значит он испорчен и пользоваться им нельзя.
Основные особенности введения инсулинов
Ультракороткий инсулин («Хумалог», «Новорапид») вводится непосредственно перед едой или сразу после нее, что очень удобно.
Короткий инсулин вводится для быстрого снижения сахара крови после приема углеводов, и потому его надо вводить перед каждым приемом пищи за 30 минут, так как через это время он начинает действовать.
Короткий инсулин имеет дозозависимый эффект: чем больше введена доза, тем медленнее происходит его всасывание. При введении 4 – 6 ЕД короткого инсулина он начинает действовать через 15–30 минут, максимум его действия наступает через 1–1,5 часа, окончание действия через 3–4 часа. При введении большей дозы, например 16–20 ЕД, он начинает действовать через 15–30 минут, максимум действия через 1–2 часа, окончание через 4–6 часов. В среднем обычная доза короткого инсулина действует 5 часов. Некоторые врачи рекомендуют: при необходимости ввести сразу большую дозу инсулина, но при этом не удлинять начало его действия, необходимо после введения половины объема шприца, не вынимая иглы, сделать поворот ее на 180 градусов.
Названия некоторых коротких инсулинов: свиные – актрапид МС, веласулин; человеческие – актрапид НМ, веласулин Н, Н-инсулин, хуминсулин нормаль (Лилли), хумулин R и S (Лилли). В настоящее время синтезирован инсулин ультракороткого действия – хумалог (Лилли), начало действия 10–30 минут, максимум действия 0,5–2,5 часа, продолжительность действия 3–4 часа.
Из инсулинов продленного действия, которые имитируют постоянную выработку инсулина поджелудочной железой, желательно применять препараты с 12–14-часовым действием и вводить их дважды: перед завтраком и перед ужином или на ночь. Инсулин продленного действия содержит вещество, которое связывает инсулин и замедляет его поступление в кровь. Действие такого инсулина начинается через 2 часа после введения и продолжается 12–16 часов. Продолжительность действия продленного инсулина также дозозависима. При введении б – 10 ЕД продленного инсулина он начинает действовать через 1–1,5 часа, максимум действия через 4–6 часов, окончание действия через 8–10–12 часов. При введении же 20–24 ЕД продленного инсулина начало его действия будет через 1–1,5 часа, максимум действия 5–8–10 часов, окончание действия через 12–16–18 часов.
Источник
Светлана Чойжинимаева
Антидиабет. Как жить, чтобы быть здоровым
Книга для тех, кто не желает сдаваться
Диабет, известный нам в быту как «сахарная болезнь», – один из самых серьезных недугов.
Пугает он, во-первых, своей распространенностью: в России этой болезнью страдает более полутора десятков миллионов человек. Во-вторых, сами врачи считают его неизлечимым.
Уж если профессионал не способен помочь, то к кому тогда обращаться? К знахарям и целителям? Они умеют утешать страждущих, попутно облегчая их кошельки; а вот смогут ли прогнать болезнь? Вряд ли.
Вдобавок диабет пугает еще и тем, что он, как принято считать, передается генетически. А значит, диабетики сталкиваются с моральными препятствиями даже в таком естественном желании, как оставить после себя потомство.
Так как спастись от этих страхов тому, кто получил ужасающий диагноз?
Увы, однозначного ответа не даст никто. А вот попробовать вернуть заболевшему оптимизм могут врачи, не скованные негативистским императивом «неизлечимо».
Как известно, тибетская медицина не признает неизлечимых заболеваний. И «сахарная болезнь» – не исключение. Конечно, взять эту неприступную крепость штурмом не удастся и «тибетцам». Но они способны указать больному путь к успеху, помочь человеку начать планомерную длительную осаду вражеской цитадели. А уж идти этим путем или безвольно осесть на месте, обхватив от горя голову руками, – должен выбрать сам диабетик.
Быстрой победы не будет. Но если следовать советам тибетского врача и настойчиво противодействовать диабету, то недуг сначала замедлится, потом затормозится и, возможно, совсем отступит.
В книге главного врача клиники тибетской медицины «Наран» Светланы Чойжинимаевой намечен путь, которым пройдет не обреченный, а отягощенный. Автор внятно объясняет разницу между этими двумя понятиями. Кто выберет жизнь без диабета, тот стойко и мужественно пустится в долгий и трудный путь. Кто сломлен настолько, что неспособен вырваться из сетей надвигающегося конца, сэкономит на этой книге.
Выбор – за пациентом. А пока есть выбор, остается и надежда.
Савелий Кашницкий
Предисловие
Сахарный диабет – опасная проблема. С каждым годом она охватывает все большее количество людей. И возможно, треть из них пока даже не знает о том, что уже страдает диабетом. Эта болезнь может развиваться в течение многих лет, и часто – без симптомов.
В мире насчитывается от 140 до 180 миллионов людей, больных диабетом, что составляет около 3% всего населения планеты. По американским данным, диабетом первого типа страдает каждый 250-й житель США, а диабетом второго типа каждый 25-й или даже каждый 15-й. Во всех странах мира количество зарегистрированных больных сахарным диабетом неуклонно растет. Очевидно, что такая распространенность связана с образом жизни, стрессами и, безусловно, особенностями питания.
Распространенность сахарного диабета среди населения в среднем составляет 1–8,6%, заболеваемость у детей и подростков примерно 0,1–0,3%. С учетом недиагностированных форм эта цифра может в некоторых странах достигать 6%.
Начиная с 2002 года в мире сахарным диабетом болело около 120 миллионов человек. По данным статистических исследований, каждые 10—15 лет число людей, болеющих диабетом, удваивается, и, таким образом, сахарный диабет становится медико-социальной проблемой.
Неконтролируемый диабет может привести к смерти. Смертность от сахарного диабета (как I, так и II типа) составляет 6–7% от общей смертности людей и занимает, таким образом, третье место после атеросклероза (58%) и рака (17%).
Диабет – тяжелое и трудно поддающееся лечению заболевание, вызывающее различные осложнения, которые и определяют смертность больных.
В крови больного сахарным диабетом постоянно циркулирует свободный сахар. Это увеличивает плотность крови, она становится более густой, насыщенной. От этого склеиваются сосуды, развиваются соответствующие осложнения – например, ретинопатия (мелкие сосуды, питающие сетчатку глаза, становятся ломкими, прозрачными, закупориваются и склеиваются избыточным сахаром, что может привести к полной слепоте). Установлено также, что диабет провоцирует развитие различных типов глаукомы и катаракты.
Очень часто диабету сопутствуют болезни сердечно-сосудистой системы. Современные кардиологи считают его первостепенным фактором развития гипертонии и ишемической болезни сердца. В развитых странах смертность от болезней сердца среди общей смертности от диабета составляет не менее 50%.
Диабет беременных женщин может спровоцировать врожденные уродства младенцев, увеличенный вес новорожденных и повысить риск мертворождения. И хотя мы пока не можем сказать, что болезнь касается каждой семьи, но каждый десятый человек на земле знает об этой проблеме не понаслышке.
Диабет относят к болезням цивилизации (синдром мегаполиса). Во многих случаях причиной болезни является неправильное современное питание: неумеренное потребление продуктов, содержащих очищенные (рафинированные) углеводы.
Сахарный диабет относится к группе эндокринных заболеваний. Он постепенно поражает весь организм и приводит к резкому снижению иммунитета. Он нарушает все виды обмена веществ (углеводный, жировой, белковый, минеральный и водно-солевой). То есть это хроническое системное заболевание.
Болезнь характеризуется стойким повышением уровня глюкозы в крови (гипергликемия).
При диабете I типа снижается количество гормона инсулина, который регулирует углеводный обмен и вырабатывается поджелудочной железой.
При диабете II типа концентрация инсулина в крови не только не снижена, но и значительно повышена, однако выработанный секрет не обладает нужными качествами. Вследствие этого в крови больного также увеличивается количество глюкозы, которая в определенной концентрации становится ядом, вредным для организма. В дальнейшем она начинает выделяться через мочу («сахарное мочеизнурение») и даже отравлять весь организм. В одном из тибетских медицинских трактатов о признаках сахарного диабета сказано: «Моча становится мутной, и к тому месту, где больной помочился, слетаются пчелы».
Оба типа диабета – серьезные заболевания. Задержка глюкозы в крови может навредить буквально каждому органу человека.
Сахарный диабет стар как мир. Им страдали в глубокой древности, в античности и в Средние века, страдают и поныне. На протяжении трех-четырех тысячелетий повсюду, где цивилизация (а значит, и медицинская наука) достигла высокого уровня, врачи знали о сахарном диабете и всеми доступными средствами старались продлить жизнь пациентов, облегчить их страдания.
Все древние холистические медицины мира – и индо-тибетская аюрведа, и китайская, и персидская наука – знали и описывали это трудноизлечимое заболевание.
Тибетская медицина уходит своим корнями в глубь тысячелетий, восходя к проповеди Бхайшаджагуру о «науке восстановления». Эта древняя медицина, распространяясь по свету среди различных рас и народов, повлияла на другие известные и забытые науки древности, из которых сложился некий общий корпус медицинских знаний о диагностике, причинах и лечении многочисленных заболеваний. Большинство известных современному человеку болезней, в том числе и диабет, были знакомы медикам древности. Врачи всех времен совершенно четко представляли, чем были больны их пациенты. Так, 55-я глава Тантры Наставлений, третьей книги тибетского канона «Чжуд-Ши» (древней книги), описывает диабет в терминах «мочеизнурения (тиб. гчин-снйи)», «мутная моча». Причины (этиология) заболевания, описываемого как «гчин-снйи-над» или мочеизнурение, лежат в нарушении характера питания, неправильном образе жизни и переохлаждении, что способствует потере питательных соков организма (семи сил тела) через мочу. Похожим образом описывал диабет римский врач Аретеус Каппадокийский (30…90 гг. н. э.).
Источник
Введение
Сахарный диабет (СД) признан экспертами ВОЗ неинфекционной эпидемией и представляет собой серьезную медико-социальную проблему. В 2010 г. СД страдало около 6,4% (285 млн) жителей планеты. К 2030 г. ожидается увеличение количества больных до 7,7% (439 млн человек) [1]. Ишемическая болезнь сердца (ИБС) является основной причиной смерти больных СД [2], причем 90% этих больных страдает СД 2 типа (СД 2) [3].
Наличие СД сопряжено с возникновением всех форм ИБС — стенокардии, безболевой ишемии миокарда (БИМ), инфаркта миокарда (ИМ), внезапной сердечной смерти [4]. При этом макрососудистые осложнения, включая ИБС, инсульт, заболевания периферических сосудов, являются причиной смертности больных СД в 67% случаев [5]. Основываясь на имеющихся данных, можно рассматривать СД как своеобразное ССЗ [6]. В 50% случаев повышение риска развития сердечно-сосудистых поражений при СД 2 объясняется большей частотой и выраженностью традиционных факторов риска у больных СД [7]. Факторами риска у больных СД считаются: дислипидемия, артериальная гипертензия (АГ), курение, наследственная предрасположенность по ИБС, наличие микро- и макроальбуминурии.
Сахарный диабет и нарушения липидного обмена
Изучение особенностей распространенности, методов диагностики и лечения дислипидемии представляет особый интерес у больных СД. Сведения о распространенности дислипидемии у пациентов с СД 2 представлены в таблице 1 [8].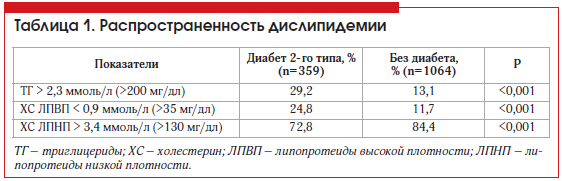
Следует особо отметить гипертриглицеридемию (ГТ) и уменьшение уровня холестерина (ХС) липопротеидов высокой плотности (ЛПВП) [10, 11]. У больных СД 2 выделяют гиперпродукцию «малых, плотных» липопротеидов низкой плотности (ЛПНП) [12]. При этом 69% больных СД имеют нарушения липидного обмена [13]. Атерогенное действие дислипидемии усиливается при присоединении диабетических нарушений углеводного обмена. Для больных, страдающих СД, наиболее характерна следующая липидная триада при СД: гипертриглицеридемия, увеличение процентного содержания «малых, плотных» ЛПНП, снижение концентрации ЛПВП. Данные изменения липидного спектра способствуют развитию атеросклероза независимо от повышения уровня общего ХС и общей фракции ХС ЛПНП.
Учитывая важную роль триглицеридов (ТГ) в развитии дислипидемии при СД 2, приводим классификацию уровней ТГ в сыворотке крови (табл. 2) [14]. 
Большое значение в развитии раннего коронарного атеросклероза имеет специфическое нарушение липидного обмена у больных СД 2 – диабетическая дислипидемия.
Сахарный диабет, ишемическая болезнь сердца и артериальная гипертония
Эпидемиологические данные свидетельствуют о существовании достоверной связи между уровнем гликозилированного гемоглобина и риском сердечно-сосудистой заболеваемости и смертности. При увеличении уровня гликозилированного гемоглобина на 1% риск развития ССЗ возрастает на 10% [15].
Инсулинорезистентность также играет важнейшую роль в патогенезе СД 2. Гиперинсулинемия тесно связана с метаболическим синдромом, который включает в себя инсулинорезистентность, АГ и ожирение и сопровождается высоким риском ССО.
Изменение концентрации липидов плазмы крови при СД 2 является предиктором ИБС. Установлено, что у лиц с высоким уровнем глюкозы в крови натощак и после нагрузки отмечается достоверно более высокая смертность от ССЗ [16]. Бессимптомная гипергликемия, особенно у женщин, является существенным фактором риска развития ИБС [17].
Влияние гиперинсулинемии и инсулинорезистентности на развитие атеросклероза связано с воздействием на процессы свертывания крови [18]. Отмечаются гиперкоагуляция и депрессия фибринолиза, что может способствовать внутрикоронарному тромбозу. У пациентов с СД 2 выявляется повреждение эндотелия и его дисфункция, что является дополнительным фактором повышенного риска развития ИБС.
Основная причина смертности больных СД – ССО, составляющие до 80%. Смертность от ИМ среди больных СД составляет 39% [19], от инсульта – превышает таковую у лиц без диабета [5]. При сочетании АГ и СД в 2–4 раза возрастает риск развития ИБС, что прямо коррелирует с длительностью СД [20]. АГ обнаруживается у 20–60% больных СД 2, она встречается в 1,5 раза чаще, чем у лиц без СД. Наличие АГ при СД увеличивает риск макрососудистых (ИБС, СН, инсульт) и микрососудистых (диабетическая ретинопатия, нефропатия) осложнений [21]. Важным является тот факт, что у больных АГ и СД преимущества антигипертензивной терапии более выражены, чем у больных без СД. В связи с этим строгий контроль АД у данной группы больных крайне необходим.
При СД возможно возникновение всех форм ИБС, как болевых, так и, особенно, безболевых. Наличие микроангиопатий и невропатий при СД способствует формированию безболевых вариантов ИБС (безболевые ИМ, атипичные приступы стенокардии), протекающих в форме нарушений сердечного ритма и сердечной недостаточности. У больных СД в 2 раза чаще встречается безболевой ИМ, что связывают с автономной кардиальной невропатией. При СД частой формой ИБС является БИМ. Она заключается в преходящих нарушениях метаболизма, функции, перфузии, электрической активности миокарда, которые не проявляются приступами стенокардии или их эквивалентами.
Клинические особенности ИБС у больных СД следующие:
– одинаковая частота у мужчин и женщин;
– высокая частота безболевых форм ИБС (БИМ, безболевой ИМ);
– частое развитие постинфарктных осложнений;
– смертность в остром (10 дней) и подостром (4–8 нед.) периодах ИМ в 2 раза превышает таковую у лиц без СД.
При наличии СД следует стремиться к возможной ликвидации всех эпизодов ишемии миокарда, а не только к купированию типичных приступов стенокардии (избавление от «общего ишемического бремени» — total ischemic burden). Этого можно достичь путем снижения частоты и продолжительности эпизодов депрессий сегмента ST при холтеровском мониторировании ЭКГ, которое должно шире использоваться у пациентов с СД для оценки эффективности антиишемического лечения.
Сахарный диабет и поражение почек
Наиболее ранний маркер поражения почек при СД – микроальбуминурия, она является предвестником диабетической нефропатии и существенным фактором риска формирования сердечно-сосудистой патологии. Стойкая альбуминурия на уровне 30–299 мг / 24 ч (или микроальбуминурия) служит маркером нефропатии и одновременно маркером риска развития ССО [22].
Сахарный диабет и сердечная недостаточность
Фремингемское исследование достаточно убедительно подтвердило повышение риска развития сердечной недостаточности (СН) у больных СД – у мужчин в 4 раза, у женщин – в 8 раз чаще, чем у лиц без СД. По данным российского исследования ЭПОХА, наличие СН является существенным предиктором развития СД в дальнейшем. В общей популяции распространенность СД составляет 2,9%, а среди больных с СН III–IV ФК – 15,8%. При ХСН наличие инсулин-независимого СД заметно ухудшает прогноз пациентов, особенно женщин (на 45%).
При СД миокард поражается независимо от наличия атеросклероза коронарных артерий (диабетическая кардиомиопатия). Изменения в сосудах сердца проявляются в виде микроангиопатий, нарушается микроциркуляция, отмечаются морфофункциональные изменения миокарда. Нарушается биоэлектрическая активность миокарда, снижается его сократительная способность с тенденцией к развитию декомпенсации кровообращения. При длительном течении СД, особенно 2 типа, атеросклеротические изменения касаются не только магистральных артерий, но и артерий среднего и малого калибра. Также у больных СД 2 выражена гипертрофия миокарда, способствующая нарушению коронарного кровообращения. Прогрессирование гипертрофии и дилатации левого желудочка (ЛЖ) снижает сократительную функцию, происходит напряжение стенок во время систолы, что способствует увеличению потребности миокарда в кислороде и развитию кардиосклероза. При СД нередко развивается гиперкинетический вариант центральной гемодинамики с увеличением объема циркулирующей крови, тахикардией [23].
Диабетическая кардиомиопатия проявляется гипертрофией кардиомиоцитов, миокардиальным фиброзом. Повышенное содержание коллагена в миокарде, гипертрофия ЛЖ приводят к потере эластичности с появлением жесткости, ригидности сердечной мышцы.
Таким образом, снижение сократительной способности миокарда при СД и ИБС обусловлено кардиальными и некардиальными факторами. Диабетическая миокардиодистрофия в своей основе связана с нарушением метаболизма кардиомиоцитов, имеют значение также диабетическая вегетоневропатия и микроангиопатия [24]. Кардиальные нарушения у больных СД 2 характеризуются также нарушением диастолической функции ЛЖ. В формировании поражения сердца при СД принимает участие ряд патогенетических механизмов: макроангиопатия с атеросклерозом коронарных артерий, нарушение метаболизма миокарда, расстройства микроциркуляции в форме диабетической микроангиопатии.
Поражение сердца при СД требует профилактического и лечебного воздействия.
Лечение дислипидемии у больных сахарным диабетом
Коррекция дислипидемии при СД осуществляется по тем же принципам, что и у больных ИБС. Статины являются препаратами первого выбора. При этом не стоит забывать о том, что улучшение прогноза у пациентов с СД, ИБС и СН предполагает обязательный жесткий метаболический контроль за целевыми уровнями глюкозы и АД. Контроль за гликемией является важной основой лечения больных СД. Клинические исследования DCCT [25], UKPDS [26] показали, что улучшение гликемического контроля сопровождается устойчивым снижением риска ретинопатии, нефропатии, а также достоверным снижением риска микрососудистых осложнений на 25% и недостоверной тенденцией к уменьшению риска ИМ на 16%.
Целью гиполипидемической терапии при СД является достижение уровня общего ХС < 4,5 ммоль/л, ХС ЛПНП < 2,6 ммоль/л. Оптимальный уровень ХС ЛПВП – 1,02 ммоль/л у мужчин и > 1,28 ммоль/л у женщин [27], концентрация ТГ < 1,7 ммоль/л. В плане снижения уровня ХС ЛПНП ведущая роль принадлежит статинам; фибраты (фенофибрат, гемфибразил, ципрофибрат и др.) особенно эффективны в уменьшении уровня ТГ и в увеличении уровня ХС ЛПВП. Пациентам со смешанной гиперлипидемией показано назначение комбинированной терапии (статины + фибраты).
По результатам нескольких метаанализов последних лет установлен диабетогенный эффект терапии статинами [28–30], который имеет дозозависимый характер и прямую связь с наличием факторов риска ССЗ. Вопрос о назначении статинов пациентам с СД имеет множество нюансов, требуя индивидуального подхода. Не оставляют сомнений положительные эффекты назначения статинов. У пациентов с СД предпочтение следует отдавать назначению статинов с наиболее выраженным гиполипидемическим эффектом – розувастатину и аторвастатину. Самый крупный метаанализ по оценке влияния снижения уровня ЛПНП на риск развития сердечно-сосудистых событий был выполнен в 2010 г. и включил в себя 26 клинических исследований с участием 170 тыс. пациентов [31]. Среднее время наблюдения составило 5,1 года. Анализ показал, что снижение уровня ЛПНП на 1 ммоль/л приводит к 10-процентному снижению риска общей смерти, 20-процентному снижению риска сердечно-сосудистой смертности, 11-процентному снижению риска сердечно-сосудистых событий. В 2015 г. приняты рекомендации Американской ассоциации по лечению СД (ADA), основные положения которых во многом повторяют положения, изложенные в IAS и ACC/AHA. При назначении терапии статинами учитывают наличие уровня риска ССЗ [32].
Лечение артериальной гипертонии у больных сахарным диабетом
Наиболее часто АГ и ССЗ развиваются на фоне уже существующего СД 2. Такое сочетание несет в себе риск быстрого развития и прогрессирования ССО, характерных как для АГ, так и для СД, поскольку органы-мишени для АГ и СД одни и те же: миокард, венечные артерии, сосуды мозга, почек и сетчатки. При подобном сочетании частота развития ИБС возрастает в 3,5–4 раза, острого нарушения мозгового кровообращения (ОНМК) – в 3 раза, хронической почечной недостаточности (ХПН) – в 30 раз, полной потери зрения вследствие ретинопатии – в 4–5 раз по сравнению с изолированным эффектом AГ.
Развитие АГ при СД 2 связано с активацией механизмов, регулирующих уровень АД, что прежде всего касается гиперактивации симпатической нервной системы (СНС). Под влиянием активации СНС нарушается обмен норадреналина, что приводит к выраженной тканевой гиперсимпатикотонии, симпатической стимуляции сердца, сосудов, почек, способствуя повышению АД.
Контроль уровня АД, по данным Международной федерации диабета (1999), способствует снижению риска ССО у больных СД 2 на 51%.
Целевой уровень АД у больных СД ниже, чем у пациентов без СД – 130/80 мм рт. ст., а при наличии выраженной нефропатии – 125/75 мм рт. ст. При достижении такого уровня удается затормозить прогрессирование сосудистых осложнений при СД. Препаратами первого выбора являются ингибиторы ангиотензинпревращающего фермента (иАПФ) и антагонисты рецепторов ангиотензина II (АРАII). Могут также использоваться медленнодействующие, пролонгированные антагонисты кальция (АК) (амлодипин, нормодипин, лацидипин и др.) и кардиоселективные β-адреноблокаторы (метопролол, карведилол, небиволол, бисопролол и др.).
У пациентов с СД с повышенной активностью СНС и АГ целесообразно применять препараты, снижающие ее активацию, в частности β-адреноблокаторы, которые широко используются при СД 2, особенно при его сочетании с АГ. Следовательно, β-адреноблокаторы, так же как и иАПФ, АРАII, предотвращают развитие кардиальных осложнений при СД 2. Ряд β-адреноблокаторов, имеющих свойства селективных β-адреноблокаторов, обладающих сосудорасширяющей и протективной активностью, показаны для применения у больных СД 2 и АГ. К таким препаратам относятся: бисопролол, небиволол, карведилол и др. Целесообразно также применение у больных СД 2 и АГ комбинации АРАII и антагониста кальция амлодипина.
Важность учета при длительной антигипертензивной терапии метаболических эффектов, и в частности развития СД, подчеркивается в последних европейских рекомендациях по АГ.
Лечение ХСН у больных сахарным диабетом
Патогенез и лечение ХСН у пациентов с СД имеют определенные особенности, которые следует учитывать при проведении рациональной терапии. Лечение СН у больных с СД в основном соответствует общепринятым принципам терапии ХСН. Однако непременной особенностью лечения подобных пациентов является тщательный динамический контроль за основными метаболическими показателями.
Основными средствами лечения СН при СД являются иАПФ и АРАII, эффективность которых превосходит, по данным российского исследования ФАСОН [33, 35], терапию декомпенсации кровообращения у пациентов бeз СД.
В метаанализе (исследование САРРР), посвященном сравнению эффективности иАПФ, β-адреноблокаторов, АК и диуретиков при лечении больных АГ и СД, было показано, что назначение иАПФ и АРАII достоверно снижает риск острого ИМ на 48%, ССО – на 32%.
Приоритетными являются современные кардиоселективные и неселективные β-адреноблокаторы со свойствами непрямых вазадилататоров (метопролол, небиволол, бисопролол, карведилол и др.). Гемодинамические эффекты карведилола заключаются в снижении общего периферического сопротивления сосудов (ОПСС) и преднагрузки, увеличении сердечного выброса без рефлекторной тахикардии. Кроме того, препарат обладает антиоксидантной и антиаритмической активностью, вазопротекторным эффектом. Перечисленные свойства делают карведилол весьма ценным при лечении больных с сочетанием СД и ХСН.
АК снижают частоту и продолжительность БИМ. Предпочтительнее использование вазоселективных и долгодействующих АК (амлодипин, фелодипин и др.), не вызывающих рефлекторную тахикардию, увеличение уровня катехоламинов и проишемический эффект. Кроме того, АК обладают антиатерогенным действием.
Среди диуретиков используются калийсберегающие средства (альдактон, верошпирон), индапамид; осторожно следует назначать петлевые и тиазидные диуретики – под контролем показателей углеводного обмена и уровня калия в крови.
Целесообразно применение метаболических средств – триметазидина и др.
Источник
