Дислипидемии у больных сахарным диабетом
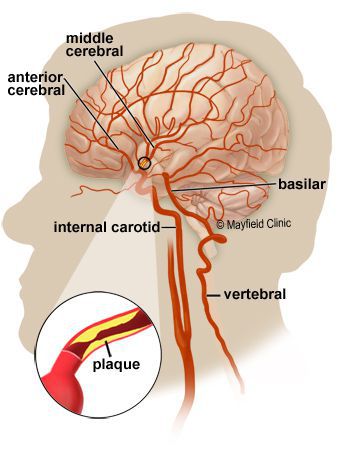
Дислипидемия при диабете является состоянием, когда у пациента в крови выявляется завышенное содержание липопротеидов и липидов.
Избыток этих веществ опасен тем, что он повышает вероятность появления разных сбоев в работе сердечно-сосудистой системы, зачастую приводя к появлению атеросклероза. А высокая концентрация холестерина способствует появлению острого панкреатита.
Гиперлипидемия нередко имеет связь с диабетом. Клиническая картина этого состояния сходна с признаками сердечных патологий и атеросклероза. Обнаружить ее можно после проведения лабораторного исследования.
Дислипидемия: что собой представляет, факторы развития при диабете
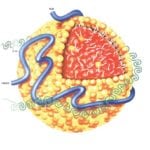 Липопротеины – это макромолекулярные, сферические комплексы, являющиеся носителями различных белков и липидов в плазме крови. Гидрофобные триглицериды вместе с молекулами эфиров холестерина формируют ядро липопротеинов, которое окружено амфипатическими белками и фосфолипидами.
Липопротеины – это макромолекулярные, сферические комплексы, являющиеся носителями различных белков и липидов в плазме крови. Гидрофобные триглицериды вместе с молекулами эфиров холестерина формируют ядро липопротеинов, которое окружено амфипатическими белками и фосфолипидами.
Ядро липопротеинов несет в себе 100-5000 эфиров холестерина и молекул триглицеридов. Поверхностные белки липопротеинов – это ало-липопротеины. Они не просто освобождают липиды из ядра, но и участвуют в транспорте липопротеинов и регуляции концентрации липидов плазмы.
Аполипопротеин В100 нужен для выработки печеночных липопротеинов разной плотности (низкая, промежуточная, плотная). Апо В 48 отвечает за поступление хиломикронов из кишечника. А АпоА-1 является ведущим структурным белком ЛПВП.
Дислипидемия при сахарном диабете 2 типа вызывается рядом таких факторов:
- Некомпенсированным обменом веществ.
- Ожирением.
- Побочной реакцией после приема большой дозы определенных лекарств (бета-блокаторы, диуретики, андрогены, системные кортикостероиды, прогестины, иммуносупрессанты, АИП).
- Наследственная гиперлипидемия.
- Сопутствующие заболевания (чаще всего при диабете – это гипотиреоз).
Почему при диабете происходит сбой в обмене липопротеинов и хиломикронов? После еды триглицериды (пищевые жиры) вместе с холестерином всасываются тонкими кишечником и внедряются в ядро формирующихся хиломикронов, поступающих в лимфатическую систему, а после они включаются в циркуляцию через полую верхнюю вену.
В капиллярном русле мышцы хиломикроны и жировой ткани взаимосвязываются с ферментами липопротеиновая липазы. В итоге происходит высвобождение свободных жирных кислот.
СЖК захватываются адипоцитами, где они снова оказываются в составе триглицеридов. Если мышца захватывается СЖК, то она применяет их в виде энергетического источника, подключаясь к внутриклеточному метаболизму.
Остатки (хиломикроновые ремнанты) являются продуктом липолитического процесса, утратившим около 75% триглицеридов, который быстро метаболизируется в печени.
 ПЛ – печеночная липаза (триглицеридовая), гидролизирующая триглицериды хиломикроновых ремнантов, еще принимает участие в элиминации ремнантов. При сахарном диабете 2 типа нередко происходит сбой в метаболизме холомикроновых ремнантов и хиломикронов. Причем при этой форме хронической гипергликемии активность ЛпЛ бывает понижена.
ПЛ – печеночная липаза (триглицеридовая), гидролизирующая триглицериды хиломикроновых ремнантов, еще принимает участие в элиминации ремнантов. При сахарном диабете 2 типа нередко происходит сбой в метаболизме холомикроновых ремнантов и хиломикронов. Причем при этой форме хронической гипергликемии активность ЛпЛ бывает понижена.
Однако резистентность к инсулину стимулирует процесс формирования в кишечнике хиломикронов. В случае диабета 1 типа сбои в липидном обмене происходят лишь при декомпенсации заболевания. Это проявляется интенсивным уменьшением активности ЛпЛ, чему сопутствует сильное увеличение количества триглицеридов после приема пищи.
Также гиперлипидемия может возникать в следствие генетически детерминированных дефектов. ЛПОНП вырабатываются печенью, в составе их ядра есть эфиры холестерина и триглицеридов, а на поверхности находятся фосфолипиды и молекулы Апо 100.
Выработку в печение ЛПОНП стимулирует высокое поступление СЖК их жировых тканей. Но также возможен и усиленный синтез в печени холестерина и СЖК при инсулиннезависимом диабете, из-за чего тоже возрастает продуцирование ЛПОНП.
Триглицериды в ЛПОНП в плазме крови гидролизируются в ЛпЛ, превращаясь в маленькие и плотные ЛППП и ЛПОНП. Примечательно, что ЛПП сходны с хиломикроновыми ремнантами, однако они отличаются тем, что помимо утилизации в печени, в крови происходит их катаболизация до ЛПНП. Так, активность ЛпЛ обеспечивает нормальную функцию метаболизма начиная с ЛПОНП, проходя ЛППП, и заканчивая ЛПНП.
АпоВЮО – это единственный белок, находящийся на поверхности ЛПНП, который является лигандом для рецепторов ЛПНП. Следовательно, содержание ЛПНП в крови зависит от двух факторов:
- доступность рецепторов ЛПНП;
- продукция ЛПНП.
При диабете 2 типа показатели триглицеридов ЛПОНП не редко завышены. Увеличенная концентрация холестерина посредством ЛПНП при хронической гипергликемии объясняется его повышенным содержанием в каждой из липопротеиновых частиц.
Перекисное окисление либо гликирование ЛПНП приводит к сбою нормальной элиминации липопротеиновых частиц, приводя к тому, что они начинают собираться на сосудистых стенках. Кроме того, инсулин стимулирует экспрессию гена рецепторов ЛПНП, и, соответственно, инсулинорезистентность либо недостаток гормона также могут негативно повлиять на метаболизм ЛПНП.
ЛПВП отличаются сложным строением. Исходные частицы называют пребета-ЛПВП. Это акцепторы свободного клеточного холестерина, поэтому ЛПВП первым делом является запасным путем транспорта холестерина в печень и периферических тканей, где они выходят из организма.
Эфиры холестерина тоже могут быть в составе частиц ЛПОНП и хиломикроны в случае присутствия холестерил эстер транспортного белка. При сахарном диабете 2 типа показатель ХС-ЛПВП, зачастую уменьшен, что обусловлено увеличенным транспортом эфира холестерина из ЛПВП в ЛПОВП.
Однако при 1 типе диабета ХС-ЛПВП остается нормальным либо немного завышенным.
Общие принципы лечения
Уровень сахара
Мужчина
Женщина
Укажите Ваш сахар или выберите пол для получения рекомендаций
 Терапия при диабетической дислипидемии базируется на трех ведущих принципах. Это контролирование содержания сахара в крови, похудение и диета.
Терапия при диабетической дислипидемии базируется на трех ведущих принципах. Это контролирование содержания сахара в крови, похудение и диета.
При втором типе диабета следует огранить потребление простых углеводов, холестерина и насыщенных жиров. В ежедневное меню желательно включить продукты, содержащие мононенасыщенные жирные кислоты и пищевые волокна, благодаря чему улучшится липидный профиль.
Если диабетик будет активно бороться с лишним весом, тогда концентрация триглицеридов в его крови снизится на 18%, а ХС-ЛПВА уменьшится на 8%.
Стоит заметить, что при инсулиннезависимом диабете прием сахароснижающих препаратов, включая дополнительное введение инсулина, лишь частично восстанавливает нормальные показатели жирового обмена.
Так, Метформин способен снизить только уровень триглицеридов в плазме до 10%, Пиоглитазон – до 20%, а Розиглитазон не оказывает никакого влияния на липидный обмен. Касательно ХС-ЛПНП, то сахаропонижающие препараты влияют на этот процесс следующим образом:
- Метформин уменьшает на 5-10%;
- Пиоглитазон увеличивает на 5-15%;
- Розиглитазон повышает на 15% и более.
Незначительному понижению ХС-ЛПНП способствует терапия инсулинов. А сульфаниламиды не оказывают существенного воздействия на липидный обмен.
При диабете первого типа проведение интенсивной инсулинотерапии способствует сильному уменьшению ХС-ЛПНП и триглицеридов в плазме. Однако уровень компенсации метаболизма липидов не воздействует на ХС-ЛПВП при второй форме диабета.
Сульфаниламиды, понижающие сахар в крови, не отражаются на концентрации ХС-ЛПВП. Однако Метформин по причине снижения содержания триглицеридов увеличивает ХС-ЛПВП, но ненамного.
Пиоглитазон и Розиглитазон увеличивают показатели ХС-ЛПВП при диабете 2 типа. Так, для нормализации жирового обмена у инсулиннезависимых диабетиков, необходимо проведение гиполипидемического лечения. А в случае первого типа диабета необходимо достичь компенсации обмена углеводов.
Гиполипидемия при диабете лечится статинами и прочими средствами, к которым относят Ниацин, СКЖК, Фенофибрат, Эзетимиб. Такие лекарства уменьшают ХС-ЛПНП.
Для увеличения ХС-ЛПВП применяются фибраты и никотиновая кислота, что позволяет понизить показатель триглицеридов. Из второй группы стоит выделить Гемфиброзил, Фенофибрат, а также Ниацин. Если уровень ХС-ЛПНП завышен, тогда диабетику назначаются высокие дозы статинов.
Комбинированная гиперлипидемия устраняется тремя способами:
- повышенная дозировка статинов;
- сочетание сатинов с фибратами;
- комбинирование сатинов с Ниацином.
Причинами, по которым следует провести комплексное гиполипидемическое лечение многообразны. Во-первых, такой подход эффективно понижает ХС-ЛПНОН и ХС-ЛПНП.
Во-вторых, комбинированная терапия уменьшает вероятность появления побочных реакций и снижает ХС-ЛПНП, возникший на фоне приема фибратов.
В-третьих, такой подход позволяет применять СКЖК у пациентов с гипертриглицеридемией и завышенным показателем ХС-ЛПНП.
Группы препаратов, применяемых при дислипидемии
 Существует 3 категории средств, влияющих на уровень липопротеинов в плазме. Это Ингибиторы ГМГ-КОА редуктазы, Секвестранты желчных кислот, фибраты.
Существует 3 категории средств, влияющих на уровень липопротеинов в плазме. Это Ингибиторы ГМГ-КОА редуктазы, Секвестранты желчных кислот, фибраты.
Статины чаще используются для понижения концентрации ХС-ЛПНП, поэтому их назначают при гиперлипидемии. Правастатин, Симвастатин, Ловастатин – это метаболиты грибов либо производные метаболитов. А Розувастатин, Аторвастатин, Флувастатин являются синтетическими препаратами.
Симвастатин и Ловастатин считаются «про-средствами», ведь лечебный эффект они оказывают только после гидролиза в печени. А другие статины выводятся в активном виде.
Принцип действия ИнгибиторовГМГ-КОА редуктазы в том, что они подавляют ключевой фермент синтеза холестерина. Кроме того, эти средства понижают выработку Апо В100, активизирующих рецепторы ЛПНП и имеющих в своем составе липопротеины. Это приводит к тому, что в крови внезапно снижается концентрация триглицеридов ЛПОНП, холестерина ЛПНП.
Фармакокинетика статинов:
- всасывание от 30 до 90%;
- метаболизируются печенью от 50 до 79%;
- в большей степени выводятся почками.
При взаимодействии статинов с СЖК, уменьшается их всасывание. Также подобный эффект отмечается при сочетании препаратами, потенциирующих миопатический эффект Ловастатина.
Кроме того, показатели Ловастатина, аторвастатина и Симвастатина увеличатся после употребления грейпфрутового сока. При введении Варфарина и Розувастатина, происходит увеличение протромбинового действия.
При суточной дозе 10-40 мг Ингибиторы ГМГ-КОА редуктазы понижают концентрацию холестерина ЛПНП до 50% и увеличивают ХС-ЛПВП на 5-10%.
Статины показаны диабетикам с умеренно увеличенным показателем ТГ и при завышенном содержанием холестерина ЛПНП. Также они предотвращают формирование камней в желчном пузыре, что особенно важно при диабетической нейропатии.
Наиболее частой побочной реакцией после приема статинов является миозит, но он развивается редко. Также могут появиться такие неблагоприятные реакции как:
- запор;
- артралгия;
- боль в животе;
- диспепсия и диабетическая диарея;
- мышечные боли.
Секвестранты желчных кислот – это смолы, которые связывают желчные кислоты в кишечнике. Такие препараты понижают ХС-ЛПНП до 30%, изменяя содержание ЛПВП. Потенциально СКЖК могут увеличивать показатели триглицеридов.
При лечении дислипидемии с сахарным диабетом эффективность секверстрантов желчных кислот сходна с действием статинов, но только при комбинированном приеме данных препаратов. СКЖК всасывается в небольшом количестве в кишечник. Лечебное действие определяется уровнем понижения холестерина, что проявляется через 2-3 недели.
СКЖК оказывают влияние на абсорбцию многих лекарства, включая пероральные контрацептивы, антиаритмические и противосудорожные средства. Поэтому другие средства следует принимать, только после того как пройдет 4 часа после приема СКЖК.
Секвестранты желчных кислот применяют для ликвидации гипрхолестеринемии. Но так как эта категория препаратов может спровоцировать увеличение концентрации триглицеридов, то во время лечения важно контролировать данный показатель. Поэтому СКЖК не стоит принимать пациентам с гипер-триглицеридемией.
Чаще всего после приема СКЖК возникают запоры и диспепсические расстройства.Нельзя совмещать их прием вместе с сульфаниламидами и прочими препаратами, соблюдая шестичасовый перерыв. СКЖК противопоказаны при наличии камней в желчном пузыре, желудочно-кишечной и полной биллиарной обструкции и завышенной концентрации триглицеридов.
 Производные фибриновой кислоты, такие как Гем-фиброзил и Фенофибрат – это агонисты PPAR-альфа. Подобные средства при сахарном диабете оказывают сильное воздействие на метаболизм липидов, уменьшая вероятность развития сердечно-сосудистых осложнений. Так, фибраты понижают ХС-ЛПНП до 20%, триглицериды – до 50%, а уровень ХС-ЛПВП увеличивается на 10-20%.
Производные фибриновой кислоты, такие как Гем-фиброзил и Фенофибрат – это агонисты PPAR-альфа. Подобные средства при сахарном диабете оказывают сильное воздействие на метаболизм липидов, уменьшая вероятность развития сердечно-сосудистых осложнений. Так, фибраты понижают ХС-ЛПНП до 20%, триглицериды – до 50%, а уровень ХС-ЛПВП увеличивается на 10-20%.
Примечательно, что Фенофибрат является хорошей альтернативой при терапии завышенной концентрации ХС-ЛПНП у диабетиков принимающих статины, которые не оказали желаемого эффекта.
Фибраты влияют на липидный обмен при диабете, увеличивая синтез:
- липопротеиновой липазы;
- АВС-А1;
- Апо А-П и апо А-1 (главные белки ЛПВП).
Также фибраты уменьшают экспрессию критического белка всасывания холестерина и снижают апо С-Ш. Также препараты увеличивают апо A-V, продуцирование которого понижает концентрацию липопротеинов, с высоким количеством ТГ.
Кроме того, эфиры фибратов ингибируют липогенез в печени. Они взаимодействуют с печеночным Х рецептором, ингибируя ПХР опосредованный липогенез. Еще производные фибриновой кислоты оказывают антиатерогенный эффект.
Однако ведущими средствами при дислипидемии являются статины, а фибраты назначаются при инсулинозависимом диабете, лишь тем пациентам, которые не переносят эти препараты. Для комбинированного лечения из фибратов рекомендовано использование Фенофибрата.
Стоит заметить, что такие средства могут назначать для уменьшения показателя ЛПНП при пониженной концентрации ТГ. Но в таком случае чаще используются лекарства из других групп, такие как СКЖК, никотиновая кислота и статины.
Средняя продолжительность терапии фибратами – 3-6 месяцев. Так как эти лекарства увеличивают вероятность появления холелитиза, их не стоит применять диабетикам с автономной нейропатией.
Диабетикам с нефропатией и пожилым пациентам следует крайне осторожно применять фибраты, так как они в большей степени элиминируются почками. В период лактации и при беременности лечение этими средствами запрещено.
Наиболее распространенные побочные реакции приема фибратов:
- метеоризм;
- тошнота;
- эректильная дисфункция;
- боль в животе;
- высыпания на коже;
- рвота;
- диарея;
- головокружение;
- запор и прочее.
Помимо статинов, СКЖК и фибратов при гиперлипидемии, развывшейся у диабетиков после 50 лет, может назначаться никотиновая кислота. Это единственное гиполипидемическое средство, снижающее концентрацию липопротеина, но у него есть масса побочных эффектов.
Также для уменьшения гипертриглицеридемии врач может назначить Омега-3 жирные кислоты. Более того, ОЗЖК снижают риск развития проблем с сердцем и оказывают антиатирогенный эффект. Видео в этой статье расскажет, как лечить нарушение липидного обмена.
Уровень сахара
Мужчина
Женщина
Укажите Ваш сахар или выберите пол для получения рекомендаций
Последние обсуждения:
Нормы показателей липидов и липопротеинов крови зависят от индивидуального сердечно-сосудистого риска человека:
ТГ у всех должны быть < 1,7 ммоль/л, ЛВП у мужчин > 1,0 ммоль/л, а у женщин > 1,2 ммоль/л.
Осложнения ДЛ связаны с развитием атеросклероза. Считается, что его первичные проявления в виде липидных полосок у значимой части населения формируются ещё в подростковом и молодом возрасте. В дальнейшем прогноз зависит от активности атерогенеза и целостности атеросклеротических бляшек. При отсутствии тромботической деструкции этих бляшек и гемодинамически не значимом атеросклерозе качество и продолжительность жизни не изменятся.
Если атеросклероз приобретёт стенозирующий характер (обычно это происходит при сужении сосуда более чем на 75%), то появляются клинические проявления в той области, которую кровоснабжают эта артерия: ишемия головного мозга, миокарда, нижних конечностей и т. д.

Если же произойдёт разрыв атеросклеротической бляшки, то сформируется тромб или тромбоэмболия с возможным развитием инфаркта миокарда или мозгового инсульта.
Диагностика начинается со сбора анамнеза (истории болезни) и выяснения жалоб. Если у кровных родственников отмечалась ранняя смерть от сердечно-сосудистых заболеваний или сердечно-сосудистые события, необходимо проверить липидный спектр пациента. Жалобы при ДЛ появляются на клинических стадиях атеросклероза и говорят о далеко зашедшем заболевании.
При подозрении на семейно-генетическую ДЛ целесообразно проведение генетического анализа крови для выявления генов, отвечающих за развитие наследственной ДЛ, в том числе и у близких родственников пациента.
В клинической практике ДЛ диагностируют лабораторным способом. О заболевании свидетельствует превышение референсных значений в повторных анализах крови. Для определения показателей липидов и липопротеидов крови используется ряд формул:
- формула Фридвальда (верна, пока уровень ТГ не выше 4,5 ммольл);
- формула Климова или коэффициент (индекс) атерогенности;
- соотношение атерогенных и антиатерогенных апобелков.
В последние годы широко используется такой показатель, как холестерин-не-липопротеины высокой плотности (ХС-не-ЛПВП), который определяется по формуле: ХС − ЛВП.
Важно выявлять сопутствующие заболевания ДЛ, такие как сахарный диабет, ожирение, метаболический синдром и другие эндокринные дисфункции.
При правильной интерпретации лабораторных показателей диагностика ДЛ чаще всего не вызывает трудности. Сложнее проводить дифференциальную диагностику между различными ДЛ (первичная, вторичная, приобретённая, семейная).
Лечение ДЛ начинаются с немедикаментозных мероприятий, таких как:
- рационализация питания;
- оптимизация массы и параметров тела;
- повышение физической активности;
- отказ от хронических интоксикаций.[8]
При недостаточной эффективности немедикаментозных мероприятий показано назначение лекарственных средств гиполипидемического и антисклеротического действия, подобранных пациенту с учётом индивидуального общего сердечно-сосудистого риска.
В клинической практике используется последние генерации фибратов:
- ципрофибрат («Липанор») по 100 мг 1-2 раза в сутки;
- фенофибрат («Липантил-М») по 200 мг в сутки;
- новая лекарственная форма фенофибрата («Трайкор») по 145 мг в сутки.
Препараты никотиновой кислоты в клинической практике применяют редко из-за большого количества нежелательных явлений и отсутствия положительного влияния на прогноз. Секвестранты желчных кислот также оказывают незначительное клиническое воздействие.
Омега-3 ПНЖК представлены в России единственным рецептурным препаратом этой группы — «Омакором». В 1 капсуле препарата содержится 90% незаменимых омега-3 ПНЖК в виде эйкозопентаеновой и докозагексаеновой кислот. «Омакор» способен незначительно снижать ТГ и ЛОНП.
В нашей стране зарегистрирован один ингибитор, поглощающий ХС в кишечнике — «Эзетимиб» («Эзетрол»). Механизм его действия заключается в снижении всасывания экзогенного холестерина из кишечника, что может снизить концентрацию ЛНП в крови дополнительно на 15-20%. Положительное влияние на прогноз этих препаратов крайне мало, однако, учитывая их безопасность, они всё шире применяются для снижения ЛНП в случае недостижения целевых показателей при статинотерапии или непереносимости статинов.[8][14]
Основными препаратами, снижающим концентрацию липидов, ХС и липопротеидов, способствующих развитию атеросклероза, являются статины. Они блокируют ферменты, участвующие в синтезе ХС в клетках печени, тем самым вызывая стимуляцию внутрипечёночного образования рецепторов к ЛПН. Это, в свою очередь, значительно снижает ЛНП в крови (на 50-60%). Препараты хорошо переносятся и положительно влияют на прогноз, т.е. снижают число инфарктов миокарда, ишемических мозговых инсультов, сердечно-сосудистую и общую смертность.
Статины обладают дополнительными положительными эффектами — стабилизация атеросклеротических бляшек и регресс атеросклероза.
Практическое значение имеют симвастатин («Зокор»), аторвастатин («Липримар»), розувастатин («Крестор») и питавастатин («Ливазо»). Эти препараты, а также большое количество дженерических статинов зарегистрированы в России.
Статинотерапия для первичной и вторичной профилактики проводится в следующих дозах:
- симвастатин по 10-40 мг в сутки;
- аторвастатин по 10-80 мг в сутки;
- розувастатин по 5-40 мг в сутки;
- питавастатин по 1-4 мг в сутки.
В 2015 году были зарегистрированы два препарата новой группы — алирокумаб и эволокумаб. Они предназначены для лечения семейно-генетической и смешанной ДЛ. Исследования показали достоверное значительное снижение ЛПНП в крови (на 60-70%) и их стабильный низкий уровень на протяжении длительного времени при хорошей переносимости. Эволокумаб применяют по 420 мг 1 раз в месяц, алирокумаб — по 75 мг 1 раз в две недели в подкожных инъекция шприц-ручкой. Недостатки этой группы медикаментов — высокая стоимость терапии по сравнению со статинами и другими средствами.
Комбинированная терапия дислипидемии решает задачи, которые не под силу монотерапии. Каждый препарат, снижающий концентрацию фракций липидов, влияет на определённый элемент метаболизма липидов и липопротеидов:
- статины и комбинация статинов с «Эзетролом» преимущественно снижают ЛНП, незначительно влияют на содержание ТГ и умеренно повышают концентрацию ЛВП;
- фибраты снижают уровень ТГ и повышают ЛВП, почти не оказывая влияния на ЛНП;
- никотиновые кислоты умеренно действуют на все звенья метаболизма липидов, но их применение ограничено в связи с высокой частотой побочных эффектов.
В России с 2008 года зарегистрирован комбинированный препарат «Инеджи», содержащий фиксированные дозы симвастатина и эзетимиба.
К комбинации статинов с фибратами всё чаще прибегают при лечении пациентов с сахарным диабетом 2 типа и с метаболическим синдромом при повышенном содержании ТГ в крови. Статины в такой комбинации эффективно предупреждают развитие макрососудистых осложнений (инфаркт миокарда, стенокардия), а фибраты способствуют предупреждению диабетической микроангиопатии.
Всё чаще статины сочетают с «Омакором» и кумабами.[7][14][15]
Прогноз ДЛ зависит от формы и выраженности синдрома, степени развития атеросклероза и наличия атеросклероз зависимых заболеваний.
Профилактика ДЛ основывается на поведенческих мероприятиях.
Рациональное питание способно снизить ЛНП лишь до 20%, однако отмечается влияние диеты на ТГ и ЛПОН. Кроме того, здоровое питание является выраженным фактором снижения общей смертности.
Количество калорий, потребляемых с пищей, должно способствовать поддержанию нормального веса тела. В связи с этим рекомендуется ограничить потребление животных жиров (не более 10%), а общее количество жира не должно превышать 20-30% от всего суточного каллоража. Ежедневное поступление ХС с пищей не должно превышать 300 мг у лиц без ДЛ и атеросклероза, а при наличии этих состояний – не более 200 мг.
Необходимо сокращать потребление насыщенных жиров и не преувеличивать важность ограничения некоторых жирных продуктов, например яиц, поскольку они служат ценным источником многих полезных веществ. Особо атерогенные насыщенные жиры — это трансжиры, содержащиеся в твёрдых маргаринах и полуфабрикатах.[9][13]
Фрукты и овощи (не считая картофель) следует потреблять не менее 400-500 г в день. Употребление мясных продуктов, субпродуктов и красного мяса следует ограничить. Лучше использовать в пищу больше других белковых продуктов: бобовые, рыба или птица. Каждый день нужно употреблять молочные продукты с низким содержанием жира и соли (кефир, кислое молоко, сыр, йогурт).
В ежедневной пище необходимы простые сахара, но их доля не должна превышать 10% от общей калорийности рациона. Общее количество потребляемой соли, включая соль, содержащуюся в готовых продуктах, не должно превышать 5 г в сутки, особенно это важно для людей с артериальной гипертензией.
Глубоководную рыбу северных морей (сель, сардины, скумбрия, лосось) полезно употреблять не реже 2-3 раз в неделю. Это связано с высоким содержанием в этих сортах ω-З ПНЖК, способствующих профилактике атеросклероза. Растительные стеролы/станолы содержатся в семенах растений, орехах и растительных маслах. В дозах около 2 г в сутки они не позволяют ХС всасываться в кишечнике.[2][4]

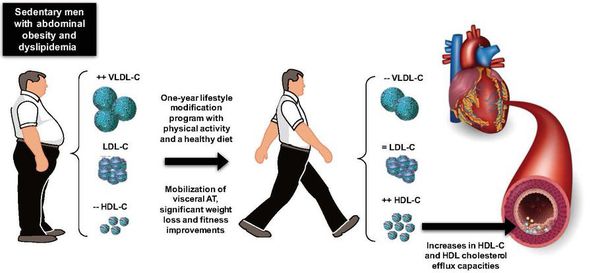
Снижение избыточного веса — обязательное условие профилактики ДЛ и сердечно-сосудистых осложнений. Снижение массы тела достигается назначением низкокалорийной диеты и регулярными адекватными физическими нагрузками. Для антропометрической оценки следует использовать показатель индекс массы тела (ИМТ) = вес в кг/рост м2. Нормальный ИМТ — 18,5-25 кг/м2. Для оценки типа ожирения используют измерение окружности талии (ОТ). Норма ОТ у мужчин — не более 94 см, у женщин — не более 80 см. ОТ свыше 102 см у мужчин и 88 см у женщин — показатель абдоминального ожирения, что ассоциируется с повышенным риском сердечно-сосудистых осложнений.[15]
Всем пациентам с ДЛ, избыточной массой тела и другими факторами риска рекомендуется повысить повседневную физическую активность с учётом возраста, тренированности и имеющихся заболеваний. Наиболее физиологичное, безопасное и доступное для всех аэробное физическое упражнение — ходьба. Ею рекомендуется заниматься 5-6 раз в неделю не менее 30-45 минут с достижением пульса 60-75% от максимального для человека. Максимальная частота сердцебиения рассчитывается по формуле: 220 – возраст (лет). Людям с ИБС и другими заболеваниями сердечно-сосудистой системы следует разрабатывать индивидуальный режим тренировок, учитывая показатели нагрузочного теста (велоэргометр или тредмил).[2][3]
Физические тренировки — важная составляющая профилактики ДЛ. Они снижают частоту сердцебиения и артериальное давление, позволяют адаптироваться к условиям ишемии, стабилизируют гормональный фон и оксигенацию тканей. Более эффективны аэробные, динамические, адекватные по интенсивности нагрузки циклического типа — ходьба, туризм, плавание, прогулки на лыжах и велосипеде.
Важно отказаться от курения в любой форме, в том числе от пассивного. Алгоритм программы отказа от курения состоит из нескольких принципов:
- выявление курильщиков;
- оценка выраженности привычки и готовности избавиться от неё;
- объяснение вреда курения и рекомендация отказа от него;
- при необходимости — врачебная помощь, включающая комплексную терапию;
- регулярное наблюдение врачом пациента-курильщика.
Наиболее эффективным медикаментом для отказа от табакокурения считается варениклин («Чампикс»). Он является блокатором никотиновых рецепторов головного мозга, в результате чего подавляется тяга к курению, снижается удовольствие от процесса и уменьшаются абстинентные проявления.
Ряд исследований показал, что умеренное потребление алкоголя может положительно воздействовать на ДЛ. Безопасным для здоровья считается употребление не более 150 мл алкоголя в неделю для мужчин и 100 мл для женщин при условии суточного употребления не более 20 г для мужчин и 15 г для женщин. Однако любые дозы алкоголя не рекомендованы людям с артериальной гипертензией, гипертриглицеридемией, заболеваниями гепато-биллиарной и панкреатической зоны, подагрой и ожирением. Злоупотребление алкоголем при статинотерапии может привести к миопатии и рабдомиолизу.[6]
Превентивная статинотерапия также является действенным направлением профилактики ДЛ. Для этого чаще используют низкие дозы современных статинов:
- симвастатин 10-20 мг в сутки;
- аторвастатин 10-20 мг в сутки;
- розувастатин 5-10 мг в сутки;
- питавастатин 1-2 мг в сутки.
-
Арабидзе Г.Г. Атеросклероз и факторы риска. Клиническое значение аполипопротеинов в развитии ИБС / Г.Г. Арабидзе, К.И. Теблоев. — М.: Литтерра, 2008. — 242 c. -
Береславская Е.Б. Атеросклероз. Современный взгляд на лечение и профилактику . — СПб.: ИГ «Весь», 2005. — 128 с. -
Быков А.Т. Восстановительная медицина и экология человека. — М.: ГЭОТАР-Медиа, 2009. — 683 с. -
Быков А.Т. Оптимизация профилактических мероприятий у пациентов с факторами риска сердечно-сосудистых заболеваний / А.Т. Быков, А.В. Чернышёв // Вопросы курортологии, физиотерапии и лечебной физической культуры. — 2012. — № 2. — С. 3-6. -
Быков А.Т., Чернышёв А.В., Хутиев Т.В. и др. Восстановительное лечение больных с кардиологической и кардиометаболической патологией // Вестник восстановительной медицины. — 2009. — № 5. — С. 56-60. -
Городецкий В.Б. Атеросклероз. Профилактика, диагностика и лечение / А.В. Городецкий, В.Б. Шульц. — М.: Эксмо, 2008. — 256 с. -
Аронов Д.М., Ахмеджанов Н.М., Балахонова Т.В. и др. Национальные клинические рекомендации по диагностике и коррекции нарушений липидного обмена с целью профилактики и лечения атеросклероза // Кардиоваскулярная терапия и профилактика. — 2009. — Т. 8. — № 6. — 82 с. -
Нестеров Ю.И. Атеросклероз. Диагностика, лечение, профилактика. — М.: Феникс, 2007. — 256 с. -
Вартазарян М.А., Быков А.Т., Чернышёв А.В., Лобасов Р.В. Оптимизация физических методов первичной профилактики заболеваний, ассоциированных с атеросклерозом заболеваний // Курортная медицина. — 2015. — № 3. — С. 55-58. -
Вартазарян М.А., Быков А.Т., Чернышёв А.В., Ходасевич Л.С. Оптимизация алгоритма выявления и дифференцированной немедикаментозной коррекции факторов риска и доклинических стадий атеросклероза в первичном звене здравоохранения на курорте заболеваний. — 2017. — № 3. — С. 4-11. -
Разумов А.Н. Научные организационные основы восстановительной медицины: учебник по восстановительной медицине / А. Разумов, И. Бобровницкий, А. Василенко. — М., 2009. — 640 с. -
Чернышёв А.В. Сравнительный анализ эффективности традиционного и оптимизированного комплекса немедикаментозной терапии больных с изолированной и сочетанной патологией сердечно-сосудистой системы и обмена веществ // Journal of Preventive Medicine, USA. — 2014; 2(1): 1-4. -
Чернышёв А.В. Профилактика и немедикаментозная терапия сердечно-сосудистой патологии // LAPLAMBERT Academic Publishing. Germany. Saarbrucken. — 2014. — 378 с. -
Manoharan G., Ntalianis A., Muller O. et al. Severity of coronary arterial stenoses responsible for acute coronary syndromes // Am J Cardiol. — 2009. -
Jellinger P.S., Handelsman Y., Rosenblit P.D. et al. American Association of Clinical Endocrinologists and American College of Endocrinology. Guidelines for management of dyslipidemia and prevention of cardiovascular disease // Endocr Pract. — 2017. — № 2. — С. 1-87.
