Для чего нужно сдавать кровь на диабет при беременности

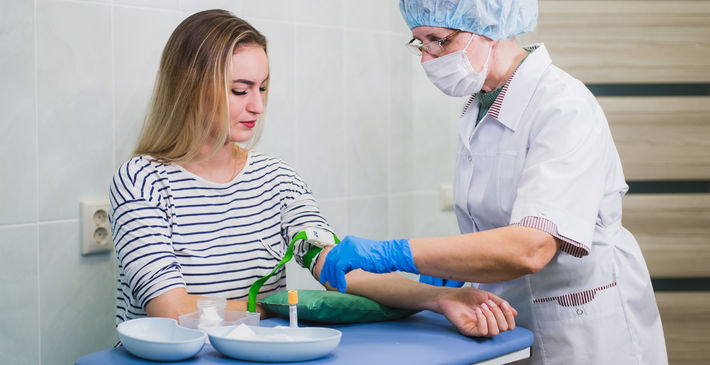
Беременность для некоторых женщин становится катализатором развития многих заболеваний. Физиологические изменения, гормональная перестройка организма в период вынашивания малыша могут спровоцировать обострение хронических заболеваний или появление новых.
По статистике, у 14% беременных впервые обнаруживают высокие показатели сахара в крови, что говорит о развитии гестационного диабета. Выявить заболевание помогает глюкозотолерантный тест при беременности.
Что такое глюкозотолерантный тест
Гормоны, выделяемые при беременности, способны повышать глюкозу в крови. Это обусловлено физиологически. Как следствие – усиливается нагрузка на поджелудочную железу, и она может давать сбой. По нормам у женщин в положении сахара в крови должны быть меньше, чем у небеременных. Ведь высокий уровень глюкозы говорит о том, что в организме беременной вырабатывается недостаточно инсулина, который должен регулировать сахара в крови.
Природа позаботилась о том, чтобы защитить формирующуюся поджелудочную железу малыша от избытка сахара. Но поскольку привычный рацион беременной, как правило, перенасыщен углеводами, всё чаще уже в утробе матери поджелудочная ребёнка подвергается большим нагрузкам. Читайте полезную статью по теме сладостей во время беременности>>>
Для чего делают глюкозотолерантный тест (ГТТ) во время беременности?
Он необходим для того, чтобы выяснить, как усваивается глюкоза в организме беременной, нет ли каких-либо нарушений. С его помощью можно подтвердить диагноз «сахарный диабет», оценить адекватную работу поджелудочной железы.
В федеральные алгоритмы ведения беременности ГТТ включили ещё в 2013 году, оценив риски и возможные последствия гестационного диабета для новорождённого (фетоплацентарная недостаточность, гипогликемия и др.) и беременной (преэклампсия, преждевременные роды, многоводие и др.).
Считается, что многие из тех беременных, у кого впервые обнаружили повышенный уровень глюкозы, имели проблемы с обменом веществ и усвоением сахара и инсулина ещё до зачатия. Но протекали подобные нарушения бессимптомно. Поэтому диагностировать гестационный диабет своевременно очень важно.
ГТТ – процедура не из приятных. Проводится тест на 24 – 28 неделе беременности. На более позднем сроке тест может представлять опасность для плода. Женщинам предлагают выпить очень сладкий коктейль из воды с 75 г глюкозы (это примерно 20 чайных ложек сахара) и в процессе несколько раз сдать кровь из вены. Для многих тест становится настоящим испытанием, а слабость, тошнота и головокружение не заставляют себя долго ждать.
Важно! Лаборатория, где проводят ГТТ, обязана предоставить беременной готовый раствор глюкозы. Только с его помощью можно будет добиться получения адекватных результатов. Если же женщину просят принести с собой сахар, воду, либо какую-то еду, лучше сразу отказываться от подобных исследований.
Показания и противопоказания к проведению ГТТ
Показания к проведению теста:
- Индекс массы тела равен 30 кг/м2 или превышает этот показатель;
- рождение крупного (весом более 4 кг) ребёнка в предыдущие беременности;
- высокое давление;
- сердечная патология;
- мертворождение в анамнезе;
- сахарный диабет у кого-то из родных;
- гестационный диабет в прошлом;
- миома, поликистоз яичников или эндометриоз до беременности.
В то же время ГТТ не рекомендовано проводить в следующих случаях:
- При токсикозе (подробнее о токсикозе при беременности>>>);
- после операции на желудке из-за нарушения всасывания;
- при язве и хронических воспалениях ЖКТ;
- при остром инфекционном или воспалительном процессе в организме;
- при некоторых эндокринных заболеваниях;
- при приёме медикаментов, изменяющих уровень глюкозы.
Подготовка к тесту и проведение процедуры
Рекомендовано всем женщинам, у которых до 24 недель в крови не выявлено повышение глюкозы более 5,1 ммоль/л, пройти ГТТ, чтобы исключить сахарный диабет, протекающий бессимптомно.
Как же подготовиться к глюкозотолерантному тесту во время беременности? За 8 часов до предполагаемого исследования беременная ничего не должна есть. При этом на ночь лучше съесть блюдо, содержащее углеводы. Например, 6 ложек каши или 3 ломтя хлеба. Тщательно избегайте эмоциональных и физических нагрузок за день до проведения ГТТ.
О том, как проводится глюкозотолерантный тест во время беременности, обо всех нюансах можно подробно расспросить лечащего врача. При малейших жалобах на здоровье (насморк, недомогание) лучше тест отложить, ведь это может исказить результаты. Следует сообщить доктору о лекарствах, которые вы принимаете. Возможно, они тоже могут повлиять на анализы.
Обычно процедура выглядит так: беременная сдаёт кровь натощак. Кофе и чай с утра исключены! После того, как кровь возьмут на анализ, женщине предлагают выпить раствор глюкозы. С интервалом в 1 час беременная ещё дважды сдаёт кровь. В это время женщине не разрешают есть, пить, проявлять физическую активность, потому что всё это может повлиять на конечный результатов анализов. У здоровых женщин через пару часов после принятого глюкозного сиропа сахар в крови должен прийти в норму.
Важно! Если нарушения углеводного обмена у женщины наблюдались до беременности, или были обнаружены уже в процессе вынашивания ребёнка, лучше пройти глюкозотолерантный тест в 25 недель.
Как оценить результаты?
С помощью глюкозотолерантного теста можно отследить изменения в показателях уровня сахара в крови. И есть ли вообще какие-либо изменения в показателях. Логично, что после принятия раствора глюкозы концентрация сахара в крови резко увеличивается, но через несколько часов этот показатель должен достичь начальной отметки.
Подозревать гестационный диабет у беременной можно, если уровень глюкозы натощак превышал показатель в 5,3 ммоль/ л. В зону риска женщина попадает, если через час после исследования этот показатель выше 10 ммоль/л, а спустя 2 часа превышает 8,6 ммоль/л.
Следовательно, нормы глюкозотолерантного теста при беременности будут меньше этих показателей. Окончательный диагноз можно поставить только после повторного теста, проведённого в другой день. Ведь нельзя исключать ложноположительные результаты, в случае, если подготовка к ГТТ проводилась неправильно.
Что ещё нужно знать о глюкозотолерантном тесте при беременности, перед тем как его сдавать? Результаты ГТТ могут быть неверными в случае, если у вас нарушена работа печени, понижено содержание калия в организме или имеются эндокринные патологии.
Рекомендации беременным
Если все исследования выполнены правильно, и у женщины всё-таки выявляют гестационный диабет, это не означает, что нужно принимать препараты инсулина. Практически в 80 – 90% случаев корректировки рациона и образа жизни бывает вполне достаточно. Соблюдение диеты, живое питание, богатое свежими овощами и фруктами, умеренные физические нагрузки мягко снижают сахар в крови и позволяют избежать медикаментов.
О грамотном питании смотрите в электронной книге Секреты правильного питания для будущей мамы>>>
Уровень осложнений беременности и родов из-за диабета, который не был диагностирован по каким-либо причинам, всё-таки очень невысок. А вот если диагноз выявлен, это, наоборот, в ряде случаев может негативно отразиться на состоянии женщины. Частые визиты в поликлинику и лабораторные исследования могут плохо повлиять на психологическом здоровье беременной.
Примерно через полтора месяца после родов женщинам придётся повторно пройти глюкозотолерантный тест, который покажет, действительно ли диабет был связан только лишь с «интересным положением». Исследование может подтвердить, что показатели глюкозы пришли в норму.
Читайте также:
- Низкий гемоглобин при беременности
- Ренни при беременности
- Молочница при беременности
Источник
С момента наступления беременности в организме женщины происходят значительные изменения. Нередко девушки сталкиваются с различными нарушениями обменных процессов. Тест на скрытый сахарный диабет при беременности подразумевает проведение измерения глюкозы в крови после приема определенной дозы глюкозы.
Необходимость проведения подобного обследования в этом случае связана с рисками развития гестационного диабете. Следует заметить, что подобное обследование показано не всем женщинам в период беременности.
 Риск гестационного диабета.
Риск гестационного диабета.
Кому показано исследование?
Беременность – особый период жизни женщины. В течение всего срока в организме женщины происходит не только развитие плода, все органы и системы сталкиваются с различными нагрузками, провоцирующими проявление изменений в их работе.
Нередко в этот период проявляются рецидивы имеющихся заболеваний. Присутствует риск развития гестационного диабета. Статистические данные подтверждают, подобное нарушение выявляют у 14% женщин.
Причина его проявлений состоит в нарушении процессов естественной выработки инсулина поджелудочной железой, интенсивность продуцирования несколько снижается, в то время как уровень гормона по мере увеличения срока гестации должен возрастать.
 Когда обследование необходимо.
Когда обследование необходимо.
На фоне нарушения подобного процесса прослеживается увеличение роста показателей глюкозы. У женщины диагностируется гестационный диабет.
Тест на сахарный диабет при беременности рекомендуют проходить в следующих ситуациях:
- если женщина страдает ожирением, ИМТ свыше 30;
- проявление гестационного диабета в предыдущих беременностях;
- сахар в плазме крови превышает отметку в 5,1 ммоль/л;
- в предыдущих беременностях рождались дети с большим весом (4,5 – 5 кг);
- наличие сахарного диабета у ближайших родственников.
В случае, когда тест на диабет беременных дает положительный результат показано тщательное наблюдение за процессом развития плода и состоянием беременной женщины.
Сроки проведения исследования
Анализ на диабет у беременных рекомендуют проводить в периодическом промежутке с 16 по 18 неделю. В исключительных случаях проведение исследования возможно до 24 недели.
 Когда показано обследование.
Когда показано обследование.
Внимание! На ранних сроках беременности испытание является не информативным, так как резистентность к инсулину проявляется лишь во втором триместре.
Тест на 12 неделе беременности может быть показан женщине, имеющей высокий сахар в крови, проявляющейся в ходе биохимического испытания.
Второй этап обследования приходится на срок 24-26 недель. Высокие концентрации сахара в этом случае опасны не только для матери, но и для плода. После подтверждения подозрений женщину направляют к эндокринологу. Врач должен подобрать терапию, обеспечивающую стабилизацию состояния.
Правильная подготовка
 Тест на толерантность к глюкозе требует определенной подготовки.
Тест на толерантность к глюкозе требует определенной подготовки.
Анализ беременных на скрытый диабет требует соблюдения определенных рекомендаций:
- Важно обеспечить содержание углеводов в суточном меню в количестве не менее 150 г за 3 дня до сдачи теста.
- В последнем приеме пищи должно быть не менее 50 г углеводов.
- Накануне тестирования показано голодание в течении 8 часов, перед прохождением обследования стоит отказаться от завтрака. Не следует ограничивать прием воды.
- Важно ограничить прием витаминов и биологически активных добавок, в составе которых присутствует сахар. Принять их можно после забора крови. Такие ограничения связаны с риском проявления отклонений в данных обследования.
- Прием прогестерона также может стать причиной получения неинформативных данных, потому схему его потребления следует дополнительно обсудить со специалистом.
- Женщина должна пребывать в сидячем положении до окончания тестирования.
Следует избегать физических и эмоциональных нагрузок накануне.
Видео в этой статье ознакомит читателей с особенностями проведения исследования на разных сроках гестации.
 Испытание не является обязательным.
Испытание не является обязательным.
Проведение теста
 Забор крови производится трижды.
Забор крови производится трижды.
Этапы проведения теста:
- Забор крови, из вены обследуемой производят натощак в утренние часы. Если в этот момент подтверждаются показатели, характерные для гестационного диабета исследование прекращают.
- Тест с нагрузкой проводят при выявлении нормальных показателей в первом этапе. Нагрузка подразумевает прием 75 г порошка глюкозы, растворенных в 250 мл теплой воды. Получившийся состав важно принять в течение 5 минут. Состав, под названием глюкозотолерантный тест (на фото) реализуется в аптеке, цена его доступна. Инструкция по применению разъясняет правила приема.
- Забор крови проводят через 1 и 2 часа. Если результат второго забора подтверждает факт развития гестационного диабета, третий забор не проводят.
 Тест на толерантность к глюкозе.
Тест на толерантность к глюкозе.
| Расшифровка полученных данных | |||
| Этап обследования | Норма (ммоль/л) | Гестационный диабет (ммоль/л) | Манифестный диабет (ммоль/л) |
| Натощак | Не выше 5,1 | 5,1 – 6,9 | Более 7,0 |
| 2-й забор | До 10,0 | Свыше 10,0 | 10,0 – 11,0 |
| 3-й забор | До 8,5 | 8,5 – 11,0 | Более 11,1 |
Важно! При выявлении показателя 7,0 в после исследования крови, полученной при заболе натощак ставится диагноз сахарный диабет. Проведение тестирования с нагрузкой запрещено.
Нюансы исследования
Нужно учитывать некоторые нюансы, способные существенно исказить результаты обследования:
- информативные данные можно получить только в результате исследования венозной крови пациента;
- при получении сомнительных результатов или при наличии сомнений в четком соблюдении алгоритма обследование нужно повторить спустя 2 недели;
- испытания повторяют после родов.
В качестве искажающих факторов могут выступать:
- физические нагрузки (перемещения);
- курение в день исследования;
- наличие системных заболеваний;
- течение ОРВИ или гриппа;
- недостаток микроэлементов;
- фактор стресса;
- прием лекарственных средств, в составе которых присутствует сахар.
Расшифровку данных исследования должен проводить гинеколог или эндокринолог.
Перечень противопоказаний
 ГТТ не проводится при выраженном токсикозе.
ГТТ не проводится при выраженном токсикозе.
В некоторых случаях проведение испытания строго противопоказано:
- выраженный токсикоз в первом триместре беременности;
- заболевания ЖКТ;
- перенесенные полостные операции;
- инфекционно-воспалительные процессы;
- болезнь Крона;
- поздние сроки беременности.
При наличии перечисленных проблем оральный глюкозотолерантный тест не проводят. Присутствует необходимость в определении другого метода диагностики.
Обязательно ли исследование?
 Женщина вправе отказаться от обследования, но риск проявления последствий отказа – высок.
Женщина вправе отказаться от обследования, но риск проявления последствий отказа – высок.
Анализ на скрытый диабет при беременности желают сдавать не все девушки. Связано это с тем, что оральный тест требует некоторых ограничений, например, пребывания в медицинском учреждении в течение 3 часов.
Важно! Решение об отказе от проведения исследования стоит обсуждать с гинекологом. В случае если женщина не принадлежит к группам риска, отказ возможен.
Тем не менее, отказ от обследования обоснован не всегда и не следует игнорировать возможные риски. Стоит заметить, что девушки, столкнувшиеся с гестационным диабетом, нередко после родов сталкиваются с сахарным диабетом 2 типа, развитие которого при своевременном вмешательстве можно было предотвратить.
Вопросы специалисту
Наталья, 28 лет, пгт. Железнодорожный
Добрый день, подскажите пожалуйста можно ли при гестационном диабете принимать заменитель сахара милфорд? Не наврежу ли я его приемом ребенку? Спасибо.
Добрый день, Наталья. Прием сахарозаменителей, в том числе милфорд крайне нежелателен в период беременности. Уделите внимание определению правильного рациона и регулярно контролируйте показатели сахара в крови. Не забывайте о необходимости посещения эндокринолога.
Марина, 26 лет, г. Москва
Здравствуйте! Срок беременности у меня 8 недель. Гинеколог на основании результатов обследования при первичном обращении поставил мне диагноз гестационный диабет и порекомендовал приобрести глюкометр для постоянного наблюдения. Сахар из вены натощак был 5,4 ммоль/л. При замерах глюкометром сейчас получаю следующие результаты: натощак – 4,8 ммоль/л, через 2 часа после еды 5,9. Стоит ли мне бояться? есть ли риск развития сахарного диабета 2 типа после родов? В семье диабетиков нет.
Добрый день, Марина. Не волнуйтесь, гестационный диабет это совсем не диабет 2 типа. Такая проблема может пройти самостоятельно после родов, когда гормональный фон стабилизируется, потому не следует искать связей с родственниками, то, что в роду не было диабетиков, никогда не исключает риск развития болезни.
Рекомендую уделять внимание тщательному контролю показателей сахара в крови при помощи глюкометра. Обсудите предполагаемое суточное меню с диетологом и соблюдайте его, это позволит снизить риски, которые могут отразиться на процессах развития плода.
Источник
В ожидании ребёнка женщина регулярно приходит в клинику и сдаёт анализы: в организме будущей мамы происходят перемены, которые врачам следует держать под контролем. Иногда в крови беременной обнаруживают повышенное содержание сахара. Сама пациентка не замечает резкого ухудшения самочувствия, поэтому удивляется, когда доктор после дополнительного обследования ставит диагноз — гестационный сахарный диабет. «Наверное, ошибка» — приходит на ум будущей маме, которая прежде ни с каким диабетом не сталкивалась. Но как правило, диагноз верный, и женщине должны объяснить: действовать нужно немедленно, иначе пострадает малыш. Заболевание опасно в первую очередь для плода.
Когда возникает гестационный сахарный диабет
Аутоиммунное заболевание, при котором нарушается обмен веществ, прекращают правильно усваиваться и расщепляться углеводы, называют сахарным диабетом. Встречается диабет двух типов, однако иногда список дополняют ещё двумя. В итоге получается:
- Диабет 1-го типа. В поджелудочной железе по каким-то причинам погибают эндокринные клетки, производящие инсулин. Без гормона, который отвечает за усвоение глюкозы, этот простой сахар беспрепятственно накапливается в крови. Поражает главным образом тех, кому нет 30. У заболевания хронический характер.
- Диабет 2-го типа. Инсулина хватает, но клетки организма теряют к нему чувствительность, поэтому гормон утрачивает роль «регулятора» глюкозы в крови. Чаще встречается у тех, кому за 50. Хроническая патология.
- Вторичный сахарный диабет. Возникает на фоне других болезней — инфекций, нарушений в работе органов и систем. Сбой в углеводном обмене проявляется как симптом, а потом развивается в самостоятельное заболевание.
- Гестационный сахарный диабет. Рост в крови концентрации глюкозы, который характерен исключительно для беременности, признан разновидностью диабета и назван гестационным.
Гестация — это другое название беременности, от латинского gestare — «носить в себе». В отличие от прочих видов диабета тот, что возникает при вынашивании плода, проходит самостоятельно. После родов, как правило, симптомы исчезают, однако если болезнь запустить, она успеет:
- нанести непоправимый вред ребёнку;
- спровоцировать в дальнейшем у матери развитие диабета 2-го типа.
Когда первые анализы крови или мочи беременной покажут повышенное содержание сахара, впадать в панику рано: для будущих мам такие результаты считаются нормой. Если уровень глюкозы высок и при повторных анализах, появляется причина для беспокойства. Когда следующие тесты не выявляют снижения сахара в крови, скорее всего, врач диагностирует гестационный сахарный диабет — ГСД.
Причины заболевания
Механизм возникновения ГСД связан с новой ролью женских гормонов. Эстроген, лактоген и кортизол встают на защиту плода в плаценте. Однако эти гормоны — антагонисты инсулина; стимулируют выход в кровь глюкозы. Если раньше инсулин, который вырабатывает поджелудочная железа, регулировал поступление глюкозы, то теперь процесс не поддаётся контролю: гормоны упрямо «выталкивают» моносахарид в кровь. Поджелудочная работает изо всех сил, производя в 3 раза больше инсулина, чем до беременности, но его всё равно не хватает, чтобы «связать» лишний сахар.
Медицинская статистика утверждает: гестационный сахарный диабет настигает четырёх беременных женщин из ста (по некоторым данным — десятерых из ста). В группе риска — будущие мамы, рожающие после 30 лет и имеющие диабетиков среди близких родственников.
Гормональная перестройка происходит в организме каждой ожидающей ребёнка женщины, однако, к счастью, ГСД диагностируют у единиц. В норме поджелудочная железа беременной всё-таки способна поставить нужное количество инсулина, который не позволит глюкозе «разгуляться». Подтолкнуть рост уровня сахара в крови и, следовательно, развитие гестационного диабета, способны такие факторы:
Существует мнение о том, что в некоторых этносах ГСД возникает чаще, чем в других. Группу риска составляют коренные жительницы Азии, Африки, Латинской Америки.
Угрозы матери и будущему ребёнку
«ГСД не вечен, после родов исчезнет» — так успокаивают себя многие будущие мамы и не торопятся приступать к лечению. Большая ошибка.
Последствия для беременной
В 10–15% случаев после рождения ребёнка у мамы, пережившей гестационный сахарный диабет, болезнь переходит в хроническую стадию — диабет 2-го типа. Как правило, это «болезнь пожилых»; тем более неприятно получить её молодой женщине. Отдалённые последствия для здоровья удручают. Среди них:
- Проблемы с сердцем: гипертония, ишемическая болезнь, рост рисков инфарктов, инсультов.
- Нарушения в половой сфере: отсутствие либидо.
- Поражения кожи, нервов и сосудов стоп; так называемая диабетическая стопа. При запущенном состоянии в тканях образуются язвы, в некоторых случаях наступает гангрена.
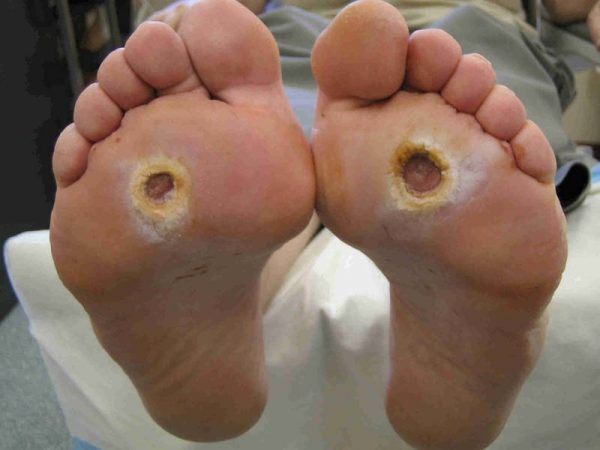 Диабетическая стопа — своего рода «паспорт» заболевания: диагноз при таком симптоме очевиден
Диабетическая стопа — своего рода «паспорт» заболевания: диагноз при таком симптоме очевиден - Катаракта — помутнение глазного хрусталика.
- Нефропатия — нарушение работы почек. При диабетической нефропатии происходит склероз почечных сосудов, в результате почки не в состоянии выводить инсулин.
Иногда нефропатия поражает женщину уже во время беременности: изменения в составе крови (постоянно высокий уровень глюкозы) пагубно действуют на ткань почек. Главная опасность в том, что патология поначалу развивается без симптомов. И только потом женщина замечает, что у неё:
- отекают конечности, под глазами образуются мешки;
- одышка;
- общая слабость;
- тошнота, рвота.
На ранних стадиях нефропатию возможно вылечить. Но из-за того, что распознать болезнь сложно, терапия часто запаздывает. Итог печальный: нефропатия в поздней стадии вынуждает прерывать беременность. Слишком многое при вынашивании плода зависит от почек, которые уже не в состоянии справляться со своими задачами.
Риски для малыша
Гестационный диабет у мамы редко появляется в 1 триместре беременности. Тем не менее, если всё-таки возникает на ранних сроках, в числе последствий могут быть:
- угроза выкидыша;
- врождённые пороки у будущего ребёнка: страдают, как правило, мозг и сердечно-сосудистая система.
На 28–36 неделе вынашивания плода противостояние между женскими гормонами и инсулином достигает максимума. ГСД, как правило, подступает к будущей маме именно в это время, под влиянием сбоя углеводного обмена. Вместе с диабетом возрастает угроза диабетической фетопатии, иначе говоря, эффекта «раскармливания» плода. Глюкоза в избытке доставляется из крови матери, и поджелудочная железа ребёнка, едва сформировавшись, уже работает в усиленном режиме, превращая излишки сахара в жир. В итоге:
- Плод значительно увеличивается в размерах — при родах вес больше 4,5 кг.
- Диспропорционально развивается тело: голова и конечности у ребёнка нормальные, а живот велик, плечи широки.
- Увеличены в размерах сердце, печень и почки. Повышается опасность возникновения желтухи.
- После рождения у малыша нарушается дыхание; в отдельных случаях новорождённого приходится подключать к аппарату искусственной вентиляции лёгких.
 При диабетической фетопатии младенцу трудно дышать самостоятельно, его помещают в кувез и налаживают искусственное дыхание
При диабетической фетопатии младенцу трудно дышать самостоятельно, его помещают в кувез и налаживают искусственное дыхание - Кровь становится слишком вязкой, как следствие — риск возникновения тромбов.
- В крови новорождённого наблюдается низкое содержание магния и кальция.
- Возрастает опасность преждевременных родов, которые могут закончиться смертью ребёнка.
Диабетическая фетопатия редко проходит бесследно: даже при успешном родоразрешении у малыша появляются неврологические расстройства, ребёнок отстаёт в физическом развитии.
Как распознать гестационный диабет
Заболевание не отличается яркой симптоматикой. Случается, клиническая картина смазана настолько, что будущая мама чувствует себя как прежде и не подозревает о диабете. Если же появляются слабые негативные ощущения, списывает на беременность. И правда, можно ошибиться: ГСД будто «маскируется» под «интересное положение». Вот признаки заболевания:
- постоянная жажда, при утолении которой как следствие — частые позывы к мочеиспусканию;
- тошнота, рвота;
- повышение артериального давления;
- медленно зарастающие ранки;
- воспаления в мочеполовой системе (кандидоз и другие);
- снижение веса на фоне роста аппетита;
- иногда аппетит вдруг пропадает;
- чувство онемения или покалывания в конечностях;
- постоянная усталость;
- снижение остроты зрения.
В самом деле — то ли диабет, то ли беременность с нормальным уровнем сахара. Когда появляются сразу несколько симптомов, это уже повод навестить гинеколога. Только тщательное обследование женщины выявит болезнь со стопроцентной точностью.
Диагностика
Если подозреваете у себя наследственный диабет или страдали ГСД прежде, обязательно расскажите врачу. Скорее всего, придётся пойти к эндокринологу и внепланово сдать тест на ГСД. А обследование по плану будущим мамам проводят на 24–28 неделе. Задача теста — выяснить, как организм беременной справляется с усвоением глюкозы.
Сдавать анализы придётся натощак. Порядок действий медиков:
- У пациентки берут кровь из вены. Полученные данные становятся исходными.
- Дают женщине выпить жидкость, в которой растворили 50 граммов сахара.
- Через 1 час снова берут кровь.
- Через 2 часа — заключительный забор крови.
Казалось бы — к чему такие сложности, а для пациентки вдобавок неприятные ощущения? Разберём на примере полученных результатов. Если нет ГСД, анализ крови покажет:
- Начальный забор крови — количество сахара 5,49 ммоль/л (миллимоль на литр).
- Забор крови после приёма сладкой жидкости — 11,49 ммоль/л.
- Последний забор — 7,79 ммоль/л.
То есть организм, получив сладкое, сначала выплеснул глюкозу в кровь, а после произошло закономерное снижение. Значит, инсулин своё дело знает. Когда гормон поджелудочной железы с задачей не справляется и у пациентки развивается ГСД, анализ покажет:
- Начальный забор крови — 5,49–6,69 ммоль/л.
- Следующий, после приёма сиропа — меньше 11,09 ммоль/л.
- Третий забор — больше 11,09 ммоль/л.
Видно, что сироп спровоцировал стабильный рост сахара в крови; с течением времени показатель всё дальше уходит от нормы — значит, глюкоза усваивается плохо.
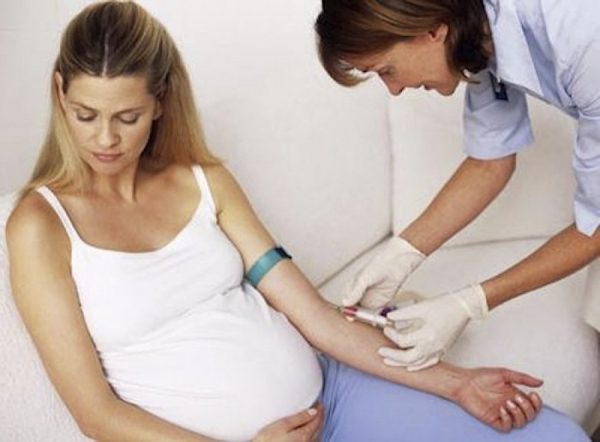 Тест, который определяет толерантность к глюкозе, позволяет точно диагностировать ГСД
Тест, который определяет толерантность к глюкозе, позволяет точно диагностировать ГСД
Не исключены ошибки: женщина пришла на анализы, слегка перекусив или сильно переволновавшись — чего не бывает. Для подтверждения диагноза эндокринолог назначит повторную процедуру — через 10–12 суток.
Обычный анализ крови на сахар также сдают натощак. Уровень глюкозы выше 7,1 ммоль/л даёт повод заподозрить ГСД.
Если во время беременности сахар обнаруживается в моче, сомнений практически не остаётся: у женщины гестационный диабет. Причём запущенный, поскольку почки уже не справляются со своими задачами.
Как лечить ГСД
Жёсткий контроль за уровнем сахара, устранение причин для его роста — вот принципы терапии при гестационном диабете. Будущим мамам рекомендуется купить глюкометр и пользоваться прибором 4–6 раз в день:
- Натощак.
- Спустя час после еды.
 Глюкометр — необходимый прибор для беременной женщины, когда появились симптомы ГСД
Глюкометр — необходимый прибор для беременной женщины, когда появились симптомы ГСД
Визиты в поликлинику для сдачи анализов — также обязательная мера. Что касается лекарств, при беременности разрешён исключительно приём инсулина, к тому же только если прочие методы борьбы с диабетом оказались бесполезными. Инсулинотерапия — целиком в ведении лечащего врача: назначает дозировку и определяет длительность курса. Препарат вводят с помощью инъекций, используют одноразовые шприцы.
Переходим на правильное питание
Первое место в лечении ГСД занимает диета. Женщине важно помнить: ограничения в пище нужны не для того, чтобы сбросить лишний вес, а для восстановления нормального уровня глюкозы в организме. Следует выбирать низкокалорийные, но питательные продукты; тогда плод не будет страдать от нехватки полезных веществ.
Решительно исключить из меню:
- кондитерские изделия, выпечку — из-за обилия легкоусвояемых углеводов;
- отдельные фрукты — бананы, черешню, виноград, хурму — так как содержат «лёгкие» углеводы;
- сливочное масло;
- жирные соусы;
- копчёности;
- сосиски, сардельки;
- свинину;
- майонез;
- полуфабрикаты;
- еду быстрого приготовления — супы, каши, лапшу.
Активно включать в рацион:
- продукты с большим содержанием клетчатки — каши, рис, цельнозерновой хлеб, бобовые;
- постное мясо — куриное, кроличье, также нежирную говядину;
- рыбу;
- овощи с «правильными» углеводами — морковь, брокколи, тыкву;
- огурцы, помидоры;
- капусту;
- кабачки;
- болгарский перец (понемногу, потому что сладкий);
- цитрусовые (если нет аллергии).
Фотогалерея: продукты для женщин с ГСД
Выбрать продукты — ещё полдела. Для снижения уровня глюкозы в крови придётся питаться, соблюдая такие нормы:
- избегать жареных блюд, предпочесть варёную, тушёную, запечённую пищу;
- за стол садиться 3 раза в день, в одно и то же время, между основными приёмами пищи можно дважды перекусить;
- порция на тарелке не должна превышать 200–250 граммов;
- если по утрам тошнит, можно съесть несколько крекеров.
Не брезгуйте арифметикой: терпеливо подсчитайте количество калорий в дневном рационе, выясните соотношение питательных веществ. Вот норма:
- белки — 20–25%;
- жиры — 35–40%;
- углеводы — 3
