Если диабет не пример инсулин
Роль и секреция инсулина в организме
Инсулин — гормон, который вырабатывают b-клетки поджелудочной железы. При помощи инсулина глюкоза поступает в мышечную, печеночную и жировую ткань, где используется либо в виде источника энергии, либо запасается в виде гликогена.
При сахарном диабете 1 типа жизненно необходимо введение инсулина для контроля уровня глюкозы в крови
Поскольку при сахарном диабете 1-го типа все b-клетки поджелудочной железы погибают и инсулин не вырабатывается, то единственный способ поддерживать нормальный уровень глюкозы в крови —введение инсулина.
У человека без сахарного диабета инсулин вырабатывается постоянно со скоростью приблизительно 1 ЕД в час. Эта секреция называется фоновой (базальной): ее роль состоит в поддержании нормального уровня глюкозы в крови в периоды между приемами пищи и в ночное время.
В ответ на поступление пищи скорость секреции инсулина резко возрастает. Эта секреция инсулина называется прандиальной (болюсной): ее роль состоит в поддержании нормального уровня глюкозы после приемов пищи.
Препараты инсулина
По происхождению препараты инсулина можно разделить на 2 группы.
Генно-инженерные человеческие инсулины:
- молекула инсулина идентична той, которая вырабатывается в организме человека;
- производятся при помощи современных генно-инженерных технологий;
- бывают короткого действия и средней продолжительности действия: НПХ-инсулины. НПХ — нейтральный протамин Хагедорна — белок, который замедляет всасывание инсулина из места введения и тем самым увеличивает длительность действия по сравнению с инсулином короткого действия.
Аналоги инсулина:
- созданы путем изменения молекулы человеческого инсулина для улучшения его профиля действия;
- производятся при помощи современных генно-инженерных технологий;
- бывают ультракороткого действия и длительного действия.
Профиль действия препаратов инсулина определяется 3 важными параметрами
Начало действия — время, когда инсулин попадает в кровь и начинает оказывать сахароснижающее действие.
- Пик действия — время, когда сахароснижающее действие выражено максимально.
- Длительность действия — время, в течение которого инсулин снижает уровень сахара в крови.
Характеристики видов инсулина
1. Инсулин ультракороткого действия:
Начинает действовать через 5-15 мин;
- Пик действия возникает через 1-2 часа;
- Действует 4-5 часов.
2. Инсулин короткого действия:
Начинает действовать через 20-30 мин;
- Пик действия возникает через 2-4 часа;
- Действует 5-6 часов.
3. Инсулин средней продолжительности действия:
Начинает действовать через 2 часа;
- Пик действия возникает через 6-10 часов;
- Действует 12-16 часов.
4. Инсулин длительного и сверхдлительного действия (аналоги инсулина человека):
Начинает действовать с 30 мин до 2-х часов;
- Пик действия не выражен или отсутствует;
- Действует от 24 часов до более, чем 42 часа.
Базальный инсулин
Имитация фоновой (базальной) секреции возможна путем введения человеческих инсулинов средней продолжительности действия (НПХ-инсулинов) или аналогов инсулина длительного действия.
«Идеальный» базальный инсулин:
- не должен иметь пика действия во избежание риска развития гипогликемии;
- обладать низкой вариабельностью действия (одинаковое сахароснижающее действие изо дня в день) для обеспечения хорошего контроля уровня сахара в крови.
Характеристики НПХ-инсулинов:
- Есть пик действия. Существует высокий риск гипогликемии.
- Высокая вариабельность действий. Разный уровень сахара в крови в разные дни.
- Действует менее 24 часов. Нужны 2 инъекции в сутки.
Характеристики аналогов инсулина человека:
- Пика действия нет. Низкий риск гипогликемии.
- Низкая вариабельность действий. Одинаковый уровень сахара в крови в разные дни.
- Действует от 24 часов до более, чем 42-х часов. Нужны 1-2 инъекции в сутки.
Болюсный инсулин
Для имитации прандиальной (болюсной) секреции используются аналоги инсулина ультракороткого или человеческие инсулины короткого действия.
«Идеальный» болюсный инсулин:
- должен начинать действовать как можно быстрее, в идеале сразу после введения;
- пик действия должен совпадать с пиком пищеварения (1-2 часа после приема пищи): обеспечение нормального уровня глюкозы в крови после еды;
- небольшая длительность действия: возможность избежать отсроченных гипогликемий после еды.
Основными характеристиками аналогов инсулина ультракороткого действия перед человеческими инсулинами являются:
- возможность введения непосредственно перед едой, в то время как инсулины короткого действия вводятся за 20-30 минут до еды;
- пик действия более выражен и совпадает с всасыванием углеводов: улучшение контроля гликемии после еды;
- меньшая длительность действия (3-4 часа), что снижает риск развития гипогликемии.
Режимы инсулинотерапии
Существует 2 способа имитации физиологической секреции инсулина:
1. Режим многократных инъекций (синонимы: базис-болюсный режим, интенсифицированная схема инсулинотерапии):
- введение базального инсулина 1-2 раза в сутки в сочетании с болюсным инсулином перед каждым приемом пищи.
2. Непрерывная постоянная инфузия инсулина при помощи инсулиновой помпы (синоним: помповая инсулинотерапия):
- введение ультракороткого аналога инсулина или человеческого короткого инсулина (редко) в непрерывном режиме;
- в некоторых помпах есть возможность непрерывного мониторирования уровня глюкозы в крови (при дополнительной установке сенсора).
Расчет дозы инсулина при режиме многократных инъекций
Суммарную суточную дозу инсулина вам необходимо рассчитать вместе с вашим врачом, поскольку она зависит от целого ряда факторов, и прежде всего от веса и длительности заболевания.
Доза базального инсулина:
- составляет 30-50% от суммарной суточной дозы;
- вводится 1 или 2 раза в сутки в зависимости от профиля действия инсулина в одно и то же время;
- один раз в 1-2 недели целесообразно измерение уровня глюкозы в 2-4 часа ночи для исключения гипогликемии;
- адекватность дозы оценивается по достижению целевого уровня глюкозы в крови натощак (для дозы инсулина, вводимого перед сном) и перед основными приемами пищи (для дозы инсулина, вводимого перед завтраком);
- при длительной физической нагрузке может потребоваться снижение дозы.
Коррекция дозы базального инсулина:
Инсулин длительного действия — независимо от времени введения коррекция проводится по срединому показателю уровня глюкозы натощак за 3 предыдущих дня:
- eсли была гипогликемия, то доза уменьшается на 2 Ед;
- если среднее значение глюкозы натощак в целевом диапазоне, то увеличения дозы не требуется;
- если среднее значение глюкозы натощак выше целевого, то необходимо увеличить дозы на 2 Ед. Например, значения глюкозы в крови натощак 8,4 и 7,2 ммоль/л. Цель лечения — глюкоза натощак 4,0 — 6,9 ммоль/л. Среднее значение — 7,2 ммоль/л — выше целевого, следовательно, необходимо увеличить дозу на 2 Ед.
Доза прандиального инсулина составляет не менее 50% от суммарной суточной дозы и вводится перед каждым приемом пищи, содержащим углеводы.
Доза зависит от:
- количества углеводов (ХЕ), которое вы планируете съесть;
- планируемой физической активности после введения инсулина (может потребоваться уменьшение дозы);
- адекватность дозы оценивается по уровню глюкозы в крови через 2 часа после еды;
- индивидуальной потребности в инсулине на 1 ХЕ (в утренние часы на 1 ХЕ обычно требуется больше инсулина, чем днем и вечером). Расчет индивидуальной потребности в инсулине на 1 ХЕ осуществляется по «Правилу 500»: 500 / суммарная суточная доза = 1 ЕД прандиального инсулина необходима для усвоения Х г углеводов.
Пример: суммарная суточная доза = 60 Ед. 500 / 60 = 1 ЕД прандиального инсулина необходима для усвоения 8,33 г углеводов, значит, для усвоения 1 ХЕ (12 г) необходимо 1,5 ЕД прандиального инсулина. Если содержание углеводов в пище 24 г (2 ХЕ), надо ввести 3 ЕД прандиального инсулина.
Способы расчета корректировочной доза инсулина
Способов расчета корректировочной дозы несколько, пользоваться лучше наиболее удобным и понятным для вас.
Способ 1. Корректировочная доза рассчитывается на основании суммарной суточной дозы инсулина (базального и прандиального инсулинов):
- при уровне гликемии до 9 ммоль/л дополнительное введение инсулина («подколка») не требуется;
- при уровне гликемии 10-14 ммоль/л корректировочная доза («подколка») составляет 5% от суммарной суточной дозы инсулина. При уровне гликемии выше 13 ммоль/л необходим контроль ацетона в моче;
- при уровне гликемии 15-18 ммоль/л корректировочная доза («подколка») составляет 10% от суммарной суточной дозы инсулина. При уровне гликемии выше 13 ммоль/л необходим контроль ацетона в моче;
- при уровне гликемии более 19 ммоль/л корректировочная доза («подколка») составляет 15% от суммарной суточной дозы инсулина. При уровне гликемии выше 13 ммоль/л необходим контроль ацетона в моче.
Способ 2. Расчет корректировочной дозы учитывает суммарную суточную дозу и коэффициент чувствительности к инсулину или корректировочный коэффициент (индивидуальный показатель).
Коэффициент чувствительности показывает, на сколько ммоль/л одна единица инсулина снижает уровень глюкозы в крови. При расчете используются следующие формулы:
- «правило 83» для инсулина короткого действия: коэффициент чувствительности (ммоль/л) = 83 / на суммарную суточную дозу инсулина
- «правило 100» для аналога инсулина ультракороткого действия: коэффициент чувствительности (ммоль/л) = 100 / на суммарную суточную дозу инсулина
Пример расчета
Суммарная суточная доза инсулина — 50 Ед. Вы получаете аналог инсулина ультракороткого действия — значит, коэффициент чувствительности равен 100 разделить на 50 = 2 ммоль/л.
Предположим, уровень гликемии составляет 12 ммоль/л, целевой уровень — 7 ммоль/л, таким образом, необходимо снизить уровень гликемии на 5 ммоль/л. Для этого вам необходимо ввести 5 ммоль/л разделить на 2 ммоль/л = 2,5 Ед (округляем до 3 Ед, если только ваша шприц-ручка не с шагом дозы 0,5 Ед) ультракороткого инсулина.
После введения корректировочной дозы инсулина короткого действия необходимо выждать 3-4 часа и 2-3 часа — после введения ультракороткого аналога. Только после этого вновь измерить уровень глюкозы в крови и вновь при необходимости ввести корректировочную дозу.
При наличии ацетона корректировочная доза будет больше из-за снижения чувствительности к инсулину. При наличии симптомов кетоацидоза вызовите бригаду скорой медицинской помощи
Гипергликемия
1. Если гипергликемия в течение дня, и вы собираетесь принимать пищу,
то дозу корректировочного инсулина необходимо прибавить к рассчитанной дозе прандиального инсулина
Желательно, чтобы доза не превышала 20 ЕД, лучше уменьшить количество углеводов и доесть позже, при нормализации гликемии. Дозу инсулина короткого действия, превышающую 10 Ед, лучше поделить и вводить в 2 места.
Если вы планируете прием пищи, а уровень гликемии перед едой высокий, то необходимо увеличить интервал между инъекцией и едой до 40-45 минут для инсулина короткого действия и до 10-15 минут для ультракороткого аналога. Если гликемии выше 15 ммоль/л, то от еды лучше воздержаться, введя только корректировочный инсулин и отложив еду до нормализации уровня глюкозы
в крови.
2. Гипергликемия перед сном
Корректировочную дозу вводить опасно из-за риска ночной гипогликемии.
Что делать?
- проанализировать причину и не допускать повторения;
- можно отказаться от перекуса перед сном;
- если все-таки приняли решение ввести корректировочный инсулин, проконтролируйте уровень глюкозы в крови в 2-4 часа ночи.
3. Причины возникновения гипергликемии утром
- высокий уровень глюкозы в крови перед сном, оставленный без внимания;
- недостаточная доза базального инсулина перед сном (перед сном уровень глюкозы нормальный, но при повторных измерениях в 2-4 часа ночи отмечается его повышение). Надо увеличивать дозу на 2 Ед каждые 3 дня до достижения результата;
- раннее введение базального инсулина – «не дотягивает» до утра (врач может порекомендовать перенести инъекцию на 22-23 часа);
- рикошетная гипергликемия: повышение уровня глюкозы после ночной гипогликемии. Целесообразно один раз в 1-2 недели контролировать уровень глюкозы в крови в 2-4 часа ночи. При выявлении гипогликемии ее купируют приемом 1-2 быстро усваиваемых ХЕ, а дозу базального инсулина, вводимого перед сном, снижают на 2 Ед;
- феномен «утренней зари»: повышение гликемии в 5-6 часов утра при нормальных уровнях перед сном и в 2-4 часа ночи. Связано с избытком кортизола, препятствующего работе инсулина.
Для коррекции феномена «утренней зари» можно:
- использовать «подколку» инсулина короткого действия или аналога инсулина ультракороткого действия;
- переносить инъекцию НПХ-инсулина на более позднее время;
- вводить аналог инсулина длительного действия. Вы может выбрать свой вариант, посоветовавшись с врачом.
4. Причины возникновения гипергликемии после еды
- высокий уровень глюкозы в крови перед едой, оставленный без внимания;
- неправильно подсчитаны ХЕ;
- неправильно рассчитана потребность в прандиальном инсулине на 1 ХЕ;
- не учитывается гликемический индекс;
- была «скрытая» гипогликемия.
Техника инъекции
Вся необходимая информация о технике введения инсулина собрана по ссылке: https://shkoladiabeta.ru/Media/Default/Articles/school/infographics/photo_10.png
Оригинал статьи: https://shkoladiabeta.ru/school/sd1/urok-5-insulinoterapiya/
Если у вас остались вопросы или возникли новые, вы можете задать их нашим специалистам по ссылке или в комментариях. Всегда рады вам помочь.
Источник
В этой статье вы узнаете:
Сахарный диабет (СД) – группа заболеваний, сопровождающихся повышенным (более 7 ммоль/л натощак) содержанием сахара в крови из-за недостатка выработки инсулина, впоследствии развитием тяжелых осложнений и риском преждевременной смерти. Инсулин – гормон поджелудочной железы, способствующий проникновению глюкозы из кровеносного русла в клетки организма, для дальнейшего ее участия в обмене веществ.

Типы сахарного диабета
Выделяют два типа сахарного диабета:
- Сахарный диабет 1 типа – инсулинозависимый. Выявляется в детском и юношеском возрасте у больных, с генетической предрасположенностью. Его основная причина – разрушение клеток, синтезирующих инсулин, приводящее к абсолютной инсулиновой недостаточности, при данном типе необходимо регулярное введение инсулина путем инъекций.
- Сахарный диабет 2 типа – инсулинонезависимый. Чаще всего развивается после 35 лет у людей, с избыточной массой тела. В этом случае гормон выделяется в достаточном количестве, но клетки организма теряют к нему чувствительность. В дальнейшем из-за лишнего веса его может начать не хватать, и тогда развивается относительная инсулиновая недостаточность. Данный тип диабета длительно протекает бессимптомно.
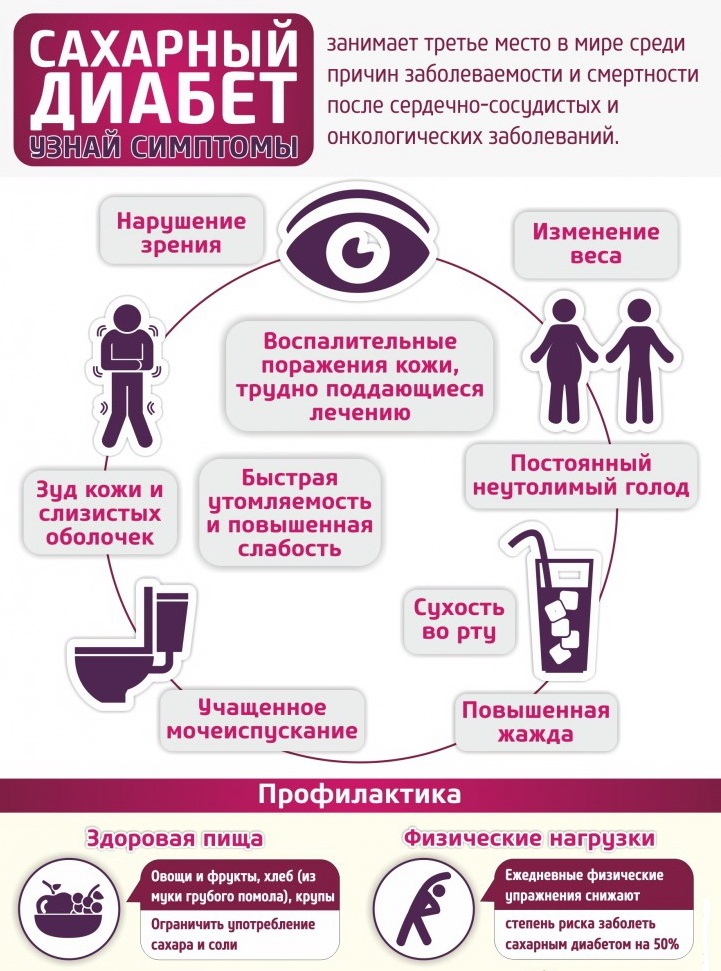
Общие признаки диабета
- Учащенное обильное мочеиспускание.
- Повышенный аппетит, неутолимый голод.
- Потеря массы тела, общее похудание из-за усиленного обмена веществ без участия глюкозы.
- Слабость, сильная утомляемость, вялость, заторможенность.
- Постоянная жажда, сухость во рту.
- Зуд кожи и половых органов, а также раны и гнойничковые поражения кожи, которые долго не заживают.
Лечение
Лечение инсулинозависимого СД осуществляется путем регулярных подкожных инъекций. На сегодняшний день инсулин доступен в многоразовых шприц-ручках со сменными картриджами, флаконах или в виде инсулиновой помпы. Важно! Все дети и подростки с диабетом 1 типа, беременные женщины, больные с ослабленным зрением должны быть бесплатно обеспечены шприц-ручками в поликлинике по месту жительства.Введение инсулина извне имитирует физиологическую работу поджелудочной железы.
За ее базальную секрецию, которая происходит 24 часа в сутки и не связана с примем пищи, отвечает инсулин пролонгированного действия. Его введение бывает однократным, либо дважды в сутки. Инсулин, который вводится непосредственно перед приемом пищи, бывает короткого и ультракороткого действия. Так же есть готовые смеси.
Области для введения инсулина
 Инсулин короткого действия (ИКД) вводится за 30 минут до приёма пищи, в область живота, отступив от пупка 2 см.
Инсулин короткого действия (ИКД) вводится за 30 минут до приёма пищи, в область живота, отступив от пупка 2 см.
Инсулин длительного действия (НПХ) применяется в режиме, подобранным лечащим врачом, вводится в боковую поверхность бедра.
Готовые смеси (ИКД/НПХ) вводятся в область живота.
Аналоги инсулина ультракороткого и сверхдлительного действия можно вводить во все места инъекций.
Необходимо чередовать места инъекций, чтобы избежать образований уплотненной жировой ткани – липодистрофии.
Хранение инсулина
Длительный запас должен хранится при температуре +2–8 °С, например, на нижней полке дверцы холодильника, где маловероятно его замораживание. Те флаконы или картриджи, которые используются ежедневно, могут храниться при комнатной температуре, в защищенном от чрезмерного перегревания месте, в течение 1 месяца.
Основные рекомендации по образу жизни при СД 1 типа
При инсулинозависимом сахарном диабете не такие жесткие рекомендации по питанию, как для больных со вторым типом диабета. Общее соотношение белков, жиров и углеводов не должно отличается от рациона здорового человека. Но имеется ряд важных особенностей:
- Приемы пищи должны быть не менее 5–6 раз (3 основных и несколько перекусов).
- Пища должна содержать большой объем клетчатки, которая способствует медленному усвоению глюкозы.
Также, необходимо планировать рацион по системе хлебных единиц (ХЕ):
- 1 ХЕ = количество продукта, содержащее 10–12 углеводов.
- 1 ХЕ повышает сахар в крови на 1,6–2,3 ммоль/л.
- Для усвоения 1 ХЕ требуется 1–4 ЕД инсулина.
- Среднесуточная потребность взрослого человека составляет 17–20 ХЕ.
Стандартизированные таблицы по подсчету ХЕ можно получить у лечащего врача.
Советы
- Необходимо ежедневно контролировать сахар по глюкометру натощак и через два часа после еды, вести дневник питания, подсчитывать ХЕ.
- Избегать длительных перерывов в приемах пищи, внезапной интенсивной физической активности и приема алкоголя. Все это может привести к гипогликемии (снижению сахара менее 2,5 ммоль/л), которая сопровождается резкой слабостью, дрожью в теле и обильным потоотделением. Поэтому если предстоит незапланированная физическая нагрузка, обязательно скушайте, например, одно яблоко или бутерброд.
- Выходя из дома всегда берите с собой быстроусвояемые углеводы: кусочки сахара, глюкозу в таблетках, сладкий сок.
- Все расходные материалы: иголки, шприцы, скарификаторы, только для одноразового и индивидуального использования. Важно, чтобы флакон с тест-полосками был всегда плотно закрыт, т.к. отсыревшие полоски завышают показатели сахара. Так же имейте дома полоски для обнаружения ацетона в моче.
- Не реже 1 раза в полгода посещайте эндокринолога для контроля клинических показателей крови и мочи.
- Рекомендуется посещать «школу диабета».
Беременность при инсулинозависимом сахарном диабете
СД не является противопоказанием для беременности, но важно чтобы она была тщательно спланирована. Рекомендуется продолжать использовать методы контрацепции до полной компенсации углеводного обмена и отсутствии других противопоказаний.

На всем ее протяжении меняется потребность организма в инсулине, а именно в первом триместре снижается, а в дальнейшем может увеличится в 2–3 раза.
Сама по себе беременность может ухудшить уже имеющиеся осложнения, или спровоцировать появление новых.
При благоприятном течении беременности, роды происходят через естественные родовые пути при плановой госпитализации. Оптимальный срок родоразрешения в 38–40 недель с ежечасным контролем уровня сахара в крови. Показания к операции кесарева сечения являются общепринятыми в акушерстве: крупный плод, тазовое предлежание плода, а также выраженные и прогрессирующие осложнения СД (почечная недостаточность, угроза отслойки сетчатки).
Диабет у детей
Первыми признаками могут быть те же, что и у взрослых, но очень часто выявляется диабет при угрожающему жизни состоянию – кетоацидотической коме. Ей могут предшествовать рвота, сонливость, боль в животе, учащенное дыхание с дальнейшей потерей сознания. Такое состояние требует немедленной госпитализации.
Лечение детского диабета
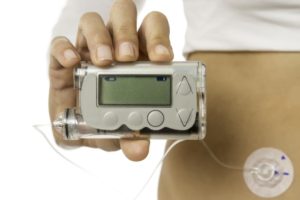
 Инсулиновая помпа
Инсулиновая помпа
В целом такое же как у взрослых пациентов, но одним из ведущих методов инсулинозависимого диабета в детском возрасте являются инсулиновые помпы. Это портативное устройство, размер и вес которого соотносим с телефоном. Представляет собой резервуар для одного вида инсулина, в основном быстродействующего, который выбрасывается в кровь согласно физиологическим потребностям по заданной электроникой программе. Этот метод имеет следующий ряд преимуществ:
- Отсутствие многократных уколов, что очень важно для детей.
- Индивидуальный подбор скорости введения инсулина в зависимости от образа жизни, что позволит избежать резких скачков сахара.
- Можно использовать в любом возрасте, особенно актуально для младенцев.
Инвалидность
Инвалидность при СД, независимо какого он типа, невозможно получить, если у больного нет стойких отклонений в состоянии здоровья, которые приводят к ограничению трудовой деятельности, а в тяжелых случаях необходимости в помощи окружающих.
Осложнения
 Сахарный диабет осложняет любое сопутствующее заболевание. Если в течение длительного времени в крови больного сахар более 12 ммоль/л, если он не соблюдает диету и план лечения, в его сосудах и нервных волокнах начинают происходить необратимые процессы. Нарушается проходимость мелких сосудов в глазах и почках, что приводит к ретинопатии и нефропатии соответственно. Поражение крупных магистральных сосудов приводит к инфаркту и инсульту. Появляются длительно незаживающие повреждения стоп в следствии их нарушенной чувствительности, а при присоединении инфекции – диабетическая стопа. Единственный способ избежать осложнений при диабете – поддерживать сахар на уровне, близком к норме (4,1–5,6 ммоль/л до еды и не более 7,9 ммоль/л через 2,5 часа после приема пищи)
Сахарный диабет осложняет любое сопутствующее заболевание. Если в течение длительного времени в крови больного сахар более 12 ммоль/л, если он не соблюдает диету и план лечения, в его сосудах и нервных волокнах начинают происходить необратимые процессы. Нарушается проходимость мелких сосудов в глазах и почках, что приводит к ретинопатии и нефропатии соответственно. Поражение крупных магистральных сосудов приводит к инфаркту и инсульту. Появляются длительно незаживающие повреждения стоп в следствии их нарушенной чувствительности, а при присоединении инфекции – диабетическая стопа. Единственный способ избежать осложнений при диабете – поддерживать сахар на уровне, близком к норме (4,1–5,6 ммоль/л до еды и не более 7,9 ммоль/л через 2,5 часа после приема пищи)
Выводы
Продолжительность жизни полностью в руках самого больного. Только от него зависит, как будет протекать заболевание. Если диагноз определен, и своевременно начато лечение, то осложнения могут не развиться вовсе или не пойти дальше начальных стадий. Необходимо соблюдать все рекомендации, оптимизировать образ жизни и ответственно относится к советам эндокринолога.
Источник
