Головная боль у детей с сахарным диабетом
Неврологические осложнения сахарного диабета у ребенка
а) Неврологические осложнения диабетического кетоацидоза и комы у детей с диабетом. Кетоацидоз является частой причиной потери сознания у молодых пациентов с диабетом, а у четверти детей является первоначальным проявлением болезни. Хотя патогенез вовлечения ЦНС при диабетическом кетоацидозе до сих пор неясен, точно подтверждается резкое снижение мозгового кровотока и потребление кислорода.
Не прослеживается явной корреляции между степенью оглушения и уровнем глюкозы в крови или ЦСЖ или осмоляльностью, pH или концентрацией кетоновых тел, гидроксибутирата и ацетоацетата.
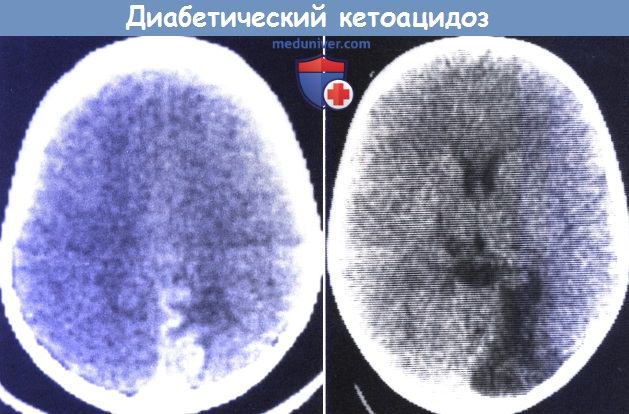
Диабетический кетоацидоз может осложняться развитием отека мозга с возможностью летального исхода или тяжелых последствий (Muir et al., 2004). Быстрое снижение гиперосмоляльности крови в условиях более медленного снижения мозговой гиперосмоляльности считается результатом проникновения жидкости в ткань мозга, но отек может возникать даже при осторожном проведении регидратации, и этот механизм до сих пор полностью не изучен (Brown, 2004).
Диагноз отека мозга сложен в связи с отсутствием специфических клинических проявлений, а отек сосочка зрительного нерва не успевает развиться. Отек следует заподозрить, если ребенок не приходит в сознание, несмотря на адекватное лечение. Нейровизуализация может продемонстрировать уменьшение объема мозговых желудочков и низкую плотность белого вещества. Однако на ранних стадиях нейровизуализация может быть нормальной (Muir et al., 2004).
Krane et al. (1985) обнаружили, что субклинический отек часто встречается при систематическом проведении КТ, что проявляется снижением плотности паренхимы. Лечение состоит в осторожной регидратации для предупреждения подобных осложнений. Терапия маннитолом может быть эффективной при раннем назначении.
Гиперосмолярная кома без кетоацидоза как результат значительной гипергликемии нехарактерна для детей (Kershaw et al., 2005). Клинические проявления могут включать генерализованные или фокальные судороги, офтальмоплегию и гемипарез.
Гипогликемическая кома часто возникает у леченных пациентов с диабетом. Гипогликемические приступы отмечаются внезапным или прогрессирующим ухудшением неврологической функции (Koh et al., 1988). На начальной стадии основным проявлением является дисфункция коры с сонливостью, замедленной интеллектуальной активностью или странным поведением. Возможны кратковременные неврологические симптомы, особенно гемиплегия (Shintani et al., 1993).
На поздней стадии возникает потеря сознания, во многих случаях с последующими генерализованными или парциальными судорогами. Реакция на внутривенное введение глюкозы проявляется незамедлительно. Тяжелые гипогликемические приступы способны вызывать неврологические остаточные явления.
 Острое нарушение мозгового кровообращения во время эпизода диабетического кетоацидоза.
Острое нарушение мозгового кровообращения во время эпизода диабетического кетоацидоза.
Семилетняя девочка, у которой вследствие эпизода кетоацидотической комы развился острый психоз с бредом и галлюцинациями и осталась правосторонняя гемианопия.
Первоначальное КТ (слева): инфаркт в бассейне левой задней артерии (заметно кортикальное накопление контраста). Через семь месяцев присутствует область кавитации (справа).
1. Острая гемиплегия. Транзиторный гемипарез может остро возникать у некоторых пациентов с инсулинзависимым сахарным диабетом при отсутствии гипогликемии или каких-либо расстройств сознания (Spallino et al., 1998; Fernandez-Mayoralas et al., 2004). Гемиплегия часто развивается во время сна и может ускоряться при фебрильном заболевании. Головная боль является постоянным проявлением, и был предположен мигренозный механизм, но исключительно гипотетически. Росессо и Ronfani (1998) исследовали 54 транзиторных эпизода у 44 детей.
Гемиплегия была альтернирующей у трех детей. У 8 пациентов гемиплегии предшествовали короткие судороги. Ни у одного из пациентов в анамнезе не было мигрени или эпилепсии, а исход был неизменно благоприятным. Гемиплегия исчезает через несколько часов с полным выздоровлением. Возможны рецидивы. При выполнении нейровизуализации в таких случаях изменения отсутствуют. На ЭЭГ обычно выявляют снижение сигнала на противоположной гемиплегии стороне. Состояние необходимо отличать от инсульта, который не возникает при ювенильном диабете, за исключением эпизодов кетоацидотической комы.
Имеются сообщения о редких случаях спонтанной внутримозговой гематомы, возможно, в результате венозного тромбоза (Atluru, 1986). Общепринятого метода лечения нет.
2. Периферическая нейропатия. Нейропатия с клиническими проявлениями является исключительной у детей с диабетом. Субклиническое вовлечение периферических нервов, тем не менее, встречается часто. Электрофизиологические исследования дают определенные подтверждения связи развития полиневропатии с продолжительностью и недостаточным контролем диабета. Полирадикулопатия при ювенильном диабете встречается редко.
Однако субклиническое вовлечение нервов ограничивается отсутствием подергиваний стопы или замедлением скорости нервной проводимости, что было обнаружено у 10 и 22% соответственно из 69 тунисских детей, страдающих диабетом (el Bahri-Ben Mrad et al., 2000). Полноценные проявления включают боль, дизестезию и слабость, а электрические исследования показывают аффектацию от нервных корешков или проксимальных сегментов нервов. Вовлечение черепных нервов является исключением до подросткового возраста.
В личной практике встречался случай острого паралича III пары черепных нервов у 14-летней девочки. Нейропатия автономной нервной системы у детей в большинстве случаев проявляется тонкими изменениями частоты сердечных сокращений в ответ на вставание или изменениями времени вдоха/выдоха (Karavana-ki и Baum, 2003). Это имеет прогностическое значение (Orchard et al., 1996) и указывает на необходимость улучшения контроля за диабетом.
Нарушения зрения в результате ретинопатии являются поздним осложнением. Возможна и зрительная нейропатия сосудистого происхождения. Имеются сообщения о редком нейродегенеративном синдроме несахарного диабета, сахарного диабета, зрительной атрофии, глухоты и других неврологических нарушениях (DIDMOAD или синдром Вольфрама) у нескольких родственников (Rando et al., 1992; Smith et al., 2004; Giuliano et al., 2005).
Синдром генетически детерминированный, вызывается мутацией в гене WFS1, который кодирует белок («вольфрамин»), вероятно, участвующий в передаче кальция в бега-клетках островков и нейронах и передается аутосомно-рецессивным путем. Диабет начинается в первом десятилетии жизни и является инсулинзависимым. Атрофия зрительного нерва развивается позднее в первом десятилетии. Центральный несахарный диабет и глухота обычно развиваются во втором десятилетии с последующим расширением нижних отделов мочевыводящих путей. Зарегистрированы другие проявления, такие как вестибулярно-зрительные центральные расстройства, аносмия и тремор. Это прогрессирующее состояние, и во взрослом периоде развиваются мозжечковая атаксия, нистагм, дизартрия и эпизоды апноэ. Атрофия ЦНС, особенно мозжечка и стола мозга, становится очевидной в возрасте после 30 лет (Grosse Aldenhovel et al., 1991; Barrett et al., 1995; Scolding et al., 1996).
Оптическая нейропатия рассматривается не как результат диабета, а скорее как независимые проявления генетического синдрома.
Влияние сахарного диабета на развитие нервной системы в детском возрасте обычно связывают с психологическими и образовательными факторами. Однако в случаях с ранним началом (<7 лет) IQ ниже и желудочки больше, чем при более позднем начале заболевания, указывая на возможную роль биологических факторов (Ferguson et al., 2005).
б) Неврологические осложнения гипогликемии. Для работы мозга необходима глюкоза, хотя мозг у новорожденных и детей младшего возраста может утилизировать кетоновые тела более эффективно и имеет лучшую гликолитическую способность, чем мозг взрослого человека (Altman et al., 1993). Новорожденные дети толерантны к уровню глюкозы <1,1 ммоль/л (<20 мг/дл) без клинических проявлений, и в целом не выявляется устойчивой связи между уровнем глюкозы и степенью неврологических проявлений.
Тем не менее, гипогликемия (<40 мг/дл), длящаяся 10-20 минут и более, может вызвать избирательный нейрональный некроз поверхностной кортикальной пластинки, особенно в теменно-затылочной области, в секторе СА1 аммонова рога и хвостатом ядре (Vannucci и Vannnuci, 2001). Наиболее распространенными причинами симптоматической гипогликемии после неонатального периода являются: некетотическая гипогликемия, которая обычно встречается у новорожденных с низкой массой тела для срока гестации; врожденный гипопитуитаризм; различные метаболические расстройства, такие как митохондриальные дефекты в липидном обмене; и опухоли поджелудочной железы или незидиобластоз (Cornblath и Schwartz, 1991).
Клинические проявления у старших детей связаны с адреналиновой реакцией на низкий уровень глюкозы и недостаточной доставкой энергии к мозгу. Выброс адреналина отвечает за вегетативные проявления, такие как бледность, потливость, сердцебиение и тревога. Они имеют тенденцию к исчезновению у пациентов с частыми повторными гипогликемическими приступами, тогда как ухудшение мозговой функции вызывает головную боль, головокружение, нечеткость зрения, сонливость, а иногда кому и эпилептические судороги. Проявления незамедлительно реагируют на внутривенное введение глюкозы (Cornblath и Schwartz, 1991). Нередко встречаются фокальные судороги или дефициты (Wayne et al., 1990).
Отдаленные последствия включают задержку умственного развития, двигательный дефицит (Christaens et al., 2003; Salhab et al., 2004), микроцефалию (Fernandez-Mayoralas et al., 2004) и эпилепсию. Последняя была изучена Caraballo et al. (2004), которые обнаружили, что судороги обычно возникают в затылочной доле, где патология обнаруживалась на МРТ. Диагноз основывается на анамнезе заболевания, типе симптомов, анамнезе предшествующих похожих симптомов, а в случае сомнений – на реакции на проводимую терапию. Исход благоприятный при кратковременных эпизодах, сложно выявить даже незначительные изменения. Продолжительные или повторные эпизоды имеют неблагоприятное прогностическое значение, особенно у новорожденных детей с устойчивой гиперинсулинемией (Menni et al., 2001).
– Также рекомендуем “Неврологические осложнения болезней сердца у ребенка”
Редактор: Искандер Милевски. Дата публикации: 17.1.2019
Источник
Первичные головные боли часто разделяют на 3 больших группы: головная боль напряжения (ГБН), мигрени, кластерные боли.
Головная боль напряжения
Самая распространенная головная боль. В 90% случаев мы встречаемся именно с этим типом.
При таком виде боли часто присутствует ощущение стягивающего кольца вокруг головы, давление на виски, глаза, лоб, затылок.
Причин могут быть совершенно разные: перепад давления, недосып, голод, длительное сидение в неудобной позе на работе (в т.ч. при плохой осанке, сутулости, когда сосуды зажимаются в шейном отделе), предменструальный период, стрессы, чрезмерная нагрузка для глаз и зрительное напряжение,чрезмерное потребление кофеина и других психостимуляторов, нахождение в душном помещении.
Назначать лекарства для облегчения головной может только врач! Чаще всего используют обезболивающие препараты. Рекомендуют выполнять легкие физические упражнения, массаж головы и шеи. Положительно скажется небольшой отдых. На лоб и глаза можно поставить прохладный материал (например можно приобрести специальные пакетики с гелем, которые хранят в холодильнике).
Мигрень
Это не простая головная боль. Мигрень – неврологическое заболевание, которому характерна острая пульсирующая боль с регулярными, сильными приступами. Возможна тошнота и рвота. Если ГБН длится несколько часов, то приступ мигрени может продолжаться до 3 дней.
Мигрень связывают с сосудами. Однако причина не в изменении артериального или внутричерепного давления. Ученые считают, что в проявлении мигреней можно отчасти винить генетику. Мигренью чаще страдают люди, семьям которых характерна гипертония. Понимания патогенетического механизма нет, но предполагается, что в основе лежит сужение артериол, ослабление кровоснабжения мозга, неравномерное расширение сосудов, нарушение обмена серотонина и нейроваскулярные расстройства ЦНС.
Для облегчения боли используются такие же анальгетики и антипиретики, что и при ГБН (ибупрофен,кетопрофен, парацетамол, ацетилсалициловая кислота пр.). Назначение должен проводить только врач. Все перечисленные препараты имеют ряд противопоказаний. Могут быть назначены также препараты влияющие на серотониновые рецепторы, блокаторы кальциевых каналов. (См. также «Аппараты для лечения мигрени»).
Если боль возвращается регулярно, следует изучить собственные реакции и принимать соответствующие действия для предотвращения приступов. Обычно лечение мигрени более эффективно в самом начале приступа. Эффективное и своевременное купирование приступа может предотвращать рецидивы.
Дополнительными средствами для облегчения протекания мигрени является покой, снижение умственной и физической активности, сон, нахождение в тишине при неярком освещении, принятие горячего или холодного душа. Горячая ванна может помочь снять боль, но при этом повышается риск рецидивов.
Кластерная головная боль
Этот тип встречается крайне редко, чаще у мужчин. Может быть как эпизодической, так и хронической. Приступы длятся от 30 минут о 3 часов, но могут повторяться в течение суток.
Для этого вида боли характерны крайне тяжелые приступы. Боль локализуется с одной стороны головы в области глаз. Часто присоединяется слезотечение, покраснение, насморк или заложенность носа.
Причину ученые ищут в биологических часах человека, а это значит в изменении естественных ритмов. Приступы чаще случаются при изменении физиологических реакций и переходе из состояния в состояние (например, половина случаев кластерной головной боли случается во время быстрой фазы сна).
Приступы кратковременные и плохо поддаются лечению.
Другие виды болей
Есть ряд болей, которые называют вторичными. Т.е. первопричиной является заболевание.Также есть боли, вызванные чрезмерным использованием лекарственных средств (ГБЛ). ГБЛ является вторичной болью, и считается наиболее распространенной в этой группе.
Головная боль и диабет
Головная боль при диабете может быть вызвана резким снижением и повышением гликемии. Также нахождение в диапазонах высокого или низкого сахара. Кроме того, боль может быть ответом на выброс контринсулярных гормонов, когда уровень глюкозы в крови резко снижался. “Диабетическая” головная боль – это следствие колебания гормонов или голода клеток.
Если вы мучаетесь от мигреней, следует помнить, что у кетоацидоза есть несколько схожих симптомов. При головной боли и тошноте не хватайтесь сразу за обезболивающее. Для начала проверьте уровень кетонов в крови и моче, чтобы убедиться и отсечь возможную причину плохого самочувствия.
Источник
С каждым годом количество детей, больных сахарным диабетом, возрастает. Причин развития патологии множество. Они отличаются в зависимости от типа болезни. Каждый родитель обязан знать, какие признаки сахарного диабета наблюдаются у детей.
Что должны знать родители о сахарном диабете у ребенка
Регулирование уровня глюкозы в крови осуществляется за счет инсулина, вырабатываемого поджелудочной железой. При его избытке развивается гипогликемия, недостатке – гипергликемия.
При инсулиновой недостаточности, т.е. когда инсулин не вырабатывается в организме в достаточном количестве, ставят диагноз «сахарный диабет 1 типа». Частой причиной развития СД 1 типа у младенцев является наследственность. Вероятность заболевания выше, если данный диагноз есть у обоих родителей и их родственников.
Фактором образования повышенного уровня сахара может быть инсулинорезистентность. При этом инсулин вырабатывается в достаточном количестве, но клетки к нему не чувствительны. В таком случае говорят о сахарном диабете второго типа. Факторы появления инсулиннезависимого СД – малоподвижность и злоупотребление некачественной пищей. У маленьких детей, подростков чаще всего наблюдается скрытая форма, что затрудняет его выявление на ранних стадиях.
Если вовремя не выявить патологию в раннем возрасте, это повод для задержки умственного, физического развития.
Типы сахарного диабета
Всего существует 4 основных типа болезни, но самыми распространенными являются 1 и 2.
СД 1 типа
Сахарный диабет 1 типа появляется из-за неправильной работы поджелудочной железы. Это самый распространенный вид заболевания среди детей.
Причины возникновения
Основания для возникновения инсулинозависимой формы:
- Поражение островков Лангерфельда в хвосте поджелудочной железы.
- Перенесенная вирусная инфекция, которая стала следствием неправильной работы поджелудочной.
- Агрессия собственной иммунной системы. Происходит атака не чужеродных, а своих клеток организма.
- Наследственность.
Если один или оба родителя страдают диабетом, то при рождении младенца необходимо особенно тщательно следить за его здоровьем. Анализы сдаются чаще обычного, чтобы выявить СД на ранних сроках.
Симптоматика
Симптомы заболевания у детей на ранней стадии проявляются неярко, не стоит их игнорировать. К признакам патологии относятся:
- Жажда;
- Учащенное мочеиспускание;
- Изменение цвета, запаха мочи;
- Долгое заживление ран;
- Образование опрелостей;
- Отсутствие настроения;
- Сонливость;
- Резкая потеря веса.
У подростков особенно часто проявляется одышка даже при неспешной ходьбе. У девочек образуется дискомфорт и зуд в промежности, причиной которых является вульвит.
Диагностика
Диагностика сахарного диабета 1 типа заключается в сдаче следующих анализов:
- Исследование крови на глюкозу натощак. Если результат выходит за дозволенные границы, назначается повторное исследование. При подтверждении диагноза сдается анализ на уровень глюкозы с нагрузкой. Берется кровь натощак, потом пациент выпивает глюкозу, повторно проходит исследование через 2 часа.
- Биохимический анализ крови. Это позволит определить степень пораженности органов.
- Исследование на С-пептид. Он вырабатывается вместе с инсулином, соответственно при инсулинозависимой форме его показатель будет понижен.
- Общий анализ мочи. Позволяет установить общее состояние организма. О запущенности патологии говорит повышенный уровень сахара, кетоновые тела в моче.
- Исследование на гликированный гемоглобин. Сдается даже после приема пищи. Считается самым точным, так как позволяет выявить заболевание несмотря на внешние факторы (прием пищи, физическая активность и т.д.).
Кроме этого, необходимо пройти УЗИ поджелудочной железы.
После прохождения всех исследований необходимо обратиться к лечащему врачу. По результатам он может направить пациента на консультацию к узким специалистам. Например, подросток в обязательном порядке посещает офтальмолога, так как болезнь при отсутствии лечения пагубно влияет на зрительные органы.
Лечение
Основное лечение СД 1 типа у детей и подростков – проведение инъекций инсулина. Нужно доступно объяснить ребенку:
- как определять уровень глюкозы с помощью глюкометра;
- как рассчитать количество инсулина по результатам количества сахара в крови;
- как колоть лекарство;
- как сделать инъекции менее болезненными.
Кроме этого, он должен понимать, что пропускать уколы недопустимо, т.к. это чревато появлением негативных последствий вплоть до комы и летального исхода.
СД 2 типа
Сахарный диабет 2 типа менее распространен среди детей, это болезнь характерна для людей старшего возраста. Это приобретенная форма заболевания.
Причины возникновения
Поводами образования заболевания могут быть:
- сидячий образ жизни;
- употребление вредной и жирной пищи;
- гормональный сбой;
- генетическая предрасположенность;
- эндокринные нарушения;
- соблюдение диет с малым количеством калорий;
- стресс;
- перенесенные вирусные, инфекционные заболевания.
Все эти факторы способствуют образованию патологии. Самая распространенная причина появления инсулиннезависимой формы СД – наследственность. Это не говорит о 100% вероятности образования заболевания, но родители такого младенца должны ответственно относиться к ситуации. Подростку следует регулярно проходить обследования.
Симптоматика
Симптомы инсулиннезависимой формы:
- постоянная жажда;
- повышенная утомляемость;
- недержание мочи;
- резкое изменение веса;
- сонливость;
- апатия;
- долго заживающие раны.
У пациента со 2 типом наблюдается повышение массы тела. Однако если ситуация запущена, то потом наблюдается резкое снижение веса. Такая ситуация критическая, требует немедленного врачебного вмешательства.
Диагностика
Методы диагностики инсулиннезависимого СД такие же, как и у инсулинозависимого. Отличительной особенностью является большое количество С-пептида (при СД 1 типа данный показатель будет занижен).
Подростку необходимо пройти обследование у узконаправленных специалистов для выявления пораженности внутренних органов.
Лечение
Лечение инсулиннезависимого диабета у детей медикаментозное. Ежедневно употребляются сахаропонижающие препараты. Кроме этого, обязательно соблюдается диета и ведется активный образ жизни.
Ежедневно определяется уровень глюкозы в крови при помощи глюкометра. Родителям необходим говорить о важности этих мероприятий, учить проводить их самостоятельно.
Каждый должен ответственно относиться к здоровью своего ребенка. Необходимо вовремя посещать плановые осмотры, сдавать анализы. При выявлении какой-либо необычной симптоматики у подростка родителям необходимо обратиться за консультацией к врачу. Откладывание обследования приводит к пагубным последствиям.
Источник
