Инсулинотерапия при лечении сахарного диабета 1 типа
Поскольку сахарный диабет 1-го типа характеризуется абсолютной инсулиновой недостаточностью, то заместительная терапия инсулином проводится на всех этапах заболевания. И по этой же причине лечение сахарного диабета 1-го типа таблетированными сахароснижающими препаратами, в частности сульфаниламидами и, тем более, бигуанидами, абсолютно противопоказано даже в короткий период временной ремиссии сахарного диабета 1-го типа в начале болезни.
Принцип лечения больного сахарным диабетом 1-го типа заключается в экзогенном введении инсулина, без которого гарантировано развивается гипергликемическая, кетоацидотическая кома.
Цель лечения – достижение нормогликемии и обеспечение нормального роста и развития организма, поскольку основной контингент больных дети, подростки и молодые люди.
При установлении диагноза сахарный диабет 1-го типа следует немедленно приступить к пожизненной инсулинотерапии.
Своевременно начатая и хорошо спланированная инсулинотерапия позволяет в 75–90 % случаев добиться временной ремиссии (медовый месяц), а в дальнейшем стабилизировать течение болезни и отсрочить развитие осложнений.
Инсулинотерапия сахарного диабета 1 типа

Инсулинотерапию больным сахарным диабетом 1-го типа целесообразно проводить в режиме многократных инъекций. Существуют разные варианты режима многократных инъекций инсулина. Наиболее приемлемы два из этих вариантов лечения.
Режим многократных инъекций
1. Инсулин короткого действия (Актрапид, Хумулин Р, Инсуман Рапид) перед основными приемами пищи, инсулин средней длительности действия (Монотард, Протафан, Хумулин НПХ, Инсуман Базал) перед завтраком и перед сном.
2. Инсулин короткого действия (Актрапид, Хумулин Р, Инсуман Рапид) перед основными приемами пищи, инсулин средней длительности действия (Монотард, Протафан, Хумулин НПХ, Инсуман Базал) только перед сном.
Суточную дозу инсулина короткого действия распределяют следующим образом: 40 % вводят перед завтраком, 30 % перед обедом и 30 % перед ужином. Под контролем гликемии натощак (6.00) следует корректировать дозу инсулина продленного действия (ИПД), введенного перед сном, по уровню гликемии перед обедом (13.00) корректируют дозу ИПД, введенного перед завтраком. Доза инсулина короткого действия (ИКД) корректируется под контролем постпрандиальной гликемии.
Инсулин для лечения сахарного диабета
В настоящее время выпускаются препараты говяжьего, свиного и человеческого инсулинов, причем первый от человеческого отличается тремя аминокислотами, второй – одной, и поэтому интенсивность образования антител к первому выше, чем ко второму.
Очистка препарата инсулина путем повторной кристаллизации и хроматографии используется для производства так называемого «монопикового» инсулина, который хотя и лишен белковых примесей, но содержит примеси в виде химических модификаций молекулы инсулина – моно-дезамидо инсулина, моно-аргинин инсулина и др., а также имеет кислую среду, что способствует развитию побочных местных реакций на препараты инсулина.
Дополнительной очисткой такого препарата с помощью ион-обменной хроматографии устраняются и эти примеси и получают так называемый «монокомпонентный» инсулин, который содержит только инсулин и имеет, как правило, нейтральную рН. Все препараты человеческого инсулина монокомпонентны.
В настоящее время говяжий, свиной и человеческий инсулины могут производиться с помощью генной инженерии и полусинтетически.
Препараты инсулина разделяют на 3 группы в зависимости от продолжительности их действия:
1. Короткого действия (простой, растворимый, нормальный, семиленте) – инсулин с длительностью действия 4–6 ч.
2. Средней продолжительности (промежуточного) действия (ленте, НПХ) – до 10–18 ч.
3. Длительного действия (ультраленте), с продолжительностью 24–36 ч.
Препараты инсулина для введения инсулиновым шприцем содержатся во флаконах в концентрации 40 ЕД в 1 мл раствора, а для введения инсулиновыми ручками – в так называемом картриджепенфилл в концентрации 100 ЕД в 1 мл (НовоРапид-Пенфилл).
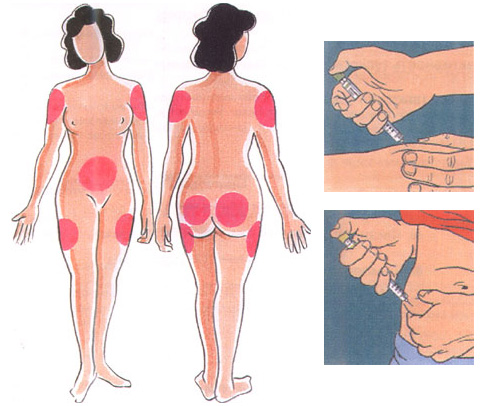
Инъекции инсулина обычно производят специальными инсулиновыми шприцами в подкожно-жировую клетчатку. Рекомендуемые места для самостоятельного введения инсулина – область живота, бедра, ягодицы и предплечья.
Средняя суточная доза инсулина при сахарном диабете 1-го типа составляет 0,4–0,9 ЕД/кг массы тела.
Когда доза выше, это обычно свидетельствует об инсулинорезистентности, но чаще о передозировке инсулина. Более низкая потребность наблюдается в период неполной ремиссии сахарного диабета.
В состоянии компенсации обмена 1 ЕД инсулина снижает гликемию на пике действия примерно на 1,5–2 ммоль/л, а одна хлебная единица (ХЕ) (12 г углеводов) повышает ее приблизительно на 3 ммоль/л.
Схемы инсулинотерапии для лечения сахарного диабета 1 типа
В настоящее время в клинической практике используются 2 основные схемы инсулинотерапии сахарного диабета 1 типа:
1. «Традиционная» инсулинотерапия, когда дважды в сутки вместе с инсулином промежуточного действия вводится инсулин короткого действия.
При «традиционной» инсулинотерапии инсулин вводится за 0,5 ч до еды, перед завтраком и ужином (интервалы между этими приемами пищи должны составлять около 12 ч), причем 60–70 % суточной дозы вводится утром, а 30–40 % – вечером. Эффективность лечения пролонгированными препаратами повышается, когда одновременно вводится простой инсулин, который предотвращает значительное повышение гликемии после завтрака и ужина.
У ряда больных наиболее эффективен режим трехкратного введения инсулина в течение суток: ИПД назначается с ИКД утром перед завтраком, а перед ужином (в 18–19 ч) вводится ИКД и лишь на ночь (в 22–23 ч), перед сном, вводится второй раз в сутки ИПД.
Смеси (миксты) препаратов инсулина удобны для проведения традиционной инсулинотерапии, поскольку состоят из готовой смеси инсулинов короткого действия и НПХ, которая вводится одним шприцем 2 раза в день перед завтраком и ужином.
Обычно производится 4 типа такого рода смесей, в которых содержится соответственно 10, 20, 30 или 40 % простого инсулина (например, Хумулины М1, М2, М3 или М4, соответственно) в смеси с ИПД (Изофан).
Фармакокинетические характеристики этих препаратов инсулина определяются, с одной стороны, простым инсулином – начинают действовать эти препараты через 30 мин после введения, а с другой, пролонгированным инсулином, что обеспечивает «уплощенный» пик действия, растянутый во времени от 2 до 8 ч после введения инсулина; продолжительность действия (12–16 ч) определяет только пролонгированный инсулин.
Основной недостаток традиционной инсулинотерапии состоит в необходимости строгого соблюдения стабильного режима питания и физической активности. Это обстоятельство – одна из главных причин, по которой в последние годы многие больные сахарным диабетом предпочли перейти на режим интенсивной инсулинотерапии, который делает жизнь больного менее регламентированной, что улучшает ее качество.
2. Интенсивная инсулинотерапия:
• введение дважды в сутки инсулина промежуточного действия дополняется инсулином короткого действия, обычно вводимым перед 3 основными приемами пищи;
• концепция «базис-болюс» – частое введение («болюсное») простого инсулина перед приемами пищи производится на фоне вводимого в вечерние часы инсулина длительного действия («базисное»).
К интенсивной терапии относят и лечение дозатором инсулина (помпой) – аппаратом, автоматически непрерывно подающим инсулин в подкожно-жировую клетчатку. Инсулиновая помпа – это пока единственное устройство, обеспечивающее постоянное круглосуточное подкожное введение инсулина малыми дозами в соответствии с заранее запрограммированными значениями.
Ведутся работы над комплексом оборудования, который получил название «искусственная панкреас». При интеграции инсулиновой помпы с аппаратом, постоянно измеряющим сахар в крови (типа глюкометра постоянного ношения), введение инсулина производится в соответствии с данными об уровне сахара в крови, передаваемым глюкометром на помпу. Таким образом «искусственная панкреас» максимально точно имитирует работу настоящей поджелудочной железы, обеспечивая предельно физиологичную компенсацию диабета.
Интенсивная инсулинотерапия при сахарном диабете 1 типа.
С началом серийного производства специальных, удобных для частого введения инсулина, так называемых инсулиновых ручек с атравматичными инъекционными иглами, режим частого введения инсулина (интенсивная инсулинотерапия) стал более привлекательным для многих больных СД.
Принцип интенсивной инсулинотерапии диабета 1-го типа заключается в том, что с помощью утренней и вечерней инъекций инсулина промежуточного действия создается определенный фоновый (базальный) уровень инсулинемии между приемами пищи и в ночные часы, а за 30 мин перед основными приемами пищи (3–4 раза в день) вводится адекватная пищевой нагрузке доза простого инсулина. На фоне режима интенсивной инсулинотерапии, в отличие от традиционного, суточная доза пролонгированного инсулина оказывается существенно меньше, а простого – больше.
Вместо 2 инъекций инсулина промежуточного действия можно в вечерние часы ввести однократно инсулин длительного действия, что обеспечит базальный уровень инсулинемии в ночное время и днем между приемами пищи; перед основными приемами пищи вводится простой инсулин (концепция «базисболюс»).
Показания к применению человеческого инсулина при диабете. Поскольку препараты человеческого инсулина обладают наименьшей иммуногенностью, их особенно целесообразно назначать при диабете беременных или для быстрой компенсации острых обменных нарушений, у детей, которые, как известно, очень активно реагируют на введение чужеродных белков. Назначение человеческого инсулина также показано больным с аллергией к другим видам инсулина, а также при инсулиновых липоатрофиях и липогипертрофиях.
Осложнения инсулинотерапии сахарного диабета проявляются в виде гипогликемических реакций, инсулинорезистентности (с потребностью в инсулине более 200 ЕД/сут), аллергии, липоатрофии или липогипертрофии в местах инъекций инсулина.
Липогипертрофию вызывает ежедневное введение инсулина в одно и то же место. Если инсулин вводится в один и тот же участок тела не чаще 1 раза в неделю липогипертрофия не развивается. Эффективного терапевтического метода лечения липогипертрофии не существует и если она представляет выраженный косметический дефект, то удаляется хирургически.
Источник

Лечение сахарного диабета 1-го типа — только с инсулином.
Коварство сахарного диабета 1-го типа заключается в том, что это заболевание не дает никакого шанса на лечение пациента без постоянного использования медикаментов. Взрослые люди и дети с подростками вынуждены на протяжении всей жизни с момента заболевания ежедневно делать себе подкожные инъекции инсулина, что отражается на качестве их жизни.
Сахарный диабет 2-го типа в этом плане более демократичен, ведь в самом начале заболевания можно обойтись диетой и правильным образом жизни.
И только потом, если диетотерапия не поможет, люди принимают таблетки или подкалывают инсулин.
В этой статье мы рассмотрим инсулинотерапию. А чуть ранее мы касались общих рекомендаций, которые входят в комплекс лечения больных сахарным диабетом 1 и 2 типов.
Инсулин — неотъемлемая составляющая лечения.
Как мы говорили выше, люди с сахарным диабетом 1-го типа делают себе инъекции инсулина каждый день. Первые исследования в области инсулинотерапии начались примерно 80 лет назад и достигли к нашим дням значительных успехов. Ранее долгое время изготавливали инсулин из поджелудочной железы свиней и коров. В настоящее время путем генной инженерии изготавливают нормальный инсулин, который в своем химическом составе имеет человеческий инсулин, отсюда и его название. Его получают путем замены аминокислотного состава в инсулине свиней, или путем того, что заставляют генным путем кишечную палочку (E.coli) синтезировать инсулин, аналогичный человеческому.
По длительности действия выделяют следующие виды инсулина:
— Ультракороткого действия (Новорапид, Хумалог). Появились последними на рынке. Применяют непосредственно перед едой или после еды. Они не имеют пика активности, практически не имеют остаточного действия и при последующих инъекциях дозы не перекрывают друг друга. Тем самым снижается риск гипогликемии и лучше контролировать уровень глюкозы в крови.
— Короткодействующий инсулин (Актрапид, Хумулин-R). Его вводят под кожу непосредственно перед едой (завтрак, обед и ужин), где он быстро всасывается и снижает уровень глюкозы в крови. Эффект развивается через 15-30 минут, пик активности приходится через 90-180 минут. Продолжительность действия-6-8 часов. Чем выше доза инсулина, тем выше и дольше длится эффект.
— Средней продолжительности действия (Ленте, Инсумаль-базаль). Действуют дольше, чем инсулины короткого действия, за счет медленного всасывания из подкожно-жировой клетчатки. Более медленное всасывание обеспечивается либо за счет разной величины кристаллов инсулина, либо за счет входящего в состав протамина. Вводят 2 раз в день-утром и вечером.
Действие наступает через 2 часа после инъекции, пик активности приходится между 4 и 8 часами или 6-12 часами. Длительность эффекта составляет 10-16 часов, а иногда 18-24 часа.
— Длительно действующие (пролонгированные) инсулины (Ультратард НМ, Хумулин-ультраленте). Действуют несколько дольше, чем инсулины короткой и средней продолжительности действия. Они создают базовый уровень инсулина в крови человека, который соответствует постоянным требованиям организма. Подается в кровь постепенно, т.е. дозированно.
Эффект наступает через 4-6 часов, пик активности находится между 22-24 часами. Продолжительность действия-25-35 часов. Используются реже, поскольку трудно компенсировать уровень глюкозы в крови на постоянном уровне.
— Смешанные инсулины (Новомикс 30). Представляет собой смесь короткого и длительного инсулина в разных частях, или короткого и среднего инсулина в разных частях: короткодействующий инсулин покрывает потребности после еды, в то время как длительно действующий или среднего действия инсулин обеспечивает базовые потребности. Обычно все же это смесь короткого и средней продолжительности действия инсулина: во флаконе содержится 10 Ед короткого и 30 Ед среднего инсулина.
Эффект наступает через 30 минут, пик активности зависит от процентного соотношения инсулинов, продолжительность действия составляет 14-16 часов. Эти препараты применяются не часто, поскольку затрудняется коррекция по хлебным единицам.
В настоящий момент ученые занимаются разработкой устройств, которые облегчили бы введение инсулина подкожно и были удобны в эксплуатации.
На сегодняшний день известны следующие инструменты для введения инсулина:
— Шприц обычный инсулиновый. Наиболее часто используемы и по сей день. Выпускается объемом по 40Ед и 100Ед и рассчитан на инъекции всех видов инсулина. Предназначено для введения инсулина под кожу в соответствии с потребностями организма.
— Инсулиновые ручки (Хумапен, Оптипен). Набирают популярность в последнее время. В Германии примерно 85% детей и подростков пользуются шприц-ручками. Они напоминают чернильную ручку, в которой есть картридж с инсулином, а на конце- обычная одноразовая инсулиновая игла. Положительным моментом является то, что инсулин всегда находится в картридже и нет необходимости носить с собой флакон с инсулином отдельно. Но отрицательный момент-нельзя смешивать инсулин короткого и продолжительного действия, как в обычном инсулиновом шприце. В результате приходиться делать инъекции каждого инсулина по отдельности. Плюс ко всему в зависимости от вида ручки инсулин может весь не расходоваться, и люди вынуждены попросту выкидывать картридж перед заменой на новый, вместе с оставшимся инсулином. Также неудобство приносит необходимость постоянно после инъекции, примерно через 7-10 секунд, вынимать иглу. На сегодняшний день ведутся разработки ручек, которые будут более удобны в применении.
— Инсулиновые помпы. Это новая страница в лечении сахарного диабета. Они практически полностью воссоздают функцию поджелудочной железы: они держат непрерывный базовый уровень инсулина, делая при этом небольшие болюсы во время еды. Это устройства, предназначенные для непрерывного или болюсного подкожного введения инсулина ультракороткого или короткого действия в течение суток. Резервуар с инсулином через систему гибких трубочек соединен с канюлей, которая находится в подкожно-жировой клетчатке. Она подает инсулин малыми дозами с заданной скоростью. Инсулиновые помпы увеличивают риск гипогликемии, в связи с чем не используют в них инсулины продолжительного действия. В самом начале их использования необходимо тщательно контролировать уровень глюкозы в крови. Их применение ограниченно. Это все же приборы и они остаются ненадежны, поскольку в результате технического сбоя может прекратиться подача инсулина. И тогда очень быстро развивается состояние гипергликемии и кетоацидоза.
Если же вы решили использовать инсулиновую помпу, проконсультируйтесь с врачом!
Сколько инсулина необходимо для лечения диабета?
При начале терапии обычно рассчитывают суточную потребность в инсулине. У здорового человека она составляет 30-70Ед в сутки. Базальная секреция инсулина составляет 1Ед/час. При этом во время еды она увеличивается на 1-2Ед на 10г съеденных углеводов. У больных с сахарным диабетом 1-го типа уже отсутствует какая-либо своя выработка инсулина, поэтому доза инсулина будет зависеть от психического статуса, физической активности, гормональных изменений, количества принимаемых углеводов в день (а точнее от количества ХЕ). На 1 год жизни доза инсулина ведется из расчета 0,5 Ед/кг/сутки, затем-0,7 Ед/кг/сутки.
В зависимости от образа жизни, потребность составляет:
-при активном образе жизни-0,5 Ед/кг/сутки,
-при сидячей работе-из расчета 0,7 Ед/кг/сутки,
-в подростковом возрасте-1-2 Ед/кг/сутки,
-при стрессовых ситуациях-1 Ед/кг/сутки,
-при развитии кетоацидоза-1,5-2 Ед/кг/сутки.
Какая должна быть доля пролонгированного инсулина от суточной потребности — решается индивидуально.
Нормальный уровень гликемии-показатель адекватного лечения.
При лечении необходимо тщательно контролировать уровень сахара в крови, не менее 4-х раз в сутки, и стремиться к нормальным показателям гликемии:
-натощак с утра уровень глюкозы в пределах 4,4-6,0 ммоль/л,
-через 2 часа после еды в пределах менее 7,8 ммоль/л,
-перед сном на уровне 6,0-7,0 ммоль/л,
-в 3 часа ночи чуть более 5,0 ммоль/л.
Схемы инсулинотерапии.
На данный момент можно выделить 2 схемы инсулинотерапии:
схема 1- обычная (традиционная) инсулинотерапия. Суть ее заключается в том, что инсулины короткого и длительного действия или инсулины короткого и средней продолжительности действия смешивают и вводят подкожно 2 раза в сутки перед завтраком и ужином. При этом утром вводят 2/3 суточной потребности инсулина, а вечером 1/3 от суточной потребности инсулина. Но с помощью этой схемы труднее держать уровень сахара стабильным.
схема 2-интенсифицированная инсулинотерапия. При этом способе лечения больные делают себе инъекции короткого инсулина 3 раза в день- перед завтраком, обедом и ужином (при этом на обед вводят инсулина несколько больше, чем перед завтраком и ужином), и 2 раза в день делают инъекции инсулина продленного или среднего действия утром и перед сном (примерно в 22-23 часа). Инсулины короткого действия составляют 50-60% от суточной дозы и разбиваются примерно на равные дозы пропорционально приему еды, на долю инсулинов среднего или длительного действия приходится 40-50% от суточной потребности и 2/3 вводят утром, а 1/3 перед сном. При этой схеме лучше стабилизируется уровень глюкозы в крови.
Пример нескольких простых схем инсулинотерапии (при лечении инсулинами короткого и длительного действия):
— Пример 1: инсулин короткого действия составляет 75%от суточной дозы инсулина и вводят 40%перед обедом, далее по 30% перед завтраком и ужином. На ночь вводится инсулин продленного действия-25% от оставшейся суточной потребности.
— Пример 2: инсулин короткого действия составляет 60% от суточной потребности и вводится 30% перед обедом и 15% перед завтраком и ужином. Доля инсулина длительного действия составляет 40% и вводят 2/3 дозы перед завтраком и 1/3 перед ужином.
Обычно контролируют перед каждым приемом пищи и вечером перед сном, иногда могут назначить контролировать в 3 часа ночи. Таким образом получается контроль не менее 4-х раз в сутки. Более частый контроль уровня сахара в крови назначают при нестабильном уровне глюкозы у больных.
Если соблюдать правильно весь комплексный подход к лечению сахарного диабета 1-го типа, то можно значительно улучшить качество жизни и надолго предупредить риск развития серьезных осложнений заболевания, о которых мы расскажем в отдельной статье.
Комплексный подход и схему инсулинотерапии Вам может назначить и расписать только врач-эндокринолог! Не занимайтесь самолечением!
Соблюдайте все правила лечения и будьте здоровы!
Вконтакте
Google+
Одноклассники
Источник
