Изменения в костях при сахарном диабете
Современная эндокринология имеет значительные достижения в изучении различных проявлений влияния гормонов на процессы жизнедеятельности организма. Успехи в клеточной, молекулярной биологии и генетике позволили объяснить многие механизмы развития эндокринных заболеваний, секреции гормонов и их действие, но не изменили мнения о главном предназначении эндокринной системы – координации и контроле функций органов и систем (Дедов И. И., Аметов А. С., 2005). Особая роль придается эндокринной системе в механизмах воспроизводства, обмена информацией, иммунологического контроля.
Эндокринная система оказывает сложное влияние на структуру и функции костно-мышечных тканей. Поэтому как недостаточная, так и избыточная выработка того или иного гормона рано или поздно приводит к развитию патологических изменений в костях, суставах и мышцах (Долгалева А. А., Кудрявцева И. В., 2003). Часто в клинической картине эндокринного заболевания симптомы поражения опорно-двигательного аппарата выступают на передний план. В этой ситуации важно вовремя распознать вторичный характер остеопатии, артропатии, так как адекватная коррекция эндокринной патологии, как правило, приводит к обратному развитию этих изменений.
Наиболее часто имеют поражения костно-суставной системы больные сахарным диабетом, гипо- и гипертиреозом, гиперпаратиреозом, акромегалией, синдромом Кушинга (Lockshin М. D., 2002).
Сахарный диабет (СД) в структуре заболеваемости в экономически развитых странах – наиболее распространенная эндокринная патология. В общей сложности этим заболеванием страдают 6,6 % людей, в России – 5 % населения. В промышленно развитых странах мира каждые 10-15 лет число больных сахарным диабетом в среднем возрастает в 2 раза (Дедов И. И. [и др.], 2000).
Метаболические нарушения, сосудистые и неврологические осложнения сахарного диабета приводят к патологическим изменениям многих органов и систем, в том числе и костно-суставной. Диабетические артропатии являются довольно частым осложнением сахарного диабета и встречаются, по данным ряда авторов, у 58 % больных сахарным диабетом 1 типа и у 24 % пациентов с сахарным диабетом 2 типа (Arkkila Р. Е. Т. [et al.], 1994). Специфические осложнения сахарного диабета, такие как диабетическая остеоартропатия, выявляются у 5-23 % больных сахарным диабетом, синдром ограничения подвижности суставов (ОПС) – у 42,9 % больных сахарным диабетом 1 типа и у 37,7 % больных сахарным диабетом 2 типа (Roverano S. [et al.], 1994).
Причиной развития так называемых поздних осложнений сахарного диабета, к которым относятся и осложнения костно-суставной системы, является гипергликемия (Балаболкин М. И., 1997; Ефимов А. С. [и др.], 1998). Феномен глюкозотоксичности реализуется как путем прямого (неферментативное гликолизирование белков, активация полиолового пути обмена глюкозы, «окислительный стресс»), так и опосредованного (нарушение экспрессии генов) повреждающего действия на различные структуры клеток, тканей и органов (Кондраьтев Я. Ю. [и др.], 1998). Гликирование белков является одним из главных механизмов формирования сосудистых и суставных изменений при сахарном диабете. Взаимодействие продуктов конечного гликирования с рецепторами гладких мышц сосудистой стенки приводит к пролиферации последних. За счет этих же механизмов с участием фибробластов происходит накопление мезангиальных клеток и увеличение матрикса. Ряд авторов считают, что изменения в сосудах кожи и околосуставных тканях способствуют ишемии и фиброзу соединительной ткани; по мнению других, поражения коллагеновых структур возникают самостоятельно, наряду с микроангиопатией, и эти осложнения являются взаимоотягощающими (Опо J. [et al.], 1998).
При гипергликемии метаболизм глюкозы сдвигается в сторону образования сорбитола, который накапливается в эндотелиальных клетках, нейронах, и как следствие – развитие диабетической нейропатии. Доказательства значения нейропатии в развитии диабетической артропатии кисти представлены в работах Y. Jung [et al.] (1971). Выявлены суставные контрактуры у половины из обследованных пациентов с сахарным диабетом 1 типа и продемонстрирована связь этих изменений с запаздыванием проводимости срединного нерва и атрофией собственно мышц кисти.
По мнению ряда исследователей, на изменения соединительной ткани при сахарном диабете в значительной мере влияет окислительный стресс с образованием целого спектра свободных радикалов. Е. Yamato [et al.] (1997) исследовали связь сахарного диабета 1 типа и ревматоидного артрита. Наличие органоспецифических антител и антигенов главного комплекса гистосовместимости HLADR3 и HLADR4 дало возможность предположить существование общей иммунопатогенетической основы этих заболеваний. Ряд авторов отмечают, что при недостатке инсулина нарушается протеингликановый состав кости и хряща (Орленко В. Л., 2000; Kanda Т. [et al.], 1995).
Клиника осложнений костно-суставной системы при сахарном диабете разнообразна и напоминает ревматические поражения (Lockshin М. D., 2002).
Диабетическая остеоартропатия.
Многие авторы считают, что данная патология у больных сахарным диабетом может возникнуть уже спустя 5-8 лет после начала заболевания, если до этого не проводилось систематического лечения сахарного диабета. Использование ультразвуковой остеометрии позволило обнаружить начальные признаки диабетической остеоартропатии у 66 % больных сахарным диабетом. Чаще при этом поражаются суставы нижних конечностей, обычно голеностопные (10 % больных), предплюсне-плюсневые (60 %), плюснефаланговые (30 %); реже – коленные, тазобедренные. Процесс, как правило, односторонний, в 20 % случаев может быть двусторонним.
Клиническая картина складывается из болевого синдрома в области пораженных суставов, деформации их, иногда с отеком. Часто болевой синдром выражен слабо или отсутствует, несмотря на значительные рентгенологические изменения. Это связано с сопутствующей нейропатией и расстройствами чувствительности. Отмечаются различные рентгенологические изменения: от умеренного эпифизарного остеопороза, субхондрального склероза с краевыми остеофитами до патологической перестройки костной ткани, напоминающей перелом, развитие остеолиза, секвестрации. Гистологически выявляются участки резорбции кости, разрастание соединительной ткани, асептические некрозы. Чаще эти изменения локализуются в плюсневых костях. Из-за нарушения глубокой чувствительности легко возникают растяжения связок, неустойчивость свода стопы, что одновременно с лизисом фаланг приводит к деформации стопы и ее укорочению (Долгалева А. А., Кудрявцева И. В., 2003).
Синдром диабетической стопы (СДС) – патологическое состояние стоп больного сахарным диабетом, которое возникает на фоне поражения периферических нервов, сосудов, кожи и мягких тканей, костей и суставов и создает условия для формирования острых и хронических язв, костно-суставных поражений и гнойно-некротических процессов. Синдром диабетической стопы наблюдается у 10-25 %, а по некоторым данным, в той или иной форме у 30-80 % больных сахарным диабетом. Чаще всего синдром диабетической стопы развивается на фоне длительно (более 15 лет) существующего диабета и преимущественно у пожилых людей. Количество ампутаций у больных сахарным диабетом достигает 70 % от общего числа нетравматических ампутаций нижних конечностей, а смертность в первый год после ампутации на 30 % выше, чем у лиц без сахарного диабета. Существует прямая зависимость частоты синдрома диабетической стопы от длительности и тяжести основного заболевания.
Выделяют 3 основные формы синдрома диабетической стопы (Дедов И. И. [и др.], 1998; 2003):
- нейропатическая форма «стопы диабетика», к которой относится вариант без остеоартропатии и с диабетической остеоартропатией (сустав Шарко, представляющий деструктивный процесс в одном или нескольких суставах стопы и голени);
- нейроишемическая форма синдрома диабетической стопы;
- ишемическая форма синдрома диабетической стопы.
Нейропатическая остеоартропатия является результатом значительных дистрофических изменений в костно-суставном аппарате стопы (остеопороз, остеолиз, гиперостоз). Нейропатия маскирует спонтанные переломы костей, которые в Уз случаев оказываются безболезненными. Деструктивные изменения костно-связочного аппарата стопы могут прогрессировать на протяжении многих месяцев и привести к выраженной костной деформации – формированию сустава Шарко. Клинические проявления при «стопе Шарко» включают покраснение, гипертермию и отек стопы. На начальной стадии возможен выраженный болевой синдром, что заставляет проводить дифференциальную диагностику с острым подагрическим артритом или острым тромбофлебитом вен нижних конечностей.
Для диагностики синдрома проводят рентгенологическое исследование стоп, хотя на начальной стадии изменения на рентгенограммах могут отсутствовать. В этих ситуациях используют метод ультразвукового сканирования кости или ЯМРТ. По мере развития процесса на рентгенограммах обнаруживаются очаговый остеопороз, множественные или единичные переломы костей стопы, чередование участков остеолиза и гиперостоза, фрагментация костей с репаративными процессами; типична дезорганизация суставов стопы. Стопа приобретает вид «мешка, наполненного костями» (по описанию английских авторов). Костные изменения прогрессируют в течение нескольких месяцев после появления первых симптомов. Клинически определяется уплощение стопы, наблюдаются патологические движения в суставах. Боль на поздних стадиях отсутствует в связи с выраженной нейропатией.
Синдром ограниченной подвижности суставов (ОПС) – определяется как уменьшение возможности движений в малых и, реже, в больших суставах.
Впервые синдром тугоподвижности кисти (MAINS RAIDES) был описан у 4 больных с длительно текущим инсулинзависимым сахарным диабетом. В 1971 г. G. Lung [et al.] впервые применили термин «диабетическая рука» («main diabetique»), при этом, в возникновении ревматических расстройств верхней конечности ими было подчеркнуто значение сопутствующей диабетической нейропатии (Орленко В. Л., 2000). Признаки синдрома ОПС впоследствии были суммированы и названы «диабетической хондропатией» (Coley S, 1993).
Клинически синдром тугоподвижности проявляется безболезненным ограничением подвижности суставов, чаще – проксимальных межфаланговых, пястно-фаланговых. Возможно поражение лучезапястных, локтевых, плечевых, голеностопных суставов.
Больной не может плотно сложить обе руки вместе. Симптом «молящихся рук» является характерным для данного осложнения (Roverano S. [et al.], 1994). В литературе описано наблюдение затрудненного проведения ларингоскопии вследствие ограниченной подвижности атлантозатылочного сочленения у больных сахарным диабетом 1 типа (Балаболкин М. И., 1994).
Нередко имеется сочетание с другими ревматическими расстройствами – сгибательной контрактурой кисти, контрактурой Дюпюитрена, флексорным теносиновитом, первичным остеоартрозом (узелки Гебердена и Бушара), синдромом запястного канала, альгодистрофией. Это дало основание для выделения термина «диабетическая артропатия верхней конечности».
По мнению A. Verroti, из многочисленных классификаций ограниченной подвижности суставов, наиболее простой и ясной является классификация, предложенная Starkman Н. [et al.] в 1982 г.;
- 0 – отсутствуют изменения кожи, объем движений в суставах сохранен;
- 1 – уплотненная, утолщенная кожа кистей рук;
- 2 – двусторонняя сгибательная контрактура V пальцев кистей;
- 3 – двусторонняя контрактура V и любых других пальцев кистей;
- 4 – контрактура других суставов.
Безболезненное ограничение разгибания пястно-фаланговых и проксимальных межфаланговых суставов часто сочетается с изменениями кожи кистей. Кожа становится блестящей, восковидной. Иногда изменения со стороны кожи преобладают. В этих случаях говорят о псевдосклеродермических поражениях при сахарном диабете.
Патогенез синдрома тугоподвижности дискутируется до настоящего времени. Высказывается предположение о влиянии сосудистой ишемии на структуру и синтез коллагена. Несомненно участие нейропатий в патогенезе этого синдрома. Учитывая распространенную иммунокомплексную концепцию патогенеза диабетических микроангиопатий, нельзя исключить влияния иммунных расстройств на развитие артропатий при диабете (Орленко В. Л., 2000).
Появление синдрома ОПС у больных сахарным диабетом зависит от длительности и степени компенсации заболевания (манифестирует обычно через 4-6 лет, при уровне гликолизированного гемоглобина 8,1-12,2 %) и коррелирует с такими осложнениями сахарного диабета, как ретинопатия и нефропатия. По некоторым данным, риск развития пролиферирующей ретинопатии в 2,8 раза, а нефропатии – в 3,6 раза выше у больных сахарным диабетом с синдромом ограниченной подвижности суставов, чем без него (Montana Е. [et al.], 1995).
К довольно распространенным осложнениям сахарного диабета относится плечелопаточный периартрит. В литературе встречается термин «болезненное плечо диабетика», под которым понимают сочетание плечелопаточного периартрита, синдрома ОПС и иногда сопутствующего им теносиновита ладоней (Mavrirakis М. [et al.], 1999).
Особенности метаболических изменений при сахарном диабете способствуют частому развитию у больных остеоартроза дистальных и проксимальных межфаланговых суставов кисти.
Особый вариант первичного остеоартроза представляют собой узелки Гебердена и Бушара, отличающиеся друг от друга локализацией на суставах кисти. Движения в суставах становятся ограниченными. Рентгенография выявляет сужение суставных щелей, субхондральный остеосклероз, наличие остеофитов и узурацию суставных поверхностей дистальных и межфаланговых суставов. Другие клинические формы остеоартроза (коленных, тазобедренных, локтевых суставов) при сахарном диабете наблюдаются не чаще, чем в общей популяции.
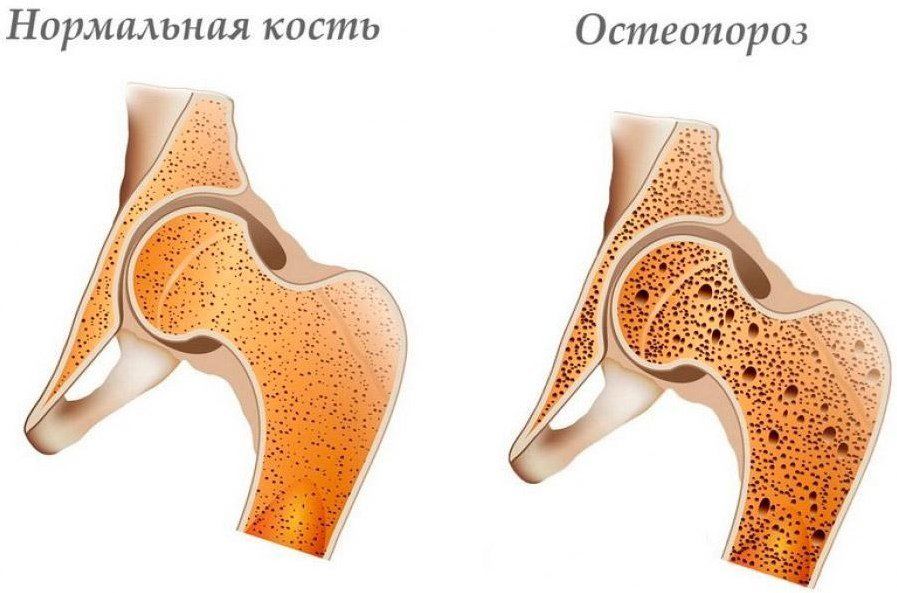
Остеопороз.
Метаболические изменения, возникающие при сахарном диабете, приводят к нарушению процессов ремоделирования костной ткани. В условиях инсулиновой недостаточности страдает остеобластическая функция: происходит снижение выработки коллагена и щелочной фосфатазы остеобластами. Показано стимулирующее влияние инсулина на синтез костного матрикса и остеобластный остеопоэз. Известно, что остеобласты имеют рецепторы инсулина (Риггз Б. Л. [и др.], 2000) и, следовательно, прямо зависят от его регуляторного влияния. При сахарном диабете часто обнаруживается снижение концентрации одного из основных факторов роста – ИФР-1, ведущее к снижению числа остеобластов и их активности.
Наличие остеопении при сахарном диабете 1 типа отмечено во многих исследованиях. Большинство авторов считают, что остеопения и остеопороз при сахарном диабете носят диффузный характер и встречаются не менее чем у половины пациентов. По данным Р. Е. Чечурина [и др.] (1999), у больных сахарным диабетом 1 типа были обнаружены остеопения и остеопороз в 53 % случаев, причем остеопения присутствовала у 35 % больных, а остеопороз – у 18 %. Снижение минеральной плотности костей было обнаружено у 20 % детей при длительности диабета более 5 лет (Ремизов О. В., 1999). Системное поражение костной ткани ведет к повышенному риску переломов у этих больных. Факторами риска развития остеопенического синдрома являются манифестация сахарного диабета до 20 лет, длительность заболевания свыше 10 лет, длительная декомпенсация углеводного обмена.
Таким образом, у больных сахарным диабетом возможна различная симптоматика поражения опорно-двигательного аппарата. Наиболее тяжелые нарушения развиваются при инсулинозависимом диабете.
Болезни суставов
В.И. Мазуров
Источник

Осложнение сахарного диабета нередко может быть коварнее основного заболевания. В последние годы список таких осложнений пополнила ещё одна болезнь – остеопороз костей. Медики обратили внимание на то, что низкая плотность костей часто диагностируется у пациентов с недостатком инсулина в организме. Профессор, доктор медицинских наук, руководитель Центра остеопороза в Поволжье Виллорий Иванович Струков уверен: остеопороз вторичен, поэтому залогом его успешного лечения является устранение основного, первичного заболевания. В данном конкретном случае – сахарного диабета.
Как недостаток инсулина влияет на плотность костей
Каким образом недостаток инсулина влияет на плотность костей?
Эндокринная система, к коей относится и поджелудочная железа, вырабатывающая инсулин, оказывает сложное влияние на строение и функции опорно-двигательного аппарата. Поэтому любые сбои в выработке её гормонов тут же сказываются на состоянии костей и суставов (Долгалева А. А, Кудрявцева И. В. «Поражение опорно-двигательного аппарата при различных эндокринных заболеваниях», 2003 г.).
Установлено, что инсулин играет весьма важную роль в процессах костного ремоделирования:
- стимулирует процессы синтеза и созревания белков;
- ускоряет процессы рождения новой костной ткани и разрушения старой;
- усиливает выработку основного белка костной ткани — коллагена и структурной части её межклеточного вещества – гиалуроновой кислоты;
- усиливает всасывание аминокислот в кишечнике и их включение в костную ткань;
- увеличивает численность клеток-строителей костной ткани – остеобластов, стимулируя их размножение;
- участвует в процессах приобретения незрелыми зародышевыми стволовыми клетками «специализации», то есть в их превращении в остеобласты и обеспечивает способность последних реагировать на воздействие гормонов;
- влияет на выработку инсулиноподобного фактора роста 1 типа – гормона, который усиливает образование межклеточного вещества костей путём увеличения численности остеобластов и их активности.
При снижении уровня инсулина в крови развиваются остеопения – небольшое снижение минеральной плотности кости — и более тяжёлая патология – остеопороз, характеризующаяся значительной потерей костной массы и увеличенным риском переломов.
Остеопороз как осложнение сахарного диабета. Механизм развития заболевания
Рассмотрим механизм развития остеопороза при сахарном диабете.
Недостаток инсулина и связанные с ним нарушения обменных процессов создают благоприятные условия для снижения плотности костей. Запускается сразу несколько механизмов, влияющих на метаболизм костной ткани и повышающих риск переломов.
- Снижение концентрации инсулина и инсулиноподобного фактора роста 1 типа угнетает активность остеобластов, которые снабжены рецепторами к инсулину, и уменьшает численность костных строителей (Schwait A. V. «Diabetes Mellitus: Doesit Affect Bone?», 2003 г.). Вслед за этим снижается выработка коллагена и щелочной фосфатазы – фермента, помогающего фосфору пробираться сквозь клеточные оболочки (оба эти вещества вырабатываются остеобластами).
- Нарушение метаболизма, биологической активности и восприятия рецепторами витамина D влечёт за собой снижение всасывания кальция в двенадцатиперстной кишке, усиление производства и активности паратгормона — гормона паращитовидных желёз, который активизирует работу остеокластов (Pittas A. , Lau J., Hu F., Dawson-Hughes B. «The role of vitamin D and calcium in type 2 diabetes. A systematic review and meta-analysis», 2007 г.). Этот фактор в совокупности с предыдущим значительно усиливают естественные процессы резорбции кости (разрушения).
- Высокая концентрация продуктов гликирования, то есть белков коллагена и эластина, к свободной аминогруппе молекул которых присоединились молекулы глюкозы, ускоряет процессы разрушения костной ткани, так как волокна названных белков становятся твёрдыми, теряют эластичность (Pittas A. G., Lau J., Hu F., Dawson-Hughes B. «The role of vitamin D and calcium in type 2 diabetes. A systematic review and meta-analysis», 2007 г.), нарушается протеингликановый состав кости и хряща.
- Патологическое поражение мелких кровеносных сосудов, особенно капилляров (микроангиопатия), ухудшает кровоснабжение костной ткани (SchwaitA. V. «Diabetes Mellitus: DoesitAffectBone?», 2003 г.).
- Повышенное выведение кальция с мочой, которое часто наблюдается у больных сахарным диабетом при отсутствии адекватного лечения – ещё один значимый фактор снижения плотности костей.
- Приём сахароснижающих препаратов – тиазолидиндионов – повышает риск переломов (Lecka-CzernikB. «Boneasatargetoftype 2 diabetestreatment», 2009 г.). Эти препараты подавляют процессы превращения стволовых клеток в остеобласты и стимулируют их перерождение в клетки жировой ткани. Одновременно они активируют образование остеокластов из клеток-предшественников. Всё это способствует усилению процессов костного разрушения, замедлению созидательных процессов и, в конечном итоге – потере костной массы.
Дополнительными факторами риска развития костных патологий и возникновения переломов при сахарном диабете являются неправильное питание, низкая масса тела, ухудшение зрения при тяжёлых поражениях сетчатки глаза и диабетической катаракте, нарушение координации движений и способности организма поддерживать обычный уровень артериального давления в вертикальном положении, мышечная слабость, особенно часто встречающиеся у пациентов с заболеванием I типа.
Ряд специалистов (Schwait A. V., Pittas A. G., Lau J., Hu F., Dawson-Hughes B.) отмечают, что у женщин с сахарным диабетом I типа, чей возраст перешагнул рубеж в 50 лет, риск перелома шейки бедра в 7 раз выше, чем у их сверстниц, не страдающих этим заболеванием. У тех же представительниц прекрасной половины человечества, у кого в период менопаузы диагностирован сахарный диабет II типа, риск перелома шейки бедра почти вдвое выше, чем у здоровых дам.
По данным Н. И. Вербовой и О. В. Косарёвой костные изменения развиваются у 7-70% пациентов с сахарным диабетом (Вербовая Н. И., Косарёва О. В. «Минеральная плотность костной ткани и её метаболизм при сахарном диабете 2 типа у больных старших возрастных групп», 2003 г.).
Признаки остеопороза при сахарном диабете
Какие признаки остеопороза могут проявиться при сахарном диабете?
Осложнение сахарного диабета, прежде всего, даёт о себе знать ноющей болью в области крестца и поясницы или за грудиной, которая усиливается при ходьбе и нагрузке. Могут также беспокоить болевые ощущения в суставах, нарушения походки, осанки, деформация грудной клетки, хромота, невозможность полностью распрямить спину, беспричинная усталость, постоянное желание полежать на спине, затруднённость дыхания, изжога, запоры. Возможно уменьшение роста на пару сантиметров в год.
Особенности заживления переломов при диабете
Заживление остеопоротических переломов при диабете протекает гораздо тяжелее, чем при его отсутствии, и отличается рядом особенностей.
Первое, к чему нужно быть готовым — это гораздо более длительный период срастания костей. Причина тому – нарушение процессов регенерации в организме. Скорейшему выздоровлению нередко препятствует и присоединившаяся инфекция, с которой не под силу справиться ослабленной при диабете иммунной системе. При этом возможно неправильное срастание костей, замещение костных тканей непрочными соединительными и развитие деформаций повреждённой конечности. Бактерии и микобактерии, проникнувшие в кость и костный мозг, могут также стать виновниками развития гнойно-некротического процесса – остеомиелита. Но даже если фрагменты сломанной кости всё-таки успешно срастутся, костные ткани в месте перелома по-прежнему останутся слабыми и хрупкими, возникнет риск их повторного травмирования. К тому же перелом кости способен спровоцировать обострение диабетической болезни.
Гимнастика для профилактики остеопороза при сахарном диабете
Специальных схем лечения остеопороза при сахарном диабете не существует. Основные задачи больного, у которого диагностировано осложнение сахарного диабета – держать под контролем основное заболевание, не допускать кризисных состояний, резкого повышения или понижения уровня сахара в крови, попытаться снизить факторы риска (курение, злоупотребление алкоголем или кофе, низкая физическая активность, длительное состояние неподвижности, лишний вес и прочие). Американская ассоциация антивозрастной медицины разработала комплекс гимнастики для профилактики остеопороза при сахарном диабете. Выполнять её нужно медленно и неторопливо.
- Исходное положение (И. п.) — стоя, спина прямая, плечи и грудь расправлены, руки – вдоль туловища, ноги – на ширине плеч. Выдох: поднять руки через стороны вверх, потянуться за ними всем телом, подняться на носки, голову чуть поднять (не запрокидывать!). Вдох: медленно вернуться в исходное положение, сначала – туловище, затем – руки. Повтор упражнения – 4-5 раз.
- И. п. – как в предыдущем упражнении. Одну руку поднять вверх над головой, другая по-прежнему внизу. Менять положение рук. Важно не задерживать дыхание. Повтор – 8-10 раз.
- И. п. как в первом упражнении. Выдох: поднять руки в стороны до уровня плеч, ладони повёрнуты вниз, пальцы вместе. Вдох: медленно опустить руки. Повтор – 5-7 раз.
- И. п. как в первом упражнении. Поднять руки на уровень груди и согнуть их перед грудью, ладони смотрят вниз, пальцы соединены между собой. Вдох: локти — в стороны. Выдох: локти — перед грудью. Повтор – 6-8 раз.
- И. п. как в первом упражнении. Поднять прямые руки перед собой на уровень груди, пальцы вместе ладони — вниз. Выдох: поворот туловища вместе с руками вправо. Вдох: туловище возвращается в прямое положение. Выдох: поворот туловища влево. Повтор: 8-10 раз.
- И. п. – стоя прямо, ноги – на ширине плеч, руки – на поясе. Вдох: развести прямые руки в стороны, слегка повернуть туловище вправо. Выдох: медленно вернуться в исходное положение. Повтор – 3-4 раз в каждую сторону.
- И. п. – стоя прямо, плечи расправлены. Выдох: наклон вперёд (не слишком низко), вдох – вернуться в исходное положение. Повтор – 8-10 раз.
- И. п. – сидя на стуле, спина прямая, руки опираются на сиденье. Выдох – поднять согнутую ногу к груди. Вдох: опустить ногу. Затем – то же самое другой ногой. Повтор – 10-12 раз каждой ногой.
- И. п. – как в предыдущем упражнении. Выдох: выпрямить одну ногу перед собой, потянуть носок вперёд, вверх. Вдох: опустить ногу. Затем – повторить движение другой ногой. Повтор – 10-20 раз каждой ногой.
- Неторопливая ходьба на месте. Можно на вдохе поднимать руки вверх, на выдохе опускать. Повтор – 5-10 минут.
Регулярное выполнение перечисленных упражнений позволит повысить тонус мышц спины, живота, ног, сформировать мышечный корсет, поддерживающий позвоночник, избавиться от болей в спине, улучшить подвижность суставов, обмен веществ, кровоснабжение и работу сердца.
Физические нагрузки необходимы для нормального костного ремоделирования и поддержания баланса мышц. Они благоприятно влияют на уровень глюкозы в крови, позволяют держать под контролем массу тела. Всё это вкупе способствует уменьшению риска падения.
Остеопротекторы «Парафарм» — надёжное средство от остеопороза при сахарном диабете
Стандартная терапия снижения плотности костей включает в себя применение препаратов на основе бисфосфонатов, направленных на торможение процессов разрушения старой костной ткани, заместительной гормональной терапии, а также кальцийсодержащих препаратов с (или без) витамином D. Все названные группы лекарственных средств грубо воздействуют на естественные физиологические процессы, происходящие в человеческом организме и отличаются большим количеством тяжелейших побочных эффектов вплоть до онкологии. Между тем на современном фармацевтическом рынке появилась серия натуральных средств от остеопороза, позволяющих эффективно и безопасно укрепить костную ткань, предупредить переломы.
Речь идёт о натуральных остеопротекторах от компании «Парафарм» — «Остеомед», «Остеомед Форте» и «Остео-Вит». В основу каждого из них положен уникальный продукт пчеловодства – трутневый расплод, богатый витаминами, минералами, аминокислотами и энтомологическими гормонами. Попадая в организм человека, пчелопродукт способствует выработке собственных половых гормонов, ответственных за рождение молодых клеток кости, и естественному укреплению костной ткани.
«Остео-Вит» — витаминный комплекс для костной системы. Он обеспечивает правильное перераспределение имеющихся в организме запасов кальция, избавляет от отложения солей, способствует укреплению костей.
«Остеомед» помогает повысить минеральную плотность костной ткани и заполнить пустоты в костях без риска гиперминерализации организма. Биокомплекс способствует более скорому сращиванию переломов.
«Остеомед Форте» дополнительно усилен действием витаминов D и В6. Этот препарат предназначен для борьбы с тяжёлыми формами остеопороза и сложными переломами.
Остеопороз может стать тяжёлым осложнением сахарного диабета в случае отсутствия адекватного лечения последнего. Исследования показывают, что 47-50% больных, страдающих остеопорозом на фоне сахарного диабета, не придерживаются рекомендованной терапии (DavidsonM., DeSimoneM. E. «Confrontingosteoporosis: whatweknow, whereweareheaded», 2002). А ведь развития опасного осложнения можно избежать, если не запускать основное заболевание и вовремя проводить профилактические мероприятия, направленные на укрепление костей.
Переизбыток кальция в организме – как не превратиться в камень
О том, что кальций нужен для крепости костей, зубов, волос и ногтей, знает каждый школьник. Не позволяет об этом забыть и навязчивая реклама по TV. Между тем переизбыток кальция в организме – гораздо более опасное состояние, чем дефицит минерала. Не верите? Тогда загляните в свой чайник. Видите накипь на его стенках? Примерно также выглядят органы…
Читать далее
Как избежать болей в суставах?
О том, как избежать болей в суставах, никто не задумывается – гром-то не грянул, зачем ставить громоотвод. Между тем от артралгии – так называется этот вид боли – страдают половина людей старше сорока лет и 90 % тех, кому больше семидесяти. Так что профилактика боли суставов – то, о чем стоит подумать, даже если вы…
Читать далее
Власть гормонов. Какие активные вещества регулируют восстановление хряща?
Состояние человека, слаженность работы органов его тела во многом определяются гормональным балансом. Восстановление хряща также подчинено влиянию вездесущих регуляторов жизни. Без нормализации гормонального фона полноценная регенерация сустава невозможна. За какие нити дёргает невидимый кукловод – эндокринная система, воздействуя на хрящевую ткань? Тестостерон Этот гормон вырабатывается половыми железами и корой надпочечников, как в…
Читать далее
Пусть всегда будет солнце! Для чего нужен витамин Д?
Солнечный свет для человека – не только источник хорошего настроения, радости и счастья. При его попадании на сетчатку глаза и кожу в организме запускается большое количество физиологических процессов, например, синтез кальциферола. Для чего нужен витамин Д, помимо улучшения всасывания кальция? Как компенсировать его дефицит, если пребывание под ультрафиолетовыми лучами солнца нежелательно для человека? Для…
Читать далее
Источник
