Я болею диабетом 1 типа

Что всегда лежит в вашей сумочке? Скорее всего, карты, ключи, бальзам для губ с любимым ароматом. А я вот постоянно ношу с собой два шприца.

Мне 24 года, и четыре из них я живу с сахарным диабетом первого типа. Каково это? Бывает по-разному. Весело – когда шутишь, что, если съешь еще хоть кусочек шоколадки, заработаешь диабет. Ой, стоп, не заработаешь: он и так уже есть. Страшно – когда сахар в крови стремится к нулю, а ты вспоминаешь, что таблетки глюкозы оставила в другой сумке. Больно – когда игла затупилась и приходится сильно давить на кожу, чтобы наконец ее проткнуть. Приятно – когда цифры глюкометра (портативный аппарат, определяющий уровень глюкозы с помощью тест-полосок) даже после немаленького такого куска пирога остаются в пределах нормы. Но давайте обо всем по порядку. Тут действительно есть в чем запутаться.
Я прекрасно помню, как поняла, что со мной что-то не так. Это было весной, перед сдачей диплома. Весь апрель и май я чувствовала себя ужасно: постоянная усталость, головные боли и жуткий голод. С аппетитом у меня никогда не было проблем, но в то время я ела намного больше обычного и при этом худела. Симптомы поначалу списывала на стресс: мало того, что диплом не писался, так я еще и понятия не имела, что делать со своей жизнью после выпуска. Но однажды закончила расчесываться – и с ужасом посмотрела на гребень: там было намного больше положенных ста волосков в день. В ту же ночь во сне у меня жутко свело ногу. Именно тогда, в 3 часа утра, при зажженной лампе и с комом в горле от боли, я решила: время сдавать кровь на анализы.
Обычно первые признаки диабета примерно такие: кожа сухая, пить хочется намного больше, чем обычно, во рту привкус ацетона, а в теле жуткая усталость. На деле к этому может примешиваться еще много всего, от головной боли до отеков и обмороков. Но главный и однозначный признак – показатели глюкозы в крови. У здорового человека диапазон довольно жесткий: натощак от 3,6 до 5,6 миллимоля на литр крови. В некоторых случаях, например при продолжительной болезни или беременности, цифры могут быть выше, но потом нормализуются. Измерить уровень глюкозы можно с помощью анализа крови из пальца или почти мгновенно в домашних условиях, если есть глюкометр.
До того как получить результаты тестов, я уже успела начитаться всяких ужасов в интернете и была готова ко всему. Как и ожидала, сахар в крови зашкаливал: 18,6 натощак. Окей, это очень плохо. Но что делать дальше? Я припоминала, что диабетикам вроде надо ставить уколы и принимать таблетки. И догадывалась, что о нормальной жизни теперь можно забыть. Джон Сноу, ты ничего не знал…
Моя лучшая подруга в то время училась в мединституте. К ней я и побежала за помощью. Она посоветовала незамедлительно идти к эндокринологу или вызывать скорую. Скорую? Но я вроде как была не при смерти… Хотя, как оказалось в итоге, состояние у меня было острое. Скорая помощь при таком раскладе, не задавая лишних вопросов, обычно сразу отвозит в больницу. Я же решила пойти к доктору. Но перед этим мне предстояло сделать, наверное, самое тяжелое в той ситуации: рассказать родителям. Решила напрасно не пугать (тем более сама очень плохо представляла, что со мной происходит) – просто показала листок с результатами анализов и предложила вместе пойти к врачу. Наверное, это был самый правильный способ: родители, конечно же, испугались, но постарались сохранять спокойствие.
Эндокринолог, едва взглянув на анализы, заключил: да, это сахарный диабет, первый тип. Надо ложиться в больницу, приводить организм в порядок, постоянно измерять глюкозу в крови и срочно начинать инсулинотерапию. Тут-то меня и маму, сидевшую рядом, и настиг шок. Моя жизнь кардинально изменится. Я точно знала: инсулинотерапия – это уколы. С того момента я делаю их себе постоянно, несколько раз в сутки. Без выходных.
На следующий день я оказалась в больнице. Мне ставили капельницы, делали уколы в плечо и задавали кучу вопросов. У меня же их было еще больше. Что можно есть, а что нельзя? Сколько раз в день нужно ставить уколы? Как это связано с приемами пищи? Как самостоятельно измерять сахар в крови? Чем, в конце концов, первый тип диабета отличается от второго? Когда меня выпишут и выпишут ли вообще?
Толком никто ничего не объяснял: отделение было переполнено, врачам некогда. Сказали только, что вообще-то персонал не обязан ничего объяснять, мол, для этого есть школы диабета. Но в отделении за дверью с табличкой оказался просто склад: школу закрыли из-за нехватки финансирования. Единственная такая в нашем городе оказалась платной и находилась далеко от больницы. Мне, само собой, пока нельзя было отлучаться из отделения: от того, вовремя ли мне сделают укол, зависела жизнь. В общем, пришлось во всем разбираться самой. Правда, мне повезло: помощницей моего врача оказалась отзывчивая студентка на летней практике. Она сразу сказала, что знает чуть больше моего, но готова во всем разбираться и всячески помогать.
Оказалось, что мифов о диабете почти столько же, сколько о древнегреческих богах. Главный: то, что большинство знает об этом заболевании, относится именно ко второму типу, инсулиннезависимому. У людей с таким диагнозом часто есть лишний вес, им нельзя употреблять в пищу сладкое и нужно постоянно принимать таблетки, которые стимулируют поджелудочную железу производить инсулин. У меня же сахарный диабет первого типа, инсулинозависимый. Он встречается реже, примерно в 10 % случаев от общей заболеваемости. При этом типе поджелудочная железа совсем перестает вырабатывать инсулин – гормон, который отвечает за то, чтобы глюкоза попала в клетки.
Глюкоза – это энергия. Без нее организм не сможет нормально функционировать и постепенно погибнет. Но если она будет просто циркулировать в крови, да еще и в больших количествах, хорошего не ждите. В краткосрочной перспективе ничего страшного не произойдет. Правда, при очень высокой глюкозе в крови можно впасть в кому. А вот при постоянно повышенном уровне страдают зрение, почки, сердце, сосуды и мозг. В общем, что только не…
Гораздо опаснее высокой глюкозы в крови низкая. Это означает, что сахар опустился ниже отметки 3,9. Эффект ощущается сразу: руки холодеют и трясутся, сердце колотится, выступает холодный пот, резко появляется слабость, бледнеет кожа. Если ничего не предпринять, начинает болеть голова, а затем, как правило, случается обморок. Это состояние называется гипогликемия. Если вовремя не оказать человеку помощь, то вскоре он может потерять сознание, а его состояние быстро становится критическим.
Со стороны гипогликемия может быть похожа на сильное алкогольное опьянение: нетвердая походка, заплетающийся язык, невозможность себя контролировать. Это происходит потому, что глюкоза перестает поступать в мозг, – вот он до последнего и посылает тревожные сигналы всему организму. Ведь сахар ему необходим в той же степени, что и кислород.
Важно! Если у человека рядом с вами началась гипогликемия, лучшее, что вы сможете сделать, – помочь ему принять таблетки глюкозы (декстрозу) или простой сахар-рафинад: это самое эффективное средство. В экстренной ситуации можно использовать любой сладкий продукт, даже конфету, и вызвать скорую помощь. Ни в коем случае не делайте инъекцию инсулина человеку в таком состоянии! Это чревато еще большим снижением уровня сахара и летальным исходом.
Диабетикам с первым типом приходится работать за свою поджелудочную железу: рассчитывать, сколько инсулина колоть утром, вечером и на каждый прием пищи. Есть можно все, даже сладкое, главное – правильно подобрать дозировку инъекций. Для этого необходимо знать, сколько углеводов содержит та или иная еда. Сейчас я могу довольно точно определить это, просто посмотрев на содержимое тарелки. Но раньше приходилось пользоваться специальными табличками, благо они есть в открытом доступе в интернете.
Теперь перед каждым приемом пищи, будь то яблоко или полноценный обед из трех блюд, я в уме считаю количество углеводов, достаю шприц-ручку с инсулином и делаю укол в живот. И если каждый раз после этого менять иголку, использовать шприц можно и через одежду из не очень плотной ткани. Может показаться, что математические расчеты занимают много времени, что это долго и муторно. Раньше у меня уходило несколько минут. Сейчас – мгновение. В общем, захочешь капкейк -научишься считать. И да, если вдруг у вас есть знакомый диабетик, можете смело спрашивать у него про еду всё что угодно. Уверена: расскажет лучше любого диетолога. Всё-таки не у каждого жизнь зависит от того, правильно ли подсчитаны углеводы в пюрешке с котлеткой. Я вот лекцию могу прочитать о гликемическом индексе и молекулярных соединениях глюкозы.
Дело в том, что диабетикам надо с осторожностью употреблять продукты с высоким гликемическим индексом: белый хлеб, сладкий попкорн, сдобу, дыни и арбузы. Если захотелось быстрых углеводов, то колоть инсулин лучше заранее, еще до приема пищи, чтобы он вовремя начал работать. Для того чтобы понять, у каких продуктов высокий гликемический индекс, а у каких низкий, нужно пользоваться специальными таблицами. Постепенно содержание запомнится, и можно обходиться уже без них.
Еще кое-что важное: помимо инъекций перед (или после – кому как удобнее) приемами пищи, я делаю еще две: в 8 утра и в 9 вечера. Дело в том, что глюкоза вырабатывается в организме постоянно: печень делает запасы и при необходимости выпускает их в кровоток. Инсулин, который вкалывается утром и вечером, как раз на эту глюкозу и направлен. Он называется базальный (или продленный): его соединения гораздо крупнее и разрушаются так же постепенно, как печень выделяет глюкозу. Такой инсулин позволяет поддерживать нормальный уровень сахара крови ночью и между приемами пищи. Пропускать эти инъекции нельзя ни в коем случае. Поэтому в моей сумке и лежат два шприца: один с инсулином продленного действия, второй – быстрого. А еще несколько запасных иголок (перед каждым уколом надо выпускать немного лекарства из шприца, чтобы быть уверенной: я точно не сделаю инъекцию вхолостую), глюкометр, коробочка тест-полосок и спиртовые салфетки.
Глюкометр позволяет всего за несколько секунд измерить глюкозу в крови. Для этого нужно проколоть себе палец автоматическим ланцетом, капнуть немного крови на полоску и вставить ее в аппарат. Делать это необходимо с утра, перед сном и перед каждым приемом пищи. И в зависимости от результата корректировать дозировку инсулина.
У диабетиков рамки нормальной глюкозы в крови смещены. Всё, что выше 4 и ниже 10 миллимолей на литр, считается отличным результатом. По собственному опыту скажу: дней, когда уровень сахара хотя бы раз не переходит отметку в 10, не так уж и много. В любом случае главное – не паниковать и вовремя делать уколы. Здесь излишний перфекционизм мешает. Сразу после постановки диагноза я решила: это не я буду подчиняться диабету – он будет подчиняться мне. Так что, если захочу шоколадку вот прямо сию секунду, подколю несколько единиц инсулина и съем безо всяких мук совести.
Единственный раз, когда я позволила себе порыдать о своей горькой судьбе, был еще в больнице. Я лежала под капельницей, врачи не отвечали на мои вопросы, а рядом сидела мама, на которой лица не было. Плакала я в первую очередь от безысходности: диабет – это навсегда. А потом еще и от того, что вот у меня две руки, две ноги, голова вроде тоже имеется, а меня, 20-летнюю дылду с высшим образованием, успокаивает мама. И что еще неделю назад я за обе щеки уплетала клубнику с грядки, а теперь вместе с 90-летними бабулями по сигналу хожу делать уколы. И так теперь будет всю мою оставшуюся жизнь. А еще будут головные боли и трясущиеся от низкого уровня сахара руки. А еще минимум 4 раза в день я буду прокалывать палец и выдавливать каплю крови на специальную полоску. Пальцы будут болеть. Кожа на них – сохнуть и шелушиться. Возможно, после тысяч таких проколов они потеряют чувствительность. Из-за уколов на моем животе появятся синяки. Иногда я буду попадать прямо в нервное окончание, и перед глазами на несколько мгновений будут от боли появляться белые пятна. А еще я буду часто сдавать кучу анализов. И, в конце концов, никогда не смогу стать пожарным (ладно, не очень-то и хотелось).
Но не прошло и часа, как мне надоело ныть. Стало смешно и стыдно. В том-то и дело, что у меня есть две руки, две ноги и голова вроде тоже имеется. А значит, надо не плакать, а подумать этой самой головой. И выстроить свой путь так, чтобы не болеть диабетом, а жить с ним. Это сложно, и у меня до сих пор не всегда получается. Но я стараюсь.
Ситуации бывают, прямо скажем, абсурдные. Я, например, очень люблю ходить на рок-концерты. И, конечно же, не могу отправиться на условный Park Live без шприцов и глюкометра. Представляю, что каждый раз думают охранники, когда при обыске на входе из моей сумочки выпадают запасные иголки. Пока обходилось: объяснить, зачем мне шприцы в специальном футлярчике, я успеваю до того, как меня обвиняют в наркотической зависимости. К слову, «инсулинки», которыми часто пользуются те, у кого проблемы с запрещенными веществами, среди прогрессивных диабетиков давно устарели. В нашем арсенале современные полуавтоматические шприц-ручки, а часто и инсулиновые помпы – устройства маленького размера, которые крепятся прямо к телу, позволяя вводить инсулин по мере необходимости.
Вообще диабетиков довольно часто принимают за наркозависимых. И возникает эта ситуация от недостатка информации об этом заболевании. Я научилась делать уколы практически незаметно и даже на ходу – не всегда есть время, место и возможность уединиться. Но сколько раз такое бывало: сижу с подругой в парке, ем мороженое, делаю инъекцию – и вижу, как на соседней скамейке две бабушки чуть в обморок от ужаса не падают, а потом еще подходят и читают лекцию о вреде наркотиков. Конечно, видеть уколы – даже иголкой длиной в 4 миллиметра и через одежду – приятно далеко не всем. И, если нет возможности куда-то отойти, я всегда спрашиваю, не будут ли люди вокруг меня против. Все мои близкие и друзья относятся к этому нормально. Но я прекрасно понимаю людей, которые стесняются делать инъекции в общественных местах.
Кстати, о друзьях. Не буду скрывать: рассказывать, что со мной произошло, оказалось нелегкой работой. Вот ты была обычной девушкой, а теперь после каждого приема пищи вынуждена скрываться в ванной со шприцами.
Я хотела, чтобы меня не жалели, а просто приняли те изменения, которые произошли. Сначала близкие боялись о чем-то спрашивать, думали, что это глупости, что мне надоест отвечать на одни и те же вопросы. Но мне никогда не было неудобно об этом говорить.
Лучше десять раз рассказать, что мне можно есть сладкое, чем видеть, как со стола при моем приходе волшебным образом испаряются вазочки с печеньем. Да и как вопросы могут быть глупыми, если я сама обо всех тонкостях и правилах узнала, только когда непосредственно с диабетом столкнулась. И нет, никто меня особо не жалел. Казалось, близкие приняли мой диагноз как данность. И ведь теперь так оно и есть.
За это время диабет очень многому меня научил. Стрессоустойчивости и самоконтролю, например. Когда глюкоза в крови неумолимо падает, паниковать нет времени: надо четко, шаг за шагом делать что нужно – от этого в самом прямом смысле зависит моя жизнь. Организованности и умению распределять свое время: надо понимать, когда и в каких обстоятельствах будешь делать укол, что и в каком количестве будешь есть. А еще умению расслабиться и отпустить ситуацию: контролировать глюкозу крови 24/7 все равно не получится.
Мне 24 года, четыре из которых я живу с сахарным диабетом первого типа. Каково это? Бывает по-разному. Но в целом очень даже неплохо.
Фото обложки: Yulia Reznikov/gettyimages
Автор текста: Лиза Золотухина
Источник
Что такое диабет
Глюкоза – это топливо для наших клеток. Когда мы едим, она попадает в кровь, а оттуда разносится по всему организму. Если по какой-то причине глюкоза не достигает клеток, она начинает накапливаться в крови, отравляя нас. Возникает сахарный диабет (СД).
«В 2019 году на нашей планете было зарегистрировано 463 миллиона больных диабетом в возрасте от 20 до 79 лет. Получается, что один из 11 взрослых в мире и нашей стране страдает этим заболеванием», – сообщает Татьяна Николаевна Маркова, д.м.н., профессор кафедры эндокринологии и диабетологии МГМСУ имени А. И. Евдокимова, заведующая эндокринологическим отделением ГКБ № 52 Департамента здравоохранения Москвы.
В чем разница между диабетом 1-го и 2-го типа?
Нарушения углеводного обмена, приводящие к сахарному диабету, могут носить разный характер.
Сахарный диабет 1-го типа (иногда его ошибочно называют диабет первой степени) развивается, когда глюкоза не усваивается клетками из-за низкого уровня или полного отсутствия в организме гормона инсулина. Этот гормон вырабатывается поджелудочной железой и взаимодействует с клеточными рецепторами, помогая глюкозе из крови попадать внутрь клеток. Самостоятельно глюкоза в клетки попасть не может. Если поджелудочная железа вырабатывает слишком мало инсулина или не вырабатывает его вообще, уровень глюкозы в крови растет, возникает гипергликемия (рис. 1).
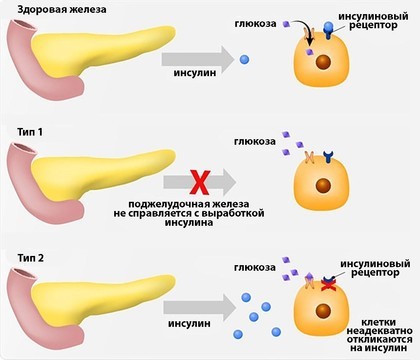 Рисунок 1. Два типа диабета. Источник: shutterstock/FOTODOM
Рисунок 1. Два типа диабета. Источник: shutterstock/FOTODOM
Диабет 2-го типа – инсулиннезависимый. Он возникает, когда мембранные рецепторы наших клеток теряют способность взаимодействовать с инсулином. При этом инсулин продолжает вырабатываться, иногда даже в повышенных количествах. Больным СД 2-го типа далеко не всегда нужны инъекции инсулина, в отличие от пациентов с СД 1-го типа.
СД 1-го типа обычно развивается в детстве (чаще – в 4-7 лет) или подростковом возрасте (10-14 лет), но может возникнуть и у взрослых (обычно в 20-30 лет). СД 2-го типа – это взрослый диабет, он развивается постепенно, и большое значение в его развитии играет неправильное питание.
Важно! В последние десятилетия СД 2-го типа, который раньше встречался у взрослых старше 40 лет, существенно «помолодел». Теперь этот диагноз нередко ставят подросткам с ожирением.
Какой тип диабета «лучше»?
Если бы существовала возможность выбора, то стоило бы сделать его в пользу СД 2-го типа. Эта разновидность диабета – по крайней мере на первых порах – не требует введения инсулина, а лишь назначения сахароснижающих препаратов, снижения веса и соблюдения диеты.
Диабет 1-го типа без лечения довольно быстро приводит к тяжелым осложнениям и даже летальному исходу. Но не стоит отчаиваться! При соблюдении диеты и правильном расчете дозы инсулина больной СД 1-го типа имеет все шансы дожить до глубокой старости, ведя практически такой же образ жизни, как и здоровые люди. С той лишь разницей, что инсулин не вырабатывается в его организме, а вводится извне.
Диабет 1-го типа составляет примерно 5-10% всех диагностируемых случаев диабета. На диабет 2-го типа приходится 90%-95% случаев.
Причины диабета
Сахарный диабет первого типа развивается из-за дефекта иммунной системы, которая начинает атаковать антителами клетки поджелудочной железы, вырабатывающие инсулин (бета-клетки островков Лангерганса). Спровоцировать иммунную систему могут:
- Наследственность. Если СД 1-го типа страдает отец, то шансы детей заболеть – 5-10%, если мать – 2,5-5%, брат или сестра – 5%.
- Вирусные инфекции, поражающие в том числе и поджелудочную железу, например, гепатит (А, В, С и др.), эпидемический паротит (свинка), краснуха, ветряная оспа.
- Токсическое воздействие этанола (как результат панкреонекроза), нитрозаминов, пестицидов и прочих ядов.
Сахарный диабет развивается при гибели свыше 80% клеток, продуцирующих инсулин.
СД 2-го типа в основном развивается в результате ожирения, приводящего к изменению структуры инсулиновых рецепторов и снижению их восприимчивости к гормону. Однако, свою роль играют и генетические факторы.
Кто в группе риска
Факторы риска для СД 1-го типа не так ясны, как для диабета 2 типа. Среди людей, больше других подверженных этому заболеванию:
- Люди, чьи близкие родственники (родители, братья или сестры) болеют диабетом 1 типа.
- Дети и подростки. Диабет 1-го типа чаще всего проявляется в молодом возрасте.
- Люди белой расы (в США у белых чаще развивается диабет 1 типа, чем у афроамериканцев и латиноамериканцев).
СД 2-го типа чаще развивается у взрослых людей с лишним весом и женщин, переболевших гестационным диабетом.
В чем опасность диабета
На фоне постоянно высокого сахара в крови или так называемых «качелей» (чередования гипер- и гипогликемии) страдает головной мозг, который работает на чистой глюкозе, да и другие органы во главе с сердцем и почками выходят из строя. Человек, больной диабетом, может умереть из-за слишком высокой или очень низкой концентрации глюкозы в крови.
Поражая сосуды и нервные окончания, диабет может привести к потере зрения вплоть до слепоты и диабетической стопе с незаживающими язвами, последующим развитием гангрены и ампутацией.
Симптомы диабета на разных стадиях
Симптомы диабета 1-го типа обычно бывают очень яркими, в отличие от сахарного диабета 2-го типа.
Ранние симптомы
Ранние симптомы включают в себя:
- Жажду,
- Усиление аппетита,
- Частое обильное мочеиспускание,
- Ночное недержание мочи у детей, которые ранее не мочились в постель в течение ночи,
- Сухость во рту и в горле,
- Потерю веса (несмотря на повышенный аппетит),
- Усталость и апатию,
- Белые пятна на белье, как будто от крахмала: на самом деле это избыток содержащегося в моче сахара оставляет при высыхании такие следы на нижнем белье.
Важно! Заметив даже один-два из перечисленных выше симптомов у ребенка, расскажите обо всем педиатру.
Симптомы длительного течения диабета
Симптомы, говорящие о развитии диабета, включают:
- Боли в желудке,
- Тошноту и рвоту,
- Сонливость,
- Частое глубокое дыхание с легким запахом ацетона или моченых яблок изо рта,
- Появление выраженной сухости кожи, незаживающих ран и гнойничков,
- Раздражительность, агрессивность и другие изменения настроения и поведения.
Боли в животе, тошнота и запах ацетона изо рта – это признаки кетоацидоза, состояния, при котором организм не способен выводить токсичные для него продукты распада жиров – кетоны. Кетоны накапливаются в организме из-за того, что ввиду недоступности глюкозы жиры становятся главным источником энергии.
Симптомы гипогликемии
Если ваш ребенок или близкий человек болен СД 1-го типа – очень важно знать симптомы гипогликемии (низкого уровня сахара в крови) и вовремя оказать первую помощь. Гипогликемия развивается очень быстро и требует немедленной помощи. Чаще всего она бывает вызвана слишком большим количеством инсулина, слишком долгим голоданием, недостаточным количеством еды, дополнительными физическими нагрузками и употреблением большого количества алкоголя.
Симптомы гипогликемии у разных людей отличаются. Убедитесь, что вы знаете все «обычные» для пациента симптомы, которые могут включать:
- дезориентацию,
- нервозность или беспокойство,
- потливость и озноб,
- раздражительность и нетерпеливость,
- головокружение и трудности с концентрацией внимания,
- голод или тошноту,
- затуманенное зрение,
- слабость или утомляемость,
- гнев, упрямство или печаль.
В случае симптомов гипогликемии у больного необходимо проверить уровень глюкозы в крови. Если уровень глюкозы значительно (на несколько ммоль/л) ниже «привычного» для больного, нужно сразу же дать пациенту 15 граммов углеводов. Это может быть содовая, фруктовый сок, мед или просто раствор сахара в воде.
Есть ли разница в симптомах у женщин, мужчин и детей?
Если говорить о СД 1-го типа, его симптомы у людей разного пола и возраста практически не различаются. Этот тип диабета имеет довольно яркие проявления, что облегчает диагностику. Интересно, что в раннем возрасте мальчики заболевают СД 1-го типа чаще, чем девочки, а среди подростков и взрослых все происходит наоборот.
У младенцев и детей ясельного возраста ранние симптомы диабета могут быть не такими явными. Бывает трудно определить, хочет ли маленький ребенок пить, ведь он еще не способен сказать об этом.
У детей, которые носят подгузник, одним из симптомов диабета может стать сыпь на коже, которая является следствием грибковой инфекции (дрожжи быстро развиваются в моче с высоким содержанием сахара) и не проходит после использования крема.
Диагностика
Обычно диабет обнаруживают при плановом обследовании. Если говорить о детях, то это происходит во время ежегодной диспансеризации, когда ребенку делают анализ крови на сахар. Коварство СД 1-го типа в том, что он развивается очень быстро, начинаясь с сильной жажды и учащенного мочеиспускания, когда пациент фактически превращается в сифон – пьет и выделяет жидкость. Прибавьте к этому резкое похудание, сухость кожи и слизистых, одышку, слабость. В случае возникновения любых симптомов необходимо обратиться в поликлинику, а при резком ухудшении состояния – в службу скорой медицинской помощи.
К какому врачу обратиться?
К педиатру, если речь идет о ребенке, или к терапевту (врачу общей практики), если симптомы диабета появились у взрослого. При необходимости врач первичного звена направит вас к эндокринологу, который принимает в поликлинике или эндокринологическом диспансере.
Какие анализы сдать?
Диагноз «сахарный диабет» ставится на основании нескольких лабораторных тестов:
- уровень глюкозы натощак в периферической (капиллярной) крови (из пальца). Норма – 3,3-5,5 ммоль/л;
- глюкоза и кетоновые тела в моче;
- высокий уровень гликированного гемоглобина (выше 6,5-7%);
- снижение толерантности к глюкозе.
Как проводится тест на толерантность к глюкозе?
При глюкозотолерантном тесте сначала определяют уровень глюкозы в крови натощак, затем пациенту дают выпить сироп (75 г глюкозы, растворенной в 1,5 стакана воды) и измеряют уровень сахара в крови через 2 часа после нагрузки. Диагноз ставится, если:
- уровень глюкозы натощак превышает 7 ммоль/л,
- уровень глюкозы через 2 часа после нагрузки превышает 11,1 ммоль/л.
Лечение
Лечение диабета сводится к управлению болезнью на протяжении всей жизни. СД 1-го типа предполагает постоянное введение больному недостающего гормона – инсулина. Кроме того, большую роль в лечении играет соблюдение режима питания, грамотное распределение физических нагрузок и самодисциплина.
Медикаментозное лечение: инсулинотерапия
Больным СД 1-го типа каждый день нужны уколы инсулина, чтобы контролировать уровень сахара в крови и получать необходимую организму энергию. Врач вместе с пациентом подбирает наиболее эффективный тип и схему введения препарата.
Ввод фиксированной дозы инсулина
При выборе этой схемы больной вводит себе фиксированную дозу инсулина в течение дня. В этом случае нужно тщательно следить за количеством потребляемых углеводов и учитывать физическую активность, чтобы не вызвать состояние гипер- или гипогликемии.
Базально-болюсная схема
Данная схема имитирует выработку инсулина поджелудочной железой. Придерживаясь ее, больной вводит себе базальный инсулин длительного действия для поддержания уровня сахара в крови в отсутствии пищи. Перед едой, для устранения скачков сахара, вводится также болюсной инсулин короткого действия.
Его доза зависит от содержания сахара в крови и количества углеводов в потребляемых блюдах. Это более гибкая схема с точки зрения режима питания. Главное – правильно отсчитывать, сколько инсулина вам необходимо.
Важно! Дозировать инсулин в зависимости от калорийности пищи и физической нагрузки научит лечащий врач и специалисты Школы диабета. Ее адрес уточняйте в районной поликлинике. Москвичи могут узнать его по этой ссылке. Занятия в такой школе желательно проходить ежегодно. Придется тщательно анализировать все, что вы едите, рассчитывать, сколько для этого нужно уколоть единиц инсулина, и следить за тем, как организм отреагирует на инъекцию.
Как вводить инсулин
Инсулинотерапии не стоит бояться. Для удобного ввода инсулина давно разработаны простые в обращении приборы: инсулиновая помпа и «пенфилл» – шприц-ручка с инсулином.
Инсулиновая помпа
Инсулиновая помпа (рис. 2) самостоятельно вводит необходимое количество инсулина в течение дня, имитируя работу поджелудочной железы. В этом случае используется инсулин короткого действия, программу болюсного ввода инсулина перед едой можно откорректировать в зависимости от пищевых привычек.
Рисунок 2. Инсулиновая помпа. Источник: Alan Levine/Flickr.
У помповой инсулинотерапии имеется ряд противопоказаний, включающий в себя наличие психического заболевания, которое может привести к неправильному использованию прибора, сниженное зрение (если это мешает взаимодействовать с интерфейсом), острые соматические (не психические) заболевания или обострения хронических заболеваний, психоэмоциональный стресс.
Кроме того, использование помпы не рекомендуется при впервые диагностированный сахарный диабет 1-го типа, но это временное ограничение, связанное с тем, что больному необходимо сначала научиться считать инсулин, и только потом переходить к помповой терапии.
Пенфилл
Пенфилл (рис. 3) – шприц-ручка для введения инсулина. Ручка позволяет менять дозу введения инсулина с помощью селектора.
 Рисунок 3. Пенфилл. Источник: CC0 Public Domain
Рисунок 3. Пенфилл. Источник: CC0 Public Domain
Важно! Доза введенного инсулина должна максимально точно соответствовать количеству потребленных углеводов. Используя шприц-ручку, никогда не вводите избыток инсулина «на всякий случай»! Падение уровня глюкозы в крови (гипогликемия) наступает очень быстро, можно потерять сознание.
Контроль сахара
Так как доза инсулина зависит от уровня сахара в крови, его нужно постоянно измерять с помощью глюкометра (рис. 4).
 Рисунок 4. Глюкометр для измерения сахара в крови. Источник: Amanda Mills/USCDCP/Pixnio
Рисунок 4. Глюкометр для измерения сахара в крови. Источник: Amanda Mills/USCDCP/Pixnio
Спросите своего врача, каким должен быть ваш целевой уровень сахара, как часто следует его проверять. Поддержание показателя, максимально близкого к целевому, поможет вам предотвратить или отсрочить осложнения, связанные с диабетом.
Диабет в путешествии
Перед поездкой посетите своего врача и проконсультируйтесь по поводу маршрута, запланированной физической активности и возможных изменений в дозировке и схеме ввода инсулина.
Возьмите с собой необходимое количество инсулина или рецептов для его приобретения. Уточните, есть ли в наличии ваш препарат там, куда вы направляетесь. Запаситесь тест-полосками для глюкометра: смена рациона может привести к колебаниям гликемии. Лучше везти с собой в 2 раза больше медикаментов, чем вам требуется обычно.
Обзаведитесь медицинским браслетом, на котором указано, что вы страдаете диабетом. Получите туристическую страховку на случай, если вы опоздаете на рейс или вам понадобится медицинская помощь. Закажите специальное питание на борту самолета или возьмите еду в дорогу.
Глюкометр непрерывного действия и инсулиновая помпа могут отключиться при прохождении контроля с помощью рентгена в аэропорту. Попросите сотрудников таможни о ручном досмотре.
Диета
Ограничения в питании для больных СД 1-го типа актуальны, если доза вводимого инсулина – фиксированная. В первую очередь это касается углеводов. Их избыток или недостаток может спровоцировать скачки глюкозы в крови.
Если доза инсулина рассчитывается каждый раз перед приемом пищи, ограничивать себя в продуктах питания не придется. Нужно только учитывать, как тот или иной продукт влияет на уровень сахара в крови, рассчитывая его гликемический индекс (ГИ), и сколько «короткого» инсулина потребуется для контроля углеводного обмена после той или иной пищи.
«Больному диабетом 1-го типа можно есть все при условии, что правильно рассчитана доза инсулина», – говорит профессор Л. Ю. Моргунов.
Тем не менее, диета при диабете 1-го типа должна быть сбалансированной и основываться на принципах здорового питания. Уделяйте особое внимание соотношению углеводов, жиров и белков: от этого напрямую зависит количество необходимого вам инсулина.
При диабете врачи советуют сократить потребление:
- соленых, копченых, маринованных блюд,
- продуктов с высоким содержанием крахмала и жиров,
- кондитерских изделий, соусов и полуфабрикатов.
Пейте меньше фруктовых соков, сладких напитков и фаст-фуда – это вредно и для здорового человека.
Лечебная физкультура
Если вы регулярно занимаетесь спортом или фитнесом, чередуя силовые тренировки с кардионагрузками, помните о существовании «углеводного окна». По неопытности можно попасть в ситуацию жизнеугрожающей гипогликемии. Поэтому обязательно сообщите о своем диагнозе тренеру и на первых порах не занимайтесь в одиночку. Не делайте инъекции инсулина перед тренировкой, чтобы не спровоцировать падение уровня сахара в крови. Рассчитайте вместе с врачом, насколько нужно уменьшить обычную дозу инсулина в дни тренировок.
Важно! Больным диабетом, как и здоровым людям, полезна посильная физическая активность – ходьба, бег трусцой, детям – подвижные игры. На первых этапах применения инсулина избегайте длительного активного плавания, альпинизма, быстрой или требующей усилий езды на велосипеде: остро возникающее падение уровня сахара в крови (из-за введения слишком большой дозы инсулина для такой интенсивной нагрузки) со слабостью вплоть до обморока может привести к травмам и создать угрозу для жизни.
Прогноз и осложнения
Основная причина смертельных случаев и тяжелой патологии у пациентов с диабетом – сердечно-сосудистые заболевания. Запущенный СД 1-го типа часто заканчивается смертью из-за диабетического кетоацидоза. Ненадлежащее лечение сильно повышает риск осложнений диабета: слепоты, почечной недостаточности, сердечных приступов. У 15% больных диабетом развивается синдром диабетической стопы, который может привести к ампутации ног.
Снизить риск сосудистых заболеваний и замедлить их развитие на 30 лет и более у пациентов с СД 1-го типа помогает тщательный контроль уровня сахара в крови.
Качество жизни больного сахарным диабетом 1 типа на 90% зависит от самого пациента. Если соблюдать рекомендации врача, есть шанс не только дожить до старости, но и пережить сверстников без диабета. Ведь они не считают нужным регулярно обследоваться, а ваше здоровье находится на постоянном контроле у врача, поэтому сопутствующие заболевания и осложнения выявляются на раннем этапе, когда их еще легко контролировать.
Лечится ли полностью диабет 1го типа?
К сожалению, на данный момент радикального лечения сахарного диабета первого типа нет, но ученые надеются в обозримом будущем создать искусственную поджелудочную железу, и проблема будет решена.
Профилактика
Диабет 1-го типа сложно поддается профилактике и во многом зависит от генетической предрасположенности.
Заключение
Диабет 1-го типа в структуре заболеваемости СД занимает скромные 10% и затрагивает в основном детей и молодежь. Чтобы не попасть в число его жертв, нужно правильно питаться и заниматься спортом, укреплять иммунитет и беречься вирусных инфекций. Излечиться от диабета нельзя, но можно научиться жить с этим заболеванием, корректируя дозу инсулина в зависимости углеводной наполняемости пищи и физической активности.
Источники
- Балаболкин М.И. 222 варианта победы над диабетом. ИДЖ «Здоровье», 2002 г., стр. 11-13.
- Маркова Т.Н. «СД: управление рисками». Газета «Московская эндокринология сегодня» №1-2020, изд-во АБВ-пресс, стр.4.
- Diabet-doctor.ru. Лечебная диета при сахарном диабете 1 типа.
- CDC. National Diabetes istic Report. 2020
- CDC. Diabetes
Источник
