Этиология и патогенез несахарного диабета
Дата публикации 11 октября 2019Обновлено 11 октября 2019
Определение болезни. Причины заболевания
Несахарный диабет — это заболевание, при котором почки перестают концентрировать жидкость (всасывать её и возвращать обратно в кровоток). Болезнь сопровождается выделением большого объёма неконцентрированной мочи, а также сильным чувством жажды.
Этот тип диабета связан с гормоном вазопрессином (антидиуретическим гормоном), регулирующим способность почек концентрировать мочу. Он синтезируется нервными клетками переднего гипоталамуса и выделяется в кровь нейрогипофизом — задней долей гипофиза, одной из главных эндокринных желёз.
Снижение продукции вазопрессина (при центральном несахарном диабете) или нечувствительность рецепторов почек к нему (при нефрогенном несахарном диабете) лежат в основе заболевания.
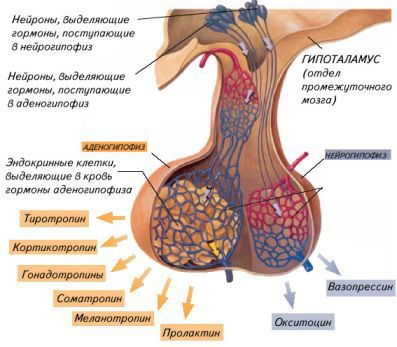
Центральный несахарный диабет встречается со средней частотой 1:25 000. Болезнь может выявляться в любом возрасте, однако чаще развивается в интервале от 20 до 40 лет, поражает мужчин и женщин одинаково часто [2].
Причину заболевания не всегда удаётся выяснить точно. Наследственные формы центрального несахарного диабета встречаются не более чем в 30 % случаев. Остальные случаи приходятся на приобретённый несахарный диабет. Выделяют следующие возможные причины приобретённого центрального несахарного диабета:
- аутоиммунные процессы, обусловленные агрессией иммунной системы против клеток, продуцирующих вазопрессин;
- воспалительные процессы (менингит, энцефалит);
- инфекционные заболевания (грипп, ветряная оспа, эпидемический паротит, менингит, коклюш, среди хронических – тонзиллит и другие очаговые инфекции носоглотки);
- опухоли гипофизарной области;
- инфаркт нейрогипофиза, перекрут ножки гипофиза (синдром Шиена);
- лейкемия;
- травмы нейрогипофиза, гипоталамуса, ножки гипофиза, операции на эти области — после трансназальной аденомэктомии несахарный диабет встречается в 7,2 % случаев [3].
Причины нефрогенного несахарного диабета:
- наследственные (генетические), чаще встречаются у мужчин;
- почечная недостаточность.
Если причину несахарного диабета выяснить не удаётся, говорят об идиопатическом несахарном диабете.
Несахарный диабет развивается стремительно, первый раз проявляется спонтанно на фоне относительного или полного здоровья. Ранних симптомов, предвещающих скорое начало заболевания, не существует.
Врождённые формы несахарного диабета встречаются редко. У детей до 1 года диагностика затруднена, так как ранний возраст в целом характеризуется незрелостью почек.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы несахарного диабета
В основе данного заболевания лежит синдром полидипсии (неестественной, неутолимой жажды) и полиурии (образования мочи в больших количествах). Он проявляется следующими симптомами:
- жажда, заставляющая человека выпивать огромное количество жидкости, до 18 литров в сутки. Характерно предпочтение больными простой холодной (ледяной) воды. Пациент за один раз не напивается 1-2 стаканами воды;
- выделение мочи более 3 литров в сутки;
- учащённое мочеиспускание большими порциями мочи (до 2,5 литров) по 10-15 раз в сутки;
- сухость кожи и слизистых;
- низкое артериальное давление;
- учащённое сердцебиение;
- общая слабость;
- задержки стула, нарушения работы желудочно-кишечного тракта (связано с растяжением желудка большими объёмами воды).

В норме секреция вазопрессина в ночной период резко возрастает, благодаря чему концентрирующая функция почек тоже возрастает, урежается мочеиспускание, и человек не встаёт ночью мочиться. А вот симптоматика при несахарном диабете не зависит от времени суток: жажда и учащённое мочеиспускание выражены так же сильно, как и в дневные часы.
Из-за постоянной жажды и частого мочеиспускания нарушается сон, привычный образ жизни, ухудшается её качество. При средней и тяжёлой степени несахарного диабета человек не может надолго отлучиться из дома, не может выспаться, его беспокоит постоянная усталость. При лёгких формах пациент привыкает часто пить и мочиться, поэтому не предъявляет жалоб.
При несахарном диабете, возникшем после нейрохирургических вмешательств или травмы головы, могут присоединяться симптомы дефицита других гормонов гипофиза:
- тиреотропного гормона (клиника гипотиреоза: сухость кожи, сильная слабость, отёки, сонливость, заторможенность);
- адренокортикотропного гормона (проявления надпочечниковой недостаточности);
- гонадотропинов (нарушения репродуктивной функции).
Существует крайне редкое генетическое заболевание — синдром Вольфрама (DIDMOAD – diabetes insipidus, diabetes mellitus, optic atrophy, deafness), передающееся аутосомно-рецессивно. Это сочетание сахарного диабета 1 типа, центрального несахарного диабета, глухоты (не у всех пациентов) и атрофии зрительных нервов. Соответственно, симптомы этого состояния будут включать симптомы сахарного и несахарного диабетов, глухоту и слепоту. Часто такие больные страдают психическими расстройствами [12].
Патогенез несахарного диабета
Секреция вазопрессина напрямую зависит от осмолярности всех растворённых частиц плазмы (суммарной концентрации натрия, глюкозы, калия, мочевины), объёма циркулирующей крови и артериального давления. Колебания осмолярного состава крови более чем на 1 % от исходного чётко улавливается осморецепторами, расположенными в гипоталамусе. В норме повышение осмолярности крови (повышение уровня натрия) стимулирует выделение в кровоток вазопрессина для удержания жидкости в организме. Снижение осмолярности плазмы, вызванное приёмом избыточного количества жидкости, подавляет секрецию вазопрессина.
В физиологических условиях осмолярность плазмы находится в пределах 282–295 мосм/л. Главный физиологический эффект вазопрессина заключается в стимуляции обратного всасывания воды в собирательных канальцах почек. В клетках канальцев вазопрессин действует через так называемые V2-рецепторы: эти рецепторы в норме реагируют на воздействие вазопрессина встраиванием водных каналов (аквапоринов) в мембрану клеток канальцев, благодаря чему через эти каналы происходит обратный ток воды (реабсорбция) обратно в кровяное русло. В результате моча выделяется концентрированной [4].
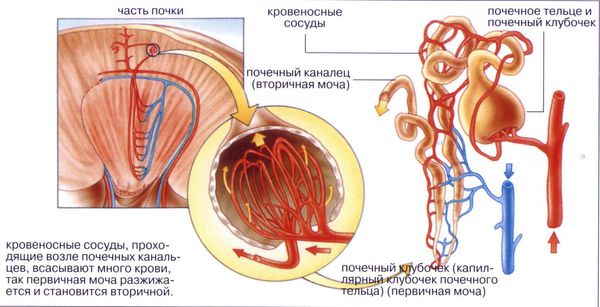
Отсутствие или снижение воздействия вазопрессина на V2-рецепторы почек и является основой патогенеза несахарного диабета: обратное всасывание воды не происходит, организм теряет слишком много воды через очень разведённую мочу, кровь концентрируется, повышается уровень натрия в крови, через воздействие на осморецепторы появляется чувство жажды, заставляющее человека пить больше воды.
Классификация и стадии развития несахарного диабета
Различают три основных типа несахарного диабета:
- центральный (гипоталамический, гипофизарный), связанный с нарушением продукции вазопрессина;
- нефрогенный (почечный, вазопрессин-резистентный), при котором почки оказываются нечувствительны к действию вазопрессина. Паталогия может быть как наследственной, так и приобретённой в результате приёма лекарств или как осложнение после других заболеваний, в частности болезней почек и эндокринных заболеваний. При нефрогенном типе несахарного диабета нарушается строение мозгового вещества или дистальных нефронов и, как следствие, концентрационная способность мочи;
- гестационный: возникает у женщин во время беременности. Это транзиторное состояние, связанное с ускорением метаболизма вазопрессина: вазопрессин вследствие особенностей гормональных перестроек быстро разрушается, а нейрогипофиз не успевает восполнить возрастающую потребность [5];
Функциональный несахарный диабет возникает у детей до года, обусловлен незрелостью концентрационного механизма почек.
Следует отличать несахарный диабет от первичной полидипсии — патологической жажды или компульсивного желания пить (психогенная полидипсия), которые подавляют физиологическую секрецию вазопрессина, что приводит к симптомам несахарного диабета. При искусственном обезвоживании организма производство вазопрессина восстанавливается.
По тяжести течения выделяют несколько форм:
- лёгкая (выделение до 6–8 л мочи в сутки);
- средняя (выделение 8–14 л мочи в сутки);
- тяжёлая (выделение более 14 л мочи в сутки).
Центральный (гипофизарный) несахарный диабет, возникающий из-за острой инфекции или травмы, обычно проявляется сразу после воздействия причинного фактора или спустя 2–4 недели. Хронические инфекционные заболевания вызывают несахарный диабет, как правило, спустя 1–2 года [6].
Осложнения несахарного диабета
У ряда пациентов с несахарным диабетом и нарушением чувства жажды при отсутствии своевременного приёма жидкости может развиться обезвоживание. Учитывая то, что головной мозг практически на 80 % состоит из воды, такое состояние приводит к уменьшению его объёма в черепе, из-за чего происходят кровотечения в ткани и оболочках мозга. Всё это очень негативно сказывается на функции центральной нервной системы, могут развиваться ступор, судороги и кома.
К счастью, у пациентов с сохранёнными механизмами восприятия жажды эти угрожающие жизни проявления гипернатриемии (повышения уровня натрия крови) обычно не происходят, и само по себе отсутствие вазопрессина не опасно, если вовремя утоляется жажда. Опасными считаются случаи, когда в силу возрастных изменений или нарушений сознания пациент не может вовремя отреагировать на жажду [3].
При данной патологии осложнений, связанных с избыточным потреблением жидкости, не развивается, так как из-за особенностей патогенеза заболевания вода практически не задерживается в организме.
Диагностика несахарного диабета
Диагностика несахарного диабета выполняется в несколько этапов:
I этап. Врач собирает жалобы и анамнез. Если они соответствуют клинике несахарного диабета, назначается минимальное обследование, включающее: подсчёт выделяемой жидкости за сутки, определение удельной плотности всех порций мочи за сутки (проба по Зимницкому), определение осмолярности мочи. Поводом заподозрить наличие несахарного диабета является подтверждение гипотонической полиурии:
- постоянное выделение мочи более 3 литров в сутки (или более 40 мл на 1 кг массы тела);
- низкая удельная плотность мочи по Зимницкому.
II этап. После подтверждения гипотонической полиурии требуется исключение других её причин:
- повышенного уровня сахара (сахарный диабет);
- повышенного уровня кальция (гиперпаратиреоз);
- почечной недостаточности.
III этап. После исключения вышеперечисленных состояний определяется осмолярность крови и мочи: гиперосмолярность крови более 300 мОсм/кг в сочетании с низкой осмолярностью мочи менее 300 мОсм/кг соответствует диагнозу несахарного диабета.
IV этап. Необходим в сомнительных случаях, требующих дифференциального диагноза: проводится проба с сухоядением — исследование изменений осмолярности плазмы и мочи пациента на фоне ограничения его в жидкости (разрешается есть твёрдую пищу). Проводится в стационарных условиях для исключения первичной полидипсии (не связанной с несахарным диабетом). При несахарном диабете быстро наступает обезвоживание, подтверждаемое резким нарастанием осмолярности крови. Затем проводится тест с десмопрессином (синтетическим аналогом вазопрессина): при введении в организм лекарства через 2-4 часа наступает резкое улучшение самочувствия и повышение концентрации мочи [2].
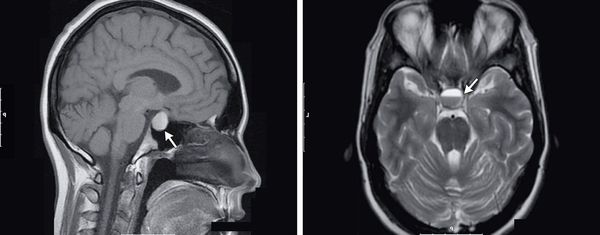
Помимо лабораторной диагностики требуется проведение МРТ гипофиза с контрастным усилением для исключения объёмных образований гипоталамо-гипофизарной области, УЗИ почек для исключения структурной патологии почек, способной привести к нефрогенному несахарному диабету. В некоторых случаях нужна консультация психиатра для исключения первичной полидипсии — компульсивного (навязчивого) употребления большого количества воды, связанного с психическими расстройствами.
Лечение несахарного диабета
Лечение несахарного диабета будет зависеть от первопричины, вызвавшей заболевание.
Лечение центрального несахарного диабета проводится синтетическим аналогом вазопрессина — десмопрессином. Десмопрессин обладает более выраженным антидиуретическим (антимочегонным) эффектом и большей продолжительностью действия по сравнению с натуральным вазопрессином. Основная цель лечения десмопрессином — подбор минимально эффективной дозы препарата для устранения избыточной жажды и полиурии. Подбор дозы проводится индивидуально с учётом клинических проявлений — уменьшения эпизодов жажды и полиурии. Имеются следующие формы лекарственных средств для лечения больных несахарным диабетом: назальный спрей, назальные капли, пероральные формы (для приема внутрь или рассасывания).
При наличии сопутствующего образования гипофиза или гипоталамуса (например опухоли), вызвавшего центральный несахарный диабет, проводится лечение этой патологии.
Для предотвращения растяжения и в дальнейшем дисфункции мочевого пузыря всем пациентам с выраженной полиурией рекомендуется частое “двойное” мочеиспускание — после мочеиспускания необходимо подождать несколько минут, а затем попробовать ещё раз опорожнить мочевой пузырь полностью.
При нефрогенном несахарном диабете ограничивается потребление соли и белковой пищи, рекомендуется достаточное потребление воды для предотвращения обезвоживания. Могут применяться тиазидные диуретики или нестероидные противовоспалительные препараты [9]. Лечение нефрогенного несахарного диабета предполагает также лечение эндокринного заболевания или заболевания почек, которое вызывает этот вид диабета. Диета с пониженным содержанием натрия в сочетании с приёмом тиазидных диуретиков парадоксальным образом ведёт к уменьшению полиурии. При свободном доступе к воде серьёзные осложнения у пациента при этом типе заболевания развиваются редко.
При лечении первичной полидипсии предпочтение отдается ограничению жидкости, но в случае психогенной полидипсии могут возникать трудности с выполнением этой рекомендации. Психиатрические расстройства, которые могут лежать в основе состояния, требуют соответствующей терапии. В случае психогенной полидипсии нельзя применять препараты десмопрессина, это может привести к водной интоксикации. Пациентам с неадекватным восприятием чувства жажды (дипсогенной полидипсией) может быть рекомендована замена избыточного употребления жидкости на кислые леденцы и ледяную крошку (воздействие кислым или холодным на рецепторы языка снижает чувство жажды).
Прогноз. Профилактика
Без лечения несахарный диабет не несёт непосредственной угрозы жизни при наличии достаточного количества питьевой воды, однако может значительно снижать качество жизни, трудоспособность и адаптацию в обществе.
Заместительная терапия препаратами десмопрессина способна полностью нормализовать состояние больных с центральным несахарным диабетом. Излечение от центрального несахарного диабета возможно (и ожидаемо) после устранения известной непосредственной причины, вызвавшей его, например опухоли, сдавливающей гипофиз, или инфекции. Врач принимает решение о прекращении медикаментозного лечения по объективному состоянию пациента, его жалобам и лабораторным анализам.
Центральный несахарный диабет очень сложно предотвратить, поэтому специфической профилактики для него не существует. Определённое значение имеет рекомендация избегать черепно-мозговых травм, как возможных причин приобретенного гипофизарного несахарного диабета.
Прогноз при приобретенном несахарном диабете определяется основным заболеванием, приведшем к поражению гипофиза или гипоталамуса.
Лечение несахарного диабета длительное. В случаях идиопатического, наследственного или аутоиммунного несахарного диабета требуется пожизненное лечение [3].
Источник
Несахарный диабет (НСД) — заболевание, характеризующееся мочеизнурением, повышением осмолярности плазмы, возбуждающим механизм жажды, и компенсаторным потреблением большого количества жидкости.
Этиология и патогенез
Заболевание вызывается недостаточностью вазопрессина (ВП), контролирующего реабсорбцию воды в дистальных канальцах почечного нефрона, где в физиологических условиях обеспечивается отрицательный клиренс «свободной» воды в масштабах, необходимых для гомеостаза, и завершается концентрация мочи.
Существует ряд этиологических классификаций несахарного диабета. Чаще других используют разделение на центральный (нейрогенный, гипоталамический) несахарный диабет с недостаточной продукцией вазопрессина (полной или частичной) и периферической. К центральным формам относят истинный, симптоматический и идиопатический (семейный или приобретенный) несахарный диабет. При периферическом несахарном диабете сохраняется нормальная продукция ВП, но снижена или отсутствует чувствительность к гормону рецепторов почечных канальцев (нефрогенный вазопрессинрезистентный несахарный диабет) или вазопрессин усиленно инактивируется в печени, почках, плаценте.
Причиной центральных форм несахарного диабета могут быть воспалительные, дегенеративные, травматические, опухолевые и др. поражения различных участков гипоталамо-нейрогипофизарной системы (передние ядра гипоталамуса, супраоптикогипофизарный тракт, задняя доля гипофиза). Конкретные причины заболевания весьма разнообразны.
Истинному несахарному диабету предшествует ряд острых и хронических инфекций и заболеваний: грипп, менингоэнцефалит (диэнцефалит), ангина, скарлатина, коклюш, все виды тифов, септические состояния, туберкулез, сифилис, малярия, бруцеллез, ревматизм. Грипп с его нейротропным влиянием встречается чаще других инфекций. По мере снижения общей заболеваемости туберкулезом, сифилисом и другими хроническими инфекциями их причинная роль в возникновении несахарного диабета значительно уменьшилась. Заболевание может возникать после черепно-мозговой (случайной или хирургической), психической травм, поражения электрическим током, переохлаждения, во время беременности, вскоре после родов, аборта. Причиной несахарного диабета у детей может быть родовая травма.
Симптоматический несахарный диабет вызывается первичной и метастатической опухолью гипоталамуса и гипофиза, аденомой, тератомой, глиомой и особенно часто краниофарингиомой, саркоидозом. Метастазирует в гипофиз чаще рак молочной и щитовидной желез, бронхов. Известен также ряд гемобластозов — лейкоз, эритромиелоз, лимфогранулематоз, при которых инфильтрация патологическими элементами крови гипоталамуса или гипофиза вызывала несахарный диабет.
Несахарный диабет сопровождает генерализованный ксантоматоз (болезнь Хенда—Шюллера—Крисчена) и может быть одним из симптомов эндокринных заболеваний или врожденных синдромов с нарушением гипоталамо-гипофизарных функций: синдромов Симмондса, Шиена и Лоуренса— Муна—Бидля, гипофизарного нанизма, акромегалии, гигантизма, адипозогенитальной дистрофии.
Вместе с тем у значительного числа больных (у 60-70 %) этиология заболевания остается неизвестной — идиопатический несахарный диабет. Среди идиопатических форм следует выделить генетические, наследственные, наблюдаемые иногда в трех, пяти и даже семи последующих поколениях. Тип наследования как аутосомно-доминантный, так и рецессивный.
Сочетание сахарного и несахарного диабета также встречается чаще среди семейных форм. В настоящее время предполагают, что у части больных с идиопатический несахарным диабетом возможна аутоиммунная природа заболевания с поражением ядер гипоталамуса подобно деструкции других эндокринных органов при аутоиммунных синдромах.
Нефрогенный несахарный диабет чаще наблюдается у детей и обусловлен либо анатомической неполноценностью почечного нефрона (врожденные уродства, кистозно-дегенеративные и инфекционно-дистрофические процессы): амилоидоз, саркоидоз, отравления метоксифлюраном, литием, либо функциональным ферментативным дефектом: нарушением продукции цАМФ в клетках почечных канальцев или снижением чувствительности к его эффектам.
Гипоталамо-гипофизарные формы несахарного диабета с недостаточностью секреции вазопрессина могут быть связаны с поражением любого отдела гипоталамо-нейрогипофизарной системы. Парность нейросекреторных ядер гипоталамуса и тот факт, что для клинической манифестации должно быть поражено не менее 80 % клеток, секретирующих ВП, обеспечивают большие возможности внутренней компенсации. Наибольшая вероятность возникновения несахарного диабета — при поражениях в области воронки гипофиза, где соединяются нейросекреторные пути, идущие от ядер гипоталамуса.
Недостаточность ВП снижает реабсорбцию жидкости в дистальном отделе почечного нефрона и способствует выделению большого количества гипоосмолярной неконцентрированной мочи. Первично возникающая полиурия влечет за собой общую дегидратацию с потерей внутриклеточной и внутрисосудистой жидкости с гиперосмолярностью (выше 290 мосм/кг) плазмы и жаждой, свидетельствующей о нарушении водного гомеостаза. В настоящее время установлено, что ВП вызывает не только антидиурез, но и натрийурез. При недостаточности гормона, особенно в период обезвоженности, когда стимулируется также натрийзадерживающий эффект альдостерона, натрий задерживается в организме, вызывая гипернатриемию и гипертоническую (гиперосмолярную) дегидратацию.
Усиленная ферментативная инактивация ВП в печени, почках, плаценте (во время беременности) вызывает относительную недостаточность гормона. Несахарный диабет при беременности (транзиторный или в дальнейшем стабильный) может быть также связан со снижением осмолярного порога жажды, что усиливает потребление воды, «разводит» плазму и снижает уровень ВП. Беременность нередко ухудшает течение ранее существовавшего несахарного диабета и увеличивает потребность в лечебных препаратах. Врожденная или приобретенная рефрактерность почек к эндогенному и экзогенному ВП также создает относительную недостаточность гормона в организме.
Патанатомия
Истинный несахарный диабет развивается вследствие повреждения гипоталамуса и/или нейрогипофиза, при этом деструкции любой части нейросекреторной системы, образованной супраоптическим и паравентрикулярным ядрами гипоталамуса, волокнистым трактом ножки и задней долей гипофиза, сопутствует атрофия остальных ее частей, а также повреждение воронки.
В ядрах гипоталамуса, главным образом в супраоптическом, наблюдается уменьшение числа крупноклеточных нейронов и тяжелый глиоз. Первичные опухоли нейросекреторной системы обусловливают до 29 % случаев несахарного диабета, сифилис — до 6 %, а травмы черепа и метастазы в различные звенья нейросекреторной системы — до 2-4 %. Опухоли передней доли гипофиза, особенно крупные, способствуют возникновению отеков в воронке и задней доле гипофиза, которые в свою очередь приводят к развитию несахарного диабета.
Причиной этого заболевания после оперативного вмешательства в супраселлярной области является повреждение ножки гипофиза и его сосудов с последующей атрофией и исчезновением больших нервных клеток в супраоптическом и/или паравентрикулярном ядрах и атрофией задней доли. Эти явления в ряде случаев обратимы. Послеродовые повреждения аденогипофиза (синдром Шиена) из-за тромбоза и кровоизлияния в ножке гипофиза и прерывания вследствие этого нейросекреторного пути также ведут к несахарному диабету.
Среди наследственных вариантов НСД имеются случаи с редукцией нервных клеток в супраоптическом и реже в паравентрикулярном ядрах. Аналогичные изменения наблюдаются и в семейных случаях заболевания. Редко обнаруживаются дефекты синтеза вазопрессина в паравентрикулярном ядре [Nagai J. et al., 1984].
Приобретенный нефрогенный НСД может сочетаться с нефросклерозом, поликистозом почек и врожденным гидронефрозом.
При этом в гипоталамусе отмечается гипертрофия ядер и всех отделов гипофиза, а в коре надпочечников — гиперплазия клубочковой зоны. При нефрогенном вазопрессинрезистентном НСД почки редко изменены. Иногда отмечается расширение почечных лоханок или дилатация собирательных трубочек. Супраоптические ядра либо не изменены, либо несколько гипертрофированы. Редким осложнением заболевания является массивная внутричерепная кальцификация белого вещества коры мозга от лобных до затылочных долей [Kanzaki S. et al., 1985].
По данным последних лет, идиопатический несахарный диабет часто связан с аутоиммунными заболеваниями и органоспецифическими антителами к вазопрессинсекретирующим и реже окситоцинсекретирующим клеткам. В соответствующих структурах нейросекреторной системы при этом обнаруживается лимфощщая инфильтрация с формированием лимфоидных фолликулов и иногда значительным замещением паренхимы этих структур лимфоидной тканью.
Н.Т. Старкова
Опубликовал Константин Моканов
Источник
