Этиология сахарного диабета 2 типа дедов
Сахарный диабет 2 типа — хроническое заболевание, проявляющееся нарушением углеводного обмена с развитием гипергликемии вследствие инсулинорезистентности и секреторной дисфункции β-клеток, а также липидного обмена с развитием атеросклероза. Поскольку основной причиной смерти и инвалидизации пациентов являются осложнения системного атеросклероза, СД-2 иногда называют сердечно-сосудистым заболеванием.
Таблица 1
Сахарный диабет 2 типа
Этиология | Наследственная предрасположенность (конкордантность у однояйцевых близнецов до 100 %) на фоне действия факторов окружающей среды (ожирение, урбанизированный образ жизни, избыток рафинированных жиров и углеводов в питании) |
Патогенез | Инсулинорезистентность, секреторная дисфункция β-клеток (выпадение 1-ой быстрой фазы секреции инсулина), гиперпродукция глюкозы печенью |
Эпидемиология | Около 5-6 % всей популяции, 10 % взрослых, 20 % лиц старше 65 лет в Западных странах и в России. Значительно выше в отдельных этнических группах (50 % среди индейцев Пима). Заболеваемость удваивается каждые 15—20 лет |
Основные клинические проявления | Умеренная полиурия и полидипсия, компоненты метаболического синдрома. Более чем в 50 % случаев протекает бессимптомно. У большинства на момент диагностики той или иной выраженности поздние осложнения |
Диагностика | Скрининговое определение уровня гликемии в группах риска и/или при наличии симптомов СД |
Дифференциальная диагностика | СД-1, симптоматические (синдром Кушинга, акромегалия и др.) и редкие формы СД (MODY и др.) |
Лечение | Гипокалорийная диета, расширение физических нагрузок, обучение пациентов, таблетированные сахароснижаюшие препараты (метформин, препараты сульфонилмочевины, тиазолидиндионы, глиниды, ингибиторы α-гликозидаз). Лечение и профилактика поздних осложнений |
Прогноз | Инвалидизация и смертность определяется поздними осложнениями, как правило, макрососудистыми |
Этиология
СД-2 является многофакторным заболеванием с наследственной предрасположенностью. Конкордатность по СД-2 у однояйцевых близнецов достигает 80 % и более. Большинство пациентов с СД-2 указывают на наличие СД-2 у ближайших родственников; при наличии СД-2 у одного из родителей вероятность его развития у потомка на протяжении жизни составляет 40 %. Какого-то одного гена, полиморфизм которого определяет предрасположенность к СД-2, не обнаружено. Большое значение в реализации наследственной предрасположенности к СД-2 играют факторы окружающей среды, в первую очередь, особенности образа жизни. Факторами риска развития СД-2 являются:
- ожирение, особенно висцеральное;
- этническая принадлежность (особенно при смене традиционного образа жизни на западный);
- СД-2 у ближайших родственников;
- малоподвижный образ жизни;
- особенности диеты (высокое потребление рафинированных углеводов и низкое содержание клетчатки);
- артериальная гипертензия.
Патогенез
Патогенетически СД-2 представляет собой гетерогенную группу нарушений обмена веществ, именно это и определяет его значительную клиническую неоднородность. В основе его патогенеза лежит инсулинорезистентность (снижение опосредованной инсулином утилизации глюкозы тканями), которая реализуется на фоне секреторной дисфункции β-клеток. Таким образом, происходит нарушение баланса чувствительности к инсулину и инсулиновой секреции. Секреторная дисфункция β-клеток заключается в замедлении «раннего» секреторного выброса инсулина в ответ на увеличение уровня глюкозы в крови. При этом 1-я (быстрая) фаза секреции, которая заключается в опорожнении везикул с накопленным инсулином, фактически отсутствует; 2-я (медленная) фаза секреции осуществляется в ответ на стабилизирующуюся гипергликемию постоянно, в тоническом режиме, и, несмотря на избыточную секрецию инсулина, уровень гликемии на фоне инсулинорезистентности не нормализуется (рис. 1).
Рис. 1. Секреторная дисфункция бета-клеток при сахарном диабете 2 типа (выпадение 1-й быстрой фазы секреции инсулина)
Следствием гиперинсулинемии является снижение чувствительности и числа инсулиновых рецепторов, а также подавление пострецепторных механизмов, опосредующих эффекты инсулина (инсулинорезистентность). Содержание основного транспортера глюкозы в мышечных и жировых клетках (GLUT-4) снижено на 40 % улиц с висцеральных ожирением и на 80 % — у лиц с СД-2. Вследствие инсулинорезистентности гепатоцитов и портальной гиперинсулинемией происходит гиперпродукция глюкозы печенью, и развивается гипергликемия натощак, которая выявляется у большинства пациентов с СД-2, в том числе и на ранних этапах заболевания.
Сама по себе гипергликемия неблагоприятно влияет на характер и уровень секреторной активности β-клеток (глюкозотоксичность). Длительно, на протяжении многих лет и десятилетий существующая гипергликемия в конечном счете приводит к истощению продукции инсулина β-клетками и у пациента могут появиться некоторые симптомы дефицита инсулина — похудение, кетоз при сопутствующих инфекционных заболеваниях. Тем не менее, остаточная продукция инсулина, которой оказывается достаточно для предотвращения кетоацидоза, при СД-2 практически всегда сохраняется.
Дедов И.И., Мельниченко Г.А., Фадеев В.Ф.
Эндокринология
Опубликовал Константин Моканов
 Год выпуска: 2011
Год выпуска: 2011
Автор: Дедов И.И., Шестакова М.В.
Жанр: Эндокринология
Формат: DjVu
Качество: OCR
Описание: В руководстве «Сахарный диабет: диагностика, лечение, профилактика» обобщены наиболее современные представления об этиологии, патогенезе, диагностике, профилактике и лечении, а также возможностях медико-генетического прогнозирования развития сахарного диабета 1 и 2 типа. Наряду с анализом международных данных в книге представлен многолетний опыт работы специализированных отделений ФГУ Эндокринологический научный центр (ЭНЦ) Минздравсоцразвития РФ по всем клиническим аспектам диабетологии. Детально представлены эпидемиологические данные о распространенности и заболеваемости сахарным диабетом в мире и в России. В книге Сахарный диабет описаны особенности диагностики и лечения нарушения углеводного обмена у отдельных категорий больных: в детском и пожилом возрасте, при беременности, при метаболическом синдроме.
Представленные в руководстве алгоритмы медицинской помощи больным сахарным диабетом базируются на международных и национальных стандартах, принятых Всемирной организацией здравоохранения (ВОЗ), Американской диабетической ассоциацией (ADA), Международной диабетической федерацией (IDF), Российской ассоциацией эндокринологов (РАЭ), в основу которых легли результаты рандомизированных клинических исследований, выполненных согласно требованиям доказательной медицины. Руководство подготовлено в рамках подпрограммы «Сахарный диабет» Федеральной целевой программы «Предупреждение и борьба с социально-значимыми заболеваниями 2007-2011 гг.».
Книга «Сахарный диабет: диагностика, лечение, профилактика» предназначена для эндокринологов, диабетологов, терапевтов, кардиологов, педиатров, хирургов, врачей общей практики, студентов и аспирантов.
Современная диабетология — одна из наиболее динамично развивающихся отраслей медицины, в которой буквально каждые несколько лет появляются принципиально новые средства диагностики, профилактики и лечения сахарного диабета и его осложнений. Все инновационные технологии немедленно находят отражение в международных и национальных рекомендациях и алгоритмах по аффективному контролю состояния здоровья больных сахарным диабетом.
Целью написания данного руководства явилось обобщение наиболее современных представлений об этиологии, патогенезе, диагностике, профилактике и лечении, а также возможностях медико-генетического прогнозирования развития сахарного диабета 1 и 2 типов. Наряду с анализом международных данных, в книге представлен многолетний опьтт работы специализированных отделений ФГУ Эндокринологический научный центр (ЭНЦ) Минздравсоцразвития РФ по всем клиническим аспектам диабетологии.
Детально представлены эпидемиологические данные о распространенности и заболеваемости сахарным диабетом в мире и в России (по результатам анализа Государственного регистра больных сахарным диабетом и данным контрольно-эпидемиологических исследований). Пристальное внимание уделено особенностям диагностики и лечения сахарного диабета у отдельных категорий больных: в детском и пожилом возрасте, при беременности, при необходимости хирургических вмешательств.
Содержание книги
«Сахарный диабет: диагностика, лечение, профилактика»
Эволюция и строение поджелудочной железы
- Эволюция и эмбриогенез поджелудочной железы
- Макроструктура поджелудочной железы
- Микроструктура поджелудочной железы
- Регенерация поджелудочной железы
Основы регуляции обмена веществ в норме и при сахарном диабете
- Гормоны поджелудочной железы
- Нейропептиды поджелудочной железы
- Гормоноподобные пептиды желудочно-кишечного тракта и печени
- Механизмы действия гормонов поджелудочной железы
Определение и классификация сахарного диабета
- Сахарный диабет 1 типа
- Сахарный диабет 2 типа
- Другие специфические типы диабета
- Другие генетические синдромы, ассоциированные с диабетом
- Гестационный сахарный диабет
Клиническая картина сахарного диабета
Диагностические критерии сахарного диабета и других категорий гипергликемии
- Рекомендации Всемирной организации здравоохранения (1999, 2006)
- Национальные рекомендации
- Рекомендации ADA
- Методы определения глюкозы в крови
- Гликированный гемоглобин в диагностике сахарного диабета
- Определение уровней С-пептида и иммунореактивного инсулина
- Понятие о ремиссии сахарного диабета
- Обследование на сахарный диабет в группах риска
Эпидемиология сахарного диабета
- Методология эпидемиологических исследований сахарного диабета
- Эпидемиология сахарного диабета 1 типа
- Эпидемиология сахарного диабета 2 типа
- Эпидемиология нарушенной толерантности к глюкозе
- Эпидемиология и скрининг поздних осложнений сахарного диабета
- Государственный регистр сахарного диабета России
Сахарный диабет 1 типа: этиология и патогенез
Генетика сахарного диабета 1 типа
- Локус MHC (IDDMl)
- Другие гены, ассоциированные с СД 1
Лечение сахарного диабета 1 типа
- Цели лечения
- Самоконтроль гликемии и других параметров
- Рекомендации по питанию
- Рекомендации по физической активности
- Инсулинотерапия
- Препараты инсулина
- Аналоги инсулина
- Режимы инсулинотерапии
- Дозы инсулина
- Осложнения инсулинотерапии
- Технические вопросы инсулинотерапии
- Хранение и ресуспензирование инсулина
- Средства введения
- Техника и места инъекций инсулина
- Смена игл и липогипертрофии
- Непрерывное мониторирование гликемии
- История развития метода
- Режимы мониторирования
- Цели и задачи непрерывного мониторирования гликемии в режиме реального времени
- Сенсоры для мониторирования гликемии
- Помповая инсулинотерапия
- История развития метода
- Отличия помповой инсулинотерапии от режима многократных инъекций с помощью обычных средств
- Применение помповой инсулинотерапии. Показания и противопоказания
- Переход на помповую инсулинотерапию
Медико-генетическое прогнозирование и профилактика сахарного диабета 1 типа
- Этапы консультирования
- Возможности профилактики
- Краткий словарь используемых генетических терминов
Клеточные технологии в лечении сахарного диабета 1 типа
- Трансплантация
- Трансплантация части поджелудочной железы
- Трансплантация β-клеток и островков Лапгерганса
- Трансплантация модифицированных стволовых клеток
- Репрограммирование и активация неогенеза
- Репрограммирование
- Регенерация и трансдифференцировка β-клеток
- Факторы, стимулирующие регенерацию
Сахарный диабет 2 типа: этиология и патогенез
- Факторы риска развития СД 2
- Патогенетические механизмы
- Инсулинорезистентность
- Дефект секреции инсулина
- Сниженный инкрезиновый эффект
- Дефект секреции глюкагона
- Гииерпродукция глюкозы печенью
- Глюкозотоксичность
- Этапы прогрессирования СД 2
Лечение сахарного диабета 2 типа
- Цели сахароснижающей терапии
- Немедикаментозная терапия: питание, физические нагрузки
- Медикаментозная терапия
- Препараты, снижающие инсулинорезистентность периферических тканей
- Препараты, стимулирующие секрецию инсулина (секретагоги)
- Препараты инкретинового ряда
- Препараты, блокирующие всасывание глюкозы в желудочно- кишечном тракте
- Инсулинотерапия СД 2
- Консенсус, сове та экспертов РАЭ ио инициации и интенсификации сахароснижающей терапии СД 2
- Общие положения Консенсуса РАЭ
- Терапевтическая тактика при исходном HbA1с 6,5-7,5%
- Терапевтическая тактика при исходном HbA1с 7,6-9,0%
- Терапевтическая тактика при исходном HbA1с > 9,0%
Профилактика сахарного диабета 2 типа
- Факторы риска развития СД 2
- Нарушенная гликемия натощак и нарушенная толерантность к глюкозе (предиабет)
- Возможности профилактики
- Опросники для выявления лиц с высоким риском развития СД 2
Терапевтическое обучение больных сахарным диабетом
- История развития обучения больных сахарным диабетом
- Концепция терапевтического обучения
- Методология обучения пациентов
- Обучающие материалы для больных сахарным диабетом
- Основы педагогики в обучении больных
- Оценка эффективности программы терапевтического обучения больных сахарным диабетом на базе Эндокринологического научного центра
- Результаты применения программы терапевтического обучения (ПТО) для больных СД 1
- Результаты применения ПТО для больных СД 2
- Результаты применения НТО для больных СД 2 на инсулинотерапии
- Новые формы терапевтического обучения
- Обучение — основа длительного наблюдения больных сахарным диабетом
Психологические аспекты сахарного диабета
- Реакции больного на диагноз
- Внутренняя картина болезни при сахарном диабете
- Типы отношения пациента к заболеванию при сахарном диабете
- Сахарный диабет и качество жизни
- Психологическая помощь пациентам с сахарным диабетом
- Сахарный диабет в детском и подростковом возрасте: психологические аспекты
Сахарный диабет и психические расстройства
- Клиническое значение психических расстройств у больных сахарным диабетом
- Депрессивные, тревожные и стрессовые расстройства при сахарном диабете
- Допрессивные расстройства: этиопагогенез, клиническая картина и диагностика
- Тревожные расстройства: этиопагогенез, клиническая картина и диагностика
- Расстройства адаптации (стрессовые реакции): клиническое значение и диагностика
- Некоторые аспекты дифференциальной диагностики
- Профилактика и лечение нетяжелых психических расстройств у больных сахарным диабетом
- Сахарный диабет и психоорганический синдром
- Сахарный диабе г и расстройства приема пищи
- Лабильный сахарный диабет как «маска» психических расстройств
- Сахарный диабет и психозы
- Организационные и юридические аспекты
Особенности сахарного диабета 1 и 2 типа в детском и подростковом возрасте
- Особенности СД 1 у детей и подростков
- Клиническая картина СД 1
- Сосудистые осложнения СД 1 у детей и подростков
- Лечение СД 1 у детей и подростков
- Особенности СД 2 у детей и подростков
Моногенные формы сахарного диабета у детей и подростков
- Сахарный диабет с аутосомно-доминантным типом наследования (MODY)
- Неопатальный сахарный диабет
- Синдром Вольфрама
- Митохондриальный диабет
- Атаксия Фридрейха
- Генетические синдромы, ассоциированные с инсулинорезистентностью
Латентный аутоиммунный сахарный диабет взрослых
Сахарный диабет в пожилом возрасте
- Демографические тенденции современного общества
- Эпидемиология и патофизиология СД 2 в пожилом возрасте
- Риск развития СД 2 в пожилом возрасте и критерии его диагностики
- Особенности СД 2 в пожилом возрасте
- Риск и последствия гипогликемии в пожилом возрасте
- Цели лечения больных СД 2 в пожилом возрасте
- Сахароснижающая терапия больных СД 2 в пожилом возрасте
- Немедикаментозная терапия
- Медикаментозная сахароснижающая терапия
- Факторы риска сердечно-сосудистых заболеваний и их коррекция в пожилом возрасте
Сахарный диабет и беременность
- Оценка состояния женщины, планирующей беременность
- Риски, связанные с беременностью у женщин с сахарным диабетом
- Риски для плода
- Подготовка к беременности
- Тактика ведения беременности
- Тактика ведения родов и послеродового периода
Гестационный сахарный диабет
Метаболический синдром
- Эволюция диагностических критериев
- Эпидемиология и патофизиология
- Лечение
Литература
купить книгу:
«Сахарный диабет: диагностика, лечение, профилактика»
скачать книгу:
«Сахарный диабет: диагностика, лечение, профилактика»
Дата публикации 14 июня 2018Обновлено 23 июля 2019
Определение болезни. Причины заболевания
Эпидемия сахарного диабета (СД) длится уже достаточно долго.[9] По данным Всемирной организации здравоохранения (ВОЗ) в 1980 году на планете было около 150 миллионов человек, страдающих от СД, а в 2014 году — около 421 миллионов. К сожалению, тенденция к регрессу заболеваемости за последние десятилетия не наблюдается, и уже сегодня можно смело заявить, что СД является одним из распространённых и тяжёлых болезней.
Сахарный диабет II типа — хроническое неинфекционное, эндокринное заболевание, которое проявляется глубокими нарушениями липидного, белкового и углеводного обменов, связанного с абсолютным или же относительным дефицитом гормона, производимого поджелудочной железой.
У пациентов с СД II типа поджелудочная железа продуцирует достаточное количество инсулина — гормона, регулирующего углеводный обмен в организме. Однако из-за нарушения метаболических реакций в ответ на действие инсулина возникает дефицит этого гормона.
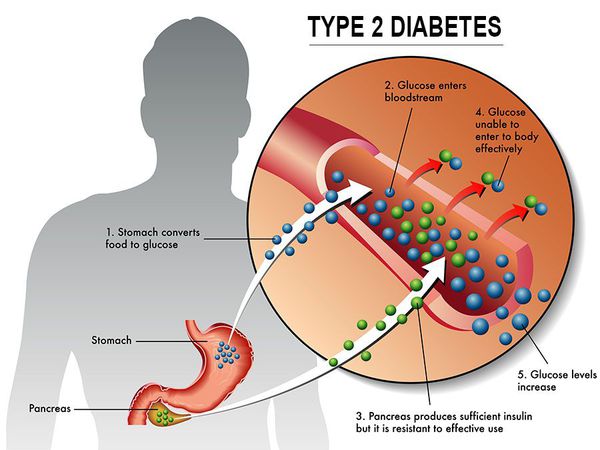
Инсулиннозависимый СД II типа имеет полигенную природу, а также является наследственным заболеванием.
Причиной возникновения данной патологии является совокупность определённых генов, а её развитие и симптоматика определяется сопутствующими факторами риска, такими как ожирение, несбалансированное питание, низкая физическая активность, постоянные стрессовые ситуации, возраст от 40 лет.[1]
Нарастающая пандемия ожирения и СД II типа тесно связаны и представляют основные глобальные угрозы здоровью в обществе.[3] Именно эти патологии являются причинами появления хронических заболеваний: ишемической болезни сердца, гипертонии, атеросклероза и гиперлипидемии.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы сахарного диабета 2 типа
Чаще всего симптоматика при СД II типа выражена слабо, поэтому данное заболевание можно обнаружить благодаря результатам лабораторных исследований. Поэтому людям, относящимся к группе риска (наличие ожирения, высокого давления, различных метаболических синдромов, возраст от 40 лет), следует проходить плановое обследование для исключения или своевременного выявления болезни.
К основным симптомам СД II типа следует отнести:
- перманентную и немотивированную слабость, сонливость;
- постоянную жажду и сухость во рту;
- полиурию — учащённое мочеиспускание;
- усиленный аппетит (в период декомпенсации (прогрессирования и ухудшения) болезни аппетит резко снижается);
- кожный зуд (у женщин часто возникает в области промежности);
- медленно заживающие раны;
- затуманенное зрение;
- онемение конечностей.
Период декомпенсации заболевания проявляется сухостью кожи, снижением упругости и эластичности, грибковыми поражениями. В связи с аномально повышенным уровнем липидов возникает ксантоматоз кожи (доброкачественные новообразования).
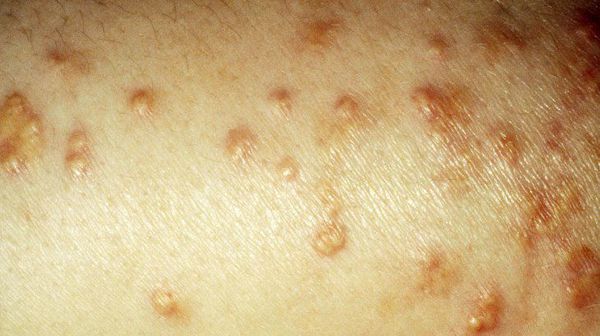
У больных СД II типа ногти подвержены ломкости, потере цвета или же появлению желтизны, а 0,1 – 0,3% пациентов страдают липоидным некробиозом кожи (отложения жиров в разрушенных участках коллагенового слоя).
Помимо симптомов самого СД II типа дают о себе знать также симптомы поздних осложнений заболевания: язвы на ногах, снижение зрения, инфаркты, инсульты, поражения сосудов ног и другие патологии.
Патогенез сахарного диабета 2 типа
Основная причина возникновения СД II типа — это инсулинорезистентность (утрата реакции клеток на инсулин), обусловленная рядом факторов внешней среды и генетическими факторами, протекающая на фоне дисфункции β-клеток. Согласно исследовательским данным, при инсулинорезистентности снижается плотность инсулиновых рецепторов в тканях и происходит транслокация (хромосомная мутация) ГЛЮТ-4 (GLUT4).
Повышенный уровень инсулина в крови (гиперинсулинемия) приводит к уменьшению количества рецепторов на клетках-мишенях. Со временем β -клетки перестают реагировать на повышающийся уровень глюкозы. В итоге образуется относительный дефицит инсулина, при котором нарушается толерантность к углеводам.
Дефицит инсулина приводит к снижению утилизации глюкозы (сахара) в тканях, усилению процессов расщипления гликогена до глюкозы и образования сахара из неуглеводных компонентов в печени, тем самым повышая продукцию глюкозы и усугубляя гимергликемию — симптом, характеризующийся повышенным содержанием сахара в крови.
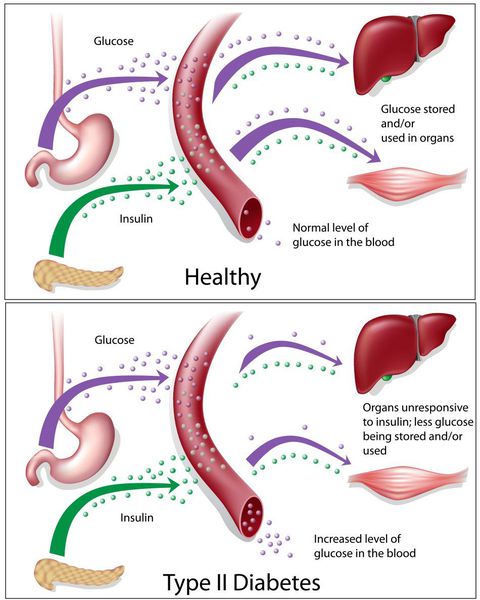
Окончания периферических двигательных нервов выделяют кальцитонин-подобный пептид. Он способствует подавлению секреции инсулина путём активизации АТФ-зависимых калиевых каналов (K+) в мембранах β-клеток, а также подавлению поглощения глюкозы скелетными мышцами.
Избыточный уровень лептина — главного регулятора энергетического обмена — способствует подавлению секреции инсулина, приводя к возникновению инсулинорезистентности скелетных мышц к жировой ткани.
Таким образом инсулинорезистентность включается в себя различные метаболические изменения: нарушение толерантности к углеводам, ожирение, артериальная гипертензия, дислипопротеидемия и атеросклероз. Главную роль в патогенезе этих нарушений играет гиперинсулинемия, как компенсаторное следствие инсулинорезистентности.[6]
Классификация и стадии развития сахарного диабета 2 типа
В настоящее время российские диабетологи классифицируют СД по степени тяжести, а также по состоянию углеводного обмена. Однако Международная Федерация диабета (МФД) довольно часто вносит изменения в цели лечения диабета и классификации его осложнений. По этой причине российские диабетологи вынуждены, постоянно изменять принятые в России классификации СД II типа по тяжести и степени декомпенсации заболевания.
Существуют три степени тяжести заболевания:
- I степень — наблюдаются симптомы осложнений, дисфункция некоторых внутренних органов и систем. Улучшение состояния достигается путём соблюдения диеты, назначается применение препаратов и инъекций.
- II степень — достаточно быстро появляются осложнения органа зрения, происходит активное выделение глюкозы с мочой, появляются проблемы с конечностями. Медикаментозная терапия и диеты не дают эффективных результатов.
- III степень – происходит выведение глюкозы и белка с мочой, развивается почечная недостаточность. В этой степени патология не поддаётся лечению.
По состоянию углеводного обмена выделяют следующие стадии СД II типа:
- компенсированная — нормальный уровень сахара в крови, достигнутый с помощью лечения, и отсутствие сахара в моче;
- субкомпенсированая — уровень глюкозы в крови (до 13,9 ммоль/л) и в моче (до 50 г/л) умеренный, при этом ацетон в урине отсутствует;
- декомпенсированная — все показатели, характерные для субкомпенсации, значительно повышены, в моче обнаруживается ацетон.
Осложнения сахарного диабета 2 типа
К острым осложнениям СД II типа относятся:
- Кетоацидотическая кома — опасное состояние, при котором происходит тотальная интоксикация организма кетоновыми телами, а также развивается метаболический ацидоз (увеличение кислотности), острая печёночная, почечная и сердечно-сосудистая недостаточность.
- Гипогликемическая кома — состояние угнетения сознания, развивающееся при резком уменьшении содержания глюкозы в крови ниже критической отметки.
- Гиперосмолярная кома — данное осложнение развивается в течение нескольких дней, в результате которого нарушается метаболизм, клетки обезвоживаются, резко увеличивается уровень глюкозы в крови.
Поздними осложнениями СД II типа являются:
- диабетическая нефропатия (патология почек);
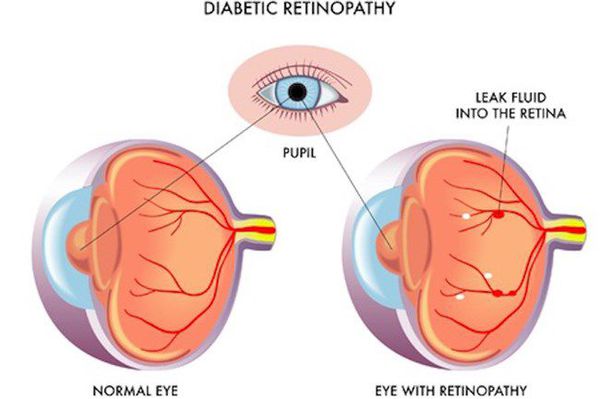
- ретинопатия (поражение сетчатки глаза, способное привести к слепоте);

- полинейропатия (поражение периферических нервов, при котором конечности теряют чувствительность);
- синдром диабетической стопы (образование на нижних конечностях открытых язв, гнойных нарывов, некротических (отмирающих) тканей).
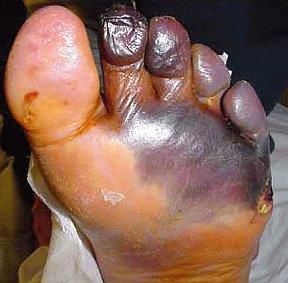
Диагностика сахарного диабета 2 типа
Для того чтобы диагностировать СД II типа необходимо оценить симптомы болезни и провести следующие исследования:
- Определение уровня глюкозы в плазме крови. Кровь берётся из пальца, натощак. Положительный диагноз СД II типа устанавливается в случае наличия глюкозы свыше 7,0 ммоль/л при проведении анализа два или более раза в разные дни. Показатели могут изменяться в зависимости от физической активности и употребления пищи.
- Тест на гликированный гемоглобин (HbAc1). В отличие от показателей уровня сахара в крови, уровень HbAc1 меняется медленно, поэтому данный анализ является надёжным методом диагностики, а также последующего контроля заболевания. Показатель выше 6,5% свидетельствует о наличии СД II типа.
- Анализ мочи на глюкозу и ацетон. У пациентов с СД II типа в суточной моче содержится глюкоза, её определяют только при условии повышенного уровня глюкозы в крови (от 10 ммоль/л). Присутствие в урине трёх-четырёх «плюсов» ацетона также свидетельствует о наличии СД II типа, тогда как в моче здорового человека данное вещество не обнаруживается.
- Анализ крови на толерантность к глюкозе. Предполагает определение концентрации глюкозы спустя два часа после приёма натощак стакана воды с растворённой в нём глюкозой (75 г). Диагноз СД II типа подтверждается, если первоначальный уровень глюкозы (7 ммоль/л и более) после выпитого раствора повысился минимум до 11 ммоль/л.
Лечение сахарного диабета 2 типа
Лечение СД II типа предполагает решение основных задач:
- компенсировать недостаток инсулина;
- скорректировать гормонально-метаболические нарушения;
- осуществление терапии и профилактики осложнений.
Для их решения применяется следующие методы лечения:
- диетотерапия;
- физические нагрузки;
- применение сахароснижающих препаратов;
- инсулинотерапия;
- хирургическое вмешательство.
Диетотерапия
Диета при СД II типа, как и обычная диета, предполагает оптимальное соотношение основных веществ, содержащихся в продуктах: белки должны составлять 16% суточного рациона, жиры — 24%, а углеводы — 60%. Отличие диеты при диабете II типа заключается в характере потребляемых углеводов: рафинированные сахара заменяются медленно усваиваемыми углеводами. Так как данное заболевание возникает у полных людей, потеря веса является важнейшим условием, нормализующим содержание глюкозы в крови. В связи с этим рекомендована калорийность диеты, при которой пациент еженедельно будет терять 500 г массы тела до момента достижения идеального веса. Однако при этом еженедельное уменьшение веса не должно превышать 2 кг, в противном случае это приведёт к избыточной потере мышечной, а не жировой ткани. Количество калорий, необходимое для суточного рациона пациентов с СД II типа, рассчитывается следующим образом: женщинам нужно умножить идеальный вес на 20 ккал, а мужчинам — на 25 ккал.
При соблюдении диеты необходимо принимать витамины, так как во время диетотерапии происходит избыточное выведение их с мочой. Нехватку витаминов в организме можно компенсировать при помощи рационального употребления полезных продуктов, таких как свежая зелень, овощи, фрукты и ягоды. В зимние и весенние периоды возможен приём витаминов в дрожжевой форме.
Физическая нагрузка
Верно подобранная система физических упражнений, с учётом течения заболевания, возраста и присутствующих осложнений, способствует значительному улучшению состояния больного СД. Эта методика лечения хороша тем, что необходимость применения инсулита практически отпадает, так как во время физических нагрузок глюкоза и липиды сгорают без его участия.
Лечение сахароснижающими препаратами
На сегодняшний день используют производные сахароснижающих препаратов:
- сульфонилмочевины (толбутамид, глибенкламид);
- бигуаниды, снижающие глюконеогенез в печени и повышающие чувствительность мышц и печени к инсулину (метформин);
- тиазолидиндионы (глитазоны), схожие по свойствам с бигуанидами (пиоглитазон, росиглитазон);
- ингибиторы альфа-глюкозидаз, снижающие темпы всасывания глюкозы в желудочно-кишечном тракте (акарбоза);
- агонисты рецепторов глюкагоноподобного пептида-1, стимулирующие синтез и секрецию инсулина, снижающие продукцию глюкозы печенью, аппетит и массу тела, замедляющие эвакуацию пищевого комка из желудка (эксенатид, лираглутид);
- ингибиторы депептидил-пептидазы-4, также стимулирующие синтез и секрецию инсулина, снижающие продукцию глюкозы печенью, не влияющие на скорость эвакуации пищи из желудка и оказывающие нейтральное действие на массу тела (ситаглиптин, вилдаглиптин);
- ингибиторы натрий-глюкозного котранспортера 2 типа (глифлозины), снижающие реабсорбцию (поглощение) глюкозы в почках, а также массу тела (дапаглифлозин,эмпаглифлозин).
Инсулинотерапия
В зависимости от тяжести болезни и возникающих осложнений врач назначает приём инсулина. Данный метод лечения показан примерно в 15-20% случаев. Показаниями к применению инсулинотерапии являются:
- быстрая потеря веса без видимой на то причины;
- возникновение осложнений;
- недостаточная эффективность других сахароснижающих препаратов.
Хирургическое лечение
Несмотря на множество гипогликемических препаратов, остаётся не решённым вопрос об их правильной дозировке, а также о приверженности пациентов к выбранному методу терапии. Это, в свою очередь, создаёт трудности при достижении длительной ремиссии СД II типа. Поэтому всё большую популярность в мире получает оперативная терапия данного заболевания — бариатрическая или метаболическая хирургия. МФД считает данный метод лечения пациентов с СД II типа эффективным. В настоящее время в мире проводится более 500 000 бариатрических операций в год. Существует несколько видов метаболической хирургии, самыми распространёнными являются шунтирование желудка и мини гастрошунтирование.[4]
Шунтирование желудка по Ру
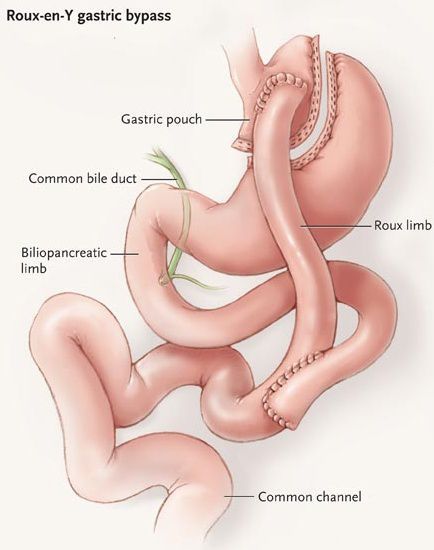
Во время шунтирования, желудок пересекается ниже пищевода таким образом, чтоб его объём сократился до 30 мл. Оставшаяся большая часть желудка не удаляется, а заглушается, предотвращая попадание в неё пищи.[5] В результате пересечения образуется маленький желудок, к которому затем пришивается тонкая кишка, отступив 1 м от её окончания. Таким образом пища будет прямиком попадать в толстую кишку, при этом обработка её пищеварительными соками снизится. Это, свою очередь, провоцирует раздражение L-клеток подвздошной кишки, способствующее снижению аппетита и увеличению роста клеток, синтезирующих инсулин.
Мини шунтирование желудка
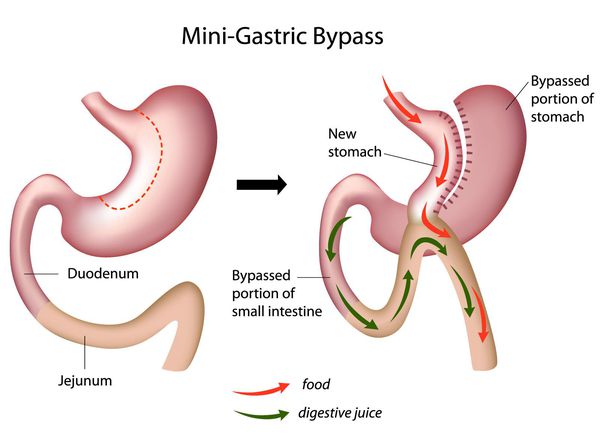
Главное отличие минигастрошунтирования от классического шунтирования желудка — сокращение количества анастомозов (соединений отрезков кишки).[2] При выполнении традиционной операции накладывается два анастомоза: соединение желудка и тонкой кишки и соединение разных отделов тонкой кишки. При минигастрошунтировании анастомоз один — между желудком и тонкой кишкой. Благодаря малому объёму вновь сформированного желудка и быстрому поступлению еды в тонкую кишку у пациента возникает чувство насыщения даже после приёма незначительных порций пищи.
К другим видам бариатрической хирургии относятся:
- гастропликация — ушивание желудка, предотвращающее его растягивание;[8]
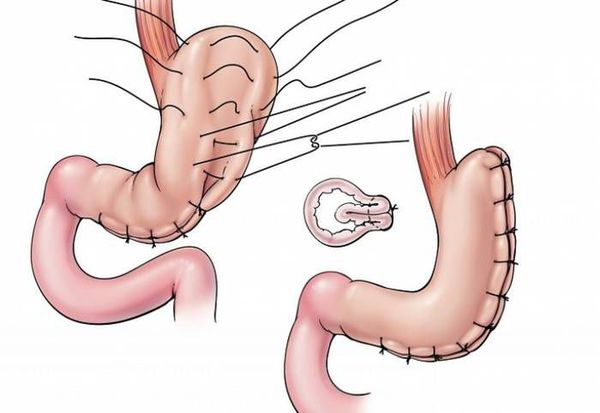
- рукавная гастропластика (иначе её называют лапароскопической продольной резекцией желудка) — отсечение большей части желудка и формирование желудочной трубки объёмом 30 мл, которое способствует быстрому насыщению, а также позволяет избежать соблюдения строгой диеты;
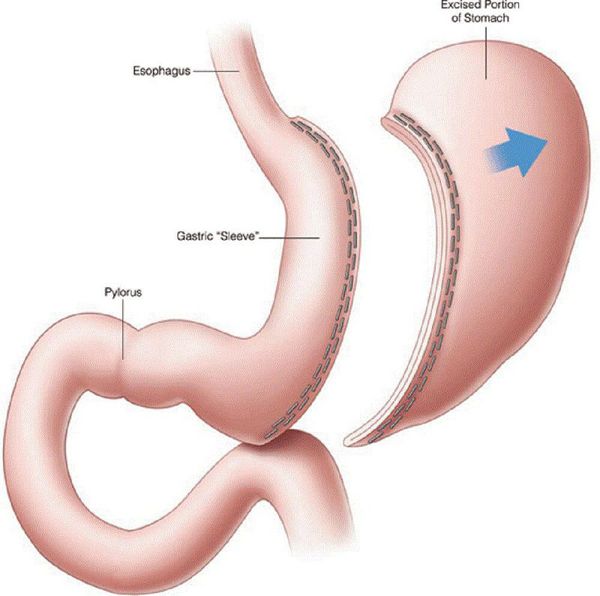
- бандажирование желудка — уменьшение объёма желудка с помо
