Этиопатогенез сахарного диабета 2 типа история болезни
Скачать историю болезни [18,6 Кб] Информация о работе Кафедра эндокринологии Преподаватель: История болезни Ф.И.О. больного Клинический диагноз; сахарный диабет II типа, средней тяжести, субкомпенсированный. Паспортная часть. Ф.И.О: Дата рождения:10.07.43 Возраст: 62 года. Постоянное место жительства: Социальный статус: пенсионерка Дата поступления: 29.09.2005 Дата курации: 1.09.2005 – 9.09.2005 Жалобы больного. 1.Жалобы на слабость, быструю утомляемость, головокружение, периодически беспокоит жажда, кожный зуд, сухость кожи, онемение конечностей. 2.Считает себя больной с мая 2005 г. Сахарный диабет впервые выявлен в постинфарктном периоде, когда получала лечение по поводу инфаркта миокарда, в крови выявлен повышенный уровень сахара. С мая 2005 года пациентка взята на диспансерный учет, назначено лечение (диабетон 30 мг). Гипогликемические препараты переносит хорошо. 3.Кроме сахарного диабета больной страдает заболеваниями сердечно-сосудистой системы: гипертоническая болезнь в течение 5 лет, в мае 2005 года перенесла инфаркт миокарда. 4.Родилась вторым по счету ребенком. Росла и развивалась соответственно возрасту. В детском возрасте перенесла все детские инфекции. Работала бухгалтером, работа связана с психическим напряжением. Никаких хирургических вмешательств не было. Склонна к простудным заболеваниям. Среди родственников больных сахарным диабетом нет. В семье спокойная обстановка. Вредных привычек нет. Менструация с 14 лет, протекали регулярно. Материально бытовые условия удовлетворительные. Живет в благоустроенной квартире. Общий осмотр (inspectio) Общее состояние больного: удовлетворительное. Сознание: ясное. Положение активное. Телосложение: нормастеническое. Рост 168 см, вес 85кг. Выражение лица: осмысленное Кожные покровы: обычной окраски, влажность кожи умеренная. Тургор снижен. Тип оволосения: по женскому типу. Видимые слизистые розовые, влажность умеренная, язык – белый. Подкожно – жировая клетчатка: развита сильно. Мышцы: степень развития удовлетворительная, тонус сохранен. Кости: безболезненные. Суставы: болезненны при пальпации. Периферические лимфоузлы: не увеличены. Дыхательная система. Осмотр: – Форма грудной клетки: нормостеническая. – Грудная клетка: симметрична. – Ширина межреберных промежутков умеренная. – Эпигастральный угол прямой. – Лопатка и ключица выступают слабо. – Тип дыхания грудной. – Число дыхательных движений в минуту: 18 – Пальпация грудной клетки: грудная клетка эластична, голосовое дрожание одинаково на симметричных участках, безболезненная. Перкуссия легких: Сравнительная перкуссия: ясный легочный звук на симметричных участках грудной клетки. Топографическая перкуссия. Ширина полей Кренинга по 8 см с обеих сторон. Топографическая линия Правое легкое Левое легкое Верхняя граница 1 Высота стояния верхушек спереди 3 см выше ключицы 3 см выше ключицы 2 Высота стояния верхушек сзади 7 шейный позвонок 7 шейный позвонок Нижняя граница 1 По окологрудинной линии Верхний край 4 ребра Не определяется 2 По срединно – ключичной линии 5 ребро Не определяется 3 По передней подмышечной линии 7 ребро 6 ребро 4 По средней подмышечной линии 7 ребро 7 ребро 5 По задней подмышечной линии 8 ребро 8 ребро 6 По лопаточной линии 9 ребро 8 ребро 7 По околопозвоночной линии Остистый отросток X груд. позвонка Остистый отросток X груд. позвонка Дыхательная экскурсия нижнего края легких: по задней подмышечной линии 1.5 см на вдохе, на выдохе – 1 см. Аускультация: Прослушивается везикулярное дыхание, шум трения плевры не определяется. Сердечно – сосудистая система. Осмотр: Пальпация: – верхушечный толчок располагается в 5 межреберье на 1,5-2 см латеральнее левой среднеключичной линии (нормальной силы, ограниченный). Перкуссия: -Поперечник относительной тупости сердца: 12-13 см -Ширина сосудистого пучка: 6-7 см, 2 межреберье слева и справа (соответствует ширине грудины) -Конфигурация сердца: нормальная. Границы Относительной тупости Абсолютной тупости Правая 4 межреберье 1 см правее края грудины 4 межреберье по левому краю грудины Левая 5 межреберье на 1,5-2 см латеральнее левой среднеключичной линии От области верхушечного толчка двигаться к центру (2,5 см медиальнее) Верхняя Парастернальная линия 3 межреберье Парастернальная линия 4 межреберье Пищеварительная система. Губы бледно-розового цвета, слегка влажные, трещин и изъязвлений нет. Слизистые оболочки бледно-розовые, влажные, патологических изменений не обнаружено. Язык розовый, влажный, с беловатым налетом, сосочки развиты хорошо. Десны розового цвета, без кровоточивости и язв. Глотка: слизистая оболочка бледно-розовая, миндалины не гиперемированы, слегка увеличены, дужки и язычок не гиперемированы. Налетов нет. Задняя стенка без патологических изменений. Слюнные железы не увеличены, безболезненны, кожа в области желез не изменена, боли при жевании и глотании. Живот нормальной формы, симметричен, не вздут, выпячиваний, западений, видимой пульсации нет. Брюшная стенка участвует в акте дыхания, рубцов нет, видимой перистальтики нет. При перкуссии и поколачивании над всей поверхностью – тимпанический звук, болезненность, напряжение стенки живота, флюктуация отсутствуют. При поверхностной пальпации напряжение брюшной стенки отсутствует, болезненность не отмечается, уплотнений нет. Симптом волны, симптом Менделя, симптом Щеткина-Блюмберга отрицательны. При специальной пальпации расхождения прямых мышц живота нет. Аускультация: перистальтика кишечника в норме. При осмотре печень не увеличена. При глубокой скользящей методической пальпации по Образцову-Стражеско по правой среднеключичной линии нижний край печени не выступает из-под нижней реберной дуги. При пальпации край печени острый, безболезненный, мягкий, поверхность ровная, гладкая. При пальпации пузырная точка, эпигастральная зона, холедо-панкреатическая зона, точка диафрагмального нерва,акромиальная точка, точка лопаточного угла, позвоночная точка безболезненны. При перкуссии: границы печени верхняя – 6 межреберье по среднеключичной линии. нижняя – по правому краю реберной дуги. Болезненность при перкуссии и поколачивании отсутствует. Определение размеров по Курлову: n n n Стул: 1 раз в 2-3 дня. Запоры мучают часто. Селезенка: видимого увеличения нет. При пальпации: – верхняя граница – 8 ребро – нижняя граница – на 1 см кнутри от реберной дуги. Размеры при перкуссии: длина – 7,5 см, ширина – 4,5 см. Селезенка не пальпируется. Со стороны мочеполовой,нервной,эндокринной систем отклонений от нормы нет. Предварителный диагноз На основании жалоб, клинико-лабораторных данных выставлен диагноз: сахврный диабет 2 типа, средней тяжести, субкомпенсированный, полинейропатии. План обследования: 1.Общий анализ мочи и крови 2. БХ анализ крови 3. Исследование на тощак глюкозы крови- через день. Гликемический прфиль 4. Рентгеноскопия грудной клетки. 5. ЭКГ 6. Рост, вес больного 7. Консультации узких специалистов: офтальмолога, невропатолога, дерматолога. Данные лабораторные исследования. Общий анализ крови 15.08.05 Эритроциты 4,6*1012 Гемоглобин 136 г /л Цветовой показатель 0,9 Лейкоциты 9,3*109/л Лимфоциты 36% Моноциты 8% СОЭ 40 мм/час Общий анализ мочи 15.08.05 Цвет бледный Уд.вес 1022 Реакция нейтр. Белок отр. Сахар 0,5 % Ацетон отр Прозрачность прозрачная БХ лаб-я15.08.05 Дневное колебание сахара 1. натощак 7,3 мг/% 2. через 2 часа 10,0 ммоль/л 3. через 4 часа 7,0 ммоль/л Колебания глюкозы Время единицы 7- 6,0 ммоль/л 12- 7,0 ммоль/л 17- 6,5 ммоль/л 22- 7,0 ммоль/л КСР на сифилис «-» 19.08.05 Вич-инфекция не обнаружена 19.08.05 Обследование специалистов 1. Жалобы: мелькание перед глазами мушек, ощущение тумана, нечеткость предметов, снижение остроты зрения. Заключение: диабетическая ангиоретинопатия. 2. Невролог от 19.08.05 Жалобы: тянущие, тупые боли, ощущение покалывания, ползание мурашек, онемение, зябкости, изредко судороги в икроножных мышцах, утомление ног при физических нагрузках, нарушение чувсвительности. Заключение: дистальная полинейропатия Обоснование этиологии и патогенеза. Развитие у больной сахарного диабета 2 типа связываю с профессиональной деятельностью. Нервное напряжение, которому способствовали ежемесячные, квартальные, годовые отчеты и материальная ответственность, стало основным этиологическим фактором, вызвавшим развитие заболевания. Немаловажную роль при этом также сыграло употребление высококалорийной пищи с большим количеством легко усвояемых углеводов, сладостей, дефицитом растительной клетчатки и малоподвижный образ жизни пациентки. Указанный характер питания, гиподинамия, стрессовый фактор тесно взаимосвязаны и способствуют нарушению секреции инсулина и развитию инсулинорезистентности. Прогрессирующей дефицит инсулина и его действия стали основной причиной метаболических нарушений и клинических проявлений сахарного диабета. Нарушение углеводного обмена, характеризуется образованием избыточного количества сорбитола, который накапливается в нервных окончаниях, сетчатки, хрусталике, способствуя их поражению является одним из механизмов развития полинейропатии и катаракты, наблюдаемых у больной. Окончательный диагноз: Сахарный диабет 2 типа, инсулинонезависимый, субкомпенсированый, средней степени тяжести. Осложнения: ангиоретинопатия, дистальной полинейропатия. Лечебное назначение: 1. Диета: · Завтрак 1 (5 ХЕ):-кефир 250 мг -хлеб 250 мг -вареная каша 15-20 г -сырник -морковь 3 шт Затрак 2 (2 ХЕ): -компот из сухофруктов -блин большой Обед (5 ХЕ):-стакан молока -пелмени -котлета -горошек зеленый -крекеры Полдник (2 ХЕ):-яблочный сок -олади Ужин 1 (5 ХЕ):-жареный картофель -колбаса вареная -сливки -груша -персик Ужин 2 (1 ХЕ):-банан 2. -Диабетон МВ 30 мг 3.Препарат применяемой при диабетической ангиоретинопатии Диабетон 0,5 г (2 раза в сутки ) 4. Препарат применяемый при полинейропатии – Берлитлон 300 мг ( 1-2 раза в сутки ) 5. Дневник за 3.09.05. Жалобы на сухость во рту, онемение конечностей, головокружение, общую слабость. Состояние удовлетворительное. Аппетит нормальный. Диурез умеренный. Температура – 36,7 С;АД – 140/90 мм.рт-ст.; Тоны сердца приглушены ; Пульс – 73 ; ЧД-18 ; Колебание гликемии: 7 – 6,0 ммольл 12 – 7,0 ммольл 17 – 6,5 ммольл 22 -7,0 ммольл Вес – 80 кг Назначение: Диабетон МВ 30 мг 1 раз в сутки во время завтрака. Эпикриз. Больная ФИО поступила в крдиодиспансер с диагнозом ИБС, стенокардия напряжения, гапертоническая болезнь 2, сопутствующий диагноз сахарный диабет. Получает лечение гипогликемическими (Диабетон МВ 30 мг) и кардиотоническими препаратами. Проведено клинико-лабораторное исследование. По данным анализа крови уровень гликемических колебаний составляет: 1- натощак –7,3 ммольл, 2-чз 2 ч – 10,0 ммольл, 3-чз 4 ч –7,0 ммольл. Колебания уровня артериального давления 140100 мм.рт-ст. За время лечения отмечается положительная динамика в течение заболевания. Планируется продолжение назначенного лечения. Прогноз заболевания. Благоприятный Скачать историю болезни [18,6 Кб] Информация о работе |
Источник
Сахарный диабет 2 типа – это хроническое эндокринное заболевание, которое развивается вследствие инсулинорезистентности и нарушения функций бета-клеток поджелудочной железы, характеризуется состоянием гипергликемии. Проявляется обильным мочеиспусканием (полиурией), усиленным чувством жажды (полидипсией), зудом кожных покровов и слизистых оболочек, повышенным аппетитом, приливами жара, мышечной слабостью. Диагноз устанавливается на основании результатов лабораторных исследований. Выполняется анализ крови на концентрацию глюкозы, уровень гликозилированного гемоглобина, глюкозотолерантный тест. В лечении используются гипогликемические препараты, низкоуглеводная диета, повышение физической активности.
Общие сведения
Слово «диабет» переводится с греческого языка как «истекать, вытекать», фактически название заболевания означает «истечение сахара», «потеря сахара», что определяет ключевой симптом – усиленное выведение глюкозы с мочой. Сахарный диабет 2 типа, или инсулиннезависимый сахарный диабет, развивается на фоне повышения резистентности тканей к действию инсулина и последующего снижения функций клеток островков Лангерганса. В отличие от СД 1 типа, при котором недостаток инсулина первичен, при 2 типе заболевания дефицит гормона является результатом длительной инсулинорезистентности. Эпидемиологические данные весьма разнородны, зависят от этнических особенностей, социально-экономических условий жизни. В России предположительная распространенность – 7%, что составляет 85-90% всех форм диабета. Заболеваемость высока среди людей старше 40-45 лет.

Сахарный диабет 2 типа
Причины СД 2 типа
Развитие заболевания провоцируется сочетанием наследственной предрасположенности и факторов, влияющих на организм на протяжении жизни. К зрелому возрасту неблагоприятные экзогенные воздействия снижают чувствительность клеток организма к инсулину, в результате чего они перестают получать достаточное количество глюкозы. Причинами СД II типа могут стать:
- Ожирение. Жировая ткань снижает способность клеток использовать инсулин. Избыточная масса тела является ключевым фактором риска развития болезни, ожирение определяется у 80-90% пациентов.
- Гиподинамия. Дефицит двигательной активности негативно сказывается на работе большинства органов и способствует замедлению обменных процессов в клетках. Гиподинамичный образ жизни сопровождается низким потреблением глюкозы мышцами и накоплением ее в крови.
- Неправильное питание. Основной причиной ожирения у лиц с диабетом является переедание – избыточная калорийность рациона. Другой негативный фактор – употребление большого количества рафинированного сахара, который быстро поступает в кровоток, провоцируя «скачки» секреции инсулина.
- Эндокринные болезни. Манифестация СД может быть спровоцирована эндокринными патологиями. Отмечаются случаи заболеваемости на фоне панкреатита, опухолей поджелудочной железы, гипофизарной недостаточности, гипо- или гиперфункции щитовидной железы или надпочечников.
- Инфекционные болезни. У людей с наследственной отягощенностью первичное проявление СД регистрируется как осложнение вирусного заболевания. Наиболее опасными считаются грипп, герпес и гепатит.
Патогенез
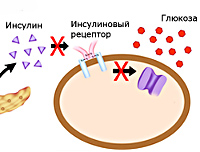
В основе сахарного диабета второго типа лежит нарушение метаболизма углеводов вследствие повышения резистентности клеток к инсулину (инсулинорезистентности). Снижается способность тканей принимать и утилизировать глюкозу, развивается состояние гипергликемии – повышенного уровня сахара плазмы, активизируются альтернативные способы получения энергии из свободных жирных кислот и аминокислот. Для компенсации гипергликемии организм усиленно выводит лишнюю глюкозу через почки. Ее количество в моче увеличивается, развивается глюкозурия. Высокая концентрация сахара в биологических жидкостях вызывает рост осмотического давления, что провоцирует полиурию – обильное учащенное мочеиспускание с потерей жидкости и солей, приводящее к обезвоживанию и водно-электролитному дисбалансу. Этими механизмами объясняется большинство симптомов СД – сильная жажда, сухость кожи, слабость, аритмии.
Гипергликемия изменяет процессы пептидного и липидного обмена. Остатки сахаров присоединяются к молекулам белков и жиров, нарушая их функции, возникает гиперпродукция глюкагона в поджелудочной железе, активируется расщепление жиров как источника энергии, усиливается реабсорбция глюкозы почками, нарушается трансмиттерная передача в нервной системе, воспаляются ткани кишечника. Таким образом, патогенетические механизмы СД провоцируют патологии сосудов (ангиопатии), нервной системы (нейропатии), пищеварительной системы, желез эндокринной секреции. Более поздний патогенетический механизм – инсулиновая недостаточность. Она формируется постепенно, в течение нескольких лет, вследствие истощения и естественной программированной гибели β-клеток. Со временем умеренный дефицит инсулина сменяется выраженным. Развивается вторичная инсулинозависимость, больным назначается инсулинотерапия.
Классификация
В зависимости от выраженности нарушений углеводного обмена при сахарном диабете выделяют фазу компенсации (достигнуто состояние нормогликемии), фазу субкомпенсации (с периодическим повышением уровня глюкозы крови) и фазу декомпенсации (гипергликемия устойчива, с трудом поддается коррекции). С учетом степени тяжести различают три формы заболевания:
- Легкая. Компенсация достигается корректировкой питания либо диетой в сочетании с минимальной дозировкой гипогликемического препарата. Риск развития осложнений низкий.
- Средняя. Для компенсации метаболических нарушений необходим регулярный прием сахароснижающих средств. Высока вероятность начальных стадий сосудистых осложнений.
- Тяжелая. Больные нуждаются в постоянном использовании таблетированных гипогликемических лекарств и инсулина, иногда – только в инсулинотерапии. Формируются серьезные диабетические осложнения – ангиопатии мелких и крупных сосудов, нейропатии, энцефалопатии.
Симптомы СД 2 типа
Заболевание развивается медленно, на начальной стадии проявления едва заметны, это значительно осложняет диагностику. Первым симптомом становится усиление чувства жажды. Больные ощущают сухость во рту, выпивают до 3-5 литров в день. Соответственно увеличивается количество мочи и частота позывов к опорожнению мочевого пузыря. У детей возможно развитие энуреза, особенно в ночное время. Из-за частых мочеиспусканий и высокого содержания сахара в выделяемой моче раздражается кожа паховой области, возникает зуд, появляются покраснения. Постепенно зуд охватывает область живота, подмышечных впадин, сгибов локтей и коленей. Недостаточное поступление глюкозы к тканям способствует повышению аппетита, пациенты испытывают голод уже спустя 1-2 часа после приема пищи. Несмотря на увеличение калорийности рациона, вес остается прежним либо снижается, так как глюкоза не усваивается, а теряется с выделяемой мочой.
Дополнительные симптомы – быстрая утомляемость, постоянное чувство усталости, дневная сонливость, слабость. Кожа становится сухой, истончается, склонна к высыпаниям, грибковым поражениям. На теле легко появляются синяки. Раны и ссадины долго заживают, часто инфицируются. У девочек и женщин развивается кандидоз половых органов, у мальчиков и мужчин – инфекции мочевыводящих путей. Большинство пациентов сообщают об ощущении покалывания в пальцах рук, онемении ступней. После еды может возникать чувство тошноты и даже рвота. Артериальное давление повышенное, нередки головные боли и головокружения.
Осложнения
Декомпенсированное течение СД 2 типа сопровождается развитием острых и хронических осложнений. К острым относятся состояния, возникающие быстро, внезапно и сопровождающиеся риском летального исхода – гипергликемическая кома, молочнокислая кома и гипогликемическая кома. Хронические осложнения формируются постепенно, включают диабетические микро- и макроангиопатии, проявляющиеся ретинопатией, нефропатией, тромбозами, атеросклерозом сосудов. Выявляются диабетические полинейропатии, а именно полиневриты периферических нервов, парезы, параличи, автономные нарушения в работе внутренних органов. Наблюдаются диабетические артропатии – суставные боли, ограничения подвижности, уменьшение объема синовиальной жидкости, а также диабетические энцефалопатии – расстройства психической сферы, проявляющиеся депрессией, эмоциональной неустойчивостью.
Диагностика
Сложность выявления инсулиннезависимого сахарного диабета объясняется отсутствием выраженной симптоматики на начальных стадиях заболевания. В связи с этим людям из группы риска и всем лицам после 40 лет рекомендуются скрининговые исследования плазмы на уровень сахара. Лабораторная диагностика является наиболее информативной, позволяет обнаружить не только раннюю стадию диабета, но и состояние предиабета – снижение толерантности к глюкозе, проявляющееся длительной гипергликемией после углеводной нагрузки. При признаках СД обследование проводит врач-эндокринолог. Диагностика начинается с выяснения жалоб и сбора анамнеза, специалист уточняет наличие факторов риска (ожирение, гиподинамия, наследственная отягощенность), выявляет базовые симптомы – полиурию, полидипсию, усиление аппетита. Диагноз подтверждается после получения результатов лабораторной диагностики. К специфическим тестам относятся:
- Глюкоза натощак. Критерием заболевания является уровень глюкозы выше 7 ммоль/л (для венозной крови). Забор материала производится после 8-12 часов голода.
- Глюкозотолерантный тест. Для диагностики СД на ранней стадии исследуется концентрация глюкозы через пару часов после употребления углеводистой пищи. Показатель выше 11,1 ммоль/л выявляет диабет, в диапазоне 7,8-11,0 ммоль/л определяется предиабет.
- Гликированный гемоглобин. Анализ позволяет оценить среднее значение концентрации глюкозы за последние три месяца. На диабет указывает значение 6,5% и более (венозная кровь). При результате 6,0-6,4% диагностируется предиабет.
Дифференциальная диагностика включает различение инсулиннезависимого СД с другими формами болезни, в частности – с сахарным диабетом первого типа. Клиническими отличиями являются медленное нарастание симптомов, более поздний срок начала болезни (хотя в последние годы заболевание диагностируется и у молодых людей 20-25 лет). Лабораторные дифференциальные признаки – повышенный или нормальный уровень инсулина и С-пептида, отсутствие антител к бета-клеткам поджелудочной железы.
Лечение СД 2 типа
В практической эндокринологии распространен системный подход к терапии. На ранних стадиях болезни основное внимание уделяется изменению образа жизни пациентов и консультациям, на которых специалист рассказывает о диабете, способах контроля сахара. При стойкой гипергликемии решается вопрос о применении медикаментозной коррекции. Полный комплекс лечебных мероприятий включает:
- Диету. Основной принцип питания – сокращение количества пищи с большим содержанием жиров и углеводов. Особенно «опасными» являются продукты с рафинированным сахаром – кондитерские изделия, конфеты, шоколад, сладкие газированные напитки. Рацион больных состоит из овощей, молочных продуктов, мяса, яиц, умеренного количества злаков. Необходим дробный режим питания, небольшие объемы порций, отказ от алкоголя и специй.
- Регулярные физические нагрузки. Пациентам без тяжелых диабетических осложнений показаны спортивные занятия, усиливающие процессы окисления (аэробные нагрузки). Их периодичность, продолжительность и интенсивность определяются индивидуально. Большинству больных разрешена спортивная ходьба, плавание и пешие прогулки. Среднее время одного занятия – 30-60 минут, частота 3-6 раз в неделю.
- Медикаментозную терапию. Используются лекарственные средства нескольких групп. Распространено применение бигуанидов и тиазолидиндионов – препаратов, которые снижают инсулиновую резистентность клеток, абсорбцию глюкозы в ЖКТ и ее производство в печени. При их недостаточной эффективности назначаются лекарства, усиливающие активность инсулина: ингибиторы ДПП-4, производные сульфонилмочевины, меглитиниды.
Прогноз и профилактика
Своевременная диагностика и ответственное отношение пациентов к лечению СД позволяют достичь состояния устойчивой компенсации, при котором долгое время сохраняется нормогликемия, а качество жизни больных остается высоким. Для профилактики заболевания необходимо придерживаться сбалансированного рациона питания с высоким содержанием клетчатки, ограничением сладких и жирных продуктов, дробным режимом приемов пищи. Важно избегать гиподинамии, ежедневно обеспечивать организму физическую нагрузку в виде ходьбы, 2-3 раза в течение недели заниматься спортом. Регулярный контроль глюкозы необходим лицам из групп риска (лишний вес, зрелый и пожилой возраст, случаи СД среди родственников).
Источник
