Как лечить первый тип сахарного диабета


Сахарный диабет 1 типа – это эндокринное заболевание, характеризующееся недостаточным производством инсулина и повышением уровня глюкозы в крови. Из-за продолжительной гипергликемии пациенты страдают от жажды, теряют вес, быстро утомляются. Характерны мышечные и головные боли, судороги, кожный зуд, усиление аппетита, частые мочеиспускания, бессонница, приливы жара. Диагностика включает клинический опрос, лабораторные исследования крови и мочи, выявляющие гипергликемию, недостаток инсулина, метаболические нарушения. Лечение проводится методом инсулинотерапии, назначается диета, занятия физической культурой.
Общие сведения
Термин «диабет» происходит из греческого языка и означает «течет, вытекает», таким образом, название болезни описывает один из ее ключевых симптомов – полиурию, выделение большого количества мочи. Сахарный диабет 1 типа называют также аутоиммунным, инсулинозависимым и ювенильным. Заболевание может проявиться в любом возрасте, но чаще манифестирует у детей и подростков. В последние десятилетия отмечается рост эпидемиологических показателей. Распространенность всех форм сахарного диабета составляет 1-9%, на долю инсулинозависимого варианта патологии приходится 5-10% случаев. Заболеваемость зависит от этнической принадлежности пациентов, наиболее высока среди скандинавских народов.
Сахарный диабет 1 типа
Причины СД 1 типа
Факторы, способствующие развитию болезни, продолжают исследоваться. К настоящему времени установлено, что сахарный диабет первого типа возникает на основе сочетания биологической предрасположенности и внешних неблагоприятных воздействий. К наиболее вероятным причинам поражения поджелудочной железы, снижения выработки инсулина относят:
- Наследственность. Склонность к инсулинозависимому диабету передается по прямой линии – от родителей к детям. Выявлено несколько комбинаций генов, предрасполагающих к болезни. Они наиболее распространены среди жителей Европы и Северной Америки. При наличии больного родителя риск для ребенка увеличивается на 4-10% по сравнению с общей популяцией.
- Неизвестные внешние факторы. Существуют некие воздействия среды, провоцирующие СД 1 типа. Этот факт подтверждается тем, что однояйцевые близнецы, имеющие абсолютно одинаковый набор генов, заболевают вместе лишь в 30-50% случаев. Также установлено, что люди, мигрировавшие с территории с низкой заболеваемостью на территорию с более высокой эпидемиологией, чаще болеют диабетом, чем те, кто отказался от миграции.
- Вирусная инфекция. Аутоиммунный ответ на клетки поджелудочной может быть запущен вирусной инфекцией. Наиболее вероятно влияние вирусов Коксаки и краснухи.
- Химикаты, лекарства. Бета-клетки железы, производящей инсулин, могут быть поражены некоторыми химическими средствами. Примерами таких соединений являются крысиный яд и стрептозоцин – препарат для онкологических больных.
Патогенез
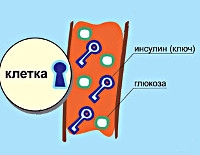
В основе патологии лежит недостаточность производства гормона инсулина в бета-клетках островков Лангерганса поджелудочной железы. К инсулинозависимым тканям относятся печеночная, жировая и мышечная. При сокращении секреции инсулина они перестают принимать глюкозу из крови. Возникает состояние гипергликемии – ключевой признак сахарного диабета. Кровь сгущается, нарушается кровоток в сосудах, что проявляется ухудшением зрения, трофическими поражениями конечностей.
Недостаточность инсулина стимулирует распад жиров и белков. Они поступают в кровь, а затем метаболизируются печенью в кетоны, которые становятся источниками энергии для инсулиннезависимых тканей, включая ткани головного мозга. Когда концентрация сахара крови превышает 7-10 ммоль/л, активизируется запасной путь выведения глюкозы – через почки. Развивается глюкозурия и полиурия, вследствие чего возрастает риск дегидратации организма и дефицита электролитов. Для компенсации потери воды усиливается чувство жажды (полидипсия).
Классификация
Согласно рекомендациям Всемирной организации здравоохранения, сахарный диабет I типа подразделяют на аутоиммунный (спровоцированный выработкой антител к клеткам железы) и идиопатический (органические изменения в железе отсутствуют, причины патологии остаются неизвестными). Развитие болезни происходит в несколько стадий:
- Выявление предрасположенности. Проводятся профилактические обследования, определяется генетическая отягощенность. С учетом средних статистических показателей по стране рассчитывается уровень риска развития заболевания в будущем.
- Начальный пусковой момент. Включаются аутоиммунные процессы, повреждаются β-клетки. Антитела уже вырабатываются, но производство инсулина остается нормальным.
- Активный хронический аутоиммунный инсулит. Титр антител становится высоким, количество клеток, производящих инсулин, сокращается. Определяется высокий риск манифестации СД в ближайшие 5 лет.
- Гипергликемия после углеводной нагрузки. Деструкции подвергается значительная часть вырабатывающих инсулин клеток. Производство гормона уменьшается. Сохраняется нормальный уровень глюкозы натощак, но после приема пищи в течение 2 часов определяется гипергликемия.
- Клиническая манифестация болезни. Проявляются симптомы, характерные для сахарного диабета. Секреция гормона резко снижена, деструкции подвержено 80-90% клеток железы.
- Абсолютная инсулиновая недостаточность. Все клетки, ответственные за синтез инсулина, погибают. Гормон поступает в организм только в форме препарата.
Симптомы СД 1 типа
Основные клинические признаки манифестации заболевания – полиурия, полидипсия и потеря веса. Учащаются позывы к мочеиспусканию, объем суточной мочи достигает 3-4 литров, иногда появляется ночное недержание. Пациенты испытывают жажду, ощущают сухость во рту, выпивают до 8-10 литров воды за сутки. Аппетит усиливается, но масса тела уменьшается на 5-12 кг за 2-3 месяца. Дополнительно может отмечаться бессонница ночью и сонливость днем, головокружения, раздражительность, быстрая утомляемость. Больные чувствуют постоянную усталость, с трудом выполняют привычную работу.
Возникает зуд кожи и слизистых оболочек, высыпания, изъязвления. Ухудшается состояние волос и ногтей, долго не заживают раны и иные кожные поражения. Нарушение кровотока в капиллярах и сосудах называется диабетической ангиопатией. Поражение капилляров проявляется снижением зрения (диабетическая ретинопатия), угнетением функций почек с отеками, артериальной гипертензией (диабетическая нефропатия), неравномерным румянцем на щеках и подбородке. При макроангиопатии, когда в патологический процесс вовлекаются вены и артерии, начинает прогрессировать атеросклероз сосудов сердца и нижних конечностей, развивается гангрена.
У половины больных определяются симптомы диабетической нейропатии, которая является результатом электролитного дисбаланса, недостаточного кровоснабжения и отека нервной ткани. Ухудшается проводимость нервных волокон, провоцируются судороги. При периферической нейропатии пациенты жалуются на жжение и болезненные явления в ногах, особенно по ночам, на ощущение «мурашек», онемение, повышенную чувствительность к прикосновениям. Для автономной нейропатии характерны сбои со стороны функций внутренних органов – возникают симптомы расстройств пищеварения, пареза мочевого пузыря, мочеполовых инфекций, эректильной дисфункции, стенокардии. При очаговой нейропатии формируются боли различной локализации и интенсивности.
Осложнения
Продолжительное нарушение углеводного обмена может привести к диабетическому кетоацидозу – состоянию, характеризующемуся накоплением в плазме кетонов и глюкозы, повышением кислотности крови. Протекает остро: исчезает аппетит, появляется тошнота и рвота, боль в животе, запах ацетона в выдыхаемом воздухе. При отсутствии медицинской помощи наступает помрачение сознания, кома и смерть. Больные с признаками кетоацидоза нуждаются в неотложном лечении. Среди других опасных осложнений диабета – гиперосмолярная кома, гипогликемическая кома (при неправильном применении инсулина), «диабетическая стопа» с риском ампутации конечности, тяжелая ретинопатия с полной потерей зрения.
Диагностика
Обследование пациентов осуществляет врач-эндокринолог. Достаточными клиническими критериями болезни являются полидипсия, полиурия, изменения веса и аппетита – признаки гипергликемии. В ходе опроса врач также уточняет наличие наследственной отягощенности. Предполагаемый диагноз подтверждается результатами лабораторных исследований крови, мочи. Обнаружение гипергликемии позволяет различить сахарный диабет с психогенной полидипсией, гиперпаратиреозом, хронической почечной недостаточностью, несахарным диабетом. На втором этапе диагностики проводится дифференциация различных форм СД. Комплексное лабораторное обследование включает следующие анализы:
- Глюкоза (кровь). Определение сахара выполняется трехкратно: с утра натощак, через 2 часа после нагрузки углеводами и перед сном. О гипергликемии свидетельствуют показатели от 7 ммоль/л натощак и от 11,1 ммоль/л после употребления углеводной пищи.
- Глюкоза (моча). Глюкозурия указывает на стойкую и выраженную гипергликемию. Нормальные значения для данного теста (в ммоль/л) – до 1,7, пограничные – 1,8-2,7, патологические – более 2,8.
- Гликированный гемоглобин. В отличие от свободной, несвязанной с белком глюкозы, количество гликозилированного гемоглобина крови остается относительно постоянным на протяжении суток. Диагноз диабета подтверждается при показателях 6,5% и выше.
- Гормональные тесты. Проводятся тесты на инсулин и С-пептид. Нормальная концентрация иммунореактивного инсулина крови натощак составляет от 6 до 12,5 мкЕД/мл. Показатель С-пептида позволяет оценить активность бета-клеток, объем производства инсулина. Нормальный результат – 0,78-1,89 мкг/л, при сахарном диабете концентрация маркера снижена.
- Белковый метаболизм. Выполняются анализы на креатинин и мочевину. Итоговые данные дают возможность уточнить функциональные возможности почек, степень изменения белкового обмена. При поражении почек показатели выше нормы.
- Липидный метаболизм. Для раннего выявления кетоацидоза исследуется содержание кетоновых тел в кровотоке, моче. С целью оценки риска атеросклероза определяется уровень холестеринов крови (общий холестерин, ЛПНП, ЛПВП).
Лечение СД 1 типа
Усилия врачей нацелены на устранение клинических проявлений диабета, а также на предупреждение осложнений, обучение пациентов самостоятельному поддержанию нормогликемии. Больных сопровождает полипрофессиональная бригада специалистов, в которую входят эндокринологи, диетологи, инструктора ЛФК. Лечение включает консультации, применение лекарственных средств, обучающие занятия. К основным методам относятся:
- Инсулинотерапия. Использование препаратов инсулина необходимо для максимально достижимой компенсации метаболических нарушений, предотвращения состояния гипергликемии. Инъекции являются жизненно необходимыми. Схема введения составляется индивидуально.
- Диета. Пациентам показана низкоуглеводная, в том числе кетогенная диета (кетоны служат источником энергии вместо глюкозы). Основу рациона составляют овощи, мясо, рыба, молочные продукты. В умеренных количествах допускаются источники сложных углеводов – цельнозерновой хлеб, крупы.
- Дозированные индивидуальные физические нагрузки. Физическая активность полезна большинству больных, не имеющих тяжелых осложнений. Занятия подбираются инструктором по ЛФК индивидуально, проводятся систематически. Специалист определяет продолжительность и интенсивность тренировок с учетом общего состояния здоровья пациента, уровня компенсации СД. Назначается регулярная ходьба, легкая атлетика, спортивные игры. Противопоказан силовой спорт, марафонский бег.
- Обучение самоконтролю. Успешность поддерживающего лечения при диабете во многом зависит от уровня мотивации больных. На специальных занятиях им рассказывают о механизмах болезни, о возможных способах компенсации, осложнениях, подчеркивают важность регулярного контроля количества сахара и применения инсулина. Больные осваивают навык самостоятельного выполнения инъекции, выбора продуктов питания, составления меню.
- Профилактика осложнений. Применяются лекарства, улучшающие ферментную функцию железистых клеток. К ним относятся средства, способствующие оксигенации тканей, иммуномодулирующие препараты. Проводится своевременное лечение инфекций, гемодиализ, антидот-терапия для выведения соединений, ускоряющих развитие патологии (тиазидов, кортикостероидов).
Среди экспериментальных методов лечения стоит отметить разработку ДНК-вакцины BHT-3021. У пациентов, получавших внутримышечные инъекции в течение 12 недель, повышался уровень C-пептида – маркера активности островковых клеток поджелудочной железы. Другое направление исследований – превращение стволовых клеток в железистые клетки, производящие инсулин. Проведенные опыты на крысах дали положительный результат, но для использования метода в клинической практике необходимы доказательства безопасности процедуры.
Прогноз и профилактика
Инсулинозависимая форма сахарного диабета является хроническим заболеванием, но правильная поддерживающая терапия позволяет сохранить высокое качество жизни больных. Профилактические меры до сих пор не разработаны, так как не выяснены точные причины болезни. В настоящее время всем людям из групп риска рекомендовано проходить ежегодные обследования для выявления заболевания на ранней стадии и своевременного начала лечения. Такая мера позволяет замедлить процесс формирования стойкой гипергликемии, минимизирует вероятность осложнений.
Источник
 Сахарный диабет первого типа относится к аутоиммунным болезням, при которых организм начинает вырабатывать антитела, атакующие здоровые ткани.
Сахарный диабет первого типа относится к аутоиммунным болезням, при которых организм начинает вырабатывать антитела, атакующие здоровые ткани.
В этом случае деструкции (разрушению) подвергаются бета-клетки, которые включены в структуру поджелудочной железы и осуществляют продуцирование инсулина.
Наиболее часто эта форма диабета диагностируется у людей младше тридцати лет. В зоне риска дети и подростки.
Как избавиться от сахарного диабета 1 типа?
Многие из тех, кто столкнулся с этим заболеванием, пытаются найти волшебный метод, который принесет им или их близким исцеление. Но существует ли он на самом деле? И, возможно, есть те, кто вылечил эту болезнь?
На настоящий момент полностью излечить диабет 1 типа невозможно.
В области альтернативной медицины можно отыскать сомнительную информацию о том, что шансы избавиться от диабета навсегда все-таки есть и кто-то якобы вылечился, но попытки обратиться к ее методикам ни к чему не приведут: случаи излечения от этой формы диабета не зафиксированы.
Связано это с тем, что свыше 80% бета-клеток гибнет, и способы восстановить их не найдены.
Исследования, которые могут в будущем помочь людям с диабетом, ведутся, и через несколько лет будет ясно, когда вылечат это заболевание.

Лучший вариант — следовать рекомендациям лечащего врача, регулярно вводить инсулин, контролировать концентрацию глюкозы и питаться правильно.
Что такое медовый месяц диабета?
Инсулинотерапия — единственная методика, которая позволяет человеку с диабетом этой разновидности жить полноценно. Вводить инсулиновые препараты нужно с момента постановки диагноза и до конца жизни.
Когда начинается использование препаратов, все симптомы, которые присутствовали у пациента, ослабевают, и некоторое время наблюдается специфическое состояние: диабетическая ремиссия (ее также называют медовым месяцем).
Этот период делится на этапы:
- 1 этап. Начинается инсулинотерапия, и малая часть бета-клеток, которым удалось выжить, получают возможность восстановиться. До начала применения инсулина эти клетки не были способны выполнять свои функции.
- 2 этап. Через некоторое время (несколько недель или один-два месяца) бета-клетки возвращаются к выработке гормона, что в сочетании с применением инсулинотерапии приводит к гипогликемии, и возникает потребность уменьшить дозировку или отказаться от дополнительного инсулина полностью, что происходит редко.
- 3 этап. Аутоиммунный процесс захватывает оставшиеся бета-клетки, и возникает потребность восстановить дозировку.
Некоторые больные в этот период решают, что их вылечили, но это не так, и со временем медовый месяц завершится. Его продолжительность зависит от количества выживших бета-клеток и активности аутоиммунных антител и в среднем составляет месяц.
Прекращать инсулинотерапию в этот период без указания лечащего врача крайне опасно: это приводит к уменьшению продолжительности ремиссии и увеличивает риск возникновения лабильной разновидности диабета, которая трудно поддается контролю.
Жить без инсулина человек с этой формой диабета не может.
Кто осуществляет лечение?

Чтобы попасть на консультацию к эндокринологу, требуется обратиться к терапевту, который выпишет направление и назначит базовые анализы.
Диабет лечится под контролем эндокринолога, который проводит консультации и назначает диагностику.
Эндокринолог, который специализируется на диабете, называется диабетологом.
Он контролирует лечение сахарного диабета 1 типа, дает советы и подбирает меню.
Какие анализы нужны?
Диагностика СД затруднений не вызывает. Для постановки диагноза проводится измерение уровня глюкозы и гликогемоглобина.
Если концентрация сахара натощак превышает 7,0, а после еды — 11, это однозначно говорит о наличии заболевания.
После постановки диагноза начинается лечение сахарного диабета 1 типа.
Когда диагноз определен, пациенту следует периодически проходить профилактические обследования.
Современные методы лечения
В основе контроля и лечения сахарного диабета 1 типа лежат следующие методы:
- Инсулинотерапия. Существуют разные виды инсулиновых препаратов, которые отличаются по продолжительности действия. Короткий инсулин применяется незадолго до приема пищи, а длинный — для поддержания концентрации гормона на протяжении дня.
- Диета. Соблюдение диеты помогает контролировать содержание глюкозы и способствует улучшению самочувствия.
- Физическая активность. Регулярные упражнения помогают снизить концентрацию глюкозы.
- Самостоятельный контроль. Пациент должен уметь рассчитывать дозировку в зависимости от уровня физической нагрузки и питания, а его близкие — знать основы оказания первой помощи.

График активности каждого типа инсулина при инсулинотерапии
Принципы лечения сахарного диабета 1 типа
В процессе лечения сахарного диабета 1 типа следует придерживаться определенных принципов, которые снижают риски и гарантируют хорошее самочувствие:
- Инсулинотерапия. Нельзя пропускать инъекции, чтобы не допустить возникновения гипергликемии.
- Контроль содержания глюкозы. В течение дня требуется измерять концентрацию глюкозы с помощью глюкометра, чтобы вовремя использовать лекарства при возникновении нарушений.
- Ведение дневника, в который следует записывать показатели сахара и другую важную информацию по заболеванию. Он может быть как электронным, так и бумажным.
- Контроль питания. Нужно учитывать содержание глюкозы и углеводов ежедневно.
- Профилактические медосмотры. Чтобы вовремя выявить нарушения, которые обусловлены влиянием СД1, нужно периодически проходить обследования и консультироваться с врачами.
- Здоровый образ жизни. Алкогольные напитки и табакокурение неблагоприятно влияют на общее состояние организма, затрудняют контроль уровня глюкозы и увеличивают риски возникновения осложнений.
- Контроль уровня кровяного давления. Артериальная гипертензия неблагоприятно влияет на течение болезни, поэтому при повышении давления требуется принимать гипотензивные средства.
- Физическая активность. Упражнения нужно выполнять регулярно и дозировать нагрузки, чтобы не допустить переутомления. В процессе физической активности важно проверять концентрацию сахара, чтобы не допустить возникновения гипогликемии.
- Изучение сведений о заболевании. Полезно знать как можно больше информации о патологии, чтобы качественно оказывать себе помощь. Сведения о новых научных разработках, которые облегчат жизнь при диабете, также будут ценны.
Чем раньше человек начнет лечиться и чем тщательнее будет придерживаться рекомендаций, тем ниже риск возникновения осложнений.
Какие назначают лекарства при диабете?
Несмотря на то, что излечение полностью невозможно, регулярный прием препаратов инсулина позволяет жить без серьезных ограничений. Также медикаментозное лечение сахарного диабета 1 типа может предполагать применение дополнительных средств.
Существуют несколько видов инсулиновых препаратов, в зависимости от продолжительности эффекта и скорости всасывания:
- Ультракороткое действие. Вводится (обычно местом введения становится живот) перед приемом пищи или сразу после. Эффект появляется в течение минуты и сохраняется не более пяти часов. Некоторые препараты с ультракоротким действием применяются за 10-15 минут до еды.
- Короткое. Лекарство вводится за 20-40 минут до приема пищи и действует не более 8 часов. Достигает предельной концентрации спустя 2 часа.
- Среднее. Эта разновидность предназначена для поддержания нормальной концентрации гормона в течение суток. Продолжительность действия составляет 12 часов. Вводится в область бедра.
- Длинное. Продолжительность действия сохраняется в течение 24 часов. Но это средство не позволяет сохранять нормальную концентрацию гормона в этот период и применяется для поддержания его уровня в ночное время.
Для регулярного введения препаратов есть различные средства:
- Индивидуальный шприц. Классический инструмент для введения инсулина. Доступный, но не всегда удобен и требует наличие навыков применения. Подходит в тех случаях, когда нет возможности применить другой метод введения.

- Шприц-ручка
- Шприц-ручка. Удобный, недорогой и компактный инструмент, при помощи которого можно быстро и почти безболезненно ввести точную дозу лекарства.
- Помпа-дозатор. Представляет собой электронное устройство небольшого размера, которое контролирует процесс регулярного введения гормона. Катетер, который нужно регулярно менять, вводится под кожу и крепится при помощи пластыря. С ним соединен прибор, который вводит лекарство в зависимости от выбранного пользователем режима.
Также для лечения СД полезны следующие лекарства:
- Лечебные пластыри, которые поддерживают нужную концентрацию глюкозы.
- Медикаменты, которые улучшают состояние поджелудочной железы, понижают кровяное давление и уменьшают массу тела.
- Таблетки глюкозы, которые нужно постоянно носить при себе, чтобы выпить при гипогликемии.
- Медикаменты, которые применяются для лечения заболеваний, возникших на фоне диабета. Назначаются врачом на основании результатов диагностики.
Как питаться при диабете?
При заболевании сахарный диабет диета и тактика лечения зависят от возраста и состояния здоровья пациента. Во время разработки диеты учитываются хронические заболевания.

Основные принципы питания:
- Лечить и контролировать диабет без соблюдения правил питания невозможно.Рацион должно быть разнообразным,
- Лучше выбрать пищу, в которой содержится минимальное количество красителей и консервантов,
- Составить определенный режим питания и придерживаться его,
- Есть нужно не менее пяти раз в день,
- Не использовать сахар-песок,
- Не употреблять алкоголь.
Если возникла необходимость выпить алкогольный напиток, перед применением нужно снизить дозировку инсулиновых медикаментов и совместить это с приемом пищи, иначе есть риск возникновения гипогликемии.
Основу питания должны составить следующие продукты:
- Овощи,
- Крупы,
- Зелень,
- Бобовые,
- Фрукты и ягоды с низким содержанием сахара (в умеренном количестве),
- Молоко и продукты на его основе с низкой жирностью,
- Рыба и мясо с низким уровнем жирности,
- Яйца,
- Морепродукты.
Допустимо употреблять в ограниченном количестве размягченные в воде сухофрукты, соки, фрукты с повышенным содержанием сахара и ягоды, кроме винограда.
Не допускаются к употреблению следующие продукты:
- Кондитерские изделия,
-
 Рыбные и мясные продукты с высоким уровнем жирности,
Рыбные и мясные продукты с высоким уровнем жирности, - Молокопродукты с высоким содержанием жира,
- Сладкая газировка,
- Соки и сокосодержащие напитки, изготовленные на производстве,
- Копченые продукты,
- Консервы,
- Изделия из муки высшего сорта,
- Соусы с повышенной жирностью,
- Перец, горчица и другие острые добавки.
Также в день можно съесть не более 10-20 хлебных единиц (ХЕ). При помощи ХЕ определяется концентрация углеводов в пище. 1 ХЕ — примерно 15 г углеводов. Некоторые медики рекомендуют урезать ХЕ до 2-2,5 и увеличивать потребление белковой пищи.

План питания при диабете 1 типа
Какие физические упражнения помогут в лечении?
Бороться с диабетом можно и при помощи физических упражнений, которые позволяют понизить концентрацию сахара, но требуют осторожности. Перед началом тренировки требуется проверить содержание глюкозы. Если ее уровень ниже 5,5 ммоль/л, нужно поднять его: съесть углеводную пищу.
Оптимальные показатели сахара для тренировок — от 5,5 до 13,5 ммоль/л. Если глюкоза поднялась выше 14 ммоль/л, физическая активность недопустима из-за риска возникновения кетоацидоза.
Если сахар упал ниже 3,8 ммоль/л, физическую активность нужно прервать.
Рекомендации для тренировок:

- В середине тренировки следует сделать паузу и измерить сахар еще раз.
- Тренироваться лучше на природе для достижения высокой результативности,
- Если тренировка длится 30-40 минут, ее рекомендуется проводить не чаще пяти раз в неделю, а если ее длительность составляет 1 час, достаточно тренироваться три раза в неделю,
- Нагрузки должны быть по силам и увеличивать их нужно постепенно,
- Чтобы иметь возможность поднять сахар, важно взять с собой углеводные продукты,
- Перед началом тренировок нужно посоветоваться с врачом.
При любых признаках ухудшения самочувствия следует прекратить тренироваться.
Какие существуют особенности лечения у детей?
Лечение сахарного диабета 1 типа точно такое же, как у взрослых, но дозировка инсулиновых средств меняется в зависимости от возраста:
- 0,5-1 ЕД у детей до 6 лет,
- 2-4 ЕД у детей школьного возраста,
- 4-6 ЕД у подростков.
Для введения инсулина детям хорошо подходят шприц-ручки, которыми легко пользоваться. Также важно рассказать ребенку об особенностях его заболевания и методах самопомощи. Важно начать вовремя лечение сахарного диабета 1 типа, чтобы снизить вероятность возникновения осложнений.
Новое в лечении сахарного диабета 1 типа
Существуют перспективы лечения сахарного диабета 1 типа: ведутся исследования, которые позволят открыть новые методы лечения и отказаться от инсулинотерапии.
Новейшие методики лечения сахарного диабета 1 типа будут доступны не раньше, чем через 5-10 лет.
Разрабатываются следующие методы:
- Пересадка участка поджелудочной железы. Этот метод уже применяется для помощи тяжелым больным с почечной недостаточностью: им трансплантируют одну почку и участок поджелудочной. В дальнейшем необходимо принимать лекарства для предотвращения отторжения пересаженного материала. Но вылечить СД таким образом не удается: через 1-2 года клетки поджелудочной перестают функционировать.
- Пересадка бета-клеток либо островков Лангерганса. Этот способ лечения сахарного диабета 1 типа находится в разработке и испытывался только на животных. Исследователи считают, что перспективнее трансплантировать островки, а не отдельные клетки.
- Пересадка измененных стволовых клеток, которые способны превратиться в бета-клетки. Предполагается, что стволовые клетки трансформируются и заменят поврежденные участки.
Со временем исследования принесут плоды, и в будущем диабет будет излечим. А сейчас людям с этой болезнью важно прислушиваться к рекомендациям доктора и заботиться о себе. Если вовремя начать лечение сахарного диабета 1 типа, это дает возможность предупредить возникновение осложнений.
Загрузка…
Источник
