Как лечить сахарный диабет как лечит ноги
Чем обширнее и глубже язва при диабете, тем сложнее её вылечить. Поэтому лечение может заключаться в одном или нескольких этапах:
- Общее консервативное лечение, стабилизация уровня сахара в крови.
- Очищение кожных покровов вокруг язвенного очага, устранение воспалительного процесса.
- Стабилизация кровотока и лимфотока, избавление от излишнего скопления жидкости в тканях.
- Устранение гнойно-некротического процесса внутри язвы.
- Устранение инфекции в ране.
- Стимуляция восстановления тканей.
- Укрепление общего и местного иммунитета.
- Хирургические манипуляции (удаление омертвевших тканей, аутодермопластика, ампутации различной степени).
Общее лечение трофических язв при диабете заключается в использовании медикаментов, которые улучшают реологические свойства крови, а также спазмолитиков. Качественно улучшает микроциркуляцию препарат Алпростадил – особенно, при его применении на фоне липоевой кислоты, Мидокалма.
Мидокалм широко рекомендуют для лечения больных с язвами при диабете. Это лекарство оптимизирует лимфоток и кровообращение в ишемизированной зоне, не оказывая негативного влияния на показатели артериального давления и коронарный кровоток.
При присоединении инфекции назначают антибиотики, в зависимости от чувствительности бактерий (наиболее популярны такие препараты, как аминогликозиды). Антибиотикотерапия обычно проводится системно, а не местно.
Обязательно контролируют течение сопутствующих патологий: нормализуют артериальное давление, проводят лечение варикозной болезни, тромбофлебита. При необходимости назначают анальгетики, седативные средства, антидепрессанты.
Обязательно используют лекарства, оптимизирующие состояние нервных волокон:
- препараты α-липоевой кислоты (Липамид, Тиогамма);
- препараты магния;
- ингибиторы альдоредуктазы (Изодибут, Олредаза).
Для улучшения реологических свойство крови назначают Курантил, Аспетер, средства на основе гепарина.
При нарушениях жирового обмена уместен прием медикаментов из ряда статинов (например, Розувастатин).
Язвы при диабете: лекарства
Название препарата | Способ применения, дозы | Побочные проявления | Особые указания |
Детралекс | Принимают по 2 таблетки в сутки – по одной утром и вечером, с едой. | Диарея, диспепсия, колит. | Капилляро-стабилизирующий препарат, венотоник и ангиопротектор, улучшающий микроциркуляцию. |
Ируксол | Мазь наносят на увлажненную рану 1-2 раза в сутки. | Временное раздражение кожи, аллергический дерматит. | Антимикробная мазь, способствует очищению язвы от мертвых тканей, ускоряет грануляции. |
Дипиридамол | Вводят внутримышечно по 1-2 мл 0,5% раствора в сутки. | Ощущение сердцебиения, боль в голове, диспепсия, преходящее ухудшение слуха. | Антитромботическое средство, повышает устойчивость тканей к гипоксии. |
Липамид | Принимают по 0,025-0,05 г трижды в сутки. | Редко – пищеварительные расстройства. | Препарат, улучшающий обменные процессы, снижающий уровень холестерина в крови. |
Изодибут | Принимают перед едой по 500 мг трижды в сутки. Рекомендовано проводить курсы по 2 месяца дважды в году. | Редко – аллергические реакции. | Ингибитор альдозоредуктазы, препятствует отеку и повреждению тканей, нервных волокон. Ускоряет заживление язв при диабете. |
Как правильно обрабатывать язвы при сахарном диабете?
Обработку раны производят перед применением мази или перед очередной перевязкой. Обработка проводится один раз в сутки, либо один раз в 2-3 дня – это зависит от состояния язвы и типа используемого лечения.
Для перевязки применяют специальные перевязочные материалы, не прилипающие к ране (марлю использовать нежелательно). Предпочтение следует отдавать альгинатам, гидрофильному волокну, атравматичным сеткам, повязкам из полиуретана, гидрогелям, гидроколлоидам и пр.
Промывание язвы осуществляют антибактериальными растворами, не обладающими свойствами разрушать растущую ткань. Хорошо подходит для этой цели Мирамистин, Хлоргексидин и т. п. Спиртовые растворы, йод, разведенная «марганцовка» не годятся для обработки язвы, так как тормозят процессы заживления.
Примерно один раз в 3-14 дней следует удалять омертвевшие ткани с язвенной поверхности. Лучше, если такую процедуру будет проводить доктор, либо манипуляционная медсестра, в стерильных условиях.
Мази от язв при сахарном диабете
Язвы при диабете редко бывают сухими – чаще всего ранки мокнущие, либо даже гнойные, так как инфицируются патогенными микробами. При этом, чем больший размер язвы, тем больше вероятности её инфицирования.
Нагноение язвенного очага вначале затрагивает только кожные покровы, а затем – и более глубокие слои, вплоть до мышечной и костной ткани. Если предварительно провести анализ на чувствительность бактерий к антибиотикам, то в дальнейшем можно использовать мази, направленные строго на избавление раневой поверхности от определенной патогенной флоры.
Прежде чем наносить мазь, язву нужно обработать, очистить от выделений и отмерших тканей. Если этого не сделать, то мазь вместо пользы принесет лишь вред.
Часто в качестве мазевого заживляющего средства используют Левомеколь – эта мазь очищает ранку, вытягивая из глубоких тканей инфекцию и продукты распада. В составе этого препарата присутствует метилурацил, который способствует тканевому заживлению и регенерации. Если язвочка через некоторое время становится розовой и светлеет, то это верный признак того, что Левомеколь «работает».
Для лечения язвы при диабете используют не только Левомеколь. Из мазевых препаратов часто назначают также Метилурациловую мазь, Солкосерил, Офломелид. Перечисленные средства ускоряют восстановление эпителия и рубцевание раны.
Витамины
Если пациент соблюдает все врачебные рекомендации по питанию, то дополнительного приема витаминных препаратов может и не понадобиться. В остальных случаях можно включить в схему терапии определенные витамины и минералы.
К примеру, для повышения чувствительности тканей к инсулину дополнительно советуют принимать капсулы с магнием, цинком, витамином A, α-липоевой кислотой.
Для защиты сосудов от высокого уровня сахара в крови применяют антиоксиданты. Специалисты замечают, что антиоксиданты способны предупреждать появление осложнений на фоне диабета. В качестве дополнения назначают ретинол, токоферол, цинк, селен, глутатион, кофермент Q10.
На сегодняшний день фармацевты предлагают огромное количество отдельных витаминов и витаминных комплексных препаратов. И все же при выборе необходимо учитывать индивидуальные рекомендации доктора.
Если же рассматривать различные биодобавки, которые не менее массово предлагают нам аптеки, то, по сути, врачи относят такое лечение к разряду самолечения. Диабет – слишком сложное заболевание, и избавиться от язв при диабете так же сложно. Поэтому рассчитывать на то, что витамины помогут излечиться, не стоит. Однако витаминные препараты смогут поддержать организм, укрепить иммунитет и оздоровить сосуды – при условии соблюдения других врачебных рекомендаций.
Физиотерапевтическое лечение
Физиотерапию подключают к общему лечению для улучшения циркуляции крови в мелких сосудах, для восстановления трофики в зоне формировании язвы, для стабилизации кровотока и устранения воспалительного процесса.
Воспалительную реакцию можно остановить такими процедурами, как:
- ультрафиолетовое облучение (эритемные дозы);
- УВЧ, СВЧ.
- Для борьбы с инфекцией назначают:
- электрофорез с антибиотиками, ферментными препаратами;
- дарсонвализацию;
- местную аэроионотерапию;
- местное аэрозольное лечение.
Если необходимо, дополнительно назначают процедуры для улучшения кровотока в сосудах:
- ультратонотерапию;
- электрофорез с вазодилататорами (Дибазол, Никотиновая кислота и пр.);
- инфракрасное излучение;
- гальванизацию.
На стадии регенерации применяют процедуры, помогающие ускорить этот процесс:
- лазерная терапия;
- электрофорез с витаминами, микроэлементами;
- магнитная терапия;
- оксигенотерапия;
- ультрафонофорез (йод, Лидаза);
- парафинотерапия;
- мануальная терапия.
Для общего укрепления организма и повышения иммунного ответа рекомендуются гелиолечение, аэротерапия, озоновые ванны.
Народное лечение
Кроме медикаментозного лечения, известно множество проверенных рецептов от народных целителей. Такие рецепты пользуются заслуженным успехом, и зачастую помогают быстро избавиться от язвы при диабете – особенно если лечение проводится на ранней стадии развития заболевания.
Рекомендуется очищать ранки свежим соком таких растений, как папоротник и тысячелистник.
К области язвочек прикладывают компрессы, наполненные промытыми и измельченными листьями сирени, мать-и-мачехи. Подходит для этой цели также медуница и подорожник. Компресс фиксируют и не снимают 5-6 часов. Общая продолжительность лечения – 4-6 недель.
Можно смазывать ранки смесью из 10 г мумие, 100 г натурального меда и одного яичного белка.
В качестве мази используют также смесь живицы со свиным внутренним жиром, а также масло облепихи, шиповника, зверобоя.
Язвы при диабете обычно заживают плохо, и при обработке таких ранок необходимо соблюдать осторожность, не забывая о правилах гигиены. Нельзя допускать загрязнения раны, чтобы избежать присоединения грибковой или бактериальной инфекции.
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11]
Лечение травами
Воздействовать на язву при диабете можно не только снаружи, но и изнутри, принимая настои и отвары различных лекарственных трав.
Готовят травяной сбор, состоящий из 1 ст. л. цвета крапивы, 1 ст. л. лебеды, половины чашки листьев ольхи. Сырье заливают 200 мл кипящей воды, настаивают до остывания. Принимают по чайной ложке до завтрака и на ночь.
Обжаривают свежие брусочки корневища одуванчика, цикория, лопуха. Обжаренные части перемалывают в кофемолке и используют для заваривания (как кофе). Пьют ежедневно, по одной чашке.
Берут равные количества травы золототысячника, цветков клевера, листьев манжетки, корневища одуванчика, ягод рябины, листьев мяты. Всыпают 2 ст. л. сырья в термос, заливают 500 мл кипящей воды, настаивают 6-8 часов. Фильтруют и принимают по 1/3 чашки, трижды в сутки до еды.
Берут равные количества березовых почек, калиновой коры, листьев крапивы, лаврового листа, корневища одуванчика, фасолевых створок, семян фенхеля и льна. Заливают 2 ст. л. сырья 500 мл кипящей воды, настаивают 6-8 часов. Принимают по 1/3 чашки до еды, трижды в сутки.
Гомеопатия
Специалисты в области гомеопатии советуют применять определенные препараты при диабетических язвах, вне зависимости от того, проводится больному лечение инсулином, или нет. Гомеопатические средства назначают на фоне традиционных медикаментов, назначенных врачом, а также в сочетании с соблюдением соответствующей диеты. Такое комплексное воздействие максимально направляется на стабилизацию уровня сахара в крови, стимуляцию синтеза инсулина поджелудочной железой, укрепление сосудов.
Многие медики считают гомеопатию одним из самых безопасных методов для лечения язв при диабете: такие препараты практически не имеют побочных эффектов и не приводят к резкому изменению уровня сахара.
- Гомеопатическое средство №1 включает в себя компоненты:
- Ацидум фосфорикум 3;
- Сицигнум 3;
- Арсеник 3;
- Ирис 3;
- Ураниум 3;
- Креозот 3.
Равные пропорции препарата принимают по 30 кап. 3 раза в сутки.
- Гомеопатическое средство №2 от язв при диабете включает в себя:
- Салидаго 3;
- Дрозера 3;
- Виксум альбум 3;
- Каннабис 3;
- Гиперикум 3;
- Эквизетум 3.
В равных пропорциях средство принимают, растворив 40 кап. в 200 мл воды, по две чайные ложки один раз в час.
- Гомеопатическое средство №3 представлено препаратами Кардиоценез и Неуроценез (30). Их чередуют по три дня, по вечерам. Дозировка – по 15 кап. за два раза с промежутком в четверть часа.
- Гомеопатическое средство №4 – препарат Миртилюс, который принимают перед приемом пищи по 20 кап. (дважды в сутки).
Хирургическое лечение
Хирургическое лечение при диабетической язве подключают тогда, когда необходимо иссекать омертвевшие ткани. Такая необходимость возникает, если воздействие дезинфицирующих растворов и ферментных препаратов не привело к самостоятельному отторжению таких тканей. В подобной ситуации иссечение проводят крайне бережно, чтобы не нарушить целостность жизнеспособных участков.
В случае, если имеется большая язва при диабете, то её шансы на самостоятельное затягивание невысокие. Поэтому прибегают к оперативному укрытию раневой поверхности кожным трансплантатом. Такая операция тоже не всегда бывает эффективной, что, в первую очередь, зависит от степени кровообращения в пораженных зонах. Пересадку не проводят при наличии инфекции в ране. Кроме того, операции должна предшествовать очистка язвы от омертвевших тканей и предварительное лечение препаратами для укрепления сосудов.
При необратимых расстройствах кровотока в конечностях, при поражении крупной сосудистой сети возможно проведение реконструкции сосудов – это операции шунтирования, либо баллонной ангиопластики.
При развитии осложнений в виде гангрены проводят ампутацию части конечности (пальцев, стопы), или полную ампутацию конечности.
Диета при язве и диабете
Диета для больных диабетом является основой лечения. Цель изменений в питании – это восстановление нарушенных обменных процессов, установление контроля над массой тела. Диета назначается с учетом образа жизни больного, уровня сахара в крови, массы тела, переносимости продуктов питания.
В первую очередь, больной должен отказаться от пищи, насыщенной легкоусвояемыми углеводами. Прием пищи следует проводить до шести раз в сутки, чтобы избежать переедания и не допускать появления ощущения голода.
Блюда, которые готовятся для больного, должны содержать достаточное количество витаминов. А вот содержание жиров, так же как и суточная калорийность пищи, должны быть ограничены.
Под запрет попадают: любые сладости, шоколад, сдоба, варенье, алкоголь. Ограничивают употребление специй, копченостей.
Рекомендованные продукты и блюда:
- белковый диабетический хлеб, отруби, выпечка из ржаной муки;
- овощные супы;
- суп с мясом или рыбой примерно 2 раза в неделю;
- маложирное мясо, рыба;
- свежие, тушеные или отварные овощи;
- вермишель – нечасто;
- зелень;
- молочная продукция;
- яйца – куриные, перепелиные;
- некрепкие чай, кофе;
- компоты, желе на фруктозе или стевии;
- фрукты, разрешенные при диабете.
При появлении язв особенно важно постоянно контролировать сахар в крови. Наилучшим способом нормализовать этот показатель считается именно диета.
[12], [13], [14], [15], [16]
Диета при язве желудка и диабете
Язвы при диабете могут образовываться не только на теле, но и в пищеварительных органах. В таких случаях соблюдение диеты зачастую играет решающую роль.
При язве желудка на фоне диабета разрешается употреблять такую пищу, которая не оказывала бы раздражающего воздействия на слизистые ткани. Все блюда можно либо отваривать, либо готовить на пару.
Режим приема пищи должен быть дробным – до шести раз в день, малыми порциями.
Диетологи советуют обращать внимание на такие продукты питания:
- молочные продукты, в том числе каши на молоке;
- тушеные измельченные овощи, супы с овощами и растительным маслом;
- маложирное мясо – курица, индейка, говядина (в протертом виде);
- отварная рыба маложирных сортов;
- каши, вермишель;
- омлеты на пару, отварные яйца;
- фрукты из списка разрешенных при диабете, в печеном, отварном виде;
- зелень;
- чай с молоком, овощной сок, настой шиповника.
Ни в коем случае нельзя голодать или, наоборот, переедать. Лучше питаться размеренно, понемногу, чтобы не нагружать желудок и поджелудочную железу.
[17], [18], [19], [20]
Источник
В этой статье вы узнаете:
В настоящее время сахарный диабет (СД) и его осложнения являются серьезной причиной смертности и инвалидности людей во всем мире. По данным Всемирной Организации Здравоохранения сегодня 422 миллиона человек в мире страдают сахарным диабетом, а к 2030 году диабет станет 7-й по распространенности причиной смертности людей.

Одним из осложнений сахарного диабета является диабетическая нейропатия, которая на ранних стадиях проявляется болями в конечностях, а на поздних стадиях может грозить развитием гангрены, требующей ампутации, сепсиса и даже смерти человека. Если у вас или ваших близких при сахарном диабете болят ноги, эта статья поможет узнать что делать, чтобы предупредить развитие осложнений и избежать ампутации.
Нейропатия — причина болей в ногах при сахарном диабете
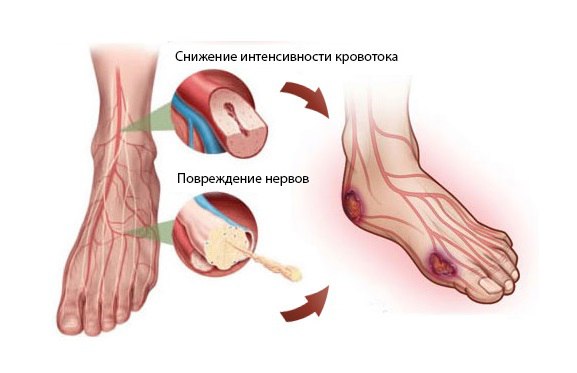
Иногда пациенты даже длительно страдающие сахарным диабетом не знают, что есть связь между их заболеванием и тем, почему у них болят ноги. Диабетическая нейропатия – это наиболее распространенное осложнение сахарного диабета, с одинаковой частотой развивающееся при диабете как первого, так и второго типов, при котором поражаются нервные волокна.
 Признаки диабетической нейропатии
Признаки диабетической нейропатии
В группе риска по развитию этого осложнения находятся люди, длительно страдающие сахарным диабетом, а также пациенты не получающие адекватного лечения и плохо контролирующие показатели сахара в крови.
Также развитию нейропатии способствуют сопутствующие диабету ожирение, заболевания сердечно-сосудистой системы, пожилой возраст, курение и злоупотребление алкоголем. Чем длительнее пациент живет с сахарным диабетом, тем выше риск развития диабетической нейропатии, в среднем эта патология развивается у 50 % людей с СД.
Главной причиной возникновения осложнений при сахарном диабете является постоянно повышенный уровень сахара в крови.
Это приводит к повреждению стенки кровеносных сосудов (ангиопатия) и нервных волокон, следствием чего является недостаток кислорода в тканях и органах и гибель клеток. От того, какой орган пострадал от этого поражения, зависит клинические проявления заболевания и жалобы пациента.
«Диабетическая стопа» – причина инвалидности пациентов с сахарным диабетом
При поражении сосудов и нервных волокон ног возникает состояние, называемое в медицине «диабетическая стопа». На ранних стадиях развития синдрома диабетической стопы пациенты жалуются на болезненность в ногах, ступнях, онемение в стопах и пальцах ног, при этом зачастую у них уже есть сахарный диабет первого или второго типа и очень важно получить своевременную помощь и предотвратить развитие осложнений.
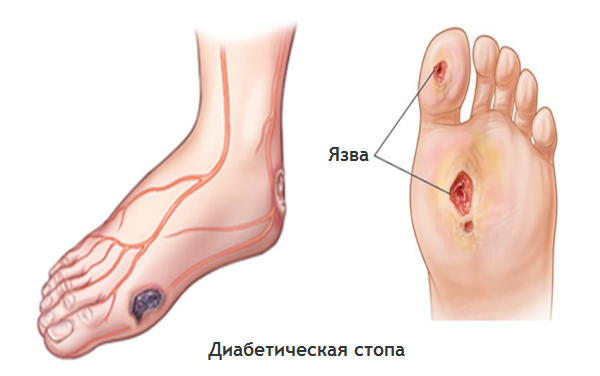
Нарушение микроциркуляции (микроангиопатия) и повреждение нервных окончаний приводят к нарушению метаболизма в тканях и как следствие их повреждению. В результате из трещин, микроповреждений формируются язвы, которые плохо заживляются. Ношение тесной и неудобной обуви, неправильная гигиена усугубляют развитие язв. При отсутствии лечения язвы на коже прогрессируют, и происходит повреждение мышечной и костной тканей.
Причинами развития диабетических язв в 33 % случаев является ношение неподходящей обуви, в 16 % — травмы стопы, в 13 % утолщение эпидермиса кожи стопы.
Большую роль в развитии болей в ногах при диабете играет повреждение сосудов – диабетическая микроангиопатия, которая развивается из-за закупорки просвета артерии бляшками. Нарушение кровоснабжения ведет к недостаточной доставке кислорода к тканям, их гипоксии и отмиранию.
Симптомы диабетической стопы
Если вы периодически испытываете боли в ногах и обнаружили у себя нижеперечисленные симптомы, незамедлительно обратитесь к вашему лечащему врачу для получения необходимого обследования и лечения:
- боли в ногах;
- нарушение чувствительности в виде онемения, покалывания, нарушения температурной чувствительности, болевой чувствительности, вследствие чего пациент может не замечать мелких травм, ударов и трещин, что дополнительно несет в себе риск возникновения инфекции;
- изменения со стороны кожи: сухость, трещины, мозоли, язвы;
- плохое заживление и инфицирование ран.
В крупных городах и областных центрах организуются специализированные центры лечения и профилактики диабетической стопы, где пациенты в полном объеме могут получить квалифицированную помощь. Не стоит прибегать к народным средствам, если у вас при сахарном диабете болят ноги, что делать – вам скажет только врач, а промедление с лечением может способствовать прогрессированию болезни и осложнениям.
Обследования и консультации
При обращении с жалобами на боли в ногах пациента консультируют врачи следующих специальностей:
- терапевт,
- эндокринолог,
- невролог,
- офтальмолог (состояние глазного дна),
- хирург.
Перечень необходимых лабораторных обследований
- гликемический профиль, уровень гликозилированного гемоглобина;
- липидный профиль плазмы крови.
Инструментальные методы исследования
- ультразвуковое исследование артерий нижних конечностей с доплерографией;
- рентгенологическое исследование стоп.
Советы по профилактике

Если у вас болят ноги при сахарном диабете, вы должны предпринимать следующие меры для профилактики синдрома диабетической стопы:
- регулярно контролировать уровень сахара при помощи глюкометра, своевременно обращаться к лечащему врачу и соблюдать назначения;
- отказ от курения, оно увеличивает риск ампутации в 2,5 раза;
- лечить сопутствующую патологию – артериальную гипертензию, ожирение и т. д.;
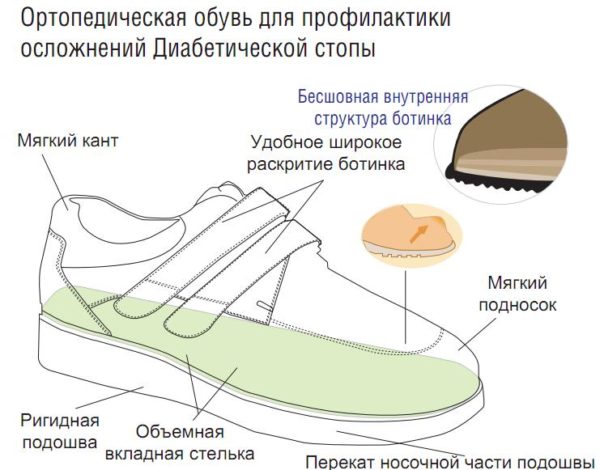
- не носить тесную и неудобную обувь, носить кожаную свободную обувь и носки из натуральных тканей, для части пациентов необходимо ношение ортопедической обуви;
- не допускать развития мозолей и натоптышей;
- избегать травматизации и аккуратно ухаживать за ногтями, состригать их следует прямо, не закругляя уголки;
- выполнять упражнения для ног, ходить пешком на короткие расстояния, ездить на велосипеде;
- ежедневно соблюдать гигиену стопы, осмотр стопы на наличие ранок и трещин, регулярно обстригать ногти, смазывать кожу смягчающими кремами, при возникновении грибкового поражения обращаться к дерматологу.
Лечение
При наличии у вас сахарного диабета вы должны тщательно контролировать уровень сахара крови и поддерживать его в пределах нормальных значений. Лечение и соблюдение диеты для нормализации уровня гликемии может способствовать улучшению состояния при болях в ногах, связанным с сахарным диабетом. Если уровень гликемии не контролируется адекватно с нынешним режимом лечения, может быть назначен другой режим.
Пациентам с сахарным диабетом первого типа могут быть назначены дополнительные инъекции инсулина или использование инсулиновой помпы. Для пациентов с диабетом второго типа могут быть назначены дополнительные пероральные сахароснижающие препараты или назначены инъекции инсулина.
Важное значение имеет нормализация уровня холестерина, вызывающего закупорку артерий, необходим контроль уровня холестерина в биохимическом анализе крови и прием холестерин-снижающих препаратов.

Боли в ногах при сахарном диабете могут очень серьезно влиять на качество жизни, поэтому важной частью лечения является контроль боли при помощи препаратов. Существует несколько препаратов, эффективных при лечении боли, связанной диабетической нейропатией – это дулоксетин и прегабалин. Также используются трициклические антидепрессанты, габапентин, трамадол.
При наличии периферической диабетической нейропатии назначаются витамины группы В, витамин Д, антиоксиданты – альфа-липоевая кислота.
При наличии сопутствующих заболевание необходимо их лечение – контроль над артериальной гипертензией, прием гипотензивных и антиаритмических препаратов, строгий отказ от курения и спиртного, нормализация массы тела, терапия неврологической патологии.
При наличии в области стопы микротрещин, ран и язв необходимо использование местных анестетических и антибиотиков.
При возникновении инфекционных осложнений необходимо назначение адекватной антибиотикотерапии широкого спектра.
При тяжелом течении и прогрессировании заболевания иногда возникает необходимость хирургического лечения – в виде операции по иссечению абсцессов, флегмон, удалению некротических тканей, а также ампутации конечности.
Новые и экспериментальные методы лечения
 Ввиду актуальности проблемы во всем мире непрерывно ведутся поиски новых методик помощи пациентам с болями в ногах и проявлениями нейропатии, вызванной сахарным диабетом.
Ввиду актуальности проблемы во всем мире непрерывно ведутся поиски новых методик помощи пациентам с болями в ногах и проявлениями нейропатии, вызванной сахарным диабетом.
Главными направлениями являются методы позволяющие предотвратить прогрессирование заболевания, и облегчить заживление ран. Это способствует снижению частоты ампутаций конечностей, которая, к сожалению, распространена для пациентов с осложнениями сахарного диабета.
В развитых странах создаются национальные программы и центры по профилактике развития диабетической невропатии и диабетической стопы, позволяющие внедрять новые технологии.
Помните — важно обращаться с любой формой боли в ногах к врачу, даже если симптомы не мешают повседневной деятельности. Частые судороги или боль при ходьбе могут указывать на ухудшение течения диабетической невропатии. Немедленно сообщите о своих симптомах своему врачу.
Источник
