Как подлечить поджелудочную железу при сахарный диабет

Что такое поджелудочная железа?
Орган выглядит удлиненным дольчатым образованием сероватого цвета. Его место расположения – брюшная полость за желудком. Параметры человеческой железы составляют: 14-22 см длиной, 3-9 см шириной, 2-3 см толщиной. Поджелудочная железа весит примерно 75 гр.
Поджелудочной железой называется составная часть пищеварительных органов человека. Функции поджелудочной железы заключаются в выделении сока с перерабатывающими ферментами. Кроме того, железа отвечает за гормональный фон. Жировой, белковый, углеводный обмены находятся в зоне ответственности этого органа.
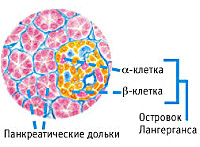
Эндокринные функциональные особенности органа состоят в выделении в кровь инсулина и глюкагона. За выработку этих гормонов отвечают группы клеток. Число клеток у здоровых людей обычно достаточно, чтобы регулировать углеводный (жировой) обмен. Разрушение того или иного вида клеток поджелудочной железы может спровоцировать развитие сахарного диабета.
Тесная взаимосвязь с другими органами пищеварения приводит к нарушению обмена всей системы человека.
Какие симптомы у заболевания поджелудочной железы?
При воспалении начинает тревожить поджелудочная железа боли в области ребер с левой стороны. Качественные характеристики болей – режущие. Обычно возникают после приема пищи. Она, как известно, поступает в 12-перстную кишку и переваривается при помощи желудочного сока.
Панкреатит достаточно длительно может характеризоваться сменой интенсивности болей. Они иногда обостряются, а иногда дискомфорт отсутствует вовсе. Если человек не соблюдает режим питания, боли перерастают в постоянные. Такие симптомы поджелудочной железы, в этом случае, относят к хроническим.
Обычно, симптомы хронического панкреатита устраняет специально назначенная диета. Если она не соблюдается, то у человека появляются метеоризм, диарея, изжога. Процесс воспаления вызывает нарушение аппетита. Воспаление относится и клеточному уровню, так как из клеток этого органа выделяется нужный для системы пищеварения сок.
Каково развитие заболевания поджелудочной железы?
Постепенно, число работоспособных клеток снижается. Панкреатические клетки замещаются секретирующей тканью поджелудочной железы. В результате нарушения пищеварения возникает синдром развития диабета.
Это возникает из-за нарушения углеводного обмена, а также инсулиновых выбросов. Выбрасывающий характер работы клеток приводит к пониженному содержанию глюкозы в крови. Следующий этап развития болезни будет зависеть от поражающего фактора. Если панкреатических клеток остается совсем немного, то процесс приведет к инсулиновой недостаточности.
Рецепторы могут перестать воспринимать глюкозу, это приведет к излишнему количеству инсулина в крови. Повышенное содержание глюкозы в крови приводит к возникновению сахарного диабета. Заболевание почти всегда связано с избыточностью массы тела.
Сахарный диабет, связанный с излишним числом инсулина относят к второму типу. Развитие заболевания можно предотвратить, исключив из рациона некоторые продукта. Правильным питанием, кстати, лечится и панкреатит, но только в начальной стадии заболевания.
При несоблюдении диеты, излишний инсулин будет оказывать разрушающее действие на все органы, а в особенности на систему пищеварения человека. При этом, некоторые процессы, например, некротические будут невозвратными.
Как можно избежать появления заболевания поджелудочной железы?
Панкреатитом называют болезнь людей, которые склонны к систематическому перееданию. В таком случае нарушается жировой обмен, риск возникновения заболевания увеличивается в разы. Иногда воспалительный процесс в поджелудочной железе может возникнуть из-за травмы, к примеру, ранения в живот.
Диета при сахарном диабете, сопровождающемся хроническим панкреатитом, подразумевает снижение употребления углеводов. Быстрые углеводы являются источником глюкозы. Если их убрать из меню, гликемия вернется в норму. Отрицательное воздействие на поджелудочную железу прекратится. Некоторые виды панкреатита появляются из-за аллергии на продукты или медикаменты. Чтобы избежать развития заболевания достаточно исключить их употребление.
Несоблюдение диеты может привести к полному нарушению функционирования поджелудочной железы. В этом случае, погибший орган удаляет хирургическим методом.
Для предотвращения хирургического вмешательства назначаются лекарства, воздействующие на гормоны. Действие медикаментозных препаратов направлено на облегчение работы воспаленного органа.
Как проходит лечение заболевания поджелудочной железы?
Поскольку варианты развития воспаления поджелудочной железы носят различный характер, лекарства ни в коем случае нельзя принимать самостоятельно. Поэтому как лечить поджелудочной железы должен сказать доктор. Самостоятельный прием таблеток может привести за собой серьезные последствия.
Если развитие болезни пошло по первому типу диабета, то здесь также предписано диетическое питание. Диета в этом варианте заболевания подразумевает снижение потребления жиров, углеводов, мучного. Сахар в крови может быть повышен из-за этих продуктов. В результате их потребления поджелудочная железа начинает выделять лишний инсулин. Жизненный срок органа при этом значительно сокращается.
Для исключения раздражения слизистой желудка часто советуют исключить из рациона питания яблоки, копченые продукты. Доступные для употребления продукты должны быть разделены на 4-5 разовый прием пищи. Таким образом поджелудочная железа симптомы заболевания сведутся к нулю, а панкреатический сок будет выделяться равномерно в определенное время и нужном количестве.
Для исключения недостаточности питательных элементов, в пищи должны содержаться витамины, минералы в должном количестве.
Верное лечение поджелудочной железы – правильное питание. При соблюдении режима не будут беспокоить осложнения и неприятные симптомы. Главным осложнением хронического панкреатита является сахарный диабет. В большинстве случаев его появления можно не допустить. Облегчить появившиеся симптомы могут своевременное лечение и профилактические меры. Своевременное обращение к специалистам даже поможет отсрочить появление осложнений. Регенерация панкреатических клеток усиливается в достаточном объеме только при правильной и своевременной терапии.
Эндокринология
Специалисты
Оборудование
Источник
Панкреатогенный сахарный диабет – эндокринное заболевание, которое возникает на фоне первичного поражения поджелудочной железы различного генеза (чаще хр. панкреатита). Проявляется диспепсическими расстройствами (изжогой, диареей, периодическими болями в эпигастрии) и постепенным развитием гипергликемии. Диагностика базируется на исследовании гликемического профиля, биохимии крови, УЗИ, МРТ поджелудочной железы. Лечение включает диету с пониженным содержанием жиров и «быстрых» углеводов, назначение ферментных и сахароснижающих препаратов, отказ от алкоголя и табакокурения. После проведения радикальных операций назначают заместительную инсулинотерапию.
Общие сведения
Панкреатогенный сахарный диабет (сахарный диабет 3 типа) – вторичное нарушение метаболизма глюкозы, развивающееся как следствие поражения инкреторного аппарата поджелудочной железы (ПЖ). Заболевание возникает у 10-90% пациентов с хроническим панкреатитом. Такая вариабельность данных связана со сложностью прогнозирования развития эндокринной дисфункции ПЖ и трудностью дифференциальной диагностики патологии. После перенесенного острого панкреатита риск формирования сахарного диабета 3 типа составляет 15%. Болезнь поражает чаще лиц мужского пола, чрезмерно употребляющих алкоголь, жирную пищу.
Панкреатогенный сахарный диабет
Причины панкреатогенного сахарного диабета
Заболевание развивается при нарушении эндокринной и экзокринной функции ПЖ. Выделяют следующие причины повреждения островкового аппарата железы:
- Хроническое воспаление ПЖ. Частые обострения панкреатита увеличивают риск развития диабета. Хроническое воспаление вызывает постепенное разрушение и склерозирование островков Лангерганса.
- Операции на поджелудочной железе. Частота послеоперационного диабета варьирует от 10% до 50% в зависимости от объема операции. Чаще всего болезнь развивается после проведения тотальной панкреатэктомии, панкреатодуоденальной резекции, продольной панкреатоеюностомии, резекции хвостовой части ПЖ.
- Прочие заболевания ПЖ. Рак поджелудочный железы, панкреонекроз вызывают нарушение эндокринной функции с формированием стойкой гипергликемии.
Существуют факторы риска, провоцирующие возникновение панкреатогенного диабета у пациентов с дисфункцией поджелудочной железы. К ним относятся:
- Злоупотребление алкоголем. Систематическое употребление спиртных напитков в несколько раз повышает риск возникновения панкреатита алкогольного генеза с формированием транзиторной или стойкой гипергликемии.
- Нарушение питания. Излишнее употребление пищи, богатой жирами, легкоусвояемыми углеводами способствует развитию ожирения, гиперлипидемии и нарушения толерантности к глюкозе (предиабета).
- Длительный прием медикаментов (кортикостероидов) часто сопровождается возникновением гипергликемии.
Патогенез
Эндокринная функция ПЖ заключается в выделении в кровь инсулина и глюкагона. Гормоны продуцируются островками Лангерганса, расположенными в хвосте железы. Длительные внешние воздействия (алкоголь, медикаменты), частые приступы обострения панкреатита, оперативное вмешательство на железе приводит к нарушению инсулярной функции. Прогрессирование хронического воспаления железы вызывает деструкцию и склероз островкового аппарата. В период обострения воспаления формируется отек ПЖ, возрастает содержание трипсина в крови, который оказывает ингибирующее действие на секрецию инсулина. В результате повреждения эндокринного аппарата железы возникает вначале преходящая, а затем и стойкая гипергликемия, формируется сахарный диабет.
Симптомы панкреатогенного сахарного диабета
Патология чаще возникает у лиц худощавого или нормального телосложения с повышенной возбудимостью нервной системы. Поражение ПЖ сопровождается диспепсическими явлениями (диарея, тошнота, изжога, метеоризм). Болезненные ощущения при обострении воспаления железы локализуются в зоне эпигастрия и имеют различную интенсивность. Формирование гипергликемии при хроническом панкреатите происходит постепенно, в среднем через 5-7 лет. По мере увеличения продолжительности болезни и частоты обострений возрастает риск развития СД. Диабет может дебютировать и при манифестации острого панкреатита. Послеоперационная гипергликемия формируется одномоментно и требует коррекции инсулином.
Панкреатогенный диабет протекает в легкой форме с умеренным повышением глюкозы крови и частыми приступами гипогликемии. Пациенты удовлетворительно адаптированы к гипергликемии до 11 ммоль/л. Дальнейшее повышение глюкозы в крови вызывает симптомы диабета (жажда, полиурия, сухость кожных покровов). Панкреатогенный СД хорошо поддается лечению диетотерапией и сахароснижающими препаратами. Течение болезни сопровождается частыми инфекционными и кожными заболеваниями.
Осложнения
У пациентов с СД 3 типа редко возникает кетоацидоз и кетонурия. Для больных панкреатогенным диабетом характерны частые непродолжительные приступы гипогликемии, которые сопровождаются чувством голода, холодным потом, бледностью кожных покровов, чрезмерным возбуждением, тремором. Дальнейшее падение уровня глюкозы крови вызывает помутнение или потерю сознания, развитие судорог и гипогликемической комы. При длительном течении панкреатогенного диабета формируются осложнения со стороны других систем и органов (диабетическая нейропатия, нефропатия, ретинопатия, ангиопатия), гиповитаминозы А, Е, нарушение метаболизма магния, меди и цинка.
Диагностика
Диагностика панкреатогенного сахарного диабета затруднительна. Это объясняется длительным отсутствием симптомов диабета, сложностью распознавания воспалительных заболеваний ПЖ. При развитии болезни часто игнорируют симптомы поражения ПЖ, назначая только сахароснижающую терапию. Диагностика нарушения углеводного обмена проводится по следующим направлениям:
- Консультация эндокринолога. Важную роль играет тщательное изучение истории болезни и связи диабета с хроническим панкреатитом, операциями на ПЖ, алкоголизмом, метаболическими нарушениями, приемом стероидных препаратов.
- Мониторинг гликемии. Предполагает определение концентрации глюкозы натощак и через 2 часа после еды. При СД 3 типа уровень глюкозы натощак будет в пределах нормы, а после еды повышен.
- Оценка функции ПЖ. Проводится с помощью биохимического анализа с определением активности диастазы, амилазы, трипсина и липазы в крови. Показательны данные ОАМ: при панкреатогенном СД следы глюкозы и ацетона в моче обычно отсутствуют.
- Инструментальные методы визуализации. УЗИ брюшной полости, МРТ поджелудочной железы позволяют оценить размеры, эхогенность, структуру ПЖ, наличие дополнительных образований и включений.
В эндокринологии дифференциальная диагностика заболевания проводится с сахарным диабетом 1 и 2 типа. СД 1 типа характеризуется резким и агрессивным началом болезни в молодом возрасте и выраженными симптомами гипергликемии. В анализе крови обнаруживаются антитела к бета-клеткам ПЖ. Отличительными чертами СД 2 типа будут являться ожирение, инсулинорезистентность, наличие С-пептида в крови и отсутствие гипогликемических приступов. Развитие диабета обоих типов не связано с воспалительными заболеваниями ПЖ, а также оперативными вмешательствами на органе.
Лечение панкреатогенного сахарного диабета
Для наилучшего результата необходимо проводить совместное лечение хронического панкреатита и сахарного диабета. Требуется навсегда отказаться от употребления алкогольных напитков и табакокурения, скорректировать питание и образ жизни. Комплексная терапия имеет следующие направления:
- Диета. Режим питания при панкреатогенном диабете включает коррекцию белковой недостаточности, гиповитаминоза, электролитных нарушений. Пациентам рекомендовано ограничить потребление «быстрых» углеводов (сдобные изделия, хлеб, конфеты, пирожные), жареной, острой и жирной пищи. Основной рацион составляют белки (нежирные сорта мяса и рыбы), сложные углеводы (крупы), овощи. Пищу необходимо принимать небольшими порциями 5-6 раз в день. Рекомендовано исключить свежие яблоки, бобовые, наваристые мясные бульоны, соусы и майонез.
- Возмещение ферментной недостаточности ПЖ. Применяются медикаменты, содержащие в разном соотношении ферменты амилазу, протеазу, липазу. Препараты помогают наладить процесс пищеварения, устранить белково-энергетическую недостаточность.
- Прием сахароснижающих препаратов. Для нормализации углеводного обмена хороший результат дает назначение препаратов на основе сульфанилмочевины.
- Послеоперационная заместительная терапия. После хирургических вмешательств на ПЖ с полной или частичной резекцией хвоста железы показано дробное назначение инсулина не более 30 ЕД в сутки. Рекомендованный уровень глюкозы крови – не ниже 4,5 ммоль/л из-за опасности гипогликемии. При стабилизации гликемии следует переходить на назначение пероральных сахароснижающих препаратов.
- Аутотрансплантация островковых клеток. Осуществляется в специализированных эндокринологических медцентрах. После успешной трансплантации пациентам выполняется панкреатотомия или резекция поджелудочной железы.
Прогноз и профилактика
При комплексном лечении поражения ПЖ и коррекции гипергликемии прогноз заболевания положительный. В большинстве случаев удается достичь удовлетворительного состояния пациента и нормальных значений сахара крови. При тяжелых онкологических заболеваниях, радикальных операциях на железе прогноз будет зависеть от проведённого вмешательства и реабилитационного периода. Течение болезни отягощается при ожирении, алкоголизме, злоупотреблении жирной, сладкой и острой пищей. Для профилактики панкреатогенного сахарного диабета необходимо вести здоровый образ жизни, отказаться от спиртного, при наличии панкреатита своевременно проходить обследование у гастроэнтеролога.
Источник
Панкреатит – не единственное заболевание, в результате которого могут возникнуть сбои в работе поджелудочной железы. После его осложнений могут появиться сахарный диабет (хотя чаще он все же возникает как самостоятельное заболевание), кисты и камни в поджелудочной железе, панкреонекроз, онкология… Нередко в таких случаях хорошо помогают травы, которые не только снимают боль и воспаление, но и нормализуют работу органа, очищают его, запускают процессы восстановления на клеточном уровне, помогают иммунитету справиться с различного рода новообразованиями. Но главная задача здесь – не навредить. Ведь ослабленный орган нельзя перегружать, а травы – это лекарство, поэтому стоит всегда советоваться с врачом. Сахарный диабетОн возникает, когда поджелудочная железа не в состоянии производить инсулин или организм не может эффективно его использовать. При диабете 1-го типа в организме гибнут бета-клетки поджелудочной железы, вырабатывающие инсулин, что приводит к абсолютному дефициту этого гормона.
Подробнее… Диабет 2-го типа обычно развивается у людей с избыточным весом. При этом поджелудочная железа инсулин вырабатывает, но организм не способен правильно на него реагировать, чувствительность к нему снижена. Из-за этого глюкоза не может проникнуть в ткани и накапливается в крови. Сорняк-целитель
Побеги и листья звездчатки средней, собранные до цветения, оказывают при диабете огромную пользу. Антиоксиданты, содержащиеся в траве, здорово укрепляют организм, повышают иммунитет, регулируют oбмeнныe процессы, оказывают благотворное влияние на сердечно-сосудистую систему, обеспечивают выработку гормонов надпочечниками и выводят токсины.
Подробнее… Магний отвечает за утилизацию энергии при расщеплении глюкозы, участвует в синтезе ДНК. Медь снабжает клетки веществами, необходимыми для обмена. Железо – важный элемент для дыхания тканей: транспортирует кислород и выводит оксид углерода. Также оно обеспечивает синтез пищеварительных энзимов. Йод регулирует обменные процессы, а кобальт, цинк и хром нормализуют работу поджелудочной железы, активируют синтез гормонов и ферментов, предотвращают образование злокачественных опухолей. Флавоноиды мокрицы снижают ломкость сосудов, вместе с фитонцидами купируют воспалительные процессы. Алкалоиды обладают обезболивающим и мочегонным действием. Дубильные вещества положительно влияют на работу ЖКТ, блокируют процессы воспаления. Сапонины снижают холестерин и ускоряют заживление ран. Эфирные масла имеют бактерицидное, тонизирующее, регенерирующее, омолаживающее, противовоспалительное и др. свойства. Таким образом, мокрица укрепляет и очищает организм, улучшает обмен веществ и снижает уровень сахара, что очень важно при диабете.
Букет рецептов народного лечения при диабете
Подробнее…
Фасоль обладает низким гликемическим индексом – всего 15 единиц, поэтому она очень популярна среди диабетиков. Такие же качества имеют и створки. В створках фасоли имеется высокое содержание аргинина – аминокислоты, способствующей синтезу инсулина поджелудочиой железой и усвоению глюкозы клетками при диабете 2-го типа. Аргинин способен в кратчайшие сроки понижать сахар в крови, а самое главное – долго удерживать результат. Калий и магний в составе створок фасоли обеспечивают быстрое выведение лишней жидкости (а с ней и токсинов) из организма, предотвращая развитие отеков. Клетчатка мешает быстрому всасыванию углеводов в кишечнике. Это способствует качественной регуляции процесса обмена веществ и снижению рисков повышения уровня сахара в крови. Курс лечения: 1 раз в триместр – при начальной стадии диабета, и 1 раз в месяц – при запущенной форме.
Лен и черника
Подробнее…
Льняное семя – настоящий кладезь полезных веществ. Особенную ценность в нем представляют полиненасыщенные жирные кислоты. Омега-3 позволяет нормализовать липидный обмен; омега-6 при наличии трофических язв стимулирует их скорейшее заживление. Лецитин обеспечивает защиту печени, а пищевые волокна необходимы для нормальной работы ЖКТ. Калий, кальций и магний помогают сердечно-сосудистой системе и выводят из организма избыток жидкости, а с ней – токсины; селен препятствует развитию опухолей и воспалительных процессов в поджелудочной железе (клиническим путем доказано, что большие дозы селена быстро снимают приступ панкреатита). Лен помогает наладить все обменные процессы на клеточном уровне, позволяя усилить способность клеток усваивать глюкозу. Семена льна содержат линоленовую кислоту. В малых дозах она благотворно влияет на работу кишечника, но при передозировке может нанести вред здоровью. Однако при правильном приеме ее количество не будет достигать опасных значений.
Подробнее… Листья черники при диабете влияют на углеводный обмен благодаря большой концентрации в них инсулиноподобных веществ (черника содержит большое количество ванадия, есть в ней молибден, селен, а медики доказали, что ряд неорганических соединений, а именно соли ванадия, селена, молибдена и вольфрама, имитируют эффект инсулина), обеспечивающих гипогликемическое действие. Также положительно влияют на поджелудочную железу и способствуют нормализации углеводного обмена хром, кремний, бор, цинк, марганец. Комплекс микроэлементов и витаминов черники не только обвспечивает гипогликемическое действие, но и способствует нормализации липидного обмена и предотвращает отложение холестерина в сосудах, витамины С и Е, а также антоцианы, которыми богата черника, – мощные натуральные антиоксиданты, они предотвращают пагубное влияние свободных радикалов на клетки, укрепляют стенки сосудов и разжижают кровь.
Калий и магний способствуют снижению давления и предупреждают его резкие изменения. Частое осложнение сахарного диабета – ретинопатия. Многие офтальмологические препараты за основу берут именно экстракт черники, благодаря наличию в ней особых веществ – антоцианозидов. Они защищают микрососуды сетчатки от кровоизлияний и предотвращают прогрессирование недуга.
Листья и корни лопуха при диабете
Подробнее…
Лопух обладает способностью налаживать обмен веществ, улучшать работу печени, желчного пузыря и поджелудочной железы, поэтому отлично подходит для лечения диабета любого типа. Эфирные масла репейника вместе с танинами и смолами способствуют снижению уровня глюкозы в крови. Дубильные вещества оказывают также бактерицидное и противовоспалительное действие; жирные масла – главный компонент клеточных мембран, необходимы при диабете, когда регенерация тканей замедляется. Горькие гликозиды корректируют метаболизм углеводов в организме и предотвращают развитие опухолей.
Подробнее… Полисахарид инулин (также его много содержится в корне цикория, одуванчика, девясила, клубнях топинамбура, в луке, чесноке, зернах ржи и ячменя) при диабете любого типа просто незаменим. Он помогает усваивать фруктозу клетками организма, связывает и выводит из крови глюкозу, «плохой» холестерин, соли тяжелых металлов, поддерживает функции поджелудочной железы, разжижает кровь, повышает уровень гемоглобина, стабилизирует артериальное давление. Так как лопух стимулирует усвоение магния и кальция (плотность костной ткани увеличивается до 25%), то для пожилых людей становится просто незаменим. Фитостеролы тормозят всасывание вредного холестерина стенками кишечника, алкалоиды способны остановить рост раковых клеток. Курс лечения отварами и настоями лопуха можно повторять до 5 раз в год с паузами в 1-1,5 месяца. А лечащий врач или опытный фитотерапевт подскажут оптимальное сочетание, дозировку, способ приготовления и предупредят о противопоказаниях и побочных эффектах.
Панкреатит: психосоматикаПатология поражает людей умных, сильных, амбициозных, которые стремятся достичь больших высот, чтобы осчастливить всех своих родных и знакомых. Они постоянно вынашивают разные планы и думают об их реализации. Им свойственно чрезмерно контролировать жизнь близких. Такие излишние опека и забота обычно вызваны неудовлетворенной потребностью в любви и внимании. Стремление показать себя сильной и независимой личностью только усугубляет ситуацию. Одна из функций поджелудочной железы – завершить процесс переваривания пищи. Наблюдения показывают, что панкреатит поражает также людей, не умеющих или не желающих доводить дела до конца. Панкреатит дает о себе знать в момент, когда человек перестает анализировать информацию, делать выводы из пережитого и накапливать необходимый опыт. В числе других причин есть и такие:
Что делать? Постарайтесь немного умерить свою целеустремленность. Помните, что, помимо будущего, есть еще и настоящее, которое может быть не менее светлым и радостным, если вы немного расслабитесь и отдохнете. Осознайте, что невозможно все контролировать, за всех решать проблемы, обо всех заботиться – да это и не нужно. Что касается жажды любви, не надо ждать этого от других, посмотрите сначала на себя: а дарю ли я любовь своим близким сам, и как ее выражаю? Она есть в сердце каждого изначально. Просто это чувство тоже надо развивать.
Профилактика Надо обдумать свое душевное состояние, постараться избавиться от негатива и эмоциональных нагрузок. Если причина кроется в нервной обстановке, надо это убрать (к примеру, сменить место работы, если все идет оттуда) – здоровье важнее.
Исцеляющая диета при панкреатитеДействительно ли при воспалении поджелудочной железы необходимо строжайшее, предписанное врачом, соблюдение диеты, или это все-таки является желательным моментом – на усмотрение больного? Подробнее… Внимание! информация на сайте не является медицинским диагнозом, или руководством к действию и предназначена только для ознакомления. |
Источник








