Катаракта на фоне сахарного диабета

Диабетическая катаракта – это помутнение хрусталика глазного яблока, которое ведет к зрительной дисфункции вплоть до амавроза. Основные симптомы заболевания: появление плавающих «мушек» перед глазами, диплопия, ухудшение зрения. Для постановки диагноза применяются такие исследования, как визометрия, биомикроскопия, ретиноскопия, офтальмоскопия и УЗИ в режиме А-сканирования. Консервативное лечение сводится к назначению препаратов на основе рибофлавина, цитохрома-С, никотиновой и аскорбиновой кислот. Хирургическое вмешательство заключается в экстракции катаракты и имплантации ИОЛ.
Общие сведения
Диабетическая катаракта – комплекс патологических изменений хрусталика, которые развиваются на фоне нарушения углеводного обмена у пациентов с сахарным диабетом (СД). Согласно статистическим данным, патология встречается у 16,8% больных, страдающих нарушением толерантности к глюкозе. У лиц старше 40 лет дисфункцию удается визуализировать в 80% случаев. В общей структуре распространенности катаракты на долю диабетической формы приходится 6%, с каждым годом прослеживается тенденция к увеличению этого показателя. Второй тип СД сопровождается поражением хрусталика на 37,8% чаще, чем первый. У женщин заболевание диагностируют в два раза чаще, чем у мужчин.
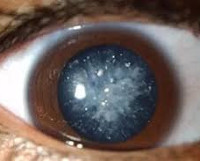
Диабетическая катаракта
Причины
Ведущий этиологический фактор диабетической катаракты – повышение уровня глюкозы в крови при СД 1 и 2 типа. При инсулинозависимом диабете, клиническую картину болезни выявляют в более молодом возрасте, это обусловлено хронической гипергликемией на фоне абсолютной или относительной недостаточности инсулина. При инсулиннезависимом диабете нарушается взаимодействие клеток с гормоном, подобные изменения более характерны для пациентов средней возрастной группы.
Риск развития катаракты напрямую зависит от диабетического «стажа». Чем дольше пациент страдает СД, тем выше вероятность формирования помутнений хрусталика. Резкий переход с пероральных таблетированных форм гипогликемических препаратов на инсулин для подкожного введения может стать триггером, который запускает цепь патологических изменений. Необходимо отметить, что при своевременной адекватной компенсации дисфункции углеводного обмена подобных расстройств удается избежать.
Патогенез
Доказано, что при повышении концентрации сахара в крови он определяется в структуре водянистой влаги. При декомпенсации диабета нарушается физиологический гликолитический путь усвоения декстрозы. Это приводит к ее превращению в сорбитол. Данный шестиатомный спирт неспособен проникать через клеточные мембраны, что становится причиной осмотического стресса. Если показатели глюкозы долгое время превышают референтные значения, сорбитол накапливается в хрусталике, что влечет за собой снижение его прозрачности.
При избыточном накоплении в хрусталиковых массах ацетона и декстрозы повышается чувствительность белков к воздействию света. Фотохимические реакции лежат в основе локальных помутнений. Повышение осмотического давления ведет к избыточной гидратации и способствует развитию отека. Метаболический ацидоз стимулирует активацию протеолитических ферментов, которые инициируют денатурацию протеинов. Важная роль в патогенезе отводится отеку и дегенерации ресничных отростков. При этом существенно нарушается трофика хрусталика.
Классификация
По степени помутнения диабетическую катаракту принято разделять на начальную, незрелую, зрелую и перезрелую. Перезрелый тип еще обозначают как «молочный». Различают первичную и вторичную (осложненную) формы. Приобретенные изменения в хрусталиковой капсуле и строме относят к обменным нарушениям. Выделяют два основных вида болезни:
- Истинная. Развитие патологии обусловлено непосредственным нарушением углеводного обмена. Истинный тип можно наблюдать в молодом возрасте. Сложности в дифференциальной диагностике возникают у людей после 60-ти лет с СД в анамнезе.
- Сенильная. Структурные изменения хрусталика, возникающие у больных преклонного возраста, у которых в анамнезе имеется сахарный диабет. Для заболевания характерно двухстороннее течение и склонность к быстрому прогрессированию.
Симптомы диабетической катаракты
Клиническая симптоматика зависит от стадии заболевания. При начальном диабетическом поражении зрительные функции не нарушены. Пациенты отмечают улучшение зрения при работе на близком расстоянии. Это обусловлено миопизацией и является патогномоничным признаком патологии. При увеличении объема помутнений больные предъявляют жалобы на появление «мушек» или «точек» перед глазами, диплопию. Отмечается повышенная чувствительность к свету. Возникает ощущение, что окружающие предметы рассматриваются через желтый фильтр. При взгляде на источник света появляются радужные круги.
При зрелой форме острота зрения резко снижается вплоть до светоощущения. Пациенты теряют даже предметное зрение, что значительно затрудняет ориентацию в пространстве. Довольно часто родственники отмечают изменение цвета зрачка больного. Это объясняется тем, что через просвет зрачкового отверстия виден хрусталик, окраска которого приобретает молочно-белый оттенок. Применение очковой коррекции не позволяет полностью компенсировать зрительную дисфункцию. Поражаются оба глаза, но выраженность симптомов справа и слева различается.
Осложнения
Негативные последствия диабетической катаракты вызваны не столько патологическими изменениями со стороны хрусталика, сколько нарушением метаболизма при СД. Пациенты подвержены риску возникновения диабетической ретинопатии с макулярным отеком. При зрелых катарактах выполнение лазерной факоэмульсификации сопряжено с высокой вероятностью разрыва задней капсулы. Часто наблюдается присоединение послеоперационных воспалительных осложнений в виде кератоконъюнктивита и эндофтальмита.
Диагностика
Обследование пациента, страдающего диабетической катарактой, должно быть комплексным. Помимо переднего сегмента глаз проводят детальный осмотр сетчатки, поскольку при СД прослеживается высокий риск сопутствующего поражения внутренней оболочки глаза. Обязательно выполнение таких лабораторных исследований, как анализ крови на гликированный гемоглобин, глюкозотолерантный тест и определение сахара крови. В большинстве случаев консультация офтальмолога включает следующие инструментальные диагностические процедуры:
- Исследование зрительной функции. При проведении визометрии выявляется снижение остроты зрения вдаль. При выполнении работы на расстоянии 30-40 см дискомфорт отсутствует. С возрастом прогрессируют пресбиопические изменения, в тоже время болезнь приводит к кратковременному улучшению зрения вблизи.
- Осмотр глаза. В ходе биомикроскопии визуализируются точечные и хлопьевидные помутнения, расположенные в поверхностных отделах передней и задней капсулы. Реже в проходящем свете можно обнаружить небольшие дефекты, которые локализируются глубоко в строме.
- Ретиноскопия. Прогрессирование заболевания становится причиной формирования миопического типа клинической рефракции. Ретиноскопию можно заменить скиаскопией с применением скиаскопических линеек. Дополнительно проводится компьютерная рефрактометрия.
- Осмотр глазного дна. Офтальмоскопия – это рутинная процедура в практической офтальмологии. Исследование выполняется с целью исключения диабетической ретинопатии и поражения зрительного нерва. При тотальной катаракте выполнение офтальмоскопии резко затруднено из-за снижения прозрачности оптических сред.
- Ультразвуковое исследование. УЗИ глаза (А-сканирование) позволяет измерить переднезадний размер глазного яблока (ПЗР), чтобы определить, чем обусловлена миопизация. При диабетической катаракте ПЗР соответствует норме, при выраженных помутнениях хрусталик увеличен в размере.
Лечение диабетической катаракты
При выявлении начальных изменений целью лечения является достижение толерантных значений глюкозы крови и компенсация СД. Нормализация углеводного обмена возможна при соблюдении диеты, применении пероральных антигипергликемических препаратов и инъекций инсулина. Своевременное назначение консервативной терапии дает возможность положительно повлиять на динамику развития катаракты, обеспечить ее частичную или полную резорбцию. При зрелой стадии нормализация уровня сахара крови не менее важна, однако добиться даже частичного восстановления прозрачности хрусталика при грубых помутнениях невозможно.
Для профилактики прогрессирования патологии назначают инстилляции рибофлавина, аскорбиновой и никотиновой кислот. При незрелой форме используют препараты на основе цитохрома-С, комбинации неорганических солей и витаминов. Доказана эффективность внедрения в офтальмологическую практику лекарственных средств, активным компонентом, которых является синтетическое вещество, предупреждающее окисление сульфгидрильных радикалов растворимых белков, входящих в состав гексагональных клеток.
Хирургическое лечение предусматривает удаление хрусталика микрохирургическим путем (ультразвуковая факоэмульсификация) с последующей имплантацией интраокулярной линзы (ИОЛ) в капсулу. Оперативное вмешательство выполняется при выраженной зрительной дисфункции. Катаракту на начальной стадии целесообразно удалять в том случае, если ее наличие затрудняет проведение витреоретинальной операции или лазерной коагуляции внутренней оболочки при диабетической ретинопатии.
Прогноз и профилактика
Исход определяется стадией диабетической катаракты. В случае своевременного лечения болезни на этапе начальных помутнений возможна их полная резорбция. При зрелой катаракте восстановить утраченные функции можно только путем оперативного вмешательства. Специфическая профилактика не разработана. Неспецифические превентивные меры сводятся к контролю уровня глюкозы крови, соблюдению специальной диеты, профилактическому осмотру у офтальмолога 1 раз в год с обязательным выполнением биомикроскопии и офтальмоскопии.
Источник
Сахарный диабет – это очень опасное и прогрессирующее заболевание, которое затрагивает все органы и системы человека. Со временем страдают сосуды, почки, нервная и половая системы. Негативным изменениям подвергаются органы зрения. Частным спутником этого диагноза становится диабетическая катаракта. Такая патология характеризуется помутнением хрусталика. Нарушение проявляется в разной степени. Оно является естественным для лиц пожилого возраста, у молодых встречается при травмах или диабете.
Причины диабетической катаракты
Патология представляет собой комплекс изменений в структуре хрусталика, развивающихся по причине нарушения углеводного обмена в организме. Второй тип сахарного диабета сопровождается поражением естественной оптической линзы чаще, чем первая разновидность заболевания. Стремительное развитие диабетической катаракты начинается с повышения уровня глюкозы в крови.
Если пациент принимает инсулин, клиническая картина патологии проявляется в более раннем периоде. Она обусловлена недостаточностью инсулина и хронической гипергликемией. Риск развития помутнения хрусталика зависит от того, сколько пациент болеет диабетом. Чем дольше он страдает от этого заболевания, тем выше вероятность изменения структуры линзы. Цепь патологических процессов запускается при резком переходе от пероральных гипогликемических медикаментов до инъекционного инсулина. Нарушения зрения удается избежать при своевременном лечении дисфункции углеводного обмена.
Признаки катаракты при диабете
Симптоматика зависит от того, на какой стадии находится основное заболевание. Начальный этап развития диабета может сопровождаться незначительным ухудшением зрения или его сохранением в полном объеме. Некоторые пациенты отмечают, что стали лучше видеть предметы, расположенные на близком расстоянии.
Как только объем помутнения увеличивается, больные жалуются на точки или мушки перед глазами, повышенную чувствительность к свету. Они теряют четкость зрения из-за появляющихся в поле зрения помех. При взгляде на источник освещения возникают разноцветные радужные круги. Тревожным звоночком будет возникновение желтоватого оттенка у всех предметов.
Зрелая форма сахарного диабета сопровождается резким снижением остроты зрения. Больные теряют способность ориентироваться в пространстве и обслуживать самих себя в бытовом плане. Родственники замечают, что цвет зрачка меняется. Через просвет его отверстия видно оптическую линзу, которая мутнеет и приобретает белесый оттенок. Использование очков или контактных линз не приводит к компенсации зрительной дисфункции. Пациенты утверждают, что они видят немного лучше, но зрение продолжает «падать». У диабетиков поражаются оба глаза с разной интенсивностью.
Классификация помутнения хрусталика
У человека с сахарным диабетом развивается помутнение хрусталика двух типов – это истинная и сенильная катаракта. Первый тип возникает вследствие нарушений углеводного обмена, второй становится спутником пожилого возраста и естественных процессов старения в организме. Диабетические катаракты делятся на несколько видов, которые переходят друг в друга со временем:
- начальная;
- незрелая;
- зрелая;
- перезрелая.
При сахарном диабете первого или второго типа помутнение хрусталика развивается очень быстро. От того, на какой стадии развития находится катаракта, зависит выбор способа лечения и прогноз выздоровления. Ни в коем случае нельзя ждать, пока катаракта дозреет, потеря времени грозит полной потерей зрительной функции.
Лечение диабетической катаракты
Консервативные терапевтические методы в виде глазных капель могут только затормозить процесс помутнения хрусталика на некоторое время. Однако такие методы лечения не способны полностью исправить ситуацию. Больным с диагнозом сахарный диабет для восстановления зрения назначается хирургическая операция.
Часто применяется метод факоэмульсификации хрусталика. Он подразумевает дробление естественной линзы с последующей установкой интраокулярной. Хирург помогает пациенту выбрать тип ИОЛ в зависимости от тяжести заболевания и сопутствующих нарушений. С помощью интраокулярной линзы можно не только вернуть зрение, но и исправить различные нарушения рефракции. Искусственные хрусталики помогают скорректировать астигматизм, близорукость и дальнозоркость.
Лучше всего делать операцию, когда катаракта находится на начальной или незрелой стадии. При этом у больного сохраняются все рефлексы глазного дна, нет препятствий для полноценной диагностики. Зрелые и перезрелые катаракты требуют применения повышенный энергии ультразвука. Это увеличивает нагрузку на глазные ткани, что несет в себе определенные риски.
При диабете все сосуды очень слабые, поэтому проводить оперативное вмешательство подобного плана нежелательно. При зрелой катаракте ослабевают цинновые связки, сильно истончается капсула оптической линзы. Во время операции может произойти ее разрыв, что усложняет имплантацию ИОЛ.
При каких показателях сахара удалять катаракту
У больных диабетом уровень сахара в крови постоянно меняется. Чтобы во время хирургического вмешательства, а также в период реабилитации не возникло осложнений, необходимо его нормализовать. Минимум за 2 недели до предполагаемой процедуры берется клинический анализ крови, назначаются препараты для снижения настораживающих показателей.
Удаление катаракты рекомендуется проводить при уровне сахара, равном 6.0-8.0. Низкие показатели могут спровоцировать кровоизлияние, независимо от величины разреза на поверхности глазного яблока. Операция проводится амбулаторно, через несколько часов после ее завершения пациент может отправляться домой в сопровождении близких. Перед процедурой больной должен принимать сахароснижающие препараты в форме таблеток или вводить инъекцию инсулина в обычной для себя дозировке. После этого необходимо позавтракать, чтобы избежать гипогликемии.
Пациентам рекомендуют брать с собой в клинику разрешенные продукты, чтобы употребить их после процедуры. Длительное ожидание своей очереди, стресс и повышенная нервозность также могут вызвать гипогликемию, поэтому людей с таким диагнозом оперируют в первую очередь. Врач следит за состоянием здоровья после имплантации ИОЛ, назначает схему лечения в восстановительный период, дает рекомендации по скорейшему восстановлению
Особенности предоперационной подготовки
Пациент перед операцией проходит тщательное обследование у отоларинголога, стоматолога, эндокринолога и терапевта. Без разрешения этих специалистов факоэмульсификация хрусталика не проводится. Анализы крови позволяют исключить наличие гепатита и ВИЧ-инфекции, а также проверить скорость свертываемости крови. Обязательно назначается электрокардиограмма для оценки работы сердца.
Среди противопоказаний к хирургическому вмешательству выделяют диагностированный подвывих хрусталика, почечную недостаточность в тяжелой форме. Помутнения большой площади оптической линзы затрудняет процедуру офтальмоскопии. Если она не может дать реальной картины состояния хрусталика, проводится ультразвуковое В-сканирование. В ходе этой процедуры устанавливают наличие вторичных заболеваний и прогнозируют возможные осложнения.
Послеоперационный период
При диабете хрусталик имеет форму чечевицы. Он увеличен в объеме и значительно больше искусственной линзы, которая помещается на его место. Это обуславливает индивидуальную реакцию организма, не все пациенты видят хорошо после хирургического вмешательства. Со временем зрение восстанавливается полностью.

Лечение катаракты при сахарном диабете в клинике доктора Трубилина
Врачи клиники обладают соответствующей компетенцией для проведения операций на разных стадиях катаракты. Индивидуальный подход к каждому пациенту помогает учесть все возможные риски и вернуть больному зрение. Факоэмульсификация хрусталика проводится на современном оборудовании с обязательной предварительной диагностикой. Комфортабельные палаты для размещения пациентов позволяют чувствовать себя в безопасности и сконцентрироваться на лечении.
Источник
Диабет – это сложное и опасное заболевание эндокринной системы, которое приводит к ухудшению состояния сосудов всего организма. Страдает при этой патологии и зрение. От 5 до 20% пациентов слепнут в течение 5 лет после постановки диагноза «сахарный диабет». Почему это происходит? Узнаем, как эта болезнь сказывается на здоровье глаз.
Как диабет влияет на зрение?

Сахарный диабет представляет собой нарушение обмена веществ, которое характеризуется повышением уровня сахара в крови. Основная причина этого заболевания – недостаточная выработка в организме инсулина – гормона, который поддерживает концентрацию глюкозы, регулирует углеводный обмен. Эта патология достаточно тяжелая, она приводит к развитию различных осложнений. Влияет сахарный диабет и на зрение. Повышение уровня сахара в крови приводит к ухудшению состояния сосудов. Ткани глазных яблок не получают достаточного количество кислорода. Иными словами, глаза при диабете постоянно страдают от нехватки питания, особенно если отсутствует полноценное лечение. Это и вызывает снижение зрения. Чаще всего у диабетиков развивается диабетическая ретинопатия – 70-80% больных. Еще 20-30% приходятся на следующие офтальмопатологии:
- диабетическая катаракта;
- диабетическая глаукома;
- синдром «сухого глаза».
Согласно официальной статистике, от 5 до 20% диабетиков слепнут в первые 5 лет после выявления у них сахарного диабета. Однако, как считают медики, в реальности проблема более масштабная. Многие больные не лечат диабет, запускают патологию, а ухудшение зрения связывают с возрастными изменениями в организме и другими факторами.
Рассмотрим подробнее перечисленные офтальмопатологии. Когда пациенту следует насторожиться? Узнаем, есть ли возможность предотвратить ухудшение зрения при диабете.
Как влияет диабет на зрение – диабетическая ретинопатия
Обязательное условие для развития ретинопатии – гипергликемия – повышенная концентрация сахара в крови.

При этом состоянии происходит истончение капилляров и образование микротромбов. На глазном дне появляются различные аномалии. Ткани сетчатки страдают от нехватки кислорода. Существуют три формы/стадии диабетической ретинопатии:
- Непролиферативная. В сетчатой оболочке образуются аневризмы, происходят кровоизлияния, возникают отеки и очаги экссудации. Также для этой формы патологии характерен макулярный отек. Опасность ранней стадии в том, что зрение не ухудшается, однако патологические процессы могут быть необратимыми.
- Препролиферативная. Наблюдаются микрососудистые аномалии. Происходят частые кровоизлияния в сетчатку.
- Пролиферативная. Пролиферация – это патологическое разрастание тканей. На этой стадии заболевания большинство сосудов заменены разросшимися. Наблюдаются множественные ретинальные геморрагии. Зрение начинает ухудшаться. Обычно острота его падает стремительно. Если на этой стадии болезнь не остановить, пациент ослепнет. Возможно отслоение сетчатки из-за того, что в хрупких сосудах становится много разросшейся соединительной ткани.
Как уже было отмечено, на начальном этапе ретинопатия не сопровождается нарушением зрительных функций. Иногда человек долгое время не замечает тревожных симптомов и на второй стадии, потому что они беспокоят редко. Впоследствии появляются такие признаки болезни, как:
- затуманенность зрения;
- мелькание «мушек», плавающие темные пятна;
- застилающая глаза пелена;
- ухудшение видимости на близкой дистанции.

Диабетическая катаракта
При катаракте происходит помутнение хрусталика. Он становится непроницаемым для световых лучей. Зрение при этой патологии ухудшается очень сильно. Катаракта – это одна из причин возникновения слепоты у многих пожилых людей. Спровоцировать это заболевание может и сахарный диабет. При постоянной гипергликемии, которая приводит к нарушению обмена веществ, в хрусталике глаза скапливаются соединения глюкозы. Они вызывают его потемнение и уплотнение.
Как происходит развитие катаракты при сахарном диабете? Развивается она при этом заболевании обычно быстрее, чем из-за других причин. Прогрессирует патология следующим образом:
- На первой стадии зрение не изменяется. Больной практически не ощущает никаких симптомов. Зачастую выявить помутнение на этом этапе удается только в ходе профилактического или планового обследования.
- На второй стадии наблюдается незрелая катаракта. Появляются первые проблемы со зрением. Может снизиться его острота.
- На третьей стадии хрусталик практически полностью мутнеет. Он становится серо-молочным. Из всех зрительных функций на этом этапе сохраняется цветоощущение, но нарушенное.
- На четвертой стадии волокна прозрачного тела распадаются. Наступает полная слепота.
Интенсивность симптомов зависит от типа диабета. Обычно диабетики с 1 и 2 типом заболевания замечают у себя следующие признаки:
- пелену перед глазами;
- нарушение цветовосприятия – цвета становятся тусклыми;
- диплопию – двоение изображения;
- искры в глазах.
На поздних стадиях отмечается сильное снижение остроты зрения. Любая зрительная нагрузка приводит к быстрому утомлению. Читать или работать за компьютером невозможно. Постепенно больной перестает различать предметы и изображения.
Диабетическая глаукома
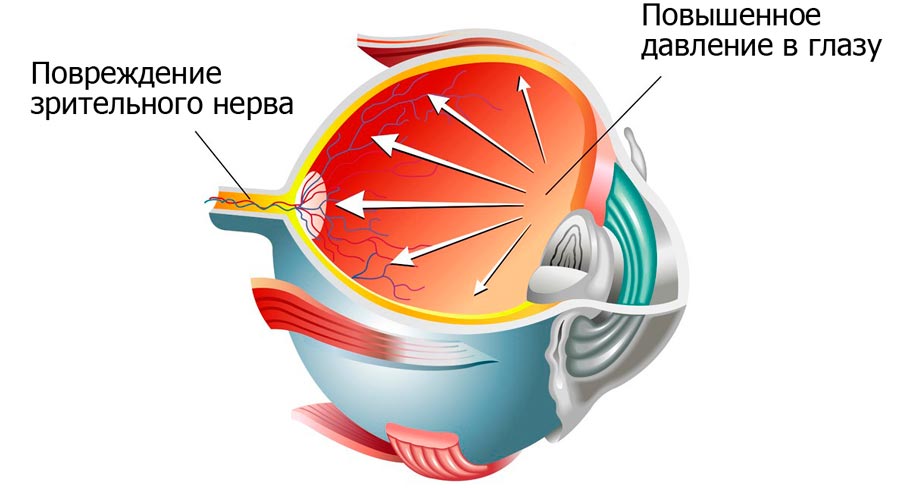
Глаукома – это группа офтальмологических заболеваний, при которых наблюдается повышение внутриглазного давления. Зачастую она диагностируется в пожилом возрасте. Причиной ее развития может стать и сахарный диабет. Повышение уровня сахара в крови приводит к ухудшению состояния сосудов, их разрастанию. Новые капилляры перекрывают отток внутриглазной жидкости, провоцируя повышения офтальмотонуса – давления в глазном яблоке. Глаукома может протекать в разных формах. В зависимости от стадии болезни и других факторов она сопровождается:
- повышенной светочувствительностью;
- обильным слезотечением;
- мельканием перед глазами «вспышек», «молний»;
- болью в глазных яблоках;
- сужением полей зрения;
- появлением радужных кругов перед глазами.
Повышение внутриглазного давление может привести к повреждению зрительного нерва с последующей атрофией его тканей. В таких случаях зрительные функции пропадают безвозвратно. Глаукома, как и другие осложнения сахарного диабета, (ретинопатия и катаракта) способна привести к необратимой слепоте.
Как предотвратить глазные болезни при диабете?
Итак, сахарный диабет на зрение влияет достаточно сильно. При этом повышение концентрации сахара в крови – это основная причина ретинопатии, катаракты и прочих офтальмопатологий. Есть и ряд располагающих факторов. К ним относятся:
- генетическая предрасположенность;
- большие зрительные нагрузки, привычка читать в темноте;
- постоянное использование электронных устройств – компьютеров, телефонов, планшетов;
- ношение некачественных солнцезащитных очков без ультрафиолетовых фильтров или полное отсутствие защиты глаз от УФ-лучей;
- вредные привычки – табакокурение, злоупотребление алкоголем.
В большинстве случаев тяжелые последствия диабета возникают у пациентов, которые пренебрежительно относятся к лечению, не занимаются профилактикой, редко посещают врача. При постановке диагноза «сахарный диабет» следует полностью исключить располагающие факторы, перечисленные выше. Что еще советуют офтальмологи?
Во-первых, диабетикам нужно посещать окулиста не менее 1 раза в год. Если же диабетическая ретинопатия или другие офтальмопатологии уже выявлены, то проверять состояние глаз рекомендуется 3-4 раза в год. Во-вторых, необходимо принимать витамины для глаз. Они выпускаются в том числе в виде капель.
Витамины для глаз при сахарном диабете

Обмен веществ при данном заболевании нарушается. Организм из-за этого не получает достаточное количество микроэлементов и витаминов. В связи с этим врачи назначают диабетикам витаминные комплексы, помогающие укрепить сосуды и улучшить состояние глаз. Рекомендуется ежедневно принимать:
- Витамины группы В, которые нормализуют уровень сахара и улучшают кровообращение.
- Аскорбиновую кислоту. Она укрепляет иммунную систему и повышает эластичность сосудов.
- Токоферол, витамин Е. Он выводит из организма токсины и продукты распада глюкозы.
- Ретинол (витамин группы А). Этот элемент улучшает ночное зрение, повышает его остроту.
- Витамин Р, который улучшает микроциркуляцию, расширяя сосуды.
Конкретный препарат назначит лечащий врач. Он же определит дозировку.
Операция на глазах при диабете
Когда необходима операция на глазах при сахарном диабете? На начальных стадиях катаракта, глаукома и ретинопатия лечатся консервативными методами – с помощью глазных капель и прочих лекарственных препаратов. В крайних случаях назначаются операции. Так, при ретинопатии может потребоваться проведение лазерной коагуляции. Она направлена на профилактику и регресс разрастания сосудов. При серьезных поражениях глаза может возникнуть необходимость в витрэктомии – частичном удалении стекловидного тела.
Полное помутнение хрусталика, что бывает при тяжелой форме катаракты, лечится путем его удаления. Прозрачное тело заменяется на интраокулярную линзу. Такая операция проводится сегодня с помощью лазерных технологий. Часто замена хрусталика является единственной возможностью сохранить зрение пациенту.

При постоянных повышениях внутриглазного давления проводится операция, позволяющая ускорить процесс оттока внутриглазной жидкости. Назначается она только в случаях, когда лекарственная терапия не приносит результата.
Перечислим симптомы, которые должны насторожить диабетика и заставить его отправиться к офтальмологу:
- снижение остроты зрения;
- пелена перед глазами;
- мелькание «мушек», появлении черных пятен;
- постоянная сухость роговицы, покраснение склеры;
- резь, боль, зуд, покалывание в глазах;
- быстрая утомляемость органов зрения.
Источник
