Катаракта у больного сахарного диабета
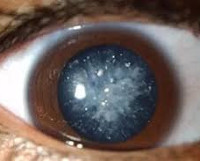
Диабетическая катаракта – это помутнение хрусталика глазного яблока, которое ведет к зрительной дисфункции вплоть до амавроза. Основные симптомы заболевания: появление плавающих «мушек» перед глазами, диплопия, ухудшение зрения. Для постановки диагноза применяются такие исследования, как визометрия, биомикроскопия, ретиноскопия, офтальмоскопия и УЗИ в режиме А-сканирования. Консервативное лечение сводится к назначению препаратов на основе рибофлавина, цитохрома-С, никотиновой и аскорбиновой кислот. Хирургическое вмешательство заключается в экстракции катаракты и имплантации ИОЛ.
Общие сведения
Диабетическая катаракта – комплекс патологических изменений хрусталика, которые развиваются на фоне нарушения углеводного обмена у пациентов с сахарным диабетом (СД). Согласно статистическим данным, патология встречается у 16,8% больных, страдающих нарушением толерантности к глюкозе. У лиц старше 40 лет дисфункцию удается визуализировать в 80% случаев. В общей структуре распространенности катаракты на долю диабетической формы приходится 6%, с каждым годом прослеживается тенденция к увеличению этого показателя. Второй тип СД сопровождается поражением хрусталика на 37,8% чаще, чем первый. У женщин заболевание диагностируют в два раза чаще, чем у мужчин.

Диабетическая катаракта
Причины
Ведущий этиологический фактор диабетической катаракты – повышение уровня глюкозы в крови при СД 1 и 2 типа. При инсулинозависимом диабете, клиническую картину болезни выявляют в более молодом возрасте, это обусловлено хронической гипергликемией на фоне абсолютной или относительной недостаточности инсулина. При инсулиннезависимом диабете нарушается взаимодействие клеток с гормоном, подобные изменения более характерны для пациентов средней возрастной группы.
Риск развития катаракты напрямую зависит от диабетического «стажа». Чем дольше пациент страдает СД, тем выше вероятность формирования помутнений хрусталика. Резкий переход с пероральных таблетированных форм гипогликемических препаратов на инсулин для подкожного введения может стать триггером, который запускает цепь патологических изменений. Необходимо отметить, что при своевременной адекватной компенсации дисфункции углеводного обмена подобных расстройств удается избежать.
Патогенез
Доказано, что при повышении концентрации сахара в крови он определяется в структуре водянистой влаги. При декомпенсации диабета нарушается физиологический гликолитический путь усвоения декстрозы. Это приводит к ее превращению в сорбитол. Данный шестиатомный спирт неспособен проникать через клеточные мембраны, что становится причиной осмотического стресса. Если показатели глюкозы долгое время превышают референтные значения, сорбитол накапливается в хрусталике, что влечет за собой снижение его прозрачности.
При избыточном накоплении в хрусталиковых массах ацетона и декстрозы повышается чувствительность белков к воздействию света. Фотохимические реакции лежат в основе локальных помутнений. Повышение осмотического давления ведет к избыточной гидратации и способствует развитию отека. Метаболический ацидоз стимулирует активацию протеолитических ферментов, которые инициируют денатурацию протеинов. Важная роль в патогенезе отводится отеку и дегенерации ресничных отростков. При этом существенно нарушается трофика хрусталика.
Классификация
По степени помутнения диабетическую катаракту принято разделять на начальную, незрелую, зрелую и перезрелую. Перезрелый тип еще обозначают как «молочный». Различают первичную и вторичную (осложненную) формы. Приобретенные изменения в хрусталиковой капсуле и строме относят к обменным нарушениям. Выделяют два основных вида болезни:
- Истинная. Развитие патологии обусловлено непосредственным нарушением углеводного обмена. Истинный тип можно наблюдать в молодом возрасте. Сложности в дифференциальной диагностике возникают у людей после 60-ти лет с СД в анамнезе.
- Сенильная. Структурные изменения хрусталика, возникающие у больных преклонного возраста, у которых в анамнезе имеется сахарный диабет. Для заболевания характерно двухстороннее течение и склонность к быстрому прогрессированию.
Симптомы диабетической катаракты
Клиническая симптоматика зависит от стадии заболевания. При начальном диабетическом поражении зрительные функции не нарушены. Пациенты отмечают улучшение зрения при работе на близком расстоянии. Это обусловлено миопизацией и является патогномоничным признаком патологии. При увеличении объема помутнений больные предъявляют жалобы на появление «мушек» или «точек» перед глазами, диплопию. Отмечается повышенная чувствительность к свету. Возникает ощущение, что окружающие предметы рассматриваются через желтый фильтр. При взгляде на источник света появляются радужные круги.
При зрелой форме острота зрения резко снижается вплоть до светоощущения. Пациенты теряют даже предметное зрение, что значительно затрудняет ориентацию в пространстве. Довольно часто родственники отмечают изменение цвета зрачка больного. Это объясняется тем, что через просвет зрачкового отверстия виден хрусталик, окраска которого приобретает молочно-белый оттенок. Применение очковой коррекции не позволяет полностью компенсировать зрительную дисфункцию. Поражаются оба глаза, но выраженность симптомов справа и слева различается.
Осложнения
Негативные последствия диабетической катаракты вызваны не столько патологическими изменениями со стороны хрусталика, сколько нарушением метаболизма при СД. Пациенты подвержены риску возникновения диабетической ретинопатии с макулярным отеком. При зрелых катарактах выполнение лазерной факоэмульсификации сопряжено с высокой вероятностью разрыва задней капсулы. Часто наблюдается присоединение послеоперационных воспалительных осложнений в виде кератоконъюнктивита и эндофтальмита.
Диагностика
Обследование пациента, страдающего диабетической катарактой, должно быть комплексным. Помимо переднего сегмента глаз проводят детальный осмотр сетчатки, поскольку при СД прослеживается высокий риск сопутствующего поражения внутренней оболочки глаза. Обязательно выполнение таких лабораторных исследований, как анализ крови на гликированный гемоглобин, глюкозотолерантный тест и определение сахара крови. В большинстве случаев консультация офтальмолога включает следующие инструментальные диагностические процедуры:
- Исследование зрительной функции. При проведении визометрии выявляется снижение остроты зрения вдаль. При выполнении работы на расстоянии 30-40 см дискомфорт отсутствует. С возрастом прогрессируют пресбиопические изменения, в тоже время болезнь приводит к кратковременному улучшению зрения вблизи.
- Осмотр глаза. В ходе биомикроскопии визуализируются точечные и хлопьевидные помутнения, расположенные в поверхностных отделах передней и задней капсулы. Реже в проходящем свете можно обнаружить небольшие дефекты, которые локализируются глубоко в строме.
- Ретиноскопия. Прогрессирование заболевания становится причиной формирования миопического типа клинической рефракции. Ретиноскопию можно заменить скиаскопией с применением скиаскопических линеек. Дополнительно проводится компьютерная рефрактометрия.
- Осмотр глазного дна. Офтальмоскопия – это рутинная процедура в практической офтальмологии. Исследование выполняется с целью исключения диабетической ретинопатии и поражения зрительного нерва. При тотальной катаракте выполнение офтальмоскопии резко затруднено из-за снижения прозрачности оптических сред.
- Ультразвуковое исследование. УЗИ глаза (А-сканирование) позволяет измерить переднезадний размер глазного яблока (ПЗР), чтобы определить, чем обусловлена миопизация. При диабетической катаракте ПЗР соответствует норме, при выраженных помутнениях хрусталик увеличен в размере.
Лечение диабетической катаракты
При выявлении начальных изменений целью лечения является достижение толерантных значений глюкозы крови и компенсация СД. Нормализация углеводного обмена возможна при соблюдении диеты, применении пероральных антигипергликемических препаратов и инъекций инсулина. Своевременное назначение консервативной терапии дает возможность положительно повлиять на динамику развития катаракты, обеспечить ее частичную или полную резорбцию. При зрелой стадии нормализация уровня сахара крови не менее важна, однако добиться даже частичного восстановления прозрачности хрусталика при грубых помутнениях невозможно.
Для профилактики прогрессирования патологии назначают инстилляции рибофлавина, аскорбиновой и никотиновой кислот. При незрелой форме используют препараты на основе цитохрома-С, комбинации неорганических солей и витаминов. Доказана эффективность внедрения в офтальмологическую практику лекарственных средств, активным компонентом, которых является синтетическое вещество, предупреждающее окисление сульфгидрильных радикалов растворимых белков, входящих в состав гексагональных клеток.
Хирургическое лечение предусматривает удаление хрусталика микрохирургическим путем (ультразвуковая факоэмульсификация) с последующей имплантацией интраокулярной линзы (ИОЛ) в капсулу. Оперативное вмешательство выполняется при выраженной зрительной дисфункции. Катаракту на начальной стадии целесообразно удалять в том случае, если ее наличие затрудняет проведение витреоретинальной операции или лазерной коагуляции внутренней оболочки при диабетической ретинопатии.
Прогноз и профилактика
Исход определяется стадией диабетической катаракты. В случае своевременного лечения болезни на этапе начальных помутнений возможна их полная резорбция. При зрелой катаракте восстановить утраченные функции можно только путем оперативного вмешательства. Специфическая профилактика не разработана. Неспецифические превентивные меры сводятся к контролю уровня глюкозы крови, соблюдению специальной диеты, профилактическому осмотру у офтальмолога 1 раз в год с обязательным выполнением биомикроскопии и офтальмоскопии.
Источник
Катаракта – офтальмологическое заболевание, при котором происходит постепенное помутнение хрусталика, что вызывает значительное ухудшение зрительной функции, вплоть до полной потери зрения.
Чаще всего болезнь диагностируется у лиц старше 40 лет, но наличие сахарного диабета значительно увеличивает шанс на ее развитие и в более молодом возрасте. В этом случае речь идет о диабетической катаракте.
Диабетическая катаракта: общие сведения
По мере прогрессирования, катаракта проходит несколько стадий:
- На 1 стадии специфические симптомы отсутствуют, больной не ощущает никакого дискомфорта и не замечает снижения остроты зрения. Диагностировать патологические процессы в хрусталике можно только на профилактическом осмотре. Вот почему так важно регулярно посещать врача даже при отсутствии жалоб.
- На 2 стадии оказывается поражен центральный участок хрусталика, такая катаракта называется незрелой. Человек отмечает, что стал хуже видеть.
- 3 стадия сопровождается полным помутнением хрусталика. Он теряет свою прозрачность, зрение стремительно падает. У больного остается способность различать яркие источники света. Для обозначения 3 стадии врачи используют термин зрелая катаракта.
- На 4 стадии диагностируется полная слепота, начинаются необратимые процессы, вследствие которых происходит разрушение тканей хрусталика.
В зависимости от того, где локализуется помутнение, выделяют переднюю, заднюю и ядерную катаракту.
Как быстро созревает диабетическая катаракта? В среднем, от 1 до 4 стадии проходит 6-10 лет, такое течение называется умеренным. Быстро созревающее заболевание может спрогрессировать до последней стадии за 5 лет, такая ситуация наблюдается в 10% случаях. Развитие медленно созревающей катаракты занимает до 15 лет.
Причины развития
Между катарактой и сахарным диабетом существует непосредственная связь. При диабете у больного наблюдается дефицит выработки инсулина и скачки уровня глюкозы в крови. Во время процесса усвоения сахара в организме вырабатываются особые вещества, приводящие к нарушению обмена веществ внутри глазных тканей.
Повышение внутриглазного давления, плохая микроциркуляция крови и внутриглазной жидкости приводит к постепенному помутнению хрусталика.
Симптомы
Выраженность симптомов диабетической катаракты напрямую зависит от стадии заболевания. На начальной стадии какие-либо признаки могут полностью отсутствовать. С течением времени проявляются следующие симптомы:
- ухудшается способность видеть в темноте, т.е. формируется так называемая «куриная слепота»
- глаза становятся чувствительными к яркому свету;
- нарушается цветовосприятие – цвета кажутся не такими яркими, как обычно;
- развивается близорукость. Даже при диагностированной дальнозоркости пациент может отметить, что стал лучше видеть вблизи;
- иногда «двоится» в глазах, в поле зрения возникают мушки.
Интенсивность проявления симптомов напрямую зависит от того, как себя чувствует больной диабетом, и насколько заболевание мешает ему вести привычный образ жизни.
При появлении этих признаков нужно незамедлительно обращаться за помощью. Скорее всего, катаракта достигла уже 2 стадии, и скоро начнется стремительное снижение остроты и четкости зрения.
Диагностика
Чтобы диагностировать катаракту при диабете, врачи проводят следующие исследования:
- визометрия – определение остроты зрения. Может проводиться с помощью буквенной таблицы или компьютерным способом (тогда процедура будет называться рефрактометрией);
- периметрия – определение широты полей зрения. Для этого необходим специальный аппарат – периметр. С его помощью врач определяет, насколько широкое пространство может захватить один глаз, находящийся в неподвижном состоянии;
- ультразвуковое исследование (УЗИ) структур глазного яблока. Позволяет оценить анатомические особенности глаза, состояние кровотока и сосудистой стенки.
Еще одним стандартным обязательным исследованием при любом глазном заболевании является биомикроскопия. Она проводится с помощью щелевой лампы. Окулист изучает конъюнктиву, роговую и радужную оболочку, стекловидное тело и непосредственно хрусталик.Кроме этого, необходимо изучить глазное дно и состояние зрительного нерва.
Опираясь на полученные данные, офтальмолог устанавливает точный диагноз, степень заболевания и определяется с дальнейшей тактикой лечения.
Лечение диабетической катаракты
Если диагноз катаракта был установлен на ранней стадии, специалист может порекомендовать медикаментозное лечение глазными каплями. Они содержат в себе витаминные комплексы, аминокислоты, антиоксиданты. Капли не могут вылечить помутнение хрусталика и тем самым избавить от катаракты, но они значительно замедляют ход заболевания.
На сегодняшний день самым эффективным методом лечения при диабете 2 типа является хирургическое вмешательство. Его можно применять и при диабете 1 типа, но 2 тип приводит к развитию катаракты гораздо чаще.
Возможность операции исключена на последней стадии диабетической катаракты, при нарушениях кровообращения в глазных тканях и при воспалительных глазных заболеваниях.
Суть операции заключается в удалении помутневшего хрусталика и его замене на искусственную линзу. Метод называется ультразвуковой факоэмульсификацией. С помощью ультразвука хирург производит надрез на передней камере глазного яблока. Под воздействием специальных технологий хрусталик удаляется из глаза, на его место устанавливается заранее подобранная линза. Процедура проводится с использованием местного обезболивания, пациент находится в сознании. Возможен предварительный прием седативных успокаивающих препаратов.
Факоэмульсификация катаракты
Во время проведения операции попутно могут быть устранены и другие проблемы, например, глаукома или астигматизм. Ультразвуковая фотоэмульсификация является бескровным методом, наложение швов не требуется. Около пары суток пациент должен провести в стационаре, под наблюдением врачей. В течение месяца нужно закапывать в глаза капли, это необходимо для профилактики возможных осложнений. Также запрещены интенсивные занятия спортом, поднятие тяжестей.
Профилактика
Катаракту при сахарном диабете можно предотвратить или успешно удерживать на ранней стадии, если соблюдать следующие профилактические меры:
- проходить осмотр у окулиста каждые 6-8 месяцев, осмотр должен проводиться с использованием профессиональных инструментов;
- соблюдать строгий режим питания, предписанный для больных сахарным диабетом. Особая диета, полностью исключающая употребление быстрых углеводов, помогает предотвратить скачки инсулина в крови;
- если врач рекомендовал поддерживающую медикаментозную терапию, например, применение глазных капель, этого плана лечения необходимо придерживаться.
Необходимо укреплять общий иммунитет, включать в рацион продукты, содержащие высокую концентрацию витамина А или ретинола – он очень полезен для зрения.
Автор статьи: Клокова Елизавета Викторовна, специалист для сайта glazalik.ru
Делитесь Вашим опытом и мнением в комментариях.
Источник
При прогрессировании сахарного диабета могут появиться осложнения. Диабетическая катаракта является серьезной проблемой, ведь она провоцирует серьезное ухудшение зрения. При постоянной гипергликемии проблема может возникнуть в относительно раннем возрасте.
Классификация
Офтальмологи могут диагностировать метаболическую или сенильную катаракту. Под метаболическим типом заболевания подразумевают диабетическое поражение глаз, при котором мутнеет хрусталик. Болезнь провоцируется нарушением обменных процессов внутри структуры глаза.
Сенильной катарактой называют старческие изменения: с возрастом сосуды склерозируются и появляются расстройства микроциркуляции в глазах. Этот вид патологии встречается как у диабетиков, так и у пациентов без нарушений углеводного обмена.
Причины развития проблемы
Внутри глазного яблока находится хрусталик. Это стекловидное тело, через которое проходит свет. Благодаря нему лучи попадают на сетчатку глаза и формируют изображение.
При высоком уровне сахара с кровью в глаза поступает лишняя глюкоза, она перерабатывается во фруктозу и усваивается клеточными структурами. Этот процесс сопровождается выработкой промежуточного продукта метаболизма углеводов – сорбита. Данное вещество провоцирует рост внутриклеточного давления и приводит к нарушениям обменных процессов и микроциркуляции. Из-за этого развивается помутнение хрусталика.
Основные причины катаракты:
- увеличение хрупкости сосудов, развитие проблем с кровообращением в глазах;
- нехватка инсулина;
- чрезмерное содержание в крови глюкозы, излишки которой накапливаются в хрусталике.
При инсулинозависимом диабете катаракта развивается значительно быстрее.
Стадии
Развитие катаракты проходит постепенно.
- На первой стадии зрение не меняется, никаких симптомов начавшихся изменений в глазах нет. Выявить патологию можно лишь при проведении комплексного офтальмологического обследования.
- Второй стадией является незрелая катаракта. Она характеризуется появлением проблем со зрением. Патологический процесс затрагивает центральный участок хрусталика, который отвечает за процесс прохождения лучей света.
- Третья стадия характеризуется полным помутнением прозрачного тела. Хрусталик становится серо-молочного цвета, зрение практически полностью блокируется. Остается базовое цветоощущение, а острота зрения падает до 0,1-0,2.
- На четвертой стадии данное осложнение диабета приводит к слепоте: волокна натуральной линзы распадаются.
Определить степень поражения можно, основываясь на жалобах пациента и данных осмотра.
Признаки поражения глаз
Диабетики с 1 и 2 типом заболевания должны знать симптомы катаракты при сахарном диабете. На начальных стадиях пациент может заметить:
- появление пелены на глазах (чаще с данным признаком сталкиваются инсулинозависимые диабетики);
- изменение цветовосприятия: цвета становятся более тусклыми;
- появление искр в глазах;
- двоение изображений;
- появление проблем при работе с маленькими деталями.
Так начинает проявляться катаракта. На более поздних стадиях появляются иные симптомы:
- падение остроты зрения;
- внешние изменения хрусталика (цвет меняется на молочно-серый);
- отсутствие возможности различать изображения и предметы.
Любая зрительная нагрузка при катаракте становится непосильной: пациенту трудно читать, воспринимать информацию с экранов. Люди приходят к офтальмологам с жалобами на помутнение изображения, его затемнение, появление хлопьеобразных пятен.
Диагностика
Наиболее точным методом выявления диабетической катаракты является осмотр офтальмолога и проведение биомикроскопии. Но существует также метод домашней диагностики болезни.
Для выявления помутнений хрусталика нужно взять чистый лист непрозрачной бумаги и сделать в нем 2 прокола иглой. Расстояние между ними – около 2 мм. Через данные отверстия следует посмотреть на равномерно освещенную поверхность каждым глазом. Если проблем нет, то проколы сольются и изображение будет чистым. При наличии пятен есть повод заподозрить, что хрусталик начал мутнеть.
Этот метод не дает точной гарантии, но его можно использовать для самодиагностики между плановыми осмотрами у офтальмолога.
Профилактические меры и терапия на начальной стадии
Диабетики должны знать, что делать для предотвращения катаракты. Ведь последствия данного заболевания ужасны: человек может ослепнуть.
Главной профилактической мерой является регулярное посещение офтальмолога. К врачу необходимо ходить дважды в год. Врач проверит остроту зрения, оценит состояние глазного дна и хрусталика.
На начальных стадиях лечение диабетической катаракты дает неплохие результаты. Пациента направляют в специализированный диабетический медицинский центр или офтальмологическую клинику, специализирующуюся на микрохирургических операциях глаз.
Диабетикам, которые не соглашаются на проведение хирургического вмешательства, могут рекомендовать иной вид терапии. Пациентам назначат капли, которые могут защитить глаза от влияния глюкозы. Назначают «Каталин», «Квинакс», «Катахром». В профилактических целях рекомендуют капать их трижды в день на протяжении месяца.
После завершения курса требуется повторный осмотр у офтальмолога. Как правило, через месяц перерыва врачи рекомендуют еще закапывать глаза на протяжении месяца. Но для некоторых даже пожизненное использование лекарств лучше, чем операция.
Но следует понимать, что капли не избавят от катаракты. Они просто замедляют развитие заболевания. Со временем большинство сталкивается с тем, что хирургическая операция все же необходима.
Этапы лечения
При диагностировании диабетической катаракты наблюдать пациента должен офтальмолог и эндокринолог. Важно компенсировать диабет и стабилизировать состояние пациента. Для этих целей необходимо:
- нормализовать процесс обмена веществ;
- подобрать правильную диету;
- минимизировать содержание глюкозы в крови с помощью назначения адекватной инсулинотерапии или подбора сахаропонижающих препаратов;
- добавить посильную физическую нагрузку.
Это позволит добиться более эффективной компенсации диабета. При улучшении состояния можно приступать непосредственно к лечению осложнений. Операцию рекомендуют делать на ранних стадиях патологии, до начала прогрессирования воспалительных заболеваний глаз.
Хирургическое вмешательство
Услышав о катаракте, пациенты с нарушениями углеводного обмена начинают переживать, можно ли делать операцию на глаза при сахарном диабете. Оперативное лечение является единственным эффективным методом избавления от катаракты. Но операцию врач назначит лишь при соблюдении ряда условий:
- содержание глюкозы находится в норме, удалось достигнуть компенсации диабета;
- потеря зрения не превышает 50%;
- у пациента нет хронических заболеваний, которые помешают послеопреационной реабилитации больных.
Многие советуют не затягивать с операцией, ведь при прогрессировании заболевания состояние может резко ухудшиться. У диабетиков начинается ретинопатия, приводящая к полной слепоте. А при наличии противопоказаний врач откажется делать операцию.
Не будут менять хрусталик при:
- некомпенсированном диабете;
- последних стадиях заболевания, когда зрение полностью утеряно;
- нарушениях кровообращения в глазу и образовании рубцов на сетчатке;
- появлении сосудов на радужке глаза;
- воспалительных глазных заболеваниях.
Если состояние позволяет, то выбирают вид факоэмульсификации:
- лазерный;
- ультразвуковой.
Проводится операция следующим образом.
- В хрусталике делают 2 прокола и через них дробят катаракту лазером или ультразвуком.
- С помощью специального оборудования отсасывают оставшиеся части хрусталика.
- Через проколы в глаз вводят искусственный хрусталик.
При использовании данных методов удаления и замены биологической линзы глаза ни сосуды, ни ткани не травмируются, наложение швов не требуется. Операция проводится амбулаторно, стационарное наблюдение не требуется. Благодаря этому восстановление проходит быстро. Зрение возвращается за 1-2 дня.
При диагностировании диабетической катаракты лучше сразу соглашаться на операцию. На начальных стадиях врач может рекомендовать использовать капли, но они не лечат заболевание, а временно приостанавливают его прогрессирование.
Комментарий эксперта:
