Когда найдут средство от диабета 1 типа
Ññûëêà íà íîâîñòü: https://www.mk.ru/science/article/2013/07/03/878571-novaya-vaktsina-zastavlyaet-organizm-diabetikov-vyirabatyivat-insulin-samostoyatelno.html
Ñîáñòâåííî ñàìà íîâîñòü.
Øïðèöû â óéäóò â ïðîøëîå – íîâàÿ ÄÍÊ-âàêöèíà áûëà óñïåøíî èñïûòàíà íà ÷åëîâåêå
Áëàãîäàðÿ ðàçðàáîòêå íîâîãî ìåòîäà ëå÷åíèÿ ëþäè, êîòîðûå ñòðàäàþò îò ñàõàðíîãî äèàáåòà ïåðâîãî òèïà, â ñêîðîì âðåìåíè ñìîãóò çàáûòü î øïðèöàõ è ïîñòîÿííûõ èíúåêöèÿõ èíñóëèíà.  íàñòîÿùåå âðåìÿ äîêòîð Ëîóðåíñ Øòåéíìàí èç Ñòýíôîðäñêîãî óíèâåðñèòåòà ñîîáùèë, ÷òî íîâûé ìåòîä ëå÷åíèÿ ñàõàðíîãî äèàáåòà ïåðâîãî òèïà áûë óñïåøíî èñïûòàí íà ÷åëîâåêå è ìîæåò íàéòè øèðîêîå ïðèìåíåíèå ïðè ëå÷åíèè äàííîé áîëåçíè â îáîçðèìîì áóäóùåì.
äèàáåò äèàáåò ïåðâîãî òèïà èíñóëèí ëîóðåíñ øòåéíìàí âàêöèíà lawrence steinman íåâðîëîãèÿ
Ëîóðåíñ Øòåéíìàí (Lawrence Steinman), M.D./Stanford University
Òàê íàçûâàåìàÿ «ðåâåðñèðîâàííàÿ âàêöèíà» ðàáîòàåò ïóòåì ïîäàâëåíèÿ èììóííîé ñèñòåìû íà óðîâíå ÄÍÊ, ÷òî â ñâîþ î÷åðåäü ñòèìóëèðóåò ïðîèçâîäñòâî èíñóëèíà. Ðàçðàáîòêà Ñòýíôîðäñêîãî óíèâåðñèòåòà ìîæåò ñòàòü ïåðâîé ÄÍÊ-âàêöèíîé â ìèðå, êîòîðóþ ìîæíî áóäåò ïðèìåíÿòü äëÿ ëå÷åíèÿ ëþäåé.
«Äàííàÿ âàêöèíà èñïîëüçóåò ñîâåðøåííî äðóãîé ïîäõîä. Îíà áëîêèðóåò ñïåöèôè÷åñêèé îòâåò èììóííîé ñèñòåìû, à íå ñîçäàåò ñïåöèôè÷åñêèå èììóííûå ðåàêöèè, êàê îáû÷íûå âàêöèíû ïðîòèâ ãðèïïà èëè ïîëèîìèåëèòà», ãîâîðèò Ëîóðåíñ Øòåéíìàí.
Âàêöèíà áûëà ïðîòåñòèðîâàíà íà ãðóïïå èç 80 äîáðîâîëüöåâ. Èññëåäîâàíèÿ ïðîâîäèëèñü íà ïðîòÿæåíèè äâóõ ëåò è ïîêàçàëè, ÷òî ó ïàöèåíòîâ, êîòîðûå ïîëó÷èëè ëå÷åíèå ïî íîâîé ìåòîäèêå, íàáëþäàëîñü ñíèæåíèå àêòèâíîñòè êëåòîê, ðàçðóøàþùèõ èíñóëèí â èììóííîé ñèñòåìå. Ïðè ýòîì íèêàêèõ ïîáî÷íûõ ïîñëåäñòâèé ïîñëå ïðèåìà âàêöèíû çàôèêñèðîâàíî íå áûëî.
Êàê ÿñíî èç íàçâàíèÿ, òåðàïåâòè÷åñêàÿ âàêöèíà ïðåäíàçíà÷åíà íå äëÿ ïðîôèëàêòèêè áîëåçíè, à äëÿ ëå÷åíèÿ óæå èìåþùåãîñÿ çàáîëåâàíèÿ.
Ó÷åíûå, îïðåäåëèâ êàêèå èìåííî ðàçíîâèäíîñòè ëåéêîöèòîâ, ãëàâíûõ «âîèíîâ» èììóííîé ñèñòåìû, àòàêóþò ïîäæåëóäî÷íîþ æåëåçó, ñîçäàëè ïðåïàðàò, êîòîðûé ñíèæàåò â êðîâè êîëè÷åñòâî èìåííî ýòèõ êëåòîê, íå âëèÿÿ íà îñòàëüíûå êîìïîíåíòû èììóíèòåòà.
Ó÷àñòíèêè èñïûòàíèé îäèí ðàç â íåäåëþ íà ïðîòÿæåíèè 3-õ ìåñÿöåâ ïîëó÷àëè èíúåêöèè íîâîé âàêöèíû. Ïàðàëëåëüíî èì ïðîäîëæàëè ââîäèòü èíñóëèí.
 êîíòðîëüíîé ãðóïïå áîëüíûå íà ôîíå èíúåêöèé èíñóëèíà ïîëó÷àëè âìåñòî âàêöèíû ïðåïàðàò ïëàöåáî.
Ñîçäàòåëè âàêöèíû ñîîáùàþò, ÷òî â ýêñïåðèìåíòàëüíîé ãðóïïå, ïîëó÷àâøåé íîâûé ïðåïàðàò, íàáëþäàëîñü çíà÷èòåëüíîå óëó÷øåíèå ðàáîòû áåòà-êëåòîê, êîòîðûå ïîñòåïåííî âîññòàíàâëèâàëè ñïîñîáíîñòü âûðàáàòûâàòü èíñóëèí.
«Ìû áëèçêè ê âîïëîùåíèþ â æèçíü ìå÷òû ëþáîãî âðà÷à-èììóíîëîãà: ìû íàó÷èëèñü âûáîðî÷íî «âûêëþ÷àòü» äåôåêòíûé êîìïîíåíò èììóííîé ñèñòåìû, íå âëèÿÿ íà åå ðàáîòó â öåëîì», êîììåíòèðóåò îäèí èç ñîàâòîðîâ ýòîãî îòêðûòèÿ ïðîôåññîð Ëîóðåíñ Øòåéíìýí (Lawrence Steinman).
Äèàáåò 1-ãî òèïà ñ÷èòàåòñÿ áîëåå òÿæåëûì çàáîëåâàíèåì, ÷åì åãî «ñîáðàò» äèàáåò 2-ãî òèïà.
Ñàìî ñëîâî äèàáåò – ïðîèçâîäíîå ãðå÷åñêîãî ñëîâà «äèàáàéíî», ÷òî çíà÷èò «ïðîõîæó ÷åðåç ÷òî-íèáóäü, ñêâîçü», «ïðîòåêàþ». Àíòè÷íûé âðà÷ Àðåòåóñ Êàïïàäîêèéñêèé (30 90 ã. í. ý.) íàáëþäàë ó ïàöèåíòîâ ïîëèóðèþ, êîòîðóþ ñâÿçûâàë ñ òåì, ÷òî æèäêîñòè, ïîñòóïàþùèå â îðãàíèçì, ïðîòåêàþò ÷åðåç íåãî è âûäåëÿþòñÿ â íåèçìåí¸ííîì âèäå.  1600 ã. í. ý. ê ñëîâó äèàáåò äîáàâèëè mellitus (îò ëàò. mel ì¸ä) äëÿ îáîçíà÷åíèÿ äèàáåòà ñî ñëàäêèì âêóñîì ìî÷è ñàõàðíîãî äèàáåòà.
Ñèíäðîì íåñàõàðíîãî äèàáåòà áûë èçâåñòåí åù¸ â ãëóáîêîé äðåâíîñòè, íî äî XVII âåêà ðàçëè÷èé ìåæäó ñàõàðíûì è íåñàõàðíûì äèàáåòîì íå çíàëè.  XIX íà÷àëå XX âåêà ïîÿâèëèñü îáñòîÿòåëüíûå ðàáîòû ïî íåñàõàðíîìó äèàáåòó, óñòàíîâëåíà ñâÿçü ñèíäðîìà ñ ïàòîëîãèåé öåíòðàëüíîé íåðâíîé ñèñòåìû è çàäíåé äîëè ãèïîôèçà.  êëèíè÷åñêèõ îïèñàíèÿõ ïîä òåðìèíîì «äèàáåò» ÷àùå ïîäðàçóìåâàþò æàæäó è ìî÷åèçíóðåíèå (ñàõàðíûé è íåñàõàðíûé äèàáåò), îäíàêî, åñòü è «ïðîõîæó ñêâîçü» ôîñôàò-äèàáåò, ïî÷å÷íûé äèàáåò (îáóñëîâëåííûé íèçêèì ïîðîãîì äëÿ ãëþêîçû, íå ñîïðîâîæäàåòñÿ ìî÷åèçíóðåíèåì) è òàê äàëåå.
Íåïîñðåäñòâåííî ñàõàðíûé äèàáåò ïåðâîãî òèïà çàáîëåâàíèå, îñíîâíûì äèàãíîñòè÷åñêèì ïðèçíàêîì êîòîðîãî ÿâëÿåòñÿ õðîíè÷åñêàÿ ãèïåðãëèêåìèÿ ïîâûøåííûé óðîâåíü ñàõàðà â êðîâè, ïîëèóðèÿ, êàê ñëåäñòâèå ýòîãî æàæäà; ïîòåðÿ âåñà; ÷ðåçìåðíûé àïïåòèò, ëèáî îòñóòñòâèå òàêîâîãî; ïëîõîå ñàìî÷óâñòâèå. Ñàõàðíûé äèàáåò âîçíèêàåò ïðè ðàçëè÷íûõ çàáîëåâàíèÿõ, âåäóùèõ ê ñíèæåíèþ ñèíòåçà è ñåêðåöèè èíñóëèíà. Ðîëü íàñëåäñòâåííîãî ôàêòîðà èññëåäóåòñÿ.
Äèàáåò 1 òèïà ìîæåò ðàçâèòüñÿ â ëþáîì âîçðàñòå, îäíàêî íàèáîëåå ÷àñòî çàáîëåâàþò ëèöà ìîëîäîãî âîçðàñòà (äåòè, ïîäðîñòêè, âçðîñëûå ëþäè ìîëîæå 30 ëåò).  îñíîâå ïàòîãåíåòè÷åñêîãî ìåõàíèçìà ðàçâèòèÿ äèàáåòà 1 òèïà ëåæèò íåäîñòàòî÷íîñòü âûðàáîòêè èíñóëèíà ýíäîêðèííûìè êëåòêàìè (-êëåòêè îñòðîâêîâ Ëàíãåðãàíñà ïîäæåëóäî÷íîé æåëåçû), âûçâàííîå èõ ðàçðóøåíèåì ïîä âëèÿíèåì òåõ èëè èíûõ ïàòîãåííûõ ôàêòîðîâ (âèðóñíàÿ èíôåêöèÿ, ñòðåññ, àóòîèììóííûå çàáîëåâàíèÿ è äðóãèå).
Äèàáåò 1 òèïà ñîñòàâëÿåò 1015% âñåõ ñëó÷àåâ äèàáåòà, ÷àùå ðàçâèâàåòñÿ â äåòñêîì èëè ïîäðîñòêîâîì ïåðèîäå. Îñíîâíûì ìåòîäîì ëå÷åíèÿ ÿâëÿþòñÿ èíúåêöèè èíñóëèíà, íîðìàëèçóþùèå îáìåí âåùåñòâ ïàöèåíòà.  îòñóòñòâèå ëå÷åíèÿ äèàáåò 1 òèïà áûñòðî ïðîãðåññèðóåò è ïðèâîäèò ê âîçíèêíîâåíèþ òÿæ¸ëûõ îñëîæíåíèé, òàêèõ êàê êåòîàöèäîç è äèàáåòè÷åñêàÿ êîìà, çàêàí÷èâàþùèåñÿ ñìåðòüþ áîëüíîãî.
à òåïåðü êðàòêîå äîáàâëåíèå. ß ñàì áîëåþ äèàáåòîì 16 ëåò. äëÿ ìåíÿ â æèçíè ýòî ïðèíåñëî ìíîãî ïðîáëåì, õîòÿ áûëà â ýòîì è ïîëüçà. Áåç ýòîé áîëåçíè ÿ áû íå ñòàë òåì, êòî ÿ åñòü. ÿ áû íå íàó÷èëñÿ òàêîìó ñàìîêîíòðîëþ, íå ïîâçðîñëåë áû ðàíüøå ñâåðñòíèêîâ… äà ìíîãî ÷åãî. Íîÿ ìîëþñü, ÷òîáû ôàðìàöåâòû, êîòîðûå äåëàþò íà ýòîé áåäå îãðîìíûå ñîñòîÿíèÿ íå çàãóáèëè ýòî äåëî. âñåì áîëüíûì æåëàþ äîæèòü äî ÷óäåñíîãî ìîìåíòà, êîãäà ýòà áîëåçíü îòñòóïèò. âñåì ïå÷åíåê ðåáÿò))
Источник
Сахарный диабет первого типа, который обычно развивается у детей и подростков, является хроническим заболеванием. Последние два года в Израиле и других странах ведутся интенсивные исследования этого заболевания, результаты которых заставляют ученых полностью пересмотреть традиционный подход к лечению сахарного диабета.
Считается, что сахарный диабет первого типа является аутоиммунным заболеванием, при котором происходит разрушение бета-клеток поджелудочной железы, ответственных за выработку инсулина — гормона, с помощью которого сахар (глюкоза) проникает в клетки организма. При разрушении бета-клеток количество выделяемого инсулина уменьшается и уровень сахара в крови повышается, что приводит к поражению кровеносных сосудов и другим пагубным последствиям для организма.
Несмотря на долгие годы исследований, ученые пока что не могут объяснить, почему организм разрушает собственные бета-клетки. Одна из теорий гласит, что причиной является вирусное заражение, при котором на молекулярном уровне вирусы похожи на бета-клетки, таким образом защитная реакция организма может быть ошибочно направлена на данный вид клеток. Согласно другой теории, причиной аутоиммунной атаки организма является излишняя стерильность, в которой растут дети, что приводит к повышенной чувствительности иммунной системы к собственным бета-клеткам поджелудочной железы.

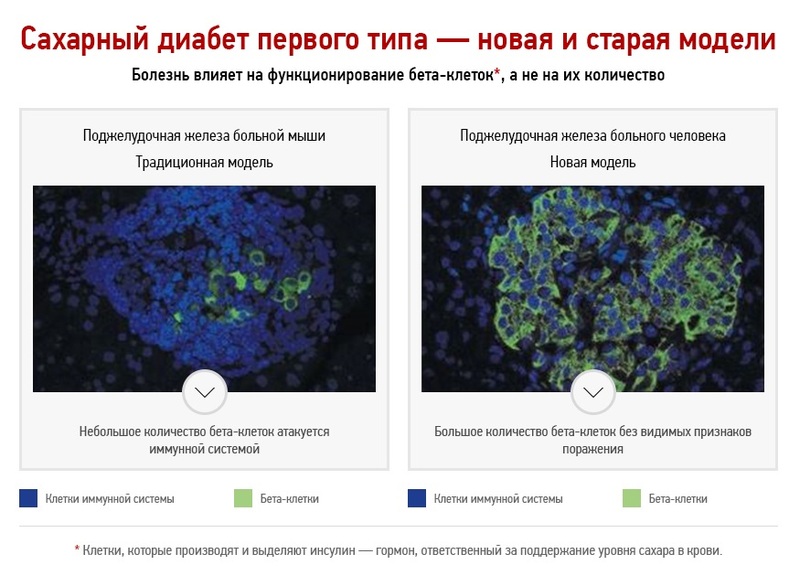
Классическая модель развития сахарного диабета первого типа
Принятая на сегодня теория развития сахарного диабета первого типа гласит, что первая стадия заболевания продолжается от нескольких месяцев до нескольких лет, в течение которых происходит постепенное разрушение бета-клеток поджелудочной железы. Заболевание не диагностируется на начальной стадии, потому что оставшиеся клетки начинают выделять больше инсулина, чтобы скомпенсировать его недостаток в крови. Сахарный диабет первого типа диагностируется, когда остается только 10 % бета-клеток, уже не способных выделять достаточно инсулина для поддержания требуемого уровня сахара в крови. На этом этапе пациент получает лечение — иньекции инсулина, параллельно с этим происходит полное уничтожение организмом оставшихся бета-клеток. Так как разрушение бета-клеток является необратимым процессом, пациент вынужден получать лечение на протяжении всей жизни.
Данная модель на протяжении многих лет оказывала огромное влияние на исследование сахарного диабета первого типа. Основным предположением было то, что на момент диагностики у пациента практически не остается бета-клеток поджелудочной железы. Старая модель основывалась на исследованиях, проведенных на одном виде мышей, развивающих болезнь, похожую на сахарный диабет первого типа у людей, а также на наблюдениях онкологических пациентов, у которых была удалена часть поджелудочной железы.
Новые исследования
В последние два года, благодаря значительным логическим усилиям, ученые получили возможность изучать десятки образцов тканей поджелудочной железы пациентов, страдающих сахарным диабетом первого типа, которые умерли незадолго после диагностики заболевания. Речь идет о редких и трагических случаях, когда пациенты (в основном дети) погибали при несчастных случаях, а семьи соглашались пожертвовать их органы для исследований.
Анализ образцов ткани этих пациентов показал неожиданные результаты. Оказалось, что в тканях поджелудочной железы имеется большое количество бета-клеток без видимых признаков поражения со стороны иммунной системы, а их количество значительно выше, чем 10 % здоровых клеток (согласно классической модели). Таким образом, ученые пришли к выводу, что на этапе диагностики сахарного диабета у человека имеется большое количество незатронутых иммунной системой бета-клеток.
Данное открытие проливает свет на известный в медицине эффект при начале лечения сахарного диабета первого типа с помощью инсулина, при котором в течение первых месяцев происходит временное «выздоровление», когда бета-клетки начинают вырабатывать инсулин в достаточном количестве. Классическая модель не может объяснить, каким образом такое небольшое количество бета-клеток выделяет достаточно инсулина. Новое исследование утверждает, что происходит функциональное поражение клеток, и при «разгрузке» с помощью инъекций инсулина их функции временно восстанавливаются, что было бы невозможно, если бы клетки были разрушены.
Важно отметить, что в организме происходит аутоиммунная реакция, направленная на разрушение бета-клеток поджелудочной железы. Однако, согласно новым исследованиям, происходит не уничтожение бета-клеток, а нарушение их функционирования, поэтому можно надеяться, что поражение такого рода может быть обратимым.
Какие последствия будет иметь данное открытие?
Теперь, когда известно, что на момент диагностики сахарного диабета первого типа имеется достаточно бета-клеток, пациент должен получать лекарства, нейтрализующие иммунную систему с целью предотвращения нарушения функционирования этих клеток. Разработка таких лекарств уже ведется. Другим направлением будут лекарства, которые смогут вернуть способность вырабатывать инсулин пораженным клеткам или обеспечить достаточную выработку инсулина оставшимися клетками. Ученые пока что далеки от создания подобных препаратов, но главное, что результаты последних исследований показали верный путь для лечения этого заболевания.
![]() 11148 просмотров
11148 просмотров
Источник
Что, если вместо ежедневных инъекций инсулина или ношения инсулиновых помп, просто делать 1 укол каждые несколько месяцев?
На сегодняшний день для большинства людей с сахарным диабетом эта информация звучит как фантастика. Но, к большому счастью для человечества, это правда, и новая терапия действительно может обратить вспять диабет 1 типа для вас и ваших животных!
Это можно сравнить с тем, как Троянский конь вступает в здоровые клетки поджелудочной железы.
В нашем случае Троянским конем выступает коллаген, белок, который организм уже вырабатывает для наращивания мышц, костей, кожи и кровеносных сосудов.
Препарат коллагена, смешанный с клетками поджелудочной железы, разработанный исследователями Университета Пердью в сотрудничестве с Медицинской школой Университета Индианы, является первой минимально инвазивной терапией, которая успешно устраняет диабет 1 типа в течение 24 часов и поддерживает независимость от инсулина в течение по крайней мере 90 дней. Клинические исследования на животных уже были проведены.
Следующим шагом является плотное клиническое исследование на собаках с естественным диабетом 1 типа, которое будет проводиться в сотрудничестве с Колледжем ветеринарной медицины. Необходимо учесть все различия между животными и людьми, сначала начав лечение с собак. Таким образом, собаки будут информировать нас о том, насколько хорошо лечение может работать на людях.

Люди с диабетом делятся своими историями
«Делая уколы инсулина моей собаке два раза в день, я должен постоянно думать о том, где я нахожусь и когда мне нужно быть дома. Это сильно влияет на мою работу и личную жизнь », – говорит Ян Гетц, владелец собаки-диабетика по имени Лекси. «Не делать эти уколы означало бы свободу».
Диабет 1 типа поражает приблизительно одного из каждых 100 домашних животных в мире, включая собак и кошек, и приблизительно 425 миллионов детей и взрослых.
Дэвид Тейлор, житель Индианы, боролся с диабетом 1 типа почти 50 лет. Он рассказывает:
«Мой диагноз диабета 1 типа был моим 18-тилетним подарком, и с момента первой инъекции инсулина управление диабетом стало моей« второй постоянной работой», – сказал Тейлор. «Методы лечения значительно улучшились за 50 лет, но они все еще не позволяют пациенту расслабиться. Получение инъекций 1 раз каждые несколько месяцев вернуло бы мне почти нормальную жизнь, которой я не имел, будучи молодым, – и я мог бы уйти с этой постоянной работы по лечению диабета ».
Что придумали ученые?
Поскольку сахарный диабет у собак происходит аналогично как у людей, лечение до сих пор было в основном одинаковым: обоим нужно контролировать уровень глюкозы в крови в течение дня и вводить инъекции инсулина после еды.
К сожалению, 20 лет исследований и клинических испытаний не дали эффективной терапии трансплантации островков поджелудочной железы, по следующим причинам:
- требуется несколько доноров
- существующий метод доставки островков через воротную вену печени слишком инвазивен и неприятен
- иммунная система человека имеет тенденцию разрушать больший процент пересаженных островков.
Исследователи решили просто изменить способ упаковки островков – во-первых, в растворе, содержащем коллаген, а во-вторых, в виде инъекции через кожу, а не через печень, спасая пациентов от неприятной процедуры.
«Традиционно мы пересаживаем островки поджелудочной железы в печень животного и никогда не делаем это подкожно, в значительной степени потому, что кожа не имеет кровотока, который есть в печени для транспортировки инсулина, выделяемого островками. И в коже много иммунных клеток, поэтому вероятность отторжения высока », – сказал Рагху Мирмира, профессор педиатрии и медицины и директор Центра исследований диабета при Медицинской школе Университета Индианы.
Ученые устранили необходимость пересадки островков в печень, тщательно смешав островки поджелудочной железы мыши, предоставленные лабораторией Мирмиры, с раствором коллагена. После инъекции под кожу раствор затвердевает, организм распознает коллаген и снабжает им кровоток для обмена инсулина и глюкозы.
Это минимально инвазивный метод и вам не нужно идти в операционную. Это так же просто, как сделать обычный укол инсулина.
Исследователи проверили влияние терапии между мышами – близнецами и не близнецами, чтобы проверить расхождения. Первоначальные исследования показали, что если донор мыши был близнецом по отношению к реципиенту, мышь с диабетом могла бы прожить не менее 90 дней без необходимости повторного укола. Если это не близнецы, у мыши были нормальные уровни сахара в крови в течение по крайней мере 40 дней. Почти все пересаженные островки поджелудочной железы выжили в любом сценарии, устраняя необходимость в нескольких донорах для компенсации клеток, убитых иммунной системой.
По мере того, как они переходят к тестированию состава на собаках с естественным диабетом, исследователи будут изучать возможность пересадки островков или стволовых клеток от свиньи, запрограммированных на производство инсулина, в надежде, что любой из этих методов еще больше увеличит доступность доноров.
Терапия трансплантации островков также может иметь положительное значение для лучшего лечения тяжелого панкреатита.
Состав коллагена – запатентованная технология. Это исследование также было поддержано Исследовательским центром Национального научного фонда (DGE-1333468); экспериментальной и технико-экономической программой Медицинского центра при диабете и метаболических заболеваниях при Университете Индианы (P30DK097512); и щедрыми пожертвованиями от Семейного фонда Маккинли.
Не отчаивайтесь и не унывайте, сахарный диабет – это не приговор! Это всего лишь немного другой образ жизни!
Источник
В то время как основным препаратом, используемым для лечения диабета первого типа, является инсулин, страдающие диабетом типа 2 имеют более широкий выбор лекарств. Это объясняется необходимостью воздействия на несколько причин заболевания. Читайте о новых типах уже одобренных лекарств для лечения диабета и тех, которые находятся на этапе разработки и испытаний
Лекарства
В последние несколько лет были одобрены несколько новых лекарств для лечения диабета. Это как пероральные, так и инъекционные препараты.
Новые пероральные препараты
Исключая Steglatro, который содержит только одно действующее вещество, все новые пероральные препараты комбинированные и включают две субстанции, каждая из которых влияет на течение гипергликемии самостоятельно.
Сигудо Лонг
Сигудо Лонг
Сигудо Лонг выпускается в виде 24-часовой таблетки пролонгированного действия и был одобрен в 2014 году. Сигудо сочетает в себе метформин и дипаглифлозин. Метформин повышает чувствительность тканей к инсулину, а дапаглифлозин блокирует часть глюкозы от повторного проникновения в кровь через почки, – организм выводит избыточный сахар с мочой.
Синджарди
Синджарди (Синьярди)
Синджарди был одобрен для использования в 2015 году. Он объединяет препараты метформин и эмпаглифлозин. Эмпаглифлозин действует аналогично дапаглифлозину.
Гликсамби
Гликсамби
Таблетки Гликсамби были одобрены для использования в 2015 году. Препарат сочетает в себе линаглиптин и эмпаглифлозин. Линаглиптин, блокируя определенные ферменты, ингибирует высвобождение глюкагона, что увеличивает секрецию инсулина. Кроме того, он замедляет процесс пищеварения, что тормозит всасывание глюкозы в кровь.
Steglujan
Steglujan
Стеглуян (Стеглуджан) был одобрен в конце 2017 года. Он сочетает в себе эртуглифлозин и ситаглиптин. Эртуглифлозин работает по тому же принципу, что и эмпаглифлозин. Ситаглиптин блокирует расщепление определенных гормонов в организме, которые заставляют поджелудочную железу вырабатывать больше инсулина. Как и Гликсамби, он замедляет процесс пищеварения и всасывание глюкозы.
Segluromet
Сеглуромет, был одобрен в конце 2017 года. Он сочетает в себе эртуглифлозин и метформин.
Стеглатро
Стеглатро
Steglatro в форме таблеток был одобрен в конце 2017 года. Это фирменная форма препарата эртуглифлозин. Он работает по тому же механизму, что и эмпаглифлозин, но с менее выраженными побочными эффектами. Как и все комбинированные препараты этого списка, Steglatro используется для лечения диабета 2 типа.
Новые инъекционные препараты
Тресиба
Тресиба
Тресиба был одобрен в 2015 году и является фирменной версией инсулина Degludec. Он используется для лечения диабета 1 и 2 типа. Тресиба – инсулин длительного действия, которое продолжается до 42 часов. Вводится один раз в день.
Басаглар
Басаглар и Туджео
Басаглар и Туджео – две новые формы инсулина гларгин. Применяются в лечении диабета 1 и 2 типа, и оба вводятся один раз в день. Басаглар – препарат пролонгированного действия, который был одобрен в 2015 году. Он похож на другой препарат инсулина гларгина под названием Lantus. Туджео его более концентрированная форма.
Соликва
Соликва
Соликва был одобрен в 2016 году. Используется только для лечения диабета 2 типа и вводится один раз в день. Соликва объединяет инсулин гларгин с ликсисенатидом, агонистом рецептора GLP-1.
Оземпик
Оземпик был одобрен в конце 2017 года. Он используется только для лечения диабета 2 типа и является фирменной версией агониста GLP-1 под названием семаглутид. Вводится один раз в неделю.
Адликсин
Адликсин был одобрен в 2016 году. Он используется только для лечения диабета 2 типа и является фирменной версией агониста GLP-1 под названием ликсисенатид. Вводится один раз в день.
Ризодег
Ризодег был одобрен в 2016 году и предназначен для лечения диабета 1 и 2 типа. Ризодег сочетает в себе инсулин Degludec с инсулином аспарт. Вводится один или два раза в день.
Перспективные разработки
Dance 501
В дополнение к этим лекарствам, в настоящее время разрабатываются несколько принципиально новых препаратов для лечения диабета:
- Oral-Lyn Препарат будет выпускаться в виде быстродействующего орального инсулинового спрея и предназначен для лечения диабета 1 и 2 типов
- Dance 501 Это аэрозольное устройство содержит жидкий инсулин, который предназначен для вдыхания во время еды. Планируется использование для лечения обоих типов диабета.
Вся представленная информация о новых препаратах для лечения диабета носит справочный характер и получена из открытых источников. Следует помнить, что короткая практика применения не дает должного представления о всех побочных эффектах и взаимодействия новых лекарств. Кроме того, новые препараты, как правило значительно дороже широко распространенных. Если вы рассматриваете возможность применения новых лекарств, – посоветуйтесь с врачом.
Будьте здоровы!
Если этот материал был для вас полезен, – ставьте лайк и подписывайтесь на наш канал. Спасибо!
О метформине, как инструменте борьбы со старением читайте здесь
#диабет 2 типа #диабет #инсулин #новые лекарства #лечение диабета
Источник
