Комбинации препаратов при сахарном диабете

Препаратов для снижения уровня сахара в крови очень много, от дешевых таблеток до современных инсулинов в специальных устройствах. Иногда хочется разобраться в назначениях врача. Вдруг есть препарат лучше?
Сахарный диабет
Сахароснижающие препараты никто не принимает просто так. Это важнейший пункт в лечении сахарного диабета, заболевания, которое связано с гипергликемией. У здорового человека уровень сахара в крови достаточно постоянен и не должен выходить за определенные границы независимо от периодов приема пищи или голода. Считается что он может колебаться от 2,5 ммоль/л до 8 ммоль/л.
Раньше, когда лечения сахарного диабета не было, через несколько лет болезни могла развиться кетоацидотическая кома и человек умирал. Сегодня таких случаев все меньше, препараты помогают не повышаться уровню сахара до критических для жизни значений. Перед врачами и пациентами стоит новая задача – отсрочить развитие осложнений и максимально продлить жизнь.
Гипергликемия приводит к развитию атеросклероза, поражению сосудов и нервов, ишемической болезни сердца, нарушению чувствительности конечностей. Может развиться слепота, гангрена, хроническая почечная недостаточность, инфаркт, инсульт. Все эти изменения копятся изо дня в день по причине высокого уровня сахара в крови.
При сахарном диабете 1 типа постепенно гибнут клетки поджелудочной железы, которые вырабатывают инсулин, поэтому лечение одно – регулярное введение инсулина.
При сахарном диабете 2 типа могут использоваться как препараты, так и различные формы инсулина. Обычно введение инсулина на постоянной основе происходит, когда использованы все возможности комбинаций препаратов, а эффекта нет. Именно на постоянной основе, потому что инсулин может вводиться временно для снятия токсического эффекта от гипергликемии.
Только при сахарном диабете 2 типа могут использоваться лекарственные препараты, а не инсулин.
Теперь подробнее о препаратах, кроме инсулина.
Препараты
Цель приема препаратов – удержание уровня глюкозы в определенном коридоре значений. При этом слишком низкий сахар может быть также «вредным», как и высокий. Порог цифровых значений определяет эндокринолог. После начала лечения может быть долгий путь подбора оптимальной терапии, так как результаты оцениваются не на следующий день по показаниям глюкометра, а только через 3 месяца по анализу на гликированный гемоглобин.
Средства, влияющие на инсулинорезистентность
Эта группа увеличивает чувствительность клеток организма к инсулину, клетки организма (мышечные, жировые и др.) начинают активнее захватывать глюкозу из крови.
Бигуаниды. Самым известным препаратом является Метформин (Глюкофаж) и его форма пролонгированного действия (Глюкофаж Лонг). Метформин остается препаратом выбора, несмотря на то, что история его применения насчитывает более 60 лет. Обычно его назначают первым, если нет противопоказаний.
Недостатки:
- длительный прием метформина, может привести к В12-дефицитной анемии, поэтому нужен периодический контроль В12 в крови;
- возможен дискомфорт в желудочно-кишечном тракте.
К преимуществам можно отнести:
- малый риск гипогликемии;
- отсутствие влияния на вес;
- положительный эффект на липидный профиль;
- доступная цена;
- снижение риска диабета при низкой толерантности к глюкозе.
Глитазоны (Тиазолидиндионы). Используются с 1996 года. Пиоглитазон наиболее широко применяющееся действующее вещество из этой группы.
Недостатки:
- отеки конечностей;
- прибавка массы тела;
- снижают минеральную плотность костей и увеличивают риск переломов, больше у женщин;
- медленное начало действия;
- большая стоимость.
Преимущества:
- снижение риска проблем с крупными сосудами;
- низкий риск критического падения уровня сахара;
- нормализация биохимических показателей крови по жирам;
- потенциальный защитный эффект к клеткам поджелудочной железы;
- снижение риска перехода низкой толерантности к глюкозе в сахарный диабет.
Среди недостатков глитазонов имеется прибавка массы тела.
Средства, усиливающие выделение инсулина
Производные сульфонилмочевины (ПСМ):
- Хлорпропамид, Толбутамид («старые» препараты, практически не используются);
- Глибенкламид, Диабетон MB, Амарил (более современные).
Эта группа стимулирует выход инсулина из поджелудочной железы. С одной стороны происходит быстрое снижение уровня глюкозы в крови, с другой – есть риск развития гипогликемии. Доступная цена, возможное положительное влияние на мелкие сосуды делают препарат часто назначаемым, но из отрицательных эффектов можно отметить быстрое привыкание, что может свести на нет эффект от его приема, а также возможное увеличение массы тела.
Средства с инкретиновой активностью
Эти вещества помогают восстановить достаточный синтез инсулина поджелудочной железой в ответ на прием пищи.
Ингибиторы дипептидилпептидазы-4 (ДПП-4):
- Янувия;
- Галвус;
- Онглиза;
- Тражента.
У этих лекарств достаточно высокая цена, а также предполагается влияние на развитие панкреатита, но эти данные еще не подтверждены. Из положительных действий:
- не влияют на вес;
- имеют низкий риск гипогликемии;
- обладают потенциальным защитным эффектом на В-клетки поджелудочной железы.
Удобны готовые комбинированные препараты с метформином:
- Янумет;
- Галвус Мет;
- Комбоглиз Пролонг;
- Випдомет.
Агонисты рецепторов глюкагоноподобного пептида-1 (арГПП-1):
- Баета, Баета Лонг;
- Виктоза, Саксенда;
- Ликсумия;
- Трулисити.
Агонисты рецепторов глюкагоноподобного пептида-1 вводятся в подкожно-жировую клетчатку на животе, бедре или плече один раз в день.
Данные препараты имеют инъекционную форму введения и выпускаются в форме шприц-ручек, но это не инсулин. Лекарство вводится в подкожно-жировую клетчатку на животе, бедре или плече один раз в день, желательно в одно и то же время. Лечение требует определенных навыков использования, условий; нужны расходные материалы (иглы). После использования шприц-ручки иглы нужно снимать и выбрасывать, не все соблюдают эти правила, что может приводить к инфицированию в местах введения, поломке устройства. Еще одна из возможных неприятностей – это падение шприц-ручки и ее выход из строя. По сравнению с таблетированными формами эти препараты имеют внушительный список положительных действий:
- низкий риск избыточного падения уровня глюкозы;
- снижают вес, артериальное давление;
- зафиксировано снижение смертности от сердечно-сосудистых заболеваний;
- возможный защитный эффект в отношении клеток поджелудочной железы.
К недостаткам можно отнести:
- дискомфорт в пищеварительном тракте;
- возможное формирование антител;
- не доказанный риск панкреатита;
- высокая цена.
Средства, блокирующие всасывание глюкозы в кишечнике
Ингибиторы альфа-глюкозидазы. Препарат, представленный на рынке, – Акарбоза. Она блокирует всасывание углеводов из пищеварительного тракта. Несмотря на плюсы в виде:
- низкой вероятности гипогликемии;
- уменьшения риска перехода низкой толерантности к глюкозе в сахарный диабет;
- отсутствия набора веса от препарата.
Его эффективность достаточно низкая, режим приема неудобный – 3 раза в сутки.
Средства, ингибирующие реабсорбцию глюкозы в почках
Глифлозины (Ингибиторы НГЛТ-2):
- Форсига;
- Джардинс;
- Канаглифлозин.
Прием этих препаратов вызывает глюкозурию, то есть выведение глюкозы с мочой, что помогает снизить гипергликемию при сахарном диабете. Кроме этого, теряя с мочой глюкозу, происходит и потеря калорий, так препараты помогают снизить вес. Также их прием имеет низкий риск развития гипогликемии, снижает смертность, уменьшает частоту госпитализаций при хронической сердечной недостаточности. Действие препаратов не зависит от наличия инсулина в крови.
Глифлозины уменьшают частоту госпитализаций при хронической сердечной недостаточности.
Но есть и риски развития:
- инфекции мочеполовых путей;
- недостатка объема циркулирующей крови;
- кетоацидоза.
Цена также достаточно высокая.
Сложный выбор
Определить самый лучший препарат невозможно, все они лишь кирпичики в комплексном подходе. Успех в лечении сахарного диабета во многом зависит от пациента. Для того чтобы получить эффект от приема препаратов не только врач должен подобрать правильную схему и комбинировать препараты, учесть риски со стороны почек, сердца, сопутствующие заболевания. От человека требуется изменить образ жизни, привычки питания, заняться физкультурой, проводить ежедневно мониторинг уровня глюкозы, вести дневник, соблюдать диету. Только вместе можно добиться стабильных цифр глюкозы в крови.
Литература:
- КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ «АЛГОРИТМЫ СПЕЦИАЛИЗИРОВАННОЙ МЕДИЦИНСКОЙ ПОМОЩИ БОЛЬНЫМ САХАРНЫМ ДИАБЕТОМ» Под редакцией И.И. Дедова, М.В. Шестаковой, А.Ю. Майорова, 8-й выпуск
- М.В. Шестакова, О.Ю. Сухарева Глифлозины: особенности сахароснижающего действия и негликемические эффекты нового класса препаратов//Клиническая фармакология и терапия 2016 №2
Источник
Статьи
Опубликовано в журнале:
«CONSILIUM MEDICUM», ТОМ №10, № 9, с. 67-72
Т.В.Никонова
Эндокринологический научный центр Росмедтехнологий, Москва
Сахарный диабет (СД) – одно из наиболее распространенных в мире заболеваний. В силу эпидемического характера распространения, большой частоты развития сосудистых осложнений и высокого уровня смертности в 2006 г. принята резолюция ООН о борьбе с СД. В настоящее время число больных СД в мире превышает 246 млн человек. Около 85-90% составляют больные СД типа 2. СД типа 2 увеличивает риск развития ишемической болезни сердца (ИБС) и инсульта, а также сердечно-сосудистую смертность, которая, по данным ряда исследований, у больных СД типа 2 в 3 раза выше, чем в общей популяции. Удовлетворительное самочувствие пациентов в начале заболевания оттягивает диагностику и начало медикаментозной терапии у многих больных СД типа 2, в связи с чем почти у 1/3 пациентов микро- и макрососудистые осложнения выявляют одновременно с установлением диагноза СД.
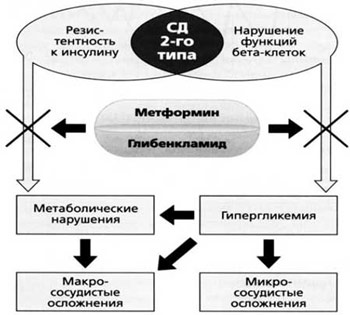
К основным патофизиологическим механизмам развития СД типа 2 относят инсулинорезистентность (ИР) и дисфункцию β-клеток поджелудочной железы. На начальных стадиях заболевания ИР вызывает компенсаторное повышение инкреции инсулина. Однако по мере прогрессирования ИР и развития гипергликемии концентрация инсулина в плазме снижается. При манифестации СД типа 2 инкреция инсулина снижается на 50%, чувствительность к инсулину – на 70% [4]. Развитие ИР тканей предшествует СД и зависит как от генетических факторов, так и от факторов внешней среды. Идентифицировано большое количество мутаций, обусловливающих развитие ИР, однако частота их встречаемости в популяции невелика. Вероятнее всего, чувствительность к инсулину определяется эффектом многих генов [3]. К приобретенным факторам, влияющим на чувствительность к инсулину, относятся возраст, качество питания, физическая активность, ожирение и тип распределения жира. ИР диагностируют практически у 90% пациентов с СД типа 2 [9].
Нарушение секреции инсулина может быть связано с ИР самих β-клеток [28].
При СД типа 2 резистентность к действию инсулина развивается в мышечной, жировой ткани и ткани печени:
- ИР мышечной ткани выражается в снижении поступления глюкозы в миоциты;
- ИР жировой ткани – в отсутствие антилиполитического действия инсулина, накоплении свободных жирных кислот (СЖК) [21];
- ИР ткани печени – в снижении синтеза гликогена и активации гликогенолиза [11].
Таким образом, основным стратегическим направлением лечения СД типа 2 должно быть воздействие на ИР как на основополагающий патофизиологический механизм развития заболевания. При увеличении чувствительности к инсулину снижается нагрузка на инкреторный аппарат поджелудочной железы, нивелируется отрицательное влияние гиперинсулинемии на состояние сердечно-сосудистой системы, а также приводящее к повышению аппетита и увеличению массы тела.
Для медикаментозного лечения ИР при СД типа 2 используют пероральные сахароснижающие препараты группы бигуанидов и тиазолидиндионов (глитазонов).
История применения бигуанидов берет начало со Средних веков, когда для лечения СД применяли содержащий гуанидины экстракт [1]. Химический синтез бигуанидов впервые осуществлен в 1920-х годах, а в практику лечения они вошли в конце 1950-х годов.
Метформин – препарат группы бигуанидов, находящийся на международном фармацевтическом рынке уже более 40 лет. Конец XX столетия можно охарактеризовать как “второе рождение” этого препарата. “Ренессанс” метформина связан с ростом интереса к синдрому ИР, а также с публикацией результатов британского проспективного исследования UKPDS (United Kindom Prospective Diabetes Study) [33]. В этом масштабном и долгосрочном исследовании была показана высокая эффективность применения Глюкофажа (оригинального препарата метформина) при СД. На фоне приема метформина обусловленная СД летальность снизилась на 42%, общая смертность – на 36%, частота развития осложнений – на 32% по сравнению с группой пациентов, находившихся только на диетотерапии. В группах больных, не получавших метформин, эти показатели были значительно хуже [14]. Проведенные в последнее десятилетие многочисленные испытания метформина позволили не только оценить терапевтическую значимость и подтвердить положительное влияние на предотвращение развития сердечно-сосудистых осложнений СД, но и расширили круг показаний к назначению препарата.
Так, обсервационное исследование, проведенное J.Evans и соавт. (2005 г.), позволило предположить, что метформин оказывает протективное действие в отношении некоторых видов рака [15].
В консенсусе АDA/EASD, принятом в 2006 г., метформин рекомендован как препарат первого выбора, который назначается сразу после постановки диагноза СД, параллельно с изменением образа жизни, не ожидая нескольких месяцев, пока изменение образа жизни приведет к улучшению гликемического профиля (рис. 1).
Рис. 1. ADA/EASD-консенсус для СД типа 2 [30].
Метформин показан больным СД типа 2 не только с избыточной, но и с нормальной массой тела. Антигипергликемическое действие метформина обусловлено несколькими механизмами:
- снижением продукции глюкозы печенью (у больных СД типа 2 печень продуцирует глюкозу, по крайней мере в 2 раза больше, чем в норме) за счет подавления глюконеогенеза и гликогенолиза [23, 31];
- повышением синтеза гликогена;
- увеличением чувствительности гепатоцитов к инсулину.
Метформин улучшает утилизацию глюкозы периферическими тканями благодаря повышению активности трансмембранных транспортеров глюкозы GLUT-1, GLUT-3 и GLUT-4. Кроме того, метформин задерживает абсорбцию глюкозы в кишечнике, что способствует снижению пиков постпрандиальной гликемии. Немаловажен анорексигенный эффект препарата, обусловленный его прямым контактом со слизистой оболочкой желудочно-кишечного тракта. К дополнительным благоприятным эффектам этого препарата относят снижение массы тела (преимущественно за счет уменьшения жировой ткани), улучшение липидного профиля и фибринолитической активности крови, что обусловливает кариопротективное действие метформина. Снижая концентрацию свободных жирных кислот (на 10-17%), метформин не только улучшает чувствительность к инсулину, но и способствует восстановлению нарушенной секреции инсулина [1, 10, 24, 33].
Вазопротективные эффекты метформина обусловлены нормализацией цикла сокращение-расслабление артериол, уменьшением проницаемости сосудистой стенки и торможением неоангиогенеза. Механизм активации фибринолиза обусловлен снижением концентрации и активности ингибитора активатора тканевого плазминогена-1 (PAI-1) (рис. 2).
Рис. 2. Динамика изменения фибринолиза на фоне терапии метформином [19].
Метформин обладает и ангиоксидантной активностью, обусловленной торможением клеточных окислительных реакций, в том числе и окислительного гликозилирования белков [27, 30]. Лечение препаратом начинают с дозы 500-850 мг, принимаемых во время ужина. В дальнейшем дозу препарата увеличивают на 500-850 мг каждые 1-2 нед. Оптимальной суточной дозой, при которой наблюдают наиболее близкие к целевым показатели контроля гликемии, считают 2000 мг. Метформин не стимулирует продукцию инсулина β-клетками, поэтому риск развития гипогликемии на фоне его приема практически отсутствует (рис. 3).
Рис. 3. Данные рандомизированного многоцентрового исследования, в кото- ром принял участие 451 больной СД типа 2 – UKPDS: оптимальная дозировка метформина – 2000 мг/сут [17].
При назначении метформина у части пациентов развиваются нежелательные лекарственные реакции (диарея, метеоризм, металлический вкус во рту). Во избежание появления таких симптомов следует постепенно увеличивать дозу препарата, а в некоторых случаях – временно снижать ее. К противопоказаниям к назначению метформина относятся нарушения функции почек (снижение клиренса креатинина ниже 50 мл/мин или повышение концентрации креатинина в крови выше 130-150 мкмоль/л), беременность, лактация, злоупотребление алкоголем, гипоксические состояния любой природы (из-за возможности развития лактатацидоза). Соблюдение правил назначения метформина исключает риск развития лактатацидоза [20].
Недостижение целевых показателей постпрандиальной гликемии на фоне лечения метформином свидетельствует о значительном инкреторном дефекте β-клеток и необходимости назначения комбинированной терапии, в основе которой лежат дополняющие друг друга механизмы действия препаратов. Эффективно применение метформина в комбинации с препаратами сульфонилмочевины (рис. 4).
Рис. 4. Совместные эффекты метформина и глибенкламида.
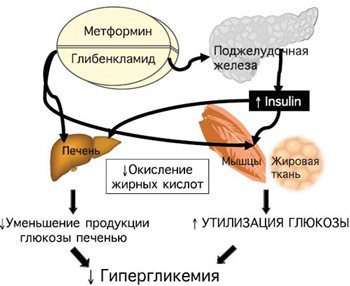
При этом важной целью считают упрощение схемы сахароснижающей терапии. Глюкованс – современный комбинированный препарат, обеспечивающий патогенетический подход к лечению СД типа 2 (рис. 5).
Рис. 5. Влияние Глюкованса на патогенетические механизмы развития СД типа 2.
Глюкованс – сбалансированная комбинация метформина 500 мг и глибенкламида в дозе 2,5 мг или 5 мг в одной таблетке. Это единственный комбинированный препарат, в котором глибенкламид представлен в виде микронизированной формы. Технология производства Глюкованса уникальна: глибенкламид в виде частиц строго определенного размера равномерно распределен в растворимом матриксе метформина [12] (рис. 6).
Рис. 6. Структура Глюкованса.
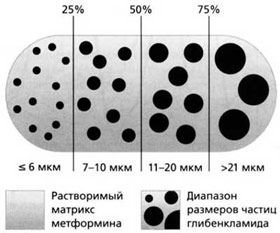
Микронизированные формы глибенкламида характеризуются значительно лучшей биодоступностью, при их использовании пик концентрации активного препарата в плазме крови наступает раньше, чем у немикронизированных форм. При приеме Глюкованса эти особенности позволяют добиться более эффективного контроля концентрации глюкозы в плазме крови после еды и снижения HbA1c по сравнению с монотерапией его компонентами. Микронизированная форма глибенкламида в составе Глюкованса обеспечивает безопасность препарата при высокой эффективности [22]. Препарат оказывает меньшее воздействие на β-клетки, не повышает концентрацию инсулина в плазме крови натощак, и снижает риск гипогликемий (рис. 7).
Рис. 7. Концентрация глибенкламида в плазме крови [12].
Быстрое всасывание глибенкламида согласуется во времени с изменениями постпрандиальной гликемии, поэтому Глюкованс следует принимать во время еды. Эффективность глюкованса сравнивали с таковой современных средств монотерапии в многоцентровых рандомизированных клинических исследованиях с двойным слепым контролем и параллельным участием групп больных. В четырех двойных слепых рандомизированных плацебо-контролируемых многоцентровых исследованиях сравнивали Глюкованс с монотерапией метформином и глибенкламидом [5, 16, 18, 26]. В исследования включали пациентов, страдающих СД типа 2 и не достигающих целевых показателей контроля гликемии, несмотря на диету, физические упражнения, применение метформина или по крайней мере 50% максимальной дозы сульфонилмочевины (в этом исследовании 65% больных ранее получали глибенкламид). В совокупности в этих четырех исследованиях участвовали 2342 больных. Во всех четырех исследованиях наилучшие результаты были достигнуты в группах больных, принимавших Глюкованс. Глюкованс обеспечивал более значительное снижение концентрации HbA1c и глюкозы в плазме крови натощак (рис. 8).
Рис. 8. Эффекты Глюкованса по сравнению с приемом отдельных препаратов [6, 8].
Средние конечные дозы
| Глюкованс®: метформин 764 мг глибенкламид 5 мг |
| Метформин+глибенкламид: метформин 1384 мг глибенкламид 10 мг |
Это преимущество достигалось при меньших средних суточных дозах метформина и глибенкламида, чем при применении этих препаратов по отдельности. В 52-недельном дополнительном исследовании с участием больных, ранее получавших препараты производных сульфонилмочевины, средняя концентрация HbA1c уменьшилась с 9,4 до 7,4% [7]. Кроме того, в этом исследовании получены данные, позволяющие назначать Глюкованс 500/5 мг больным, нуждающимся в высоких дозах препарата, для достижения оптимальных показателей гликемии. В этом исследовании дозу Глюкованса сначала повышали до 4 таблеток в день (суточная доза метформина/глибенкламида – 2000/10 мг или 2000/20 мг). Через 26 нед лечения больным с концентрацией HbA1c более 7% дозу Глюкованса увеличивали до 2000/20 мг (по 500/5 мг 4 раза в день) либо до 2500/20 мг (500/5 мг 3 раза в день плюс 500/2,5 мг 2 раза в день).
Из 188 человек, исходно получавших таблетки 500/2,5 мг, 85 больным потребовался переход на прием таблеток 500/5 мг/сут. В фазе лечения с двойным слепым контролем концентрация HbA1c у этих больных снизилась с 8,4 до 8,2%, а при применении таблеток Глюкованса 500/2,5 мг (до 4 раз в день) средняя концентрация HbA1c уменьшилась еще на 0,3%. Дальнейшее повышение дозы Глюкованса с использованием дозы 500/5 мг сопровождалось дополнительным снижением концентрации HbA1c на 0,5%. Таким образом, при неэффективности дозировки препарата 500/2,5 мг прием Глюкованса в дозе 500/5 мг может помочь достичь оптимальных показателей контроля гликемии.
В нескольких ретроспективных исследованиях оценивали эффекты перевода больных с комбинированного применения метформина и глибенкламида на Глюкованс. В одном из них проанализированы данные о 72 больных, получавших комбинацию метформина и глибенкламида, по крайней мере 6 мес до взятия анализа, а затем получавших Глюкованс в суточных дозах до 2000/20 мг в среднем в течение 196 дней [13].
В результате приема Глюкованса концентрация HbA1c снизилась среди всех больных в среднем на 0,6%, а среди больных, исходно имевших HbA1c>8% – на 1,3%. После перевода больных на Глюкованс средняя суточная доза меформина у них достоверно увеличилась (р=0,02), а доза глибенкламида уменьшилась (р=0,007).
Более высокая эффективность Глюкованса по сравнению с комбинацией метформина и глибенкламида может быть обусловлена лучшей комплаентностью и более быстрым всасыванием глибенкламида в уникальной структуре Глюкованса. Больные СД типа 2 часто принимают одновременно несколько лекарственных препаратов. Комбинация препаратов в одной таблетке упрощает схему пероральной сахароснижающей терапии и обеспечивает хорошее соблюдение больными назначенного лечения.
Основным показанием к назначению Глюкованса остается СД типа 2 у взрослых, при неэффективности предшествующей терапии метформином и (или) глибенкламидом. Противопоказания к назначению Глюкованса складываются из известных противопоказаний к назначению метформина и глибенкламида.
Глюкованс следует принимать во время еды. При неэффективности монотерапии оптимальной дозой метформина (как правило, 2000 мг/сут) больных переводят на Глюкованс (по 1 таблетке 500/2,5 мг/сут), затем дозу препарата повышают. При переводе с комбинированного приема метформина и препарата сульфонилмочевины на Глюкованс начальная суточная доза Глюкованса составляет 1-2 таблетки по 500/2,5 мг с последующей титрацией. При этом начальная доза глибенкламида в Глюковансе не должна превышать ранее применявшейся дозы сульфонилмочевины. Максимальная суточная доза составляет 4 таблетки Глюкованса по 500/5 мг. При переходе с Глюкованса 500/2,5 мг на Глюкованс 500/5 мг последний применяют с дозы, не превышавшей ранее применявшейся дозы глибенкламида, а затем дозу постепенно увеличивают по мере необходимости. Максимальная доза составляет 4 таблетки Глюкованса по 500/5 мг/сут (2000/20 мг).
Таким образом, Глюкованс – современный уникальный препарат, влияющий на два основных патофизиологических звена патогенеза СД типа 2. Это единственный комбинированный препарат, в состав которого входит микронизированная форма глибенкламида. Выбор дозировок позволяет титровать дозы. Глюкованс высокоэффективен в малых дозах, а удобный прием препарата обеспечивает хорошую комплаентность.
ЛИТЕРАТУРА
1. Старостина Е.Г., Древаль А.В. Бигуаниди в лечении сахарного диабета 2 типа. М.: Медпрактика, 2000.
2. Bailey CJ, Turner RC. Metformin. N Engl J Med 1996; 334: 574-9.
3. Barroso I, Gurnell M, Crowley VE et al. Dominant negative mutations in human PPARgamma associated with severe insulin resistance, diabetes mellitus and hypertension. Nature 1999; 402 (6764): 880-3.
4. Beck-Nielsen H, Groop LC. bolic and genetic characterization of prediabetic es. Sequence of events leading to non-insulin-dependent diabetes mellitus. J Clin Invest 1994; 94: 1714-21.
5. Blonde L, Rosenstock J, Mooradian AD et al. Gly-buride/metformin combination product is safe and efficacious in patients with type 2 diabetes failing sulphonylurea therapy. Diab Obes Met 2002; 4 (6): 368-75.
6. Blonde L, Wogen J, Kreilick C, Seymour AA. Greater reductions in A1C in type 2 diabetic patients new to therapy with glyburide/metformin tablets as compared to glyburide co-administered with metformin. Diab Obes Met 2003; 5 (6): 424-31.
7. Blonde L, Rosenstock L, Piper BA, Henry D. Durable Antidiabetic Effect Of Glyburide/Metformin Tabletes As Second-Line Therapy For Tipe 2 Diabetes. Diabetes 50 (Suppl. 2): A106.
8. Blonde L, Wolgen J, Kreilik C, Seymour A. Switching to glyburide/metformin tabletes from co-administrated of glyburide plus metformin is associated with A1c reduction. Diabetes 2003; 52 (Suppl. 1): A442.
9. Bonora E, Kiechl S, Willeit J et al. Prevalence of insulin resistance in bolic disorders: the Bru-neck Study. Diabetes 1998; 47 (10): 1643-9.
10. Davidson MB, Peters AL. An overview of met-formin in the treatment of type 2 diabetes mellitus. Am J Med 1997; 102 (1): 99-110.
11. DeFronzo RA. Lilly lecture 1987. The triumvirate: beta-cell, muscle, liver. A collusion responsible for NIDDM. Diabetes 1988; 37 (6): 667-87.
12. Donahue SR, Turner KC, Patel S. Pharmacokinet-ics and pharmacodynamics of glyburide/metformin tablets (Glucovance) versus equivalent doses of gly-buride and metformin in patients with type 2 diabetes. Clin Pharmacokinet 2002; 41: 1301-9.
13. Duckworth W, Marcelli M, Padden M et al. Improvements in glycemic control in type 2 diabetes patients switched from sulfonylurea coadministered with metformin to glyburide-metformin tablets. J Manag Care Pharm 2003; 9 (3): 256-62.
14. Effect of intensive blood-glucose control with metformin on complications in overweight patients with type 2 diabetes (UKPDS 34). UK Prospective Diabetes Study (UKPDS) Group. Lancet 1998; 352 (9131): 854-65.
15. Evans JM, Donnelly LA, Emslie-Smith AM et al. Metformin and reduced risk of cancer in diabetic patients. BMJ 2005; 330 (7503): 1304-5.
16. Garber AJ, Donovan DSJr, Dandona P et al. Efficacy of glyburide/metformin tablets compared with initial monotherapy in type 2 diabetes. J Clin Endocrinol Met 2003; 88 (8): 3598-604.
17. Garber AJ, Duncan TG, Goodman AM et al. Efficacy of metformin in type II diabetes: results of a double-blind, placebo-controlled, dose-response trial. Am J Med 1997; 103: 491-7.
18. Garber AJ, Larsen J, Schneider SH et al. Simultaneous glyburide/metformin therapy is superior to component monotherapy as an initial pharmacological treatment for type 2 diabetes. Diabetes Obes Met 2002; 4 (3): 201-8.
19. Gregorio F, Ambrosi F, Manfrini S et al. Poorly controlled elderly Type 2 diabetic patients: the effects of increasing sulphonylurea dosages or adding met-formin. Diabet Med 1999; 16: 1016-24.
20. Harris MI. Epidemiologic studies on the patho-genesis of non-insulin-dependent diabetes mellitus (NIDDM). Clin Invest Med 1995; 18 (4): 231-9.
21. Hennes MM, Shrago E, Kissebah AH. Receptor and postreceptor effects of free fatty acids (FFA) on hepa-tocyte insulin dynamics. Int J Obes 1990; 14 (10): 831-41.
22. Howlett H, Porte F, Allavoine T et al. The development of an oral antidiabetic combination tablet: de, evaluation and clinical benefits for patients with type 2 diabetes. Curr Med Res Opin 2003; 19 (3): 218-25.
23. Jeng CY, Sheu WH, Fuh MM et al. Relationship between hepatic glucose production and fasting plasma glucose concentration in patients with NIDDM. Diabetes 1994; 43: 1440-4.
24. Kimmel B, Inzucchi EM. Oral Agents For Type 2 Diabetes: An Up. Clin Diabetes 2005; 23 (2): 64-76.
25. Management of Hyperglycemia in tipe 2 Diabetes: A Consensus algorithm for the Initiation and Agjustment of therapy. Diab Care 2006; 29 (8): 1963-72.
26. Marre M, Howlett H, Lehert P, Allavoine T. Improved glycaemic control with metformin-gliben-clamide combined tablet therapy (Glucovance) in Type 2 diabetic patients inadequately controlled on metformin. Diab Med 2002; 19 (8): 673-80.
27. Nagi DK, Yudkin JS. Effects of metformin on insulin resistance, risk factors for cardiovascular disease, and plasminogen activator inhibitor in NIDDM subjects. A study of two ethnic groups. Diabetes Care 1993; 16 (4): 621-9.
28. Nandi A, Kitamura Y, Kahn CR, Accili D. Mouse models of insulin resistance. Physiol Rev 2004; 84 (2): 623-47.
29. Nathan DM, Buse JB, Davidson MB et al. Management of hyperglycaemia in type 2 diabetes: a consensus algorithm for the initiation and adjustment of therapy. A consensus ement from the American Diabetes Association and the European Association for the Study of Diabetes. Diabetologia 2006; 49 (8): 1711-21.
30. PatanП G, Piro S, Rabuazzo AM et al. Metformin restores insulin secretion altered by chronic exposure to free fatty acids or high glucose: a direct met-formin effect on pancreatic beta-cells. Diabetes 2000; 49 (5): 735-40.
31. Perriello G, Misericordia P, Volpi E et al. Acute antihyperglycemic mechanisms of metformin in NIDDM. Evidence for suppression of lipid oxidation and hepatic glucose production. Diabetes 1994; 43: 920-8.
32. Stratton IM, Adler AI, Neil HA et al. Association of glycaemia with macrovascular and microvascular complications of type 2 diabetes (UKPDS 35): prospective observational study. BMJ 2000; 321 (7258): 405-12.
33. Wiernsperger NF, Bailey CJ. The antihypergly-caemic effect of metformin: therapeutic and cellular mechanisms. Drugs 1999; 58 (Suppl. 1): 31-9.
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)
Источник
