Лечение отслоения сетчатки глаза при сахарном диабете
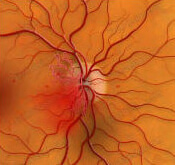
Ретинопатия – это поражение сетчатки глаза. Сетчатка представляет собой внутреннюю оболочку глаза, построенную из нервных клеток. Она «фотографирует» окружающие нас предметы и посылает изображения в головной мозг. Ретинопатия часто развивается при сахарном диабете, такое поражение сетчатки носит название «диабетическая ретинопатия».
Диабетическая ретинопатия сопровождается снижением остроты зрения и может привести к слепоте. Как правило, заболевание прогрессирует медленно: кровеносные сосуды глаза становятся хрупкими, в результате чего происходят кровоизлияния в сетчатку.
При высоком уровне содержания глюкозы в крови ретинопатия прогрессирует. В сетчатке формируются новые сосуды, однако они очень хрупкие и могут разорваться даже во сне. При разрыве сосудов кровь попадает в часть глаза перед сетчаткой, что сопровождается нарушением зрения. Скопление крови приводит к образованию рубцов, которые тянут сетчатку за собой, в результате чего она отслаивается от сосудистой оболочки глаза.
Ретинопатия также может привести к отеку макулы. Макула занимает в сетчатке центральное положение и отвечает за различение мелких деталей предметов. Отек макулы сопровождается значительным ухудшением зрения и может привести к слепоте.
Причины диабетической ретинопатии
Причиной развития диабетической ретинопатии является высокий уровень содержания глюкозы в крови. Это приводит к поражению кровеносных сосудов, в том числе мелких сосудов сетчатки.
При повышенном артериальном давлении течение диабетической ретинопатии ухудшается, и происходит прогрессирующее снижение остроты зрения.
Симптомы диабетической ретинопатии
Как правило, симптомы заболевания появляются только при нарушении зрения – при диабетической ретинопатии тяжелой степени тяжести. Для того чтобы не давать заболеванию прогрессировать и сохранить зрение, пациент должен проходить офтальмологическое обследование каждый год или один раз в два года.
Симптомы и осложнения диабетической ретинопатии:
- Нечеткое или искаженное видение предметов, трудности при чтении
- Мелькание мушек перед глазами
- Частичная или полная потеря зрения, тень или пелена перед глазами
- Боль в глазу.
При наличии одного или нескольких симптомов следует немедленно обратиться к офтальмологу. Нарушения зрения (мушки перед глазами, боль в глазу, нечеткое зрение, потеря зрения) могут быть симптомами тяжелого заболевания глаз.
Диагностика диабетической ретинопатии
Для диагностики диабетической ретинопатии необходимо провести офтальмологическое обследование. Оно позволяет диагностировать диабетическую ретинопатию на ранних этапах, еще до появления нарушений зрения. При низком риске развития заболеваний глаз обследование можно проводить через каждые 2-3 года. Необходимо помнить, что симптомы диабетической ретинопатии появляются только на поздних стадиях заболевания.
Офтальмологическое обследование для пациентов с сахарным диабетом состоит из следующих этапов:
- Проверка остроты зрения. Острота зрения позволяет судить о способности глаза фокусироваться и различать детали предметов, расположенных на разном расстоянии от глаз.
- Офтальмоскопия и осмотр глаз с помощью щелевой лампы. Данные методы исследования позволяют оценить состояние глазного дна и других структур глаза. С их помощью можно выявить помутнение хрусталика, патологию сетчатки и другие нарушения.
- Гониоскопия. Данный метод исследования позволяет получить информацию об оттоке внутриглазной жидкости из глаза через угол передней камеры, который может быть открыт или закрыт. Гониоскопия проводится при подозрении на глаукому. Глаукома – это повреждение зрительного нерва, которое может привести к слепоте.
- Тонометрия. Данный метод исследования позволяет измерить внутриглазное давление. Тонометрия используется для диагностики глаукомы, риск развития которой при сахарном диабете повышен.
Пациентам с нечетким или искаженным видением предметов проводится флюоресцентная ангиография. Указанные симптомы свидетельствует о поражении или отеке сетчатки, а исследование позволяет определить локализацию разорвавшихся сосудов.
Снимки глазного дна позволяют отслеживать изменения сетчатки при диабетической ретинопатии. Сравнивая снимки, сделанные в разное время, офтальмолог может следить за прогрессированием заболевания и контролировать эффективность проводимого лечения.
Ранняя диагностика
- Ранняя диагностика и лечение диабетической ретинопатии позволяют сохранить зрение. Все пациенты с диабетической ретинопатией должны подвергаться скринингу.
- Пациенты старше 10 лет, страдающие сахарным диабетом 1-го типа, должны пройти офтальмологическое обследование через 3-5 лет после постановки диагноза, а затем проходить его ежегодно. При низком риске развития заболеваний глаз обследование можно проводить через каждые 2-3 года.
- Пациенты, страдающие сахарным диабетом 2-го типа, должны пройти офтальмологическое обследование сразу после постановки диагноза, а затем проходить обследование ежегодно. При низком риске развития заболеваний глаз обследование можно проводить через каждые 2-3 года.
- Женщины, страдающие сахарным диабетом 1-го или 2-го типа, должны пройти офтальмологическое обследование до беременности, а затем – в первом триместре беременности. По результатам обследования в первом триместре офтальмолог сделает вывод о необходимости дальнейшего наблюдения.
Примечание: беременные женщины, у которых развился гестационный сахарный диабет, в скрининге не нуждаются. Однако это заболевание повышает риск развития сахарного диабета 2-го типа, который, в свою очередь, повышает риск развития ретинопатии и других заболеваний глаз.
Сахарный диабет также повышает риск развития других заболеваний глаз, в том числе глаукомы и катаракты. Регулярное офтальмологическое обследование позволяет выявить заболевания на ранних стадиях и сохранить зрение.
Профилактика диабетической ретинопатии
Профилактика диабетической ретинопатии – это, прежде всего, поддержание нормального уровня глюкозы и холестерина в крови, артериального давления. Важной мерой также является отказ от курения.
Ранняя диагностика диабетической ретинопатии возможна только в том случае, если пациент проходит офтальмологическое обследование каждый год или один раз в два года. Ранняя диагностика заболевания позволяет сохранить зрение.
Прием розиглитазона (Авандия, Авандамет, Авандарил), который назначают пациентам с сахарным диабетом 2-го типа, повышает риск развития патологии центрального отдела сетчатки – макулы. Будьте внимательный: препарат может вызвать отек макулы.
В каком случае следует обратиться к врачу
При наличии сахарного диабета и одного или нескольких из перечисленных ниже симптомов следует немедленно обратиться к врачу:
- Мелькание мушек перед глазами. Этот симптом может свидетельствовать об отслойке сетчатке – грозном осложнении диабетической ретинопатии.
- Еще одним симптомом отслойки сетчатки является появление тени перед глазами.
- Боль или ощущение распирания в глазу.
- Внезапная частичная или полная потеря зрения может быть симптомом многих заболеваний, в том числе отслойки сетчатки и внутриглазного кровотечения.
Внезапная потеря зрения требует немедленного оказания медицинской помощи.
Лечение диабетической ретинопатии
Если диабетическая ретинопатия не прогрессирует, лечение не требуется, однако пациент должен регулярно посещать офтальмолога.
К методам, позволяющим сохранить зрение при диабетической ретинопатии, относятся хирургическое лечение, лазерная терапия и медикаментозная терапия.
Вылечить диабетическую ретинопатию невозможно, однако лазерная терапия (фотокоагуляция), выполненная на ранних этапах заболевания, позволяет предотвратить потерю зрение. Улучшение зрения также обеспечивает удаление стекловидного тела (витрэктомия). По мере прогрессирования заболевания могут понадобиться повторные вмешательства.
Лазерная терапия (фотокоагуляция) проводится для остановки кровотечения или разрушения патологических сосудов при кровоизлиянии в сетчатку.
- У пациентов с диабетической ретинопатией легкой и средней степени тяжести лазерная терапия отека макулы снижает риск потери зрения на 20%.
- Лазерная фотокоагуляция всей сетчатки проводится в один или два сеанса. Она снижает риск тяжелого кровоизлияния и замедляет прогрессирование пролиферативной ретинопатии, а также на 50% снижает частоту витрэктомии у пациентов с сахарным диабетом 2-го типа и пациентов старше 40 лет с сахарным диабетом 1-го типа и ретинопатией тяжелой степени тяжести.
После проведения лазерной фотокоагуляции может наблюдаться незначительное ухудшение зрения, что связано с повреждением нервных клеток сетчатки. При фотокоагуляции всей сетчатки, как правило, страдает периферическое зрение. Однако ухудшение зрения после этой операции не сопоставимо с потерей зрения, которая наблюдается при отсутствии лечения.
Удаление стекловидного тела (витрэктомия) проводится при кровоизлиянии в стекловидное тело, образовании рубцов или отслойке сетчатки.
В ходе витрэктомии хирург вводит в глаз специальные инструменты, надрезает оболочку стекловидного тела и удаляет его содержимое, после чего проводит фотокоагуляцию сетчатки, разрезает или удаляет рубцы, укрепляет сетчатку в местах отслойки и восстанавливает разрывы сетчатки. В конце операции для замены стекловидного тела и восстановления внутриглазного давления хирург вводит в глаз силиконовое масло или газ.
Витрэктомия позволяет восстановить зрение после отслойки сетчатки и предотвратить дальнейшую отслойку. Наиболее благоприятные результаты наблюдаются при отсутствии отслойки центральной части сетчатки (макулы).
В настоящее время не существует лекарственных средств, которые предотвращают или замедляют прогрессирование диабетической ретинопатии. Однако некоторые препараты позволяют предотвратить или отсрочить развитие осложнений сахарного диабета.
Источник
Диабетическая ретинопатия – неспецифическое сосудистое осложнение сахарного диабета, поражающее сетчатку глаза.
Сахарный диабет

Заболеваемость сахарным диабетом растет. Врачи связывают это с факторами, распространенными в крупных городах: неблагоприятная окружающая среда, избыточный вес, нерациональное питание, ограниченная физическая активность, «сидячий» образ жизни, стрессы, хроническая усталость.>
По расчетам специалистов, количество людей с сахарным диабетом к 2025 году может достигнуть 300 миллионов человек, а это около 5% населения земного шара
В норме клетки поджелудочной железы (бета-клетки) вырабатывают инсулин – гормон, регулирующий уровень глюкозы в крови. При сахарном диабете из-за недостаточной выработки инсулина уровень глюкозы повышается и нарушается обмен веществ
Недостаток инсулина приводит к увеличению невостребованного сахара в крови. В свою очередь, излишний сахар ведет к нарушению обмена жиров и накоплению в крови холестерина, образованию бляшек на стенках сосудов. Просвет сосудов постепенно сужается, это нарушает кровоснабжение прилежащих тканей. >
Диабетическая ретинопатия обычно развивается через 5-10 лет после заболевания сахарным диабетом. При сахарном диабете I типа (инсулинозависимом) диабетическая ретинопатия протекает бурно, достаточно быстро возникает пролиферативная диабетическая ретинопатия. При II типе сахарного диабета (инсулинозависимом) изменения в основном происходят в центральной зоне сетчатки. Возникает диабетическая макулопатия, часто кистозная, что приводит к снижению остроты центрального зрения.
Причины возникновения сахарного диабета:
- Наследственная предрасположенность;
- Избыточный вес;
- Некоторые болезни, в результате которых поражаются бета-клетки, вырабатывающие инсулин. Это болезни поджелудочной железы – панкреатит, рак поджелудочной железы, заболевания других желез внутренней секреции;
- Вирусные инфекции (краснуха, ветряная оспа, эпидемический гепатит и некоторые другие заболевания, включая грипп). Эти инфекции играют роль спускового механизма для людей группы риска;
- Нервный стресс. Людям группы риска следует избегать нервного и эмоционального перенапряжения;
- Возраст. С увеличением возраста на каждые десять лет вероятность заболевания диабетом повышается в два раза.
Помимо постоянного ощущения слабости и усталости, быстрой утомляемости, головокружения и других симптомов, при диабете значительно повышается риск развития катаракты и глаукомы, а также поражение сетчатки. Одним из таких проявлений сахарного диабета и является диабетическая ретинопатия.
Почти в половине случаев диабетическая ретинопатия не диагностируется и обнаруживается только после развившихся осложнений. На сегодняшний день, согласно данным Всероссийской Организации Здравоохранения (ВОЗ), среди пациентов, страдающих сахарным диабетом I типа (срок заболевания 15-20 лет), диабетическая ретинопатия есть у 80-99% пациентов.
Основные симптомы диабетической ретинопатии
- «Затуманивание» зрения;
- Появление «мушек» перед глазами;
- Кровоизлияние в сетчатку и стекловидное тело;
- Ухудшение зрения (этот симптом, как правило, говорит о запущенных стадиях ретинопатии).
Формы диабетической ретинопатии
Фоновая ретинопатия сетчатки
Фоновая ретинопатия сетчатки характеризуется патологическими изменениями происходящими в сетчатке глаза. Вследствие нарушения в области капиллярных сосудов сетчатки происходят небольшие кровоизлияния, отложения продуктов обмена веществ, а также отеки сетчатки. Эта форма заболевания поражает, прежде всего, пожилых «диабетиков» и в перспективе ведет к вялотекущему ухудшению зрения.
Препролиферативная ретинопатия
При этой степени развития заболевания вены сетчатки расширены, извиты и проницаемы. Кровоизлияний в глазном дне возникает больше, они становятся более обширными. Имеется большое количество различных экссудатов, жидкостей, которые выделяются в тканях из мелких кровеносных сосудов.
Пролиферативная ретинопатия
Пролиферативная форма диабетической ретинопатии развивается из фоновой ретинопатии из-за дефицита кислорода в сетчатке. Эта форма заболевания характеризуется образованием новых сосудов, которые прорастают из сетчатки в стекловидное тело и провоцируют в нем кровоизлияния.
Переход из одной формы ретинопатии в другую может произойти в течение нескольких месяцев. Развитие заболевания приводит к последующему отслоению сетчатки. В нашей стране эта форма диабетической ретинопатии является наиболее частой причиной слепоты у трудоспособного населения.
Чем диабетическая ретинопатия опасна для глаз?
Диабетическая ретинопатия находится на втором месте по распространенности среди самых частых причин слепоты.
При сахарном диабете зрение начинать ухудшаться только спустя несколько лет, когда диабетическая ретинопатия переходит из фоновой формы в препролиферативную или пролиферативную.
Причины ухудшения зрении при диабетической ретинопатии:
- кровоизлияния в сетчатку или стекловидное тело;
- макулярный отек или ишемия макулы;
- отслойка сетчатки.
Причины диабетической ретинопатии
- повышенное артериальное давление;
- затяжная гипергликемия;
- злоупотребление алкоголем, курение;
- заболевания почек и печени;
- атеросклероз;
- ожирение;
- беременность.
Также среди основных причин высокие показатели сахара в крови и артериальная гипертензия. Если контролировать эти факторы, можно значительно снизить риск развития заболевания.

Плюхова Ольга Александровна
Зав. отделением лазерной терапии, врач-офтальмохирург высшей категории, кандидат медицинских наук
Часто при наличии первой и второй стадий заболевания человек не замечает проявлений болезни. Признаки патологии начинают доставлять дискомфорт уже на третьей (пролиферативной) стадии ретинопатии. Это сопровождается ухудшением сумеречного зрения, размытостью контуров, искажением очертаний предметов. Пациентам с диабетом I Или II типов минимум раз в полгода необходимо проходить диагностику у офтальмолога.
Диагностика диабетической ретинопатии
Чтобы подтвердить или опровергнуть диагноз «диабетическая ретинопатия», необходимо пройти обследование зрительной системы. В офтальмологической клинике «Эксимер» диагностика проводится при помощи комплекса современного компьютеризированного оборудования и позволяет составить полную картину о зрении пациента. Обследование пациентов с диабетической ретинопатией помимо стандартных исследований включает в себя:
- исследование полей зрения (периметрия) для того, чтобы оценить состояние сетчатки на ее периферии;
- электрофизиологическое исследование определение жизнеспособности нервных клеток сетчатки и зрительного нерва;
- ультразвуковое исследование внутренних структур глаза – А-сканирование, В-сканирование;
- измерение внутриглазного давления (тонометрия);
- исследование глазного дна (офтальмоскопия).
Важно помнить, что люди, у которых диагностирован сахарный диабет, должны как минимум раз в полгода посещать врача-офтальмолога и проходить диагностику зрения. Это необходимо для того, чтобы врач мог вовремя диагностировать развитие глазных осложнений и начать лечение, как можно скорее!
Лечение диабетической ретинопатия
При диабетической ретинопатии выбор метода лечения во многом зависит от стадии заболевания. В настоящее время наиболее эффективным и надежным методом предупреждения прогрессирования диабетической ретинопатии является лазерокоагуляция сетчатки.
Хирургическое вмешательство
Лазерная коагуляция сетчатки выполняется в режиме “одного дня”, которая не требует от пациента пребывания в стационаре. Местная анестезия, используемая в ходе процедуры, исключает болезненные ощущения. Цель и методика проводимого лазерного лечения предусматривает коагуляцию («прижигание») наиболее несостоятельных «протекающих» сосудов сетчатки и, возможно, создание временных путей оттока скопившейся внутрисетчаточной жидкости.
При запущенной диабетической ретинопатии (в пролиферативной стадии) может быть применена витрэктомия, частичное или полное удаление стекловидного тела. В ходе операции его заменяют специальной газовой смесью, благодаря которой создается давление на сетчатку и появляется возможность держать ее в нормальном положении, плотно прилегающей к сосудистой оболочке глаза, – проводится так называемая тампонада. Удаленное стекловидное тело также могут заменить силиконовым маслом или водой с фтором. После этого офтальмохирург проводит лазерную коагуляцию сетчатки.
Медикаментозное лечение
На начальной стадии развития заболевания пациенту могут быть назначены ангиопротекторы – препараты, укрепляющие стенки сосудов. Помимо них в терапию входят витамины B, Р, Е, А, а также прием аскорбиновой кислоты и антиоксидантов.
В процессе лечения пациенту необходимо регулярно измерять уровень сахара в крови, чтобы не допустить длительной гипергликемии.
Источник
