Не заживают болячки при сахарном диабете

Из-за заболевания больные диабетом подвержены частому травмированию кожного покрова. А скачки уровня сахара в крови, проблемы с сосудами существенно ухудшают процесс заживления. О том, почему появляются раны, какими они бывают, а также о методах их лечения читайте далее в нашей статье.
Почему раны при диабете плохо заживают
Для диабетиков характерно медленное заживление ран. Это объясняется последствиями избытка сахара в крови:
- распространенное повреждение сосудистых стенок – утолщение, жесткость, травмирование избытком глюкозы, отложения холестерина;
- повышенная вязкость крови – замедляется кровообращение, образуются тромбы;
- нарушение болевой чувствительности кожи – мелкие травмы остаются незамеченными;
- низкий уровень иммунной защиты.
Особенно сложно проходит восстановление целостности кожи при ранах на ногах. Одно из проявлений длительно повышенного содержания сахара в крови – синдром диабетической стопы. Он характеризуется нарушением притока крови и разрушением нервных волокон. В результате мелкий порез или потертость превращаются в трофическую язву. Слабый иммунитет приводит к быстрому присоединению инфекции и распространению ее вглубь.
Факторами, усугубляющими нарушения заживления, являются:
- пожилой возраст;
- курение, хронический алкоголизм;
- наличие сопутствующих заболеваний сосудов (атеросклероз, облитерирующий эндартериит, варикоз);
- ожирение;
- артериальная гипертензия;
- сердечная и почечная недостаточность.
Рекомендуем прочитать статью о диабетической стопе. Из нее вы узнаете о факторах риска синдрома диабетической стопы, причинах развития патологии, как образуется диабетическая язва, а также о признаках начальной стадии и симптомах прогрессирования.
А здесь подробнее о лечении диабетической стопы.
Чем опасны незаживающие раны
Если раневой дефект не заживает, то формируется язва. При сахарном диабете поражение охватывает не только наружные слои кожи, но и распространяется вглубь мягких тканей, доходя до кости. Инфицированная язва осложняется воспалением костного мозга. Так возникает остеомиелит, трудно поддающийся медикаментозной терапии. Он нередко требует проведения ампутации нижней конечности.
Необходимость ее также бывает и при гангрене, потому что диабетическая язва сопровождается омертвением тканей. Даже при удалении части стопы больные приобретают инвалидность и теряют способность к полноценному передвижению. Высокая ампутация на уровне бедра вызывает полную зависимость от посторонней помощи. В особенно тяжелых случаях гангрена и остеомиелит вызывают заражение крови со смертельным исходом.
Средства для обработки и лечения ран при сахарном диабете
Из-за опасности осложнений категорически запрещается лечить раны самостоятельно. Если на протяжении 3 дней раневой дефект не затянулся, следует обязательно обратиться к подологу или хирургу.
Незаживающих
Чтобы стимулировать заживление, больному рекомендуется:
- максимально уменьшить нагрузку на ногу;
- нормализовать показатели глюкозы – уменьшить количество углеводов в пище, повысить дозу препаратов (только по назначению врача), иногда нужен переход на инсулин или изменение схемы его введения;
- проводить профилактику инфекции при помощи антибиотиков.
Для обработки кожи нельзя использовать спирт, марганцовокислый калий, йод и зеленку. Если появилась небольшая рана, то ее промывают водными растворами фурацилина, Мирамистина, Хлоргексидина или Декаметоксина. Ускорить заживление помогает гель Актовегин, Солкосерил, Ируксол, Пантенол.
Мокнущих
Отделяемое из раны способно существенно замедлить ее заживление. Это объясняется тем, что в образующейся жидкости есть соединения, разрушающие белки, тормозящие деление клеток. Поэтому необходимы препараты с подсушивающим действием.
Оптимальным вариантом являются гемостатические коллагеновые губки, готовые повязки по типу Сорбалгон. Используют присыпку Банеоцин, которая имеет не только впитывающий, но и антибактериальный эффект. Не рекомендуются мази, так как под их пленкой выделения из раны взрастают.
Смотрите на видео обзор повязки Сорбалгон:
Гнойных
Присоединение нагноения крайне опасно для диабетика. В крови повышается уровень сахара, кетоновых тел. Установлено, что наличие всего 1 мл гноя способно разрушить 10 единиц инсулина. Декомпенсация диабета и распространение инфекции угрожает жизни больного. Поэтому гнойные раны лечат обычно в условиях стационара.
Требуется индивидуальный подбор дозы инсулина при диабете 1 типа и добавление его к лечению при 2 типе болезни. Чаще всего внутримышечно назначают антибиотики.
Местное лечение зависит от стадии раневого процесса. Вначале требуется очистить рану от микробов и гнойного отделяемого. Для этого используют:
- ферменты (Трипсин, Химотрипсин);
- сорбенты (Целосорб, Асептисорб);
- впитывающие повязки (Апполо-пак, ТендерВет Актив Кавити);
- растворы для промываний (Риванол, Хлоргексидин).
После появления первых грануляций (новой ткани) применяют мази на водорастворимой основе (Левосин, Ируксол) и гель Куриозин. В дополнение назначается лазерная терапия или облучение кварцевой лампой.
При формировании рубцовой ткани и затягивании дна раны рекомендуются повязки со смесью инсулина, глюкозы и витаминов, Куриозином, Актовегином. Для очищения от разрушенных тканей может использоваться Карипаин.
Народные методы
Их можно применить только в профилактических целях. При наличии открытой раневой поверхности, а особенно при формировании язвы их нанесение может вызвать инфицирование. Фитопрепараты используют для неповрежденной кожи. Настоями из трав рекомендуется ополаскивать стопы после гигиенических процедур. Готовят их из расчета столовая ложка на 400 мл кипятка, настаивать час. Можно выбрать одну траву или взять в равных долях 2-3 растения:
- цветки календулы,
- трава чистотела,
- трава зверобоя,
- трава шалфея,
- лист эвкалипта,
- трава душицы.
Трава чистотела
Профилактика появления ран при сахарном диабете
Чтобы предупредить повреждения кожи, необходимо:
- исключить ходьбу босиком, даже дома;
- запрещается носить босоножки, сандали с открытыми пальцами;
- подобрать ортопедическую обувь или стельки для каждой пары обычной;
- носки и чулки, обувь должны быть из натуральных материалов;
- ежедневно перед сном ноги мыть теплой водой, полностью высушить, смазать детским кремом и тщательно осмотреть на наличие микротравм;
- педикюр нужен необрезной (идеален аппаратный), нельзя самому вырезать мозоли, натоптыши.
Рекомендуем прочитать статью о диабетической коме. Из нее вы узнаете о типах диабетической комы, признаках и симптомах, какой будет сахар, дыхание больного, а также о первой помощи и диагностике диабетических ком.
А здесь подробнее о диабетической нефропатии.
Раны у больного диабетом заживают долго из-за сниженного кровообращения, разрушения нервных волокон. Слабая иммунная защита приводит к инфицированию. При неправильном лечении на месте раны образуется язва. При тяжелом течении болезни она бывает причиной гангрены, остеомиелита, ампутации. Терапия ран у диабетика любого размера и происхождения должна быть проведена только врачом.
Источник
Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Почему диабет часто сопровождается образованием язв на теле, и почему от них так сложно избавиться? По поводу формирования язвы при диабете действительно существует множество вопросов, на которые медицина вполне способна дать пояснения.
Диабет – сложное заболевание, которое проявляется далеко не одним лишь повышением уровня сахара. Нарушается функция многих органов, ухудшается иннервация и трофика кожных покровов. К сожалению, этот процесс плохо поддается лечению, и способен возникать снова на том же месте.
Код по МКБ-10
L97 Язва нижней конечности, не классифицированная в других рубриках
Эпидемиология
Язвы – это наиболее распространенное диабетическое осложнение. С ними связывают около трети госпитализаций пациентов, страдающих диабетом.
Язвы примерно у каждого второго пациента приводят к ампутации конечности (либо пары конечностей).
Согласно статистике, язвенное поражение тканей регистрируется у 80% диабетиков с 15-20-летним стажем заболевания. При этом двое из трех пациентов погибают от гангренозного осложнения.
Около 40% пациентов после операции теряют возможность к передвижению, либо сильно ограничены в передвижении. Примерно в 60% случаев возникают гнойные некротические последствия и на другой конечности, поэтому таким больным приходится ампутировать и другую ногу.
Гангренозные осложнения язвы при диабете встречаются в 40 раз чаще, чем у людей без диабета. У 85% пациентов к ампутации приводит язва стопы.
Причиной развития язвенного поражения при диабете в 4 случаях из пяти становится наружное механическое повреждение.
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12]
Причины язв при диабете
У людей, страдающих сахарным диабетом, главным расстройством считается нарушенный механизм углеводного обмена – как в клетках крови, так и в клеточных структурах всего организма. В некоторых случаях такое нарушение никак себя не проявляет, до тех пор, пока не возникнут либо признаки сахарного диабета, либо другое вторичное заболевание (которое многие и не связывают с диабетом). Такой вторичной патологией может стать инсульт, острый инфаркт, резкое ухудшение зрительной функции, развитие почечной недостаточности. Язвы чаще всего обнаруживаются у больных диабетом 2 типа – скорее всего, в силу того, что такой тип заболевания может долго протекать без каких либо симптомов, в то время, когда обменные процессы в тканях уже нарушены.
Медики указывают и на другую немаловажную причину формирования язв при диабете – это невнимательность пациента и игнорирование советов врачей по изменению питания и образа жизни. К сожалению, немало пациентов продолжают курить и употреблять спиртные напитки, несмотря на требование врача исключить вредные привычки из своей жизни.
Также немалую роль играют и отдельные провоцирующие факторы риска.
[13], [14], [15], [16], [17], [18], [19], [20], [21], [22], [23], [24]
Факторы риска
- Механические травмы кожных покровов (потертости, трещины, ожоги и пр.).
- Варикоз, другие болезни сосудов.
- Ношение некачественной или неудобной обуви.
- Нарушение лимфооттока в конечностях.
- Атеросклеротические изменения в сосудах, гипертония.
- Пролежни, длительное ношение повязок, в том числе и гипсовых.
- Длительное состояние интоксикации, кетоацидоз, болезни печени и почек.
- Несоблюдение рекомендаций доктора по питанию при диабете, наличие вредных привычек.
[25], [26], [27], [28], [29]
Патогенез
Патогенетические характеристики возникновения язв при диабете разнообразны. Суть состоит в следующем: диабет является сложной обменной патологией, которая сопровождается сбоем восприимчивости и выработки инсулина. Диабет 1 типа протекает с нарушением инсулиновой выработки. Для диабета 2 типа такой симптом не характерен, однако нарушается восприимчивость инсулина, что приводит к неправильному его применению организмом.
Инсулин – незаменимый белковый гормон, принимающий непосредственное участие в процессах усвоения и трансформации глюкозы. Если ткани будут воспринимать инсулин неправильно, то начнется череда расстройств – в частности, будет повышаться уровень глюкозы в кровотоке. Это, в свою очередь, влечет за собой развитие нейрососудистых изменений.
Озвученные изменения медики описывают разными терминами. Так, повреждение нейронов при диабете именуют термином «диабетическая нейропатия», а при изменениях в мельчайших сосудах говорят о диабетической ангиопатии. И первая, и вторая патология – это следствие системного сбоя обменных процессов.
В первую очередь нарушения касаются сосудистых стенок, которые становятся тонкими и хрупкими. Капилляры закупориваются, а крупные сосуды постепенно поражаются атеросклерозом. Однако язвы при диабете появляются не у всех пациентов, а в первую очередь, у тех, кто игнорирует лечение, не прислушивается к врачебным рекомендациям и не контролирует показатели глюкозы в крови. Дело в том, что язвы не возникают «на ровном месте»: их появлению должны предшествовать высокий уровень сахара и состояние кетоацидоза.
Формирование язвы в большинстве случаев сочетается с появлением экземы или дерматита. Если не проводить лечение, то язвенный очаг увеличивается в размерах, и даже может перерасти в гангрену.
[30], [31], [32], [33], [34], [35], [36], [37], [38]
Симптомы язв при диабете
Язвы – это одно из частых осложнений диабета, которое развивается, спустя определенный отрезок времени после начала заболевания. Например, при декомпенсированном диабете язвы могут формироваться уже на протяжении года.
Медицинские специалисты определили условную классификацию появления язв – это своего рода стадии болезни, которые характеризуются отдельным набором симптомов:
- Доязвенная стадия, при которой формирование язв уже начинается, однако для пациента это остается малозаметным. Первые признаки начальной стадии могут быть такими:
- понижение рецепторной чувствительности (ухудшается восприимчивость боли, температуры);
- появление едва уловимой боли в области голеностопа, а также ощущение слабого жжения и/или зуда;
- появление незначительных судорог в области голеностопа;
- отечность конечностей (в разной степени);
- изменение цвета кожи, повышенная пигментация, краснота или посинение, появление сосудистого рисунка.
- Стадия начальной клиники – на этом этапе больной уже обращает внимание на первые признаки, однако далеко не во всех случаях считает необходимым обратиться к врачу. Хотя именно на данной стадии лечение сможет привести к максимально положительному прогнозу. Первые признаки второй стадии следующие:
- появление мелких кожных недостатков, эрозий;
- формирование язвочек, тяжело поддающихся заживлению.
- Стадия явных клинических симптомов:
- разрушение верхних слоев кожных покровов, формирование корочек на язвах;
- появление кровянистых выделений, затем – гнойных;
- увеличение размеров язвенных очагов;
- появление других очагов, разных по размерам и глубине поражения.
- Прогрессирующая стадия:
- трансформация мелких трофических язвочек в гнойный инфицированный очаг;
- появление интоксикации (повышается температура, наблюдается лихорадка, боль в голове, слабость);
- усугубление боли в ногах;
- поражение глубоких тканей (вплоть до кости).
- Гангренозная стадия – сопровождается развитием влажной гангрены части конечности.
Как любое повреждение, язва при диабете сопровождается болью, однако на ранней стадии эта боль может быть слабо выраженной, даже практически незаметной. С усугублением процесса симптомы особенно проявляются по ночам: возникают ощущения зуда, судороги, конечности как бы «наливаются».
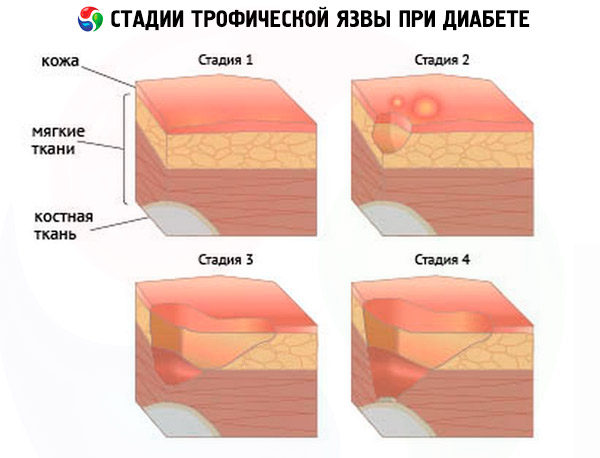
Как выглядят язвы при сахарном диабете?
Вначале на коже могут появляться мелкие ранки, царапины, потертости – в том случае, если формированию язвы при диабете предшествует механическое повреждение. Далее ранки начинают кровоточить и со временем увеличиваются в размерах. При инфицировании ранок развивается наружный инфекционно-воспалительный процесс: выделения становятся гнойными, а ткани вокруг очага отекают и краснеют.
Язвенный очаг разрастается, однако первое время пациент не ощущает боли – это результат нарушенной иннервации в тканях.
Язва при диабете практически не поддается обычному лечению, что также является типичным признаком заболевания.
Формы
Различные виды язв при диабете требуют разных подходов к лечению. Безусловно, любая трофическая язва при диабете возникает в результате поражения мелкой капиллярной сети и нервных волокон, однако каждый отдельный вид обладает собственными особенностями и характеристиками, которые учитываются доктором при определении лечебной схемы. Так, язвы нижних конечностей подразделяются на такие разновидности:
- Капиллярная язва стопы при сахарном диабете развивается вследствие повреждения капиллярной сети. Такой вид патологии диагностируется наиболее часто.
- Венозные язвы голени при сахарном диабете вызываются расстройством функции венозной системы. Как правило, венозные язвы обнаруживаются у пациентов, которые длительно не обращались за медицинской помощью и не проводили лечение диабета, либо проводили его неправильно. В подобной ситуации язва изначально возникает не на стопе или пальце, а поражает область голени, либо становится следствием разрастания некротического процесса.
- Артериальные язвы на ногах при сахарном диабете формируются при закупорке артериального просвета, что нередко случается при нарушении свертываемости крови и атеросклерозе. Такое нарушение вызывает быстрое омертвление тканей, локализованных снизу от пораженного отрезка артерии.
- Пиогенная язва при диабете становится следствием микробного поражения мелких ранок и царапин на коже.
Одни виды язв при диабете обнаруживаются чаще, а другие – реже. Например, наиболее часто диагностируют язвы стопы и голени.
Язва на пятке при диабете тоже встречается достаточно часто, и в подавляющем большинстве случаев формируется при длительно существующих пяточных трещинах, натоптышах, либо после прокола пятки твердым и острым предметом. Иногда у диабетика может развиться язва даже после попадания обычной занозы.
Язва при диабете на пальце возникает при ношении неудобной обуви, при появлении потертостей, волдырей и пр. Такие поражения достаточно трудно лечатся, и часто завершаются операцией по удалению одного или нескольких пальцев.
Язва желудка при сахарном диабете не относится к разряду типичных для заболевания трофических поражений. Это, скорее, сопутствующая патология. Характерные для диабета трофические язвы образуются в зоне с нарушенной иннервацией – как правило, на нижних конечностях. Тем не менее, наличие язвы желудка на фоне диабета требует особенно сложного лечения и соблюдения соответствующей диеты.
Язвы на руках при диабете, так же как и на туловище или голове, формируются крайне редко. Лишь в единичных случаях язва может сформироваться после значительного травматического повреждения – к примеру, после ожога, рваной раны, открытого перелома и пр. Из-за физиологических особенностей сосудистая сеть нижних конечностей более подвержена патологическим изменениям, нежели сосуды рук. Поэтому ноги поражаются в первую очередь. Но – бывают и исключения, и это нужно учитывать при проведении диагностики язвы.
[39], [40], [41], [42], [43], [44]
Осложнения и последствия
Язвы сами по себе являются осложнением диабета, однако раны на коже тоже могут осложняться – особенно часто подобное случается при попадании вторичной инфекции.
К последствиям язвы при диабете можно отнести такие осложнения:
- рожистое воспаление – рожа – микробная кожная инфекция, которая сопровождается выраженной интоксикацией (стрептококковое поражение тканей);
- вторичный воспалительный процесс в лимфоузлах, лимфатических сосудах – свидетельствует о распространении инфекции;
- сепсис (общая интоксикация на фоне развития гангрены).
Степень тяжести осложнений зависит от течения основной патологии, от давности и глубины трофического расстройства, от вида трофического нарушения. Многим пациентам приходится ампутировать часть конечности, либо всю конечность – такое происходит при запущенном болезненном процессе.
В результате самолечения, либо неправильного лечения язвы при диабете нередко возникают и другие проблемы:
- кожные болезни по типу экземы или дерматита;
- повреждение сосуда с дальнейшим кровотечением;
- развитие анаэробной инфекции, столбняк;
- поражение суставов;
- миаз – паразитарное заболевание.
Язвы при диабете требуют серьезного к себе отношения. Любой больной должен отдавать себе отчет в том, что игнорирование рекомендаций врача может привести к пагубным последствиям, к инвалидности и даже к летальному исходу.
[45], [46], [47], [48], [49], [50], [51], [52], [53]
Диагностика язв при диабете
В первую очередь, доктор обращает внимание на жалобы пациента. Если на фоне диабета у человека периодически возникает онемение ног, повышенная утомляемость, отеки, гиперпигментация, то уже можно сделать определенные выводы относительно диагноза.
Обязательно проводится и внешний осмотр больного. Кроме характерных особенностей самой язвы, можно обнаружить деформацию стопы, голеностопа, нейроостеоартропатию. При помощи тестов определяется качество температурной, тактильной, проприоцептивной, болевой, вибрационной чувствительности. Проверяются сухожильные рефлексы.
Во время осмотра обращают внимание также на цвет кожи, отечность, наличие патологии суставов. Особенное внимание уделяют размерам и расположению язвы, характеру выделений, четкости краев, состоянию здоровых кожных покровов.
В обязательном порядке назначаются анализы:
- общий анализ и биохимия крови (указывают на наличие воспаления, позволяют оценить качество свертывающей функции крови);
- общий анализ мочи (указывает на изменение почечной функции);
- исследование уровня глюкозы в крови.
Инструментальная диагностика включает в себя рентгеноконтрастную артериографию, допплеровское исследованиеартериального кровообращения, компьютерную капилляроскопию.
Часто в диагностическую программу включают реолимфовазографию, тепловизионный метод исследования, импедансометрию.
[54], [55], [56], [57], [58], [59], [60]
Дифференциальная диагностика
Дифференциальная диагностика проводится с коллагенозами, заболеваниями крови, профессиональными интоксикациями. Отдельно дифференциации подлежат такие заболевания:
- облитрирующий атеросклероз;
- фагеденическая язва;
- застойные язвы (следствие декомпенсации сердечно-сосудистой системы);
- туберкулезные язвы, сифилитические язвы, лепрозные язвы, лучевые язвы.
Редко у больных обнаруживаются так называемые артифициальные язвы, или искусственные. Их пациент наносит самостоятельно, с целью симуляции – как правило, такие язвы указывают на психическую нестабильность больного.
[61], [62], [63], [64], [65], [66], [67], [68]
Лечение язв при диабете
Местное лечение трофических язв при диабете включает в себя систематическое очищение язвы, обработку кожных покровов возле ранки, регулярные перевязки. Возможность применения мазей согласовывается с лечащим доктором. Подробно о методах лечения язв при диабете читайте в этой статье.
Профилактика
Основное условие профилактики появления язв – это выполнение рекомендаций лечащего врача. Такие рекомендации обязательно озвучивают всем пациентам, страдающим диабетом.
Язвы могут возникать у любого диабетика, если тот не будет уделять должного внимания постоянному контролю уровня сахара в крови. Поэтому профилактика, в первую очередь, заключается в нормализации уровня сахара и в проведении поддерживающей терапии при диабете.
Другие не менее важные советы для предупреждения появления язв:
- Нужно соблюдать тщательную гигиену ног, своевременно и правильно стричь ногти, предупреждать развитие грибковой инфекции.
- Как можно чаще нужно чистить, сушить и проветривать обувь – это важное условие для здоровья ног.
- При выборе обуви и носков следует обращать особое внимание на их качество и соответствие размеру, чтобы избежать появления потертостей, волдырей, натоптышей на стопах.
- Нужно по возможности избегать перегрева и чрезмерного охлаждения ног, а также не переутомлять их.
- Регулярно – например, каждый вечер, желательно проводить осмотр стоп, пальцев, голеностопа. Особенное внимание следует обращать на наличие внешних повреждений, проколов, заноз. При диабете даже такие незначительные травмы способны вызвать формирование язвочек.
[69], [70], [71], [72], [73], [74], [75], [76], [77], [78]
Прогноз
Дальнейший исход заболевания зависит от того, в какой степени будет усугубляться основная патология – сахарный диабет, а также от того, насколько серьезно пациент будет относиться к врачебным рекомендациям. Если у больного диагностирован изолированный невропатический тип язвы, при условии проведения своевременной и адекватной терапии прогноз можно считать относительно благоприятным.
Если диабет протекает тяжело, с нарастающими сосудистыми нарушениями – то в такой ситуации говорить об оптимистичном прогнозе не приходится.
Язвы при диабете сложно поддаются лечению. Но: чем раньше обратить внимание на проблему, чем раньше будет назначена терапия – тем больше вероятности, что состояние пациента нормализуется.
[79], [80], [81], [82], [83]
Источник
