Новое в излечении от диабета
Сахарный диабет – заболевание, приводящее к пожизненным инъекциям инсулина, инвалидности и фатальным осложнениям. Ученые из Приволжского исследовательского медицинского университета (ПИМУ) приступили к разработке принципиально нового метода лечения этого недуга.
Чтобы понять механизм технологии, нужно сказать о том, как работает поджелудочная железа, отчего возникает диабет. В этом органе есть так называемые бета-клетки, объединенные в островки, которые автоматически продуцируют инсулин в ответ на повышение уровня глюкозы в крови. При ряде аутоиммунных или хронических болезней общая их масса снижается, появляются функциональные нарушения в виде недостаточной выработки инсулина. Результат – повышение уровня глюкозы в сыворотке крови.
– Это инсулинопотребный сахарный диабет. Он возникает, если число островков уменьшилось на 80 процентов, – рассказывает заведующий кафедрой факультетской хирургии и трансплантологии, главный внештатный трансплантолог минздрава Нижегородской области Владимир Загайнов.
Ученый подчеркивает, что метод лечения диабета только один – трансплантация поджелудочной железы. Потребность в этой операции в России удовлетворяется на тысячные доли процента, что связано с дефицитом донорских органов. Во всех остальных случаях речь идет о компенсации заболевания с помощью инсулина. Однако даже пересадка сопряжена с необходимостью иммуносупрессивной терапии, чтобы организм пациента не отторгал донорский орган. А у нее есть свои минусы, особенно в отдаленном периоде.
Главная идея проекта – пересадка не всей поджелудочной железы, а только островков, состоящих из тех самых бета-клеток.
– Островки будут выделяться из донорской железы специальным способом. Даже если целая железа не годится для трансплантации, из нее можно попытаться выделить островки и пересадить их, – поясняет Владимир Загайнов.
В мире эту идею пытаются реализовать разными способами и с разной степенью успешности. Введение островков от донора требует все той же небезопасной иммуносупрессивной терапии. В ПИМУ ученые разрабатывают вариант пересадки клеток, заключенных в специальные пористые капсулы. В теории клетки приживаются и начинают вырабатывать инсулин. Человек излечивается от диабета. А поры капсулы достаточно малы, чтобы предотвратить атаку иммунных клеток организма, поэтому никакой иммуносупрессивной терапии не требуется. Важно, что речь идет о малоинвазивных операциях, а не о сложной трансплантации. Возможных вариантов несколько: введение в брюшную полость путем пункции либо введение в печень по воротной вене.
Первые эксперименты ученых из НИИ экспериментальной онкологии и биомедицинских технологий ПИМУ вместе с Институтом металлоорганической химии РАН оказались успешными.
– В отдаленной перспективе планируем проработать выращивание бета-клеток из стволовых, – говорит Владимир Загайнов. – Параллельно вместе с коллегами из Национального медицинского исследовательского центра трансплантологии и искусственных органов имени Шумакова занимаемся легитимизацией технологии. Раньше в России за это никто не брался, поэтому трансплантация островков бета-клеток поджелудочной пока не вошла в список разрешенных, хотя в мире это уже существует. Надеемся, что в ближайшее время вопрос будет решен.
Планируем проработать выращивание бета-клеток из стволовых
В 2022 году проект, выполняемый по госзаданию Минздрава России, завершится. Можно будет испытывать метод на животных, а затем заниматься регистрацией. На мой вопрос, когда лечение будет доступно российским пациентам, профессор Загайнов ответил кратко:
– Деклараций в жизни хватает, давайте заниматься делом.
Комментарий
Ольга Занозина, доктор медицинских наук, заведующая отделением эндокринологии Нижегородской областной больницы имени Семашко:
– Наряду с совершенствованием самих инсулинов, способов их введения в организм пациента, улучшением терапевтического обучения больных сахарным диабетом развивается и другое направление – трансплантационные технологии, позволяющие вводить бета-клетки островков поджелудочной железы, которые вырабатывают инсулин, в организм больного человека.
Положительный эффект достигается при виртуозном заборе, хранении и введении островковых клеток больному человеку. При успешном результате – почти полный контроль за гликемией, отсутствие гипогликемий и потребности в экзогенном инсулине. Вся эта работа требует ювелирного мастерства.
Источник
Сахарный диабет – широко распространенное хроническое заболевание во всем мире. Недостаточный контроль уровня глюкозы в крови может приводить к серьезным осложнениям, снижению качества жизни. Исследователи постоянно ищут новые способы лечения диабета. каждый год в клиническую практику выходят новые препараты и инновационные технологии. В этой статье представлен обзор последних открытий и разработок в области лечения сахарного диабета 2020 года.
Открытие нового соединения инсулина может улучшить терапию
По словам исследователей, открытие нового соединения инсулина может улучшить доставку инсулина людям с инсулинозависимой формой диабета.
Исследовательская группа разработала новую форму человеческого инсулина под названием гликоинсулин. Исследователи говорят, что гликоинсулин может предотвратить образование фибрилл (комков инсулина) и улучшить доставку инсулина людям, которые полагаются на инфузионные препараты.
Хотя инсулиновые помпы – более удобная форма доставки инсулина, они не лишены своих недостатков. Распространенная проблема, с которой сталкиваются люди, снабженные помпой, – это «засоры» в линии доставки инсулина. Фибриллы, образование которых исследователи намеревались предотвратить, являются одной из причин закупорки инсулиновой помпы. Это блокирует нормальную доставку инсулина и может привести к потенциально опасной недостаточной дозировке.
Теперь ученые надеются упростить процесс производства гликоинсулина, чтобы это соединение могло быть дополнительно исследовано в более крупных клинических исследованиях.
Этот недавно разработанный тип инсулина может не только значительно улучшить жизнь людей, которые полагаются на инсулиновую помпу, но также может значительно сократить объем медицинских отходов.
В настоящее время инфузионные наборы следует заменять каждые 24-72 часа, чтобы предотвратить образование фибрилл.
Результаты нового исследования были опубликованы в журнале Journal of the American Chemical Society.
Очистка поврежденных клеток из тела помогает излечить кровеносные сосуды у пациентов с диабетом
Исследования, опубликованные в Experimental Physiology, показывают, что активация одной из систем утилизации отходов организма, называемой аутофагией, помогает излечить кровеносные сосуды диабетиков.
Сосудистые осложнения являются основными факторами риска заболеваемости и смертности у больных диабетом. Эти осложнения делятся на микрососудистые (повреждение мелких кровеносных сосудов) и макрососудистые (повреждение более крупных кровеносных сосудов).
Микрососудистые осложнения включают повреждение мелких сосудов определенных областей, которое может привести к слепоте, почечной недостаточности, импотенции и диабетической стопе.
Аутофагия – это способ очищения поврежденных клеток организмом с целью регенерации новых, более здоровых клеток. Сообщалось, что нарушенная аутофагия связана с диабетом 2 типа, но исследователи не были уверены, почему.
Новое исследование впервые продемонстрировало защитную роль стимуляции аутофагии в сосудистой дисфункции диабета 2 типа. Для проведения исследования ученые использовали мышей, которые имеют сходные черты с диабетом типа 2 человека, и измерили диаметр мелких артерий, что свидетельствует о том, насколько артерии здоровы.
Первый автор исследования сказал:
«Мы рады этим результатам, потому что наше исследование предполагает, что нацеливание на аутофагию может быть потенциальной мишенью для лечения сосудистых проблем у пациентов с диабетом 2 типа».
Испытывается новый метод лечения сахарного диабета
Adocia, французская компания, начнет клиническое исследование I фазы для тестирования нового способа лечения диабета, которое основано на действии двух гормонов, снижающих уровень сахара в крови.
Исследователи проверят безопасность и переносимость лечения инсулином BioChaperone Pramlintide для контроля уровня сахара в крови после еды у пациентов с диабетом 1 типа. Adocia ожидает, что ее технология может помочь пациентам контролировать уровень сахара в крови после еды, используя комбинацию двух гормонов, инсулина и прамлинтида.
В исследовании с участием 24 пациентов сравнивается действие инсулина BioChaperone Pramlintide Insulin либо с инъекцией инсулина Eli Lilly Humalog, либо с двумя отдельными инъекциями инсулина Eli Lilly Humulin и препарата AstraZeneca pramlintida Symlin. В ходе исследования участникам будут случайным образом назначать одну из трех процедур перед приемом пищи и сравнивать результаты.
У людей без диабета уровень сахара в крови регулируется набором гормонов, включая инсулин и прамлинтид. Прамлинтид, в отличие от инсулина, снижает уровень сахара в крови после еды, заставляя нас чувствовать себя сытыми, замедляя перемещение пищи из желудка в кишечник и уменьшая количество сахара, вырабатываемое печенью.
Совместное использование двух гормонов может быть эффективным средством регулирования уровня глюкозы в крови.
Adocia использует два гормона вместе с технологией BioChaperone, чтобы максимизировать их терапевтический эффект. В технологии используются биополимеры, которые образуют молекулярные комплексы с инсулином и прамлинтидом. Это увеличивает их растворимость, защищает их от ферментативного разложения и увеличивает время их действия.
В результате лечение может действовать быстрее и с большей эффективностью при более низких дозах. Кроме того, сочетание инсулина и прамлатида уменьшит количество ежедневных инъекций, необходимых для доставки обоих препаратов вместе.
Более дешевый инсулин столь же безопасен и эффективен, как и дорогой
Пациенты с диабетом 2 типа, которых лечили препаратами-аналогами инсулина нового поколения, не имели существенно лучших результатов, чем пациенты, лечившиеся менее дорогостоящим человеческим инсулином, согласно новому исследованию, опубликованному в Journal of the American Medical Association.
Ученые сравнили новые и более старые типы инсулина в большой и разнообразной популяции пациентов с диабетом типа 2, которым недавно был назначен инсулин. Исследование проводилось в реальных условиях с уникальными подробными данными о возможных смешанных факторах и долгосрочных результатах.
Было обнаружено, что для пациентов с сахарным диабетом 2 типа в обычной практике использование более дорогих аналогов инсулина не приводит к лучшей безопасности или лучшему контролю уровня сахара в крови по сравнению с НПХ инсулином. По мнению ученых, это говорит о том, что многим людям, страдающим диабетом 2 типа, следует подумать о том, чтобы начинать с НПХ инсулина, а не с аналогов инсулина.
Для многих диабетиков лечение диабета 2 типа обычно начинается с модификации образа жизни и применения метформина, который снижает количество сахара в крови. Однако до 25% больных сахарным диабетом в конечном итоге нуждаются в дополнительных инъекциях инсулина для контроля уровня сахара в крови.
Как и человеческий инсулин, аналоги инсулина длительного действия можно назначать в виде ежедневных или дважды в день инъекций, чтобы обеспечить предсказуемый уровень сахара в крови в течение дня. В клинических испытаниях аналоги инсулина незначительно снижали риск ночной гипогликемии или низкого уровня сахара в крови во время сна по сравнению с человеческим инсулином.
Однако аналоги инсулина намного дороже человеческого НПХ инсулина. Как показывает практика, стоимость препаратов напрямую влияет на результаты для пациентов с диабетом. Чтобы сравнить аналоги инсулина с инсулином НПХ, ученые наблюдали за новыми потребителями инсулина с диабетом 2 типа в среднем 1,7 года. В течение этого времени они осматривали посещения отделения неотложной помощи или госпитализации, связанные с тяжелой гипогликемией, а также изменениями в контроле уровня сахара в крови (гемоглобин A1c).
Ученые обнаружили, что аналоги инсулина не были связаны с уменьшенным риском посещений отделения неотложной помощи или госпитализаций по поводу тяжелой гипогликемии, а также не контролировали уровни гемоглобина A1c лучше, чем инсулин НПХ.
Авторы отметили, что некоторые люди, страдающие диабетом 2 типа, могут найти потенциальные преимущества аналогов инсулина достойными дополнительных затрат, однако, согласно их данным, это не всегда оправдано.
FDA одобрило первый препарат «Спасение» для экстренного лечения гипогликемии
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США одобряет новый безыгольный метод помощи людям во время эпизода опасно низкого уровня сахара в крови.
Новая формула, называемая Баксими, содержит глюкагон и дается в виде вдыхаемого через нос порошка. Раньше людей, страдающих тяжелым эпизодом гипогликемии, нужно было лечить инъекцией глюкагона, которую сначала нужно было смешать в несколько этапов. Баксими может упростить этот процесс, который может быть критическим во время эпизода, отмечают специалисты.
Эксперты отмечают, что очень часто диабетик может страдать из-за гипогликемии – это означает, что другу, члену семьи или другому свидетелю необходимо вводить инъекционный глюкагон, а обучение друзей и семьи пациентов тому, как вводить препарат внутримышечно, что может стать настоящим ограничением. Наличие более простой возможности введения глюкагона, по мнению эксперта, меняет все.
Тяжелая гипогликемия возникает, когда уровень сахара в крови пациента падает до уровня, когда он или она теряет сознание или страдает от других симптомов, которые требуют помощи другого человека для лечения. Как правило, тяжелая гипогликемия возникает у людей с диабетом которые используют лечение инсулином.
Баксими будет поставляться в одноразовом дозаторе, легко вводимом для доставки содержащего глюкагон порошка в нос. Препарат “повышает уровень сахара в крови в организме, стимулируя печень выделять накопленную глюкозу в кровоток”, говорится в заявлении FDA.
Утверждение было основано на результатах двух исследований с участием 83 и 70 взрослых с диабетом. Аналогичные результаты были получены в исследовании с участием 48 детей с диабетом 1 типа, добавил FDA.
Баксими, сделанные Eli Lilly and Co., имеют некоторые ограничения, он не должен использоваться людьми с редким заболеванием, известным как феохромоцитома, опухоль надпочечника, или людьми с опухолью поджелудочной железы, известной как инсулинома.
Люди с известной аллергией на глюкагон не должны принимать Баксими, а также люди, которые сидели на диете в течение длительного периода, или люди с хроническими формами гипогликемии. Побочные эффекты Baqsimi были подобны таковым у введенного глюкагона.
Проконсультируйтесь со специалистом для подбора подходящей вам терапии сахарного диабета и соблюдайте все предписания вашего врача.
Автор: Василиса Кузнецова
Навигация по записям
Источник
Сахарный диабет первого типа, который обычно развивается у детей и подростков, является хроническим заболеванием. Последние два года в Израиле и других странах ведутся интенсивные исследования этого заболевания, результаты которых заставляют ученых полностью пересмотреть традиционный подход к лечению сахарного диабета.
Считается, что сахарный диабет первого типа является аутоиммунным заболеванием, при котором происходит разрушение бета-клеток поджелудочной железы, ответственных за выработку инсулина — гормона, с помощью которого сахар (глюкоза) проникает в клетки организма. При разрушении бета-клеток количество выделяемого инсулина уменьшается и уровень сахара в крови повышается, что приводит к поражению кровеносных сосудов и другим пагубным последствиям для организма.
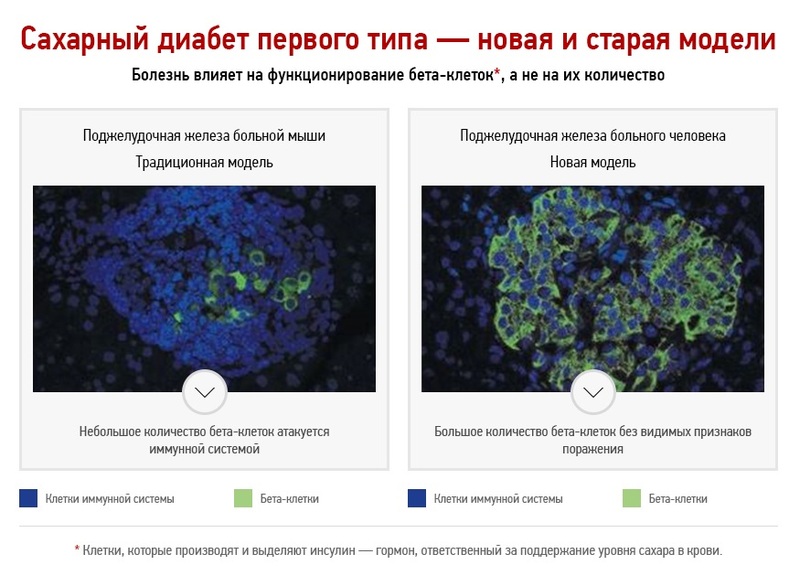
Несмотря на долгие годы исследований, ученые пока что не могут объяснить, почему организм разрушает собственные бета-клетки. Одна из теорий гласит, что причиной является вирусное заражение, при котором на молекулярном уровне вирусы похожи на бета-клетки, таким образом защитная реакция организма может быть ошибочно направлена на данный вид клеток. Согласно другой теории, причиной аутоиммунной атаки организма является излишняя стерильность, в которой растут дети, что приводит к повышенной чувствительности иммунной системы к собственным бета-клеткам поджелудочной железы.

Классическая модель развития сахарного диабета первого типа
Принятая на сегодня теория развития сахарного диабета первого типа гласит, что первая стадия заболевания продолжается от нескольких месяцев до нескольких лет, в течение которых происходит постепенное разрушение бета-клеток поджелудочной железы. Заболевание не диагностируется на начальной стадии, потому что оставшиеся клетки начинают выделять больше инсулина, чтобы скомпенсировать его недостаток в крови. Сахарный диабет первого типа диагностируется, когда остается только 10 % бета-клеток, уже не способных выделять достаточно инсулина для поддержания требуемого уровня сахара в крови. На этом этапе пациент получает лечение — иньекции инсулина, параллельно с этим происходит полное уничтожение организмом оставшихся бета-клеток. Так как разрушение бета-клеток является необратимым процессом, пациент вынужден получать лечение на протяжении всей жизни.
Данная модель на протяжении многих лет оказывала огромное влияние на исследование сахарного диабета первого типа. Основным предположением было то, что на момент диагностики у пациента практически не остается бета-клеток поджелудочной железы. Старая модель основывалась на исследованиях, проведенных на одном виде мышей, развивающих болезнь, похожую на сахарный диабет первого типа у людей, а также на наблюдениях онкологических пациентов, у которых была удалена часть поджелудочной железы.
Новые исследования
В последние два года, благодаря значительным логическим усилиям, ученые получили возможность изучать десятки образцов тканей поджелудочной железы пациентов, страдающих сахарным диабетом первого типа, которые умерли незадолго после диагностики заболевания. Речь идет о редких и трагических случаях, когда пациенты (в основном дети) погибали при несчастных случаях, а семьи соглашались пожертвовать их органы для исследований.
Анализ образцов ткани этих пациентов показал неожиданные результаты. Оказалось, что в тканях поджелудочной железы имеется большое количество бета-клеток без видимых признаков поражения со стороны иммунной системы, а их количество значительно выше, чем 10 % здоровых клеток (согласно классической модели). Таким образом, ученые пришли к выводу, что на этапе диагностики сахарного диабета у человека имеется большое количество незатронутых иммунной системой бета-клеток.
Данное открытие проливает свет на известный в медицине эффект при начале лечения сахарного диабета первого типа с помощью инсулина, при котором в течение первых месяцев происходит временное «выздоровление», когда бета-клетки начинают вырабатывать инсулин в достаточном количестве. Классическая модель не может объяснить, каким образом такое небольшое количество бета-клеток выделяет достаточно инсулина. Новое исследование утверждает, что происходит функциональное поражение клеток, и при «разгрузке» с помощью инъекций инсулина их функции временно восстанавливаются, что было бы невозможно, если бы клетки были разрушены.
Важно отметить, что в организме происходит аутоиммунная реакция, направленная на разрушение бета-клеток поджелудочной железы. Однако, согласно новым исследованиям, происходит не уничтожение бета-клеток, а нарушение их функционирования, поэтому можно надеяться, что поражение такого рода может быть обратимым.
Какие последствия будет иметь данное открытие?
Теперь, когда известно, что на момент диагностики сахарного диабета первого типа имеется достаточно бета-клеток, пациент должен получать лекарства, нейтрализующие иммунную систему с целью предотвращения нарушения функционирования этих клеток. Разработка таких лекарств уже ведется. Другим направлением будут лекарства, которые смогут вернуть способность вырабатывать инсулин пораженным клеткам или обеспечить достаточную выработку инсулина оставшимися клетками. Ученые пока что далеки от создания подобных препаратов, но главное, что результаты последних исследований показали верный путь для лечения этого заболевания.
![]() 11656 просмотров
11656 просмотров
Источник
