Новости в излечении при сахарном диабете
Сахарный диабет – заболевание, приводящее к пожизненным инъекциям инсулина, инвалидности и фатальным осложнениям. Ученые из Приволжского исследовательского медицинского университета (ПИМУ) приступили к разработке принципиально нового метода лечения этого недуга.
Чтобы понять механизм технологии, нужно сказать о том, как работает поджелудочная железа, отчего возникает диабет. В этом органе есть так называемые бета-клетки, объединенные в островки, которые автоматически продуцируют инсулин в ответ на повышение уровня глюкозы в крови. При ряде аутоиммунных или хронических болезней общая их масса снижается, появляются функциональные нарушения в виде недостаточной выработки инсулина. Результат – повышение уровня глюкозы в сыворотке крови.
– Это инсулинопотребный сахарный диабет. Он возникает, если число островков уменьшилось на 80 процентов, – рассказывает заведующий кафедрой факультетской хирургии и трансплантологии, главный внештатный трансплантолог минздрава Нижегородской области Владимир Загайнов.
Ученый подчеркивает, что метод лечения диабета только один – трансплантация поджелудочной железы. Потребность в этой операции в России удовлетворяется на тысячные доли процента, что связано с дефицитом донорских органов. Во всех остальных случаях речь идет о компенсации заболевания с помощью инсулина. Однако даже пересадка сопряжена с необходимостью иммуносупрессивной терапии, чтобы организм пациента не отторгал донорский орган. А у нее есть свои минусы, особенно в отдаленном периоде.
Главная идея проекта – пересадка не всей поджелудочной железы, а только островков, состоящих из тех самых бета-клеток.
– Островки будут выделяться из донорской железы специальным способом. Даже если целая железа не годится для трансплантации, из нее можно попытаться выделить островки и пересадить их, – поясняет Владимир Загайнов.
В мире эту идею пытаются реализовать разными способами и с разной степенью успешности. Введение островков от донора требует все той же небезопасной иммуносупрессивной терапии. В ПИМУ ученые разрабатывают вариант пересадки клеток, заключенных в специальные пористые капсулы. В теории клетки приживаются и начинают вырабатывать инсулин. Человек излечивается от диабета. А поры капсулы достаточно малы, чтобы предотвратить атаку иммунных клеток организма, поэтому никакой иммуносупрессивной терапии не требуется. Важно, что речь идет о малоинвазивных операциях, а не о сложной трансплантации. Возможных вариантов несколько: введение в брюшную полость путем пункции либо введение в печень по воротной вене.
Первые эксперименты ученых из НИИ экспериментальной онкологии и биомедицинских технологий ПИМУ вместе с Институтом металлоорганической химии РАН оказались успешными.
– В отдаленной перспективе планируем проработать выращивание бета-клеток из стволовых, – говорит Владимир Загайнов. – Параллельно вместе с коллегами из Национального медицинского исследовательского центра трансплантологии и искусственных органов имени Шумакова занимаемся легитимизацией технологии. Раньше в России за это никто не брался, поэтому трансплантация островков бета-клеток поджелудочной пока не вошла в список разрешенных, хотя в мире это уже существует. Надеемся, что в ближайшее время вопрос будет решен.
Планируем проработать выращивание бета-клеток из стволовых
В 2022 году проект, выполняемый по госзаданию Минздрава России, завершится. Можно будет испытывать метод на животных, а затем заниматься регистрацией. На мой вопрос, когда лечение будет доступно российским пациентам, профессор Загайнов ответил кратко:
– Деклараций в жизни хватает, давайте заниматься делом.
Комментарий
Ольга Занозина, доктор медицинских наук, заведующая отделением эндокринологии Нижегородской областной больницы имени Семашко:
– Наряду с совершенствованием самих инсулинов, способов их введения в организм пациента, улучшением терапевтического обучения больных сахарным диабетом развивается и другое направление – трансплантационные технологии, позволяющие вводить бета-клетки островков поджелудочной железы, которые вырабатывают инсулин, в организм больного человека.
Положительный эффект достигается при виртуозном заборе, хранении и введении островковых клеток больному человеку. При успешном результате – почти полный контроль за гликемией, отсутствие гипогликемий и потребности в экзогенном инсулине. Вся эта работа требует ювелирного мастерства.
Источник
Когда появится эффективное лекарство от этой болезни? «АиФ» поговорил об этом с директором Института диабета НМИЦ эндокринологии Минздрава академиком Мариной Шестаковой.
Диабетом может заболеть каждый
Лидия Юдина, «АиФ»: Марина Владимировна, исследования показывают, что предрасположенность к диабету есть у большинства людей. Означает ли это, что болезнь может развиться у каждого?
Марина Шестакова: Ген инсулинорезистентности (механизм, при котором клетки перестают поглощать глюкозу, что приводит к повышению её уровня в крови) действительно есть у всех людей. Это заложено эволюционно со времён палеолита, когда периоды голода сменялись периодами изобилия и в сытое время нашим предкам нужно было накопить достаточно жира, чтобы пережить голод. Потом этот механизм закрепился генетически и из защитного превратился в патологический. Современные люди много едят и мало двигаются. При наличии инсулинорезистентности это неизбежно приводит к развитию сахарного диабета.
– Однако есть люди, которые ни в чём себе не отказывают и при этом диабет у них не развивается. Почему?
– Исследования показывают, что у 30% пациентов диабет не развивается даже при нездоровом питании и низкой физической активности. Чтобы понять, почему это происходит, в нашем центре в рамках гранта Российского научного фонда «Ожирение и сахарный диабет: поиск факторов, препятствующих развитию сахарного диабета» проводится исследовательская работа. Предварительные данные показали, что у людей, склонных к развитию диабета, повреждены стволовые клетки – предшественники жировой ткани. Они не могут производить достаточного количества подкожных жировых клеток. Из-за этого при переедании жир откладывается во внутренних органах (в печени, почках, поджелудочной железе, в стенках сосудов), что и провоцирует развитие диабета и повреждение органов-мишеней. Наше открытие может стать основой для создания принципиально новых лекарств, которые позволят преодолеть этот дефект.
– Если причина диабета – в повреждении стволовых клеток, значит, здоровый образ жизни защитить от болезни не в состоянии?
– Гарантии от развития сахарного диабета здоровый образ жизни дать не может, но он защищает от недуга на 90%. Однако врачи под здоровым образом жизни понимают одно, а пациенты – другое. Например, физическая активность – это не прогулки с собакой. Необходимый уровень физической активности, который можно рассматривать как защиту от болезни, – 30 минут энергозатратной нагрузки в день или через день (аэробной, силовой и т. д.). Если это ходьба – то достаточно интенсивная (со скоростью не менее 6 км/ч).

В питании следует придерживаться правила – всё, что съедено, должно быть потрачено. Например, чтобы сжечь съеденный кусочек хлеба (50 ккал), нужно пройти быстрым шагом километр. Прежде чем съесть кусок торта (1000 ккал), сперва оцените, сможете ли вы пройти или пробежать необходимое расстояние.
Людям, склонным к набору веса, нужно придерживаться низкокалорийной диеты (1500–1800 ккал в сутки). Исследования показывают, что 2–3 месяца гипокалорийной диеты (800–850 ккал в день) позволяют даже у пациентов с уже имеющимся диабетом уйти в ремиссию (нормализовать уровень глюкозы и отказаться от лекарств). Причём нормальный уровень глюкозы в этом случае сохраняется и при переходе на обычный рацион (1800 ккал).
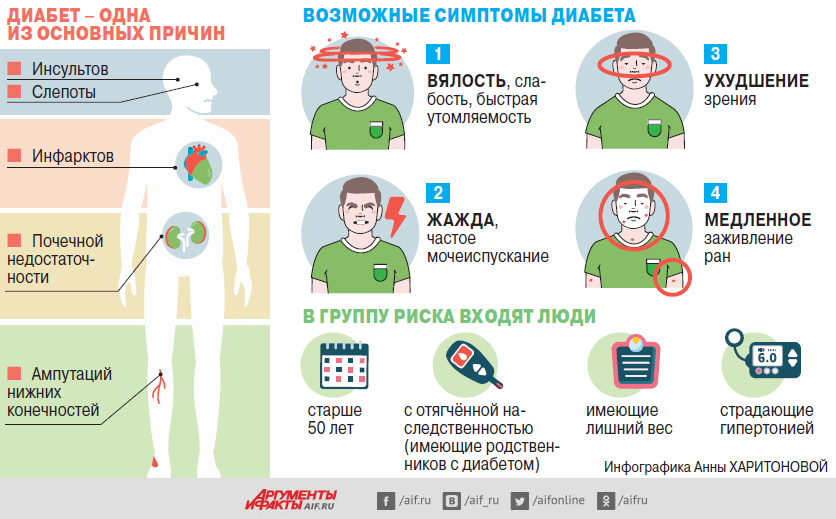
Самое трудное – это объяснить человеку (даже на продвинутой стадии заболевания), ради чего он должен мучиться. Особенность диабета в том, что он не болит. Поэтому даже ради излечения больные люди не хотят жить впроголодь! Хотя опасные осложнения (см. инфографику) у них могут развиться достаточно быстро, потому что приём лекарств без «домашней работы» (ограничения рациона и физической активности) не даёт нужного результата.

Обучение больных сегодня считается новым методом лечения диабета (таким же, как терапевтическое и хирургическое). За создание этого метода лечения наша группа эндокринологов-диабетологов в этом году получила премию «Призвание».
Почему анализу крови не стоит доверять
– Прогноз на развитие осложнений напрямую зависит от того, как быстро был выявлен диабет. Но, по статистике, на одного выявленного пациента приходится двое невыявленных. Почему такие сложности с постановкой диагноза?
– Диагностика диабета не так проста. Жажда и мочеизнурение возникают, когда нарушается продукция инсулина поджелудочной железой. Анализ крови натощак на сахар не всегда показателен: уровень глюкозы в крови часто повышается не до еды (когда сдают анализ), а после (когда его уже не контролируют).

Достоверный анализ, который позволяет безошибочно диагностировать диабет, – тест на гликированный гемоглобин (показывает средний уровень глюкозы крови за 2–3 месяца). Но он дорогостоящий, поэтому пока не входит в программу диспансеризации. Диабетологи советуют пройти его в обязательном порядке людям, которые входят в группу риска по диабету (см. инфографику).
– Сегодня диабет неизлечим. Есть надежда, что врачи всё-таки найдут способ избавления от него?
– Ремиссия сахарного диабета, связанного с ожирением, достигается при правильном питании и физической активности. Прорыв в лечении сахарного диабета, связанного с поломкой иммунитета и отсутствием инсулина в организме, придёт с клеточными технологиями. Уже разработана технология выделения стволовых клеток из жировой ткани или фибробластов больного человека. Такую клетку можно «переучить» на выработку инсулина и пересадить обратно. Уже есть первые результаты. Думаю, через 10 лет эта технология будет отработана и сможет быть использована для лечения людей от диабета.
Смотрите также:
- Диета против диабета. Как восстановить работу поджелудочной железы? →
- Когда приходится несладко. Что вы не знали про диабет →
- Диабет лечится! Если его выявить на ранней стадии →
Источник

Фото предоставлено героиней публикации
Светлана Воронкова специально для проекта Здоровье Mail.ru рассказывает о том, как ей удалось построить жизнь, несмотря на диагноз.
История моего диабета 1-го типа началась в Морозовской больнице 35 лет назад. Тогда, зимой 1985 года, в одной из палат угасал ребенок, от борьбы за жизнь которого уже готовы были отказаться врачи. Девочка резко теряла вес, под глазами залегли глубокие синяки. Отсутствие сил и лишь неуемная жажда. Этим изнеможенным ребенком была я.
Молодая медсестра, писавшая тогда диссертацию на тему «Сахарный диабет», попала на дежурство именно в мою палату. Ей хватило одного взгляда на ребенка, чтобы понять, что происходит. Она сообщила доктору о своих догадках. И именно благодаря этому у меня взяли анализ на сахар, который, разумеется, показал «зашкал».
Дальше — реанимация, консилиум, назначение инсулина. В то время инсулин был свиной. Огромные железные шприцы, жестяные резервуары для их кипячения. Иглы длиной 7–10 см. Маме приходилось зажимать меня между коленей, чтобы я не дергалась, и она смогла сделать инъекцию инсулина три раза в день.
Дальше — диетическая еда, весы, все по граммам и килокалориям. Дневники, в которые записывалось буквально все.
Родители были в отчаянии, но решили бороться во что бы то ни стало! Сколько было испробовано методов излечения от диабета: травки, уринотерапия, бабки, экстрасенсы и пр. В итоге мы все вовремя поняли, что лучшее средство жизни с этим диагнозом — это его принятие и следование рекомендациям врачей.
Надо ли говорить, что та самая молоденькая медсестра, которая спасла меня в прямом смысле, стала впоследствии замечательным детским эндокринологом и вела меня до совершеннолетия?
А я приняла себя и живу как здоровый человек без диагнозов. Разумеется, я делаю поправки на диабет, но он не мешал ни одной из моих жизненных целей. Я окончила бакалавриат экономического факультета и магистратуру факультета Высшей школы бизнеса МГУ им М.В. Ломоносова.
В универе я часто пряталась в туалете, чтобы измерить сахар в крови, сделать инсулиновую инъекцию, пока наконец подруга мне не сказала: «Зачем ты прячешься? В этом нет ничего такого. Ты не становишься хуже от того, что у тебя диабет». Я подумала: «Ведь она совершенно права». И это принятие себя и любовь к себе сделали мою жизнь совершенно другой.
Всех своих друзей я предупредила, что у меня есть такой диагноз, а также проинструктировала, что нужно сделать, если у меня понизится сахар. Как ни странно, ни один человек не пожалел меня (этого я больше всего боялась!) и тем более не отвернулся. Надо ли говорить, что это подняло мою самооценку и вселило уверенность в себе.
После окончания МГУ я вышла замуж и забеременела. Надо отдельно сказать про мой настрой при подготовке и ведении беременности. Я сразу приняла решение, что рожу абсолютно здорового ребенка. И даже эндокринолог, которая при планировании беременности постоянно твердила, что с «моей болячкой» практически невозможно выносить здорового ребенка, и мне лучше сделать аборт, не смогла внушить мне неуверенность и страх. Я просто сменила эндокринолога!
Я верю, что несмотря ни на что нужно быть настроенным на успех любого начинания, на созидание и добро.
Подсознание — действительно удивительная вещь. Мы до конца не разгадали всех его механизмов, однако уже сейчас я могу с уверенностью сказать: вера в лучшее делает свое дело.
Сегодня я мама двух мальчишек 10 и 6 лет. Учусь в МГИМО, получаю любимую профессию в области спортивной дипломатии. Веду проекты в семейном бизнесе. И я знаю, что нет ничего невозможного!
Сахарный диабет — это не болезнь, а образ жизни, который позволяет любить себя и свой организм, разбираться в питании и медицине, жить полной, насыщенной жизнью, и разумеется, делать этот мир чуточку лучше каждый день.
Материал выпущен в рамках проекта «Диабет. Твоя история» при поддержке Sanofi.
Читайте также:
Обнаружили ошибку? Выделите ее и нажмите Ctrl+Enter.
Источник
Новости
1. В Испании успешно испытали генную терапию диабета 1 типа – пара генов функционирует как глюкозный сенсор, контролирующий уровень сахара в крови.
2. Исследователи из Автономного университета Барселоны (Universitat Autònoma de Barcelona) впервые продемонстрировали возможность излечения диабета 1 типа у крупных животных за один сеанс генной терапии.
3. Группа под руководством Фатимы Бош (Fatima Bosch) опубликовала в профильном журнале Diabetes статью, где представлены данные о том, что у собак в результате единственной процедуры генной терапии исчезли симптомы заболевания. Мониторинг состояния животных показал, что в некоторых случаях отсутствие симптомов держалось на протяжении четырех лет. Как отмечают исследователи, “терапия минимально инвазивна”. В ходе одного сеанса инъекциями с помощью тончайших игл, используемых в косметологии, в бедро собаки вводится генно-терапевтический препарат с двумя генами. Один ген ответственен за синтез инсулина, другой – за глюкокиназу, фермент, регулирующий поглощение глюкозы из крови в печени. Одновременное функционирование двух генов действует как “глюкозный сенсор”, обеспечивающий автоматическое регулирование поглощения глюкозы в печени, что снижает вероятность диабетической гипергликемии, или комы – вызванного заболеванием повышения сахара в крови.
По словам Фатимы Бош, долгосрочный эффект генной терапии у крупных животных наблюдается впервые. Теми же авторами уже была продемонстрирована возможность генной терапии диабета 1 типа на мышах. Последние результаты, по мнению ученых, позволяют прогнозировать введение генно-терпаевтического подхода в ветеринарную практику, а впоследствии и в клинику для лечения пациентов с диабетом 1 типа.
У собак, прошедших сеанс генной терапии, нормальный уровень глюкозы в крови поддерживался независимо от того, голодны они или сыты. Кроме того, у животных нормализовалась масса тела и за четыре года, прошедшие после экспериментального лечения, не возникло никаких диабетических осложнений. Для внесения генов в организм животных был использован аденоассоциированный вектор нового поколения, это носитель генно-инженерных конструкций, созданный на основе непатогенного аденоассоциированного вируса (AAV). Такая частица может встраивать свой геном в геном хозяйского организма, что делает ее привлекательной в качестве исходного материала для создания препаратов генной терапии. Наблюдения за собаками, получившими инъекции генов на аденоассоциированном векторе, свидетельствуют о безопасности такого носителя. Один из препаратов генной терапии, созданный с использованием аденоассоциированного вектора – Glybera – для лечения редкого заболевания жирового обмена, недавно был одобрен Европейским медицинским агентством и выпущен на рынок. Новости мировой науки вы найдете также на странице нашей программы в газете научного сообщества “Поиск”.
Поделиться ссылкой:
Источник
По сводкам о погибших от COVID-19, которые дает оперштаб Петербурга, чаще всего умирают страдающие сахарным диабетом с ожирением. На эту печальную закономерность обратили внимание и лечащие врачи. Чем она объясняется, «Доктор Питер» спросил у профессора Анны Волковой, эндокринолога ПСПбГМУ им. академика И.П. Павлова.
– Анна Ральфовна, врачи уже вывели закономерность: человек с сахарным диабетом больше рискует умереть от ковида, чем страдающие другими хроническими заболеваниями. Почему?
– Да, сейчас в медицинском сообществе очень активно обсуждается высокая смертность у пациентов с сахарным диабетом при инфицировании ковидом. Проблема в том, что страдающие диабетом 2-го типа подвержены инфицированию вообще, и ковиду, естественно, тоже – у диабета есть сопутствующие состояния, которые влияют на течение многих болезней. Например, избыточный вес и ожирение.
У пациентов с избыточным весом и ожирением высоко расположена диафрагма и, соответственно, нарушена физиология легких – нижние отделы поджаты и не могут нормально расправляться, а значит, в них нарушена вентиляция. В таких некомфортных для органа условиях, развивается застой, поэтому любая попавшая туда инфекция хорошо себя чувствует, развивается пневмония. В обычных, «нековидных» условиях, она чаще бактериальная, сейчас – вирусная.
Пациенты с диагнозом «сахарный диабет», попадающие в отделения интенсивной терапии с COVID-19, в 70-80% случаев имеют избыточный вес. Впрочем, течение любого заболевания у страдающих диабетом с ожирением ухудшается, поэтому неблагополучные ситуации у наших пациентов, в общем, предсказуемы.
Эксперт: “Коронавирусная” пневмония чаще уносит жизни мужчин с диабетом и гипертонией
– Но ожирение может быть и без диабета.
– Этот вопрос оспаривается – да, конечно, у человека с избыточным весом может и не выявляться высокий уровень сахара в крови, но нередко это вопрос времени. А когда человек, страдающий ожирением, инфицирован COVID-19, как я уже сказала, у него уже плохие прогнозы на выздоровление из-за нарушения вентиляции легких, он поступает в реанимацию. Если к ожирению «прилагается» хроническая гипергликемия, это дополнительный риск.
– Хроническая гипергликемия означает постоянно высокий уровень сахара в крови? Это значит, что диабетик не принимает препараты для его регулирования?
– Нет, препараты он, может, и принимает, но целевых значений уровня гликированного гемоглобина не достигает. То есть, как говорят специалисты, нет адекватного контроля диабета. У нас есть пациенты, которые и таблетки пьют, и инсулин используют, но это не гарантирует успеха, особенно у полного пациента. По статистике, хороший гликемический контроль достигается только у 30-40% пациентов с диабетом, остальные, к сожалению, не достигают целевых значений, при которых уровень сахара в крови не должен превышать 6 – 8 ммоль/л. И в случае развития той же ковидной пневмонии у них плохой прогноз.
– А если неизвестно, страдает ли диабетом человек, поступивший по экстренным показаниям в стационар – сразу в реанимацию. У него нет явных признаков заболевания, а сообщить о нем он не может или и сам не знает о нем. Что происходит в таких случаях?
– В первый момент, когда пациент поступает сразу в отделение интенсивной терапии с COVID-19 и у него выявляется повышенный уровень сахара в крови (12-15 ммоль/л.), мы не можем однозначно ответить на вопрос: у него стрессорная гипергликемия или это сахарный диабет 2-го типа, о котором человек сам не знал? Известно же, что диабет часто выявляется случайно. Высокий уровень сахара в крови может объясняться также стрессорным состоянием организма при инфаркте, инсульте и при других тяжелых заболеваниях.
По всем рекомендациям, мы должны проверять уровень гликированного гемоглобина – потому что чаще всего именно он говорит о том, что человек страдает сахарным диабетом 2-го типа, но не знает об этом. Когда он в норме, мы считаем, что это стрессорная гипергликемия. Но и в том, и в другом случае в отделении интенсивной терапии пациент через специальный дозатор получает инсулин. Целевой показатель сахара крови для нас – 6-8 ммоль/л, если мы с помощью инсулина достигаем его, улучшается прогноз для пациента, в том числе с COVID-19.
– Почему лечащие врачи объясняют тяжелое течение болезни у диабетиков, инфицированных COVID-19, тем, что у сахарного диабета и у коронавируса одна мишень – сосуды?
– За тот короткий срок, что мы имеем дело с новым коронавирусом, стало известно о его влиянии на эндотелий – пласт клеток, выстилающих внутреннюю поверхность кровеносных и лимфатических сосудов, сердца. Поражение этих клеток в микрососудистом русле характерно для диабета, потому что эндотелий – инсулинонезависимая ткань и к ней в высокой концентрации стремится глюкоза. Поэтому если наш пациент живет в условиях гипергликемии – с высокими сахарами, конечно, развиваются микрососудистые осложнения, накапливается глюкоза в эндотелиальной клетке, и она постепенно утрачивает свою функцию. Это известные механизмы поздних осложнений диабета, которые, наверное, усугубляются на фоне ковида.
Но на самом деле у пациента с ожирением и диабетом есть и другие особенности, способные повлиять на неблагополучные исходы, возможно, точек соприкосновения у ковида и диабета много. И какой из них самый значимый при инфицировании COVID-19, мы еще точно не знаем. Но можем предполагать, что это отсутствие адекватного контроля гликемии – высокий сахар крови и, конечно, избыток веса и ожирение. Я бы назвала две эти позиции основными факторами риска.
– А есть предположения, что еще теоретически могло бы повлиять на тяжелое течение болезни у человека с диабетом, инфицированного COVID-19?
– Диабет уже хорошо изучен, известно: эта длительно текущая, декомпенсированная болезнь – провокация риска абсолютно по всем позициям. Его осложнения проявляются тем, что страдают глаза, ноги, почки, сердце. Развивается кардиальная автономная нейропатия: нарушения в сосудо-двигательном центре, иннервации сердца приводят к тахикардии (учащенному сердцебиению), ортостатической гипотонии – резкому снижению артериального давления. Много показателей, которые говорят о том, что сердце не имеет при диабете нормальной регуляции, а это все сопряжено с высоким риском смерти. Например, на фоне специфической терапии очень легко получить гипогликемию, а это провокация сердечно-сосудистых проблем, чреватых летальным исходом.
Гипергликемия чревата и инфекционными осложнениями. Поэтому, если у пациента с диабетом и ожирением появляется инфекция (любая), желательно сразу назначить антибиотики: прогнозируемые серьезные проблемы намного выше, чем у пациента с нормальным весом без диабета.
Словом, по всем статьям, пациент с диабетом и ожирением оказывается под ударом в силу измененной физиологии, в том числе связанной с нарушением работы иммунной системы. Именно поэтому для них очень важно, особенно сейчас, контролировать уровень сахара в крови и соблюдать все рекомендуемые противоэпидемические меры – постараться избежать встречи с COVID-19 до того момента, когда появится вакцина от этой инфекции.
© Доктор Питер
Источник
