Осложнения остеомиелита при сахарном диабете

Сахарный диабет сопровождается повышением глюкозы в крови. Глюкоза обладает повреждающим действием на стенки сосудов и нервные волокна.
Из-за недостаточного кровоснабжения и нарушенной иннервации в нижних конечностях развивается нейропатия, как осложнение диабета.
Характерной особенностью нейропатии является развитие плохо заживающих язв. В условиях падения иммунитета, недостатка питания тканей присоединяется инфекция. В далеко зашедших случаях она распространяется на костную ткань и возникает остеомиелит.
Причины развития остеомиелита
Нейропатия нижних конечностей с формированием диабетической стопы относится к распространенным осложнениям диабета. Возникает она как правило через 5 -7 лет от начала болезни при первом типе диабета. Второй тип сахарного диабета отличается более медленным течением и осложнения могут развиваться гораздо позже.
Главной причиной развития осложнений диабета является низкий уровень компенсации глюкозы. Это может происходить при тяжелой форме болезни или пренебрежении рекомендациями эндокринолога. Высокая концентрация глюкозы в крови, и ее резкие перепады нарушают сосудистую стенку и разрушают нервные волокна.
При понижении кровоснабжения и нервной стимуляции, ткани утрачивают чувствительность и способность восстанавливаться после травм. Любые мелкие повреждения или трещины кожи могут приводить к образованию диабетических язв. Они очень медленно заживают, часто инфицируются.
Диабетическая стопа проявляется несколькими синдромами:
- Сосудистые нарушения в мелких и крупных сосудах (ангиопатии)
- Повреждения костей и остеопороз.
- Снижение иммунитета.
- Инфицирование язв.
В зависимости от преобладаний неврологических или сосудистых нарушений выделяют нейропатическую или ишемическую форму диабетической стопы. Но это деление очень условно, так как обычно эти два фактора действуют одновременно.
Поэтому наиболее часто встречается смешанная форма.
Симптомы и диагностика остеомиелита
Уровень сахара
Мужчина
Женщина
Укажите Ваш сахар или выберите пол для получения рекомендаций
Диабетическая стопа может проявляться нарушением болевой или температурной чувствительности нижних конечностей, повышенной сухостью кожи, трещинами, отеками, типичной деформацией стопы. На фоне этих повреждений развиваются язвенные дефекты кожи.
Обширные инфицированные язвы с разрушением мягких тканей до кости осложняются воспалением костной ткани, надкостницы и костного мозга. При этом формирующийся остеомиелит трудно поддается медикаментозному лечению и часто приводит к необходимости ампутации нижних конечностей.
Остеомиелит может быть осложнением любой длительно существующей глубокой или большой язвы. На развитие остеомиелита указывают такие признаки:
- Язва не заживает за два месяца медикаментозного лечения.
- Рана глубокая и на дне видна кость, или ее можно определить зондом.
- Пораженная конечность отечная и красная.
- В крови уровень лейкоцитов повышен, СОЭ больше 70 мм/час.
- При проведении рентген обследования или МРТ обнаружено разрушение кости под язвой.
Основным диагностическим признаком является биопсия (исследование тканей) кости.
При сахарном диабете разрушение кости вызывает диабетическая остеоартропатия (стопа Шарко). Это состояние развивается при тяжелом течении диабетической нейропатии. Возникает воспалительный процесс без участия инфекции. В стадии обострения развивается односторонний отек стопы. Кожа красная, твердая и горячая, с участками воспаления.
Период острого воспаления может переходить в хроническое многолетнее течение. В суставах могут возникать вывихи, переломы, кости деформируются. Со временем болезнь может осложняться остеомиелитом.
Течение диабетической остеоартропатии проходит несколько стадий:
- Острая стадия: отек стопы, краснота и повышенная температура. На снимках – остеопороз (разреженная костная ткань).
- Подострая стадия: воспаления нет, стопа деформируется, на снимках кость разрушается.
- Хроническая стадия: ступня деформирована, похожа на «пресс-папье», вывихи и переломы костей.
- Стадия с осложнениями: хронические язвы, остеомиелит.
Лечение остеомиелита
Острая стадия остеоартропатии лечится полной разгрузкой ноги. Для этого используются ортопедические приспособления: ортезы, туторы, ортопедическая обувь.
Если этого недостаточно и язва не заживает, то рекомендуется полное ограничение движений – строгий постельный режим. Для медикаментозной терапии применяют такие группы препаратов:
- Для предотвращения разрушения костной ткани — Алендронат, Памидронат.
- Для образования новой костной ткани — анаболические стероидные гормоны (Метандростенолон, Ретаболил), препараты кальция и витамина Д3.
- Обезболивающие препараты – Анальгин, Кетанов, Налбуфин.
- Нестероидные противовоспалительные препараты – Нимесулид, Диклофенак, Ревмоксикам.
- Мочегонные средства – Фуросемид, Гипотиазид.
Есть случаи улучшения после рентгеновской терапии.
В хронической стадии назначаются витамины, препараты кальция. Разрушенная часть кости при отсутствии воспаления может быть удалена хирургическим способом. Показано ношение ортопедической обуви.
При развитии остеомиелита основной задачей является выбор дальнейшего лечения – медикаментозное или оперативное.
При хирургическом лечении показана ампутация пальца или части стопы и стимуляция заживления раны. Если после операции не развивается инфекции, то есть вероятность восстановления и возврат к активной жизни. Оперативное лечение не является гарантией от развития новых язв и полного заживления раны. В некоторых случаях проводятся повторные ампутации.
Если принято решение о консервативном лечении, то в течении шести недель назначают высокие дозы антибиотиков широкого спектра действия: Цефазолин, Клиндамицин, Меронем, Тиенам, Ципрофлоксацин. Обычно антибиотики вводятся инъекционно, но при длительной терапии возможно перейти и на таблетированные формы.
Применяют комбинированное лечение несколькими препаратами – Левофлоксацин + Клиндамицин, применяются также бета лактамные антибиотики – Амоксиклав, Аугментин, Трифамокс. Дополнительно антибиотики могут вводиться местно, непосредственно в рану с помощью специальных акрилатных бусин.
Терапия антибиотиками дает положительные результаты у большинства пациентов, но при сахарном диабете обычно имеется сопутствующие нарушения работы печени, что способствует частому развитию побочных эффектов такого лечения.
Главным лечебным фактором лечения любых заболеваний на фоне диабета, является компенсация повышенного сахара в крови с применением препаратов для его снижения – инсулина или таблеток.
При оперативном лечении или тяжелом течении гипергликемии, больные могут переводиться с таблеток на инсулин под контролем сахара в крови. Инсулин обладает свойством укреплять ткань кости.
Развитие остеомиелита при сахарном диабете можно предотвратить, если на протяжении всей болезни соблюдать низкоуглеводную диету, принимать медикаменты в подобранной дозе. Для того, чтобы минимизировать риск осложнений сахарного диабета нужно поддерживать уровень глюкозы в крови в таких пределах: натощак до 6,4 ммоль/ л, после еды через два часа 8,9 ммоль /л, пред сном 6,95 ммоль /л.
Уровень глюкозы измеряется ежедневно с составлением гликемического профиля. Кроме этого раз в три месяца всем больным диабетом показано определение уровня гликированного гемоглобина.
Этот показатель отражает средний уровень показателей сахара в крови за последние три месяца и более информативен для определения степени компенсации сахарного диабета. Его оптимальный уровень – до 7,5 %.
Показатели жирового обмена должны быть в пределах (измерения в ммоль/л) – холестерин – 4,8;
ЛПНП ниже 3, ЛПВП выше 1,2. При сосудистых патологиях важно не допускать поступление с едой не только простых углеводов, но и уменьшать животные жиры в рационе.
Важно также проводить осмотр и лечение повреждений кожи, чтобы предотвратить образование трофических язв при сахарном диабете. При подозрении на формирование диабетической стопы необходимо постоянное наблюдение эндокринолога, невропатолога, подолога. Видео в этой статье продолжит тему проблем с ранами при диабете.
Уровень сахара
Мужчина
Женщина
Укажите Ваш сахар или выберите пол для получения рекомендаций
Последние обсуждения:
Источник
В результате сахарного диабета (СД) развивается ряд осложнений. Одним из них является диабетическая остеоартропатия. Основная опасность при сахарном диабете ― значительное повышение концентрации глюкозы в организме. Остеомиелит возникает после того, как из-за высокого сахара произойдет нарушение кровеносных сосудов и нервной ткани, и разовьется ишемическая болезнь ног. У диабетиков зачастую диагностируют остеомиелит пяточной кости и пальцев.

Что это такое?
Остеомиелит при диабете развивается вследствие инфекционного поражения костной ткани, что происходит при наличии диабетической стопы.
Остеомиелитом называют воспалительный процесс, захватывающий все слои кости от надкостницы до костного мозга. Любое воспаление при диабете автоматически повышает уровень сахара в организме. Остеомиелит провоцирует деформацию костей и тяжело поддается лечению. По статистике, эта патология является основной причиной ампутации ног у диабетиков при отсутствии предшествующей травмы нижних конечностей.
Вернуться к оглавлению
Причины диабетической остеоартропатии
 Из-за высокого сахара в крови на ногах образуються язвы, а вследствии остеомиелит.
Из-за высокого сахара в крови на ногах образуються язвы, а вследствии остеомиелит.
В результате пренебрежения лечением при диабете высокий уровень глюкозы приводит к формированию диабетической стопы. Заболевание характеризуется нарушением кровоснабжения ног и повреждением нервных окончаний. Как следствие, любая царапина или трещина кожи на ноге становится язвой, которую сложно заживить. Нередко к подобным ранам присоединяется инфекция и распространяется на окружающие ткани. Воспаление и инфекция, переходя с мягких тканей на кости, способствуют формированию остеомиелита. Можно сказать, что причиной повреждения костей при диабете является образование язв, но, как и любое осложнений СД, остеомиелит при диабете формируется из-за повышенного сахара.
Вернуться к оглавлению
Стадии болезни и их симптомы
Различают 4 стадии патологии. Каждая стадия имеет ряд отличительных признаков, которые фиксирует рентген:
| Стадии | Характер течения | Симптомы | Осложнения |
| 1 | Острая | Отек образуется пока на одной стопе | Остеопороз |
| Гипермия | |||
| Повышение температуры кожи над поврежденной костью | |||
| 2 | Подострая | Купирование воспаления | Фрагментация кости |
| Деформация стопы | |||
| 3 | Хроническая | Нога приобретает вид «стопы-качалки» | |
| Переломы и вывихи | |||
| 4 | Осложненная | Образование глубоких хронических язв | Хронический остеомиелит |
Вернуться к оглавлению
Методы диагностики
В рамках диагностики проводится анализ клинической картины. Признаками, указывающими на остеомиелит, являются такие осложнения:
- медикаментозное лечение в течение 2-х месяцев не позволяет заживить рану;
- рана настолько глубокая, что открывает кость либо до костной ткани можно достать с помощью зонда, введенного в язву;
- больная нога отекает, кожа становится горячей и красной.
 Анализ крови на лейкоциты позволит поставить точный диагноз.
Анализ крови на лейкоциты позволит поставить точный диагноз.
К диагностическим процедурам относят:
- Анализ крови. Метод выявляет повышение уровня лейкоцитов. СОЭ превышает 70 мм/час.
- МРТ или рентгенографию. Выявляется процесс разрушения кости под раной.
- Биопсию. Исследование костной ткани, позволяющее получить максимум информации о состоянии костей. Считается основным методом диагностики при подозрении на диабетический остеомиелит.
Вернуться к оглавлению
Лечение патологии
При поражении костной ткани у лиц, страдающих диабетом, применяется медикаментозное лечение или хирургическое вмешательство. Острую стадию лечат с помощью полного устранения нагрузки на поврежденную ногу. Для этого пациенту назначают применение специальной обуви, ортезов, туторов. При отсутствии эффекта и невозможности заживить рану, пациента ограничивают в движениях, прописывая постельный режим.
Чтобы предупредить утрату ноги при диабете, кроме лечения образовавшихся язв, необходимо нормализовать уровень глюкозы в организме.
Вернуться к оглавлению
Медикаментозное лечение
Диабетическая остеоартропатия лечится с помощью лекарственных препаратов нескольких групп разного действия:
- Для защиты костей от разрушения назначают «Алендронат», «Памидронат».
- Для восстановления и формирования новой костной ткани применяют анаболические стероидные гормоны, такие как «Метандростенолон», «Ретаболил». Вместе с этим пациенту показаны препараты с высоким содержанием кальция и витамина D3.
- Для устранения болевых ощущений назначают «Кетанов», «Налбуфин».
- Для устранения воспаления используют нестероидные средства, такие как «Нимесулид», «Диклофенак».
- Чтобы снять отеки назначают диуретики, например, «Фуросемид».
 Диклофенак поможет справится с воспалительным процессом.
Диклофенак поможет справится с воспалительным процессом.
В рамках лечения проводится рентгенотерапия. Лицам с остеомиелитом в хронической стадии показан прием витаминов и препаратов кальция. Обязательно носить ортопедическую обувь. Во время консервативного лечения первые 6 недель пациенту вводят большие дозы антибактериальных препаратов широкого спектра действия. Лечение должно проводиться под наблюдением врача, т. к. при диабете применение антибиотиков приводит к нарушениям работы печени.
Вернуться к оглавлению
Оперативное вмешательство
Если течение патологии требует ампутации пораженной кости, а противопоказаний к оперативному вмешательству нет, проводится удаление пораженного пальца или части стопы. После операции особое внимание уделяется стимуляции заживления язв. При отсутствии инфекционного поражения в послеоперационный период вероятность восстановления ноги, и возможности пациента вернуться к обычной жизни, повышается. Хирургическое вмешательство не может повлиять на формирование новых язв, и не гарантирует, что имеющаяся рана заживет. В зависимости от течения болезни назначают повторную ампутацию.
Вернуться к оглавлению
Профилактика
Основным способом избежать остеомиелита при диабете является контроль над уровнем глюкозы. Это позволяет предупредить поражение нервов и сосудов, не допустить ишемию ног. Кроме этого, пациент должен носить ортопедическую обувь, избегать любых травм или царапин. Следует ежедневно осматривать ноги на наличие повреждений. При наличии ишемии и нейропатии необходим постоянный контроль со стороны врача.
Источник
65% инфицированных форм синдрома диабетической стопы приходится на остеомиелит. И именно остеомиелит является основной причиной нетравматических ампутаций нижних конечностей.
Диабетическая стопа – осложнение сахарного диабета, которое приводит к гнойно-деструктивным изменениям костей стопы. Работа с остеомиелитом, пожалуй, самый трудный и противоречивый аспект в лечении инфекций при диабетической стопе. Первой среди нескольких проблем является то, что медики имеют мало исследований и опыта для лечения данного заболевания. Далее, существует много доступных диагностических тестов, но они часто дают сомнительные результаты. Кроме того, наличие остеомиелита повышает вероятность хирургического вмешательства, в том числе ампутации, и антибиотикотерапии. Наконец, остеомиелит ухудшает заживление раны и влияет на рецидивы распространения инфекции.
Диагностика
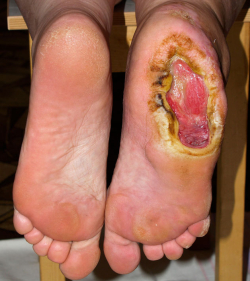 Рассмотрим остеомиелит в качестве потенциального осложнения любой глубокой или обширной трофической язвы. Подозрения на остеомиелит возникают, когда язва не заживает, по крайней мере, 6 недель после надлежащего ухода и разгрузки. Любая глубокая рана, в которой видна кость либо она может быть легко пальпирована стерильным тупым металлическим зондом, может быть осложнена остеомиелитом. Опухшие красные конечности и повышение лейкоцитов в крови также вызвает подозрение на остеомиелит. При проведении рентгенологического исследования видны разрушения кости под язвой.
Рассмотрим остеомиелит в качестве потенциального осложнения любой глубокой или обширной трофической язвы. Подозрения на остеомиелит возникают, когда язва не заживает, по крайней мере, 6 недель после надлежащего ухода и разгрузки. Любая глубокая рана, в которой видна кость либо она может быть легко пальпирована стерильным тупым металлическим зондом, может быть осложнена остеомиелитом. Опухшие красные конечности и повышение лейкоцитов в крови также вызвает подозрение на остеомиелит. При проведении рентгенологического исследования видны разрушения кости под язвой.
Так как костная деструкция на ранних стадиях заболевания, как правило, не видна при обычной рентгенографии, нейро-остеоартропатии могут имитировать инфекции, а диагностирование остеомиелита затруднено. Характерные прогрессивные изменения на рентгенограмме видны в хронических случаях. Радиоизотопное сканирование более чувствительно к выявлению остеомиелита на ранних стадиях этого заболевания, но, к сожалению, это дорогостоящее и длительное по времени исследование. МРТ является наиболее эффективным из имеющихся в настоящее время методов визуализации. Оно дает наиболее точное изображение, а также обеспечивает надежный способ изучения глубоких инфекций мягких тканей.
Золотым стандартом для диагностики остеомиелита является гистологическое исследование воспаленных клеток и остеонекроза с образца кости (с помощью мер по минимизации загрязнения).
Если есть подозрение на остеомиелит обследование проводят ещё раз, 2-4 неделями позже. При классических изменениях, указывающих на остеомиелит (например, пробковые эрозии) и если есть небольшая вероятность в неинфекционной остеоартропатии, лечение назначается после взятия соответствующих образцов культуры. Если результатов рентгенографии не достаточно, должен быть рассмотрен один из следующих вариантов:
1. Проведение МРТ. Если результаты предполагают остеомиелит, проводят биопсию кости.
2. Эмпирическое лечение. Обеспечить лечение антибиотиками в течение 2-4 недель, а затем выполнить рентгеновский снимок снова, чтобы определить, есть ли костные изменения.
3. Биопсия. Образец костного поражения (взятый оперативно или чрезкожно) рекомендуется, если диагноз остается под вопросом после визуализации. Культуры образцов костей обеспечивают более точные микробиологические данные, чем те, что взяты из мягких тканей.
Выбор терапии
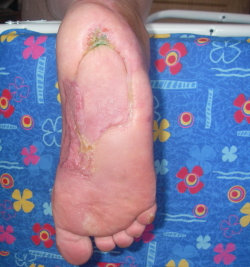 Традиционно, считается, что резекция кости при хроническом остеомиелите имеет важное значение для лечения. В последнее время некоторые оспаривают необходимость хирургической резекции. Нейропатия и снижение системных проявлений инфекции может сделать остеомиелит приемлемым для пациента, и выбор лечения тогда в пользу терапевтических методов. Однако эти осложнения диабета могут маскировать прогрессирующее разрушение костной ткани, и привести к некрозу мягких тканей и незаживающим ранам. Нередко для заживления раны может потребоваться кожная пластика местными тканями или свободными лоскутами, особенно это касается остеомиелита пяточной кости.
Традиционно, считается, что резекция кости при хроническом остеомиелите имеет важное значение для лечения. В последнее время некоторые оспаривают необходимость хирургической резекции. Нейропатия и снижение системных проявлений инфекции может сделать остеомиелит приемлемым для пациента, и выбор лечения тогда в пользу терапевтических методов. Однако эти осложнения диабета могут маскировать прогрессирующее разрушение костной ткани, и привести к некрозу мягких тканей и незаживающим ранам. Нередко для заживления раны может потребоваться кожная пластика местными тканями или свободными лоскутами, особенно это касается остеомиелита пяточной кости.
Эти аргументы привели к лечению остеомиелита при диабетической стопе практически без хирургического вмешательства. Опубликованные отчеты о нехирургическом лечении длительным (3-6 месяцев) курсом антибиотиков сообщили о клиническом успехе в 65% – 80% случаев. К сожалению, эти нерандомизированные серии исследований часто не указывают сложность остеомиелита и прочие факторы. Между тем, есть четыре случая, при которых подходит не хирургическое лечение:
1. Нет приемлемых хирургических целей, а радикальное лечение инфекции может вызвать неприемлемые потери функций конечности.
2. Пациент имеет ишемии, вызванные сосудистыми заболеваниями.
3. Инфекция ограничивается передней частью стопы, и есть минимальная потеря мягких тканей.
4. Хирургическое лечение несет для конкретного пациента чрезмерные риски.
При терапии остеомиелита не удается, рассмотреть несколько вопросов. Во-первых, был ли диагноз правильный? Во-вторых, есть ли остаточная некротизация или инфицирование кости? В-третьих, устранена ли реальная причина язвы? Каждый случай требует индивидуального подхода, и консультации опытного хирурга.
Целью лечения диабетической инфекции ноги является искоренение клинических признаков инфекции и предотвращение потери мягких тканей и ампутации. Факторы, связанные с неблагоприятным исходом включают признаки системной инфекции, неадекватной перфузии конечностей, остеомиелит, наличие некроза или гангрены. Рецидивы возникают у 20% -30% пациентов.
Профилактика
Выявление нейропатии, прежде чем наступят осложнения – это лучший способ, чтобы предотвратить инфекции. Обучение пациента важности оптимизации гликемического контроля, использование соответствующей обуви, избегание травм стоп, выполнение ежедневного самоанализа ног. Больные с тяжелой нейропатией, существенной деформацией стопы, или критической ишемией должны находиться под постоянным контролем.
Комментарии 0
Добавлять комментарии могут только зарегистрированные пользователи.
[
Регистрация
|
Вход
]
Источник
