Первое обследование при сахарном диабете

VI. Предварительный диагноз, обоснование.
следует обосновать диагноз «сахарный диабет 1 типа» или «сахарный диабет 2 типа»)
«Диабет» подтверждается симптомом мочеизнурения
«Сахарный» – наличием стойкой гипергликемии натощак и через 2 часа после еды
Тип диабета – на основании сопоставления начала заболевания, течения, сопутствующих заболеваний.
Таблица 1. Дифференциальный диагноз 1 и 2 типа
| 1 тип | 2 тип |
| встречается не более чем у 20% больных диабетом. Для него характерно быстрое начало и возраст больных до 25 лет. Резко выражены клинические проявления (жажда, полиурия, похудание и др.). Нередко заболевание начинается резко выраженным кетоацидозом. Отмечается инсулинопения. Ожирение обычно отсутствует. Течение диабета лабильное.Имеется ассоциация с HLA-гаплотипами. Наследственная предрасположенность выявляется не всегда. Обнаруживаются аутоантитела к Аг b-клеток поджелудочной железы. Состояние инсулиновых рецепторов нормальное. Реакция на прием пероральных сахаропонижающих препаратов отсутствует. | характерно постепенное начало заболевания, нередко на фоне ожирения. Возраст дебюта — после 35 лет. Симптоматика выражена слабо. Течение диабета стабильное. Содержание инсулина в плазме нормально или повышено. Количество инсулиновых рецепторов снижено. Наследственность по сахарному диабету отягощена. Аутоантитела к b-клеткам отсутствуют. Имеются инсулинорезистентность и хорошая реакция на пероральные сахаропонижающие препараты. Кетоацидоз наблюдается крайне редко |
VII. План обследования больного
Обязательные исследования, проводимые всем без исключения больным.
гликемический профиль и определение уровня гликозилированного гемоглобина;
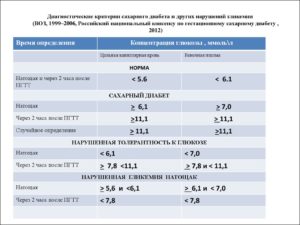
Таблица 2. Диагностические критерии сахарного диабета и других нарушений гликемии (ВОЗ, 1999–2013)
В качестве диагностического критерия СД выбран уровень HbA1c ≥6,5% (48 ммоль/моль). Нормальным считается уровень HbA1c до 6,0% (42 ммоль/моль).
Таблица 3. Алгоритм индивидуализированного выбора целей терапии по HbA1c
| Возраст | |||
| Молодой | Средний | Пожилой и/или ОПЖ* < 5 лет | |
| Нет тяжелых макрососудистых осложнений и/или риска тяжелой гипогликемии ** | < 6,5% | < 7,0% | < 7,5% |
| Есть тяжелые макрососудистые осложнения и/или риск тяжелой гипогликемии | < 7,0% | < 7,5% | < 8,0% |
ОПЖ* – ожидаемая продолжительность жизни
Общий анализ крови
- Анемия часто встречается у больных СД и повышает заболеваемость и смертность. Распространенность анемии высока у больных СД2, в том числе среди тех, кто без хронического заболевания почек. Необходим рутинный скрининг на наличие анемии у всех больных СД
Сдвиги липидного обмена при сахарном диабете (особенно 2 типа) настолько характерны, что получили название «диабетической дислипидемии», которая развивается в 69% случаев. Компонентами диабетической дислипидемии являются повышенное содержание триглицеридов и липопротеидов низкой плотности, а также снижение уровня липопротеидов высокой плотности.
Таблица 4. Показатели контроля липидного обмена
| Показатели, ммоль/л (мг/дл) | Целевые значения Мужчины Женщины | |
| общий холестерин | < 4,5 | |
| липопротеиды низкой плотности | < 2,5 | |
| для лиц с сердечно-сосудистыми заболеваниями | < 1,8 | |
| липопротеиды высокой плотности | > 1,0 | > 1,3 |
| Триглицериды | < 1,7 | |
Коагулограмма
у больных сахарным диабетом без хирургической патологии наблюдается ГИПЕРКОАГУЛЯЦИЯ.
- укорочение времени свертывания крови до 4,8 мин,
- рекальцификации — до (88,5+4,7) с,
- повышение количества фибриногена — до (3,57+0,1) г/л
- и протромбиновой активности — до (93,2+1,2)%.
В то же время противосвертывающие механизмы и фибринолиз оставались на уровне контрольной группы:
- фибринолиз составил (26±2)%,
- тромбиновое время — (22,3+0,7) с,
- толерантность плазмы к гепарину — (544,4±2,18) с.
Биохимические показатели нормальной работы почек:
- общий анализ мочи показывает отсутствие белка, наличие не более 2-3 лейкоцитов, наличие не более 1-2 эритроцитов;
- анализ суточной мочи на белок показывает его количество, не превышающее 30 мг за сутки;
- анализ мочи на альбумин показывает его количество, не превышающее 20 мг в порции (микроальбуминурию);
Под микроальбуминурией понимают выделение альбумина с мочой в таком количестве, которое превышает физиологический уровень его экскреции, но находится ниже пределов чувствительности тест-полосок для определения белка. Транзиторная вначале и постоянная затем альбуминурия — обнаруживается лишь на IV стадии при уже необратимых изменениях в почках. Первые стадии развиваются без явных клинических проявлений, скрыто, и практически не диагностируются. У больных СД исследование экскреции альбумина с мочой начинают с полуколичественного определения концентрации альбумина в утренней порции мочи с помощью альбумин специфичных тест-полосок. При получении положительного результата определяют соотношение альбумин/креатинин. Если его величина менее 30 мг/г, полученный результат признают соответствующим норме.
- биохимический анализ крови показывает нормальное содержание креатинина и мочевины;
- микроальбуминурия – у 30%;
- протеинурия – у 5–10%; клиническая нефропатия -8% , в 5 раз выше, чем в популяции
- хроническая почечная недостаточность – у 1%.
- Инфекция мочевого тракта мужчины –6%, в 2 раза выше, чем в популяции: женщины – 30%, в 2 раза выше, чем в популяции;
- Автономная нейропатия (т.е. дисфункция мочевого пузыря, диарея, рвота, ортостатическая гипотензия, импотенция, тахикардия) – 40%, в 2 раза выше, чем в популяции.
- измерение скорости клубочковой фильтрации (клиренс креатинина) для расчета применяется формула Кокрофта-Голта:
СКФ = 1,23*((140-возраст)*масса тела))/ на креатинин крови в (мкмоль/л) для женщин норма 80-130 мл/мин
СКФ = 1,05*((140-возраст)*масса тела))/ на креатинин крови в (мкмоль/л) для мужчин норма 100-150 мл/мин
Таблица 5. Стадии хронической болезни почек (ХБП) у больных сахарным диабетом
| СКФ(мл/мин/1,73 м2) | Определение | Стадия |
| > 90 | Высокая и оптимальная | С1 |
| 60 – 89 | Незначительно сниженная | С2 |
| 45 – 59 | Умеренно сниженная | С3а |
| 30 – 44 | Существенно сниженная | С3б |
| 15 – 29 | Резко сниженная | С4 |
| < 15 | Терминальная почечная недостаточность | С5 |
Смертность связана как с низкой, так и высокой СКФ ≥90mL/min/1.73m2
Исследования, необходимые для дифференциальной диагностики и уточнения диагноза (дополнительные исследования).
ЭКГ У больных сахарным диабетом часто выявляются разнообразные нарушения сердечного ритма и проводимости:
- отсутствие вариации R-R при глубоком дыхании
- синусовая тахикардия,
- брадикардия, нарушение функции синусового узла,
- возможно появление предсердного ритма,
- экстрасистолии,
- замедления атриовентикулярной и внутрижелудочковой проводимости,
- тахикардия покоя)
гиподинамический синдром, проявляющийся в уменьшении ударного объема крови и повышении конечного диастолического давления в левом желудочке;
По данным эхокардиографии снижение способности миокарда к диастолическому расслаблению (наиболее ранний признак диабетической кардиопатии) с последующей дилатацией левого желудочка и уменьшением амплитуды сердечных сокращений.
- Диастолическая дисфункция у 40-75% СД 1 и 2 без ИБС
- Систолическая дисфункция у 24% без ИБС и ГЛЖ
- Повышение жесткости сосудов, снижение центрального диастолического давления и ослабление коронарной перфузии
- Фиброз миокарда
- Снижение функции миокарда после физической нагрузки у пациентов с нормальными ЭХОКГ (и доплерографическими) параметрами в покое, без признаков ишемии и/или автономной нейропатии
Коронарография
даже при наличии нормальных коронарных артерий отмечались у пациентов с сахарным диабетом
Консультация невропатолога
- Большое значение инструментальных методов исследования нарушений чувствительности заключается в том, что они позволяют диагностировать диабетическую нейропатию ещё до появления клинических признаков.
- Электромиография позволяет оценить состояние двигательных и чувствительных нервов верхних и нижних конечностей. При стимуляционной нейромиографии исследуют такие показатели, как амплитуда М-ответа, скорость распространения возбуждения, резидуальная латентность, позволяющие оценить выраженность нейропатии. Электромиография позволяет диагностировать диабетическую нейропатию на ранней стадии.
Другие инструментальные исследования
Признаки жирового гепатоза по данным УЗИ выявлены у 66,7% больных СД2
- консультация офтальмолога (осмотр глазного дна, измерение внутриглазного давления);
- Среди пациентов с СД глаукома распространена в 1,5 – 8,1%
- Риск глаукомы возрастает на 5% каждый год с момента диагностики СД не зависимо от возраста, расы, пола и других демографических показателей.
Рентгенография
Отмечаются различные рентгенологические изменения суставов: от умеренного эпифизарного остеопороза, субхондрального склероза с краевыми остеофитами до патологической перестройки костной ткани, напоминающей перелом, развитие остеолиза, секвестрации. По мере развития процесса на рентгенограммах обнаруживаются очаговый остеопороз, множественные или единичные переломы костей стопы, чередование участков остеолиза и гиперостоза, фрагментация костей с репаративными процессами; типична дезорганизация суставов стопы. Стопа приобретает вид «мешка, наполненного костями» (по описанию английских авторов)
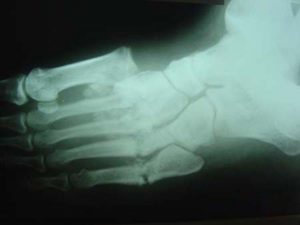 Рис. 6. Рентгенограмма стопы в косой проекции 45-летнего пациента с сахарным диабетом выявила нарушения в первом предплюсне-плюсневом суставе (сустав Лисфранка).
Рис. 6. Рентгенограмма стопы в косой проекции 45-летнего пациента с сахарным диабетом выявила нарушения в первом предплюсне-плюсневом суставе (сустав Лисфранка).
На основе данных КТ/МРТ-исследований признаком сосудистой деменции являются постишемические изменения и лейкоареоз
При проведении манометрии и сцинтиграфии пищевода у большинства пациентов, страдающих сахарным диабетом, обнаруживаются какие-либо аномалии, но они довольно редко сопровождаются клиническими проявлениями. у пациентов с сахарным диабетом, как правило, имеется иммунодефицит, у них более часто развивается кандидозный эзофагит, к типичным клиническим проявлениям которого относятся затруднения или боли при глотании.
Для установления точного диагноза часто необходимо проводить фиброэзофагоскопию, так как наличие или отсутствие кандидозного поражения полости рта не позволяет установить или исключить наличие грибкового поражения пищевода. У пациентов с сахарным диабетом уменьшается амплитуда сокращений дна желудка, уменьшается амплитуда и частота сокращений антрального отдела желудка и развивается пилороспазм, вследствие чего замедляется опорожнение желудка (в большей степени для твердой пищи).
У страдающих сахарным мочеизнурением даже при непродолжительности диабета, отмечается более или менее резко выраженное понижение секреции желудочного сока и даже ахилия. Рентгенологически при этом обнаруживается изменение рельефа слизистой желудка.
- измерение лодыжечно-плечевого индекса (допплеровский аппарат);
- измерение транскутанного напряжения по кислороду;
IX. Формулировка клинического диагноза
ТРЕБОВАНИЯ К ФОРМУЛИРОВКЕ ДИАГНОЗА ПРИ САХАРНОМ ДИАБЕТЕ (заполнять как бланк)
Сахарный диабет 1 типа (2 типа) или Сахарный диабет вследствие (указать причину) или Гестационный сахарный диабет
Диабетические микроангиопатии:
– ретинопатия (указать стадию на правом глазу, на левом глазу);
– состояние после лазеркоагуляции сетчатки или оперативного лечения (если проводились) от… года
– нефропатия (указать стадию хронической болезни почек и альбуминурии)
Диабетическая нейропатия (указать форму)
Синдром диабетической стопы (указать форму)
Диабетическая нейроостеоартропатия (указать стадию)
Диабетические макроангиопатии:
– ИБС (указать форму)
– Цереброваскулярные заболевания (указать какие)
– Заболевания артерий нижних конечностей (указать стадию)
Сопутствующие заболевания, в том числе:
– Ожирение (указать степень)
– Артериальная гипертензия (указать степень, риск сердечно-сосудистых осложнений)
– Дислипидемия
– Хроническая сердечная недостаточность (указать функциональный класс)
* После формулировки диагноза указать индивидуальный целевой уровень гликемического контроля
Сопутствующие заболевания и их наиболее важные осложнения, имеющие значение на течение основного заболевания, способы его лечения, прогноз (например, воспалительные или другие, вызвавшие декомпенсацию).
Источник

Сахарный диабет 1 типа – это эндокринное заболевание, характеризующееся недостаточным производством инсулина и повышением уровня глюкозы в крови. Из-за продолжительной гипергликемии пациенты страдают от жажды, теряют вес, быстро утомляются. Характерны мышечные и головные боли, судороги, кожный зуд, усиление аппетита, частые мочеиспускания, бессонница, приливы жара. Диагностика включает клинический опрос, лабораторные исследования крови и мочи, выявляющие гипергликемию, недостаток инсулина, метаболические нарушения. Лечение проводится методом инсулинотерапии, назначается диета, занятия физической культурой.
Общие сведения
Термин «диабет» происходит из греческого языка и означает «течет, вытекает», таким образом, название болезни описывает один из ее ключевых симптомов – полиурию, выделение большого количества мочи. Сахарный диабет 1 типа называют также аутоиммунным, инсулинозависимым и ювенильным. Заболевание может проявиться в любом возрасте, но чаще манифестирует у детей и подростков. В последние десятилетия отмечается рост эпидемиологических показателей. Распространенность всех форм сахарного диабета составляет 1-9%, на долю инсулинозависимого варианта патологии приходится 5-10% случаев. Заболеваемость зависит от этнической принадлежности пациентов, наиболее высока среди скандинавских народов.
Сахарный диабет 1 типа
Причины СД 1 типа
Факторы, способствующие развитию болезни, продолжают исследоваться. К настоящему времени установлено, что сахарный диабет первого типа возникает на основе сочетания биологической предрасположенности и внешних неблагоприятных воздействий. К наиболее вероятным причинам поражения поджелудочной железы, снижения выработки инсулина относят:
- Наследственность. Склонность к инсулинозависимому диабету передается по прямой линии – от родителей к детям. Выявлено несколько комбинаций генов, предрасполагающих к болезни. Они наиболее распространены среди жителей Европы и Северной Америки. При наличии больного родителя риск для ребенка увеличивается на 4-10% по сравнению с общей популяцией.
- Неизвестные внешние факторы. Существуют некие воздействия среды, провоцирующие СД 1 типа. Этот факт подтверждается тем, что однояйцевые близнецы, имеющие абсолютно одинаковый набор генов, заболевают вместе лишь в 30-50% случаев. Также установлено, что люди, мигрировавшие с территории с низкой заболеваемостью на территорию с более высокой эпидемиологией, чаще болеют диабетом, чем те, кто отказался от миграции.
- Вирусная инфекция. Аутоиммунный ответ на клетки поджелудочной может быть запущен вирусной инфекцией. Наиболее вероятно влияние вирусов Коксаки и краснухи.
- Химикаты, лекарства. Бета-клетки железы, производящей инсулин, могут быть поражены некоторыми химическими средствами. Примерами таких соединений являются крысиный яд и стрептозоцин – препарат для онкологических больных.
Патогенез
В основе патологии лежит недостаточность производства гормона инсулина в бета-клетках островков Лангерганса поджелудочной железы. К инсулинозависимым тканям относятся печеночная, жировая и мышечная. При сокращении секреции инсулина они перестают принимать глюкозу из крови. Возникает состояние гипергликемии – ключевой признак сахарного диабета. Кровь сгущается, нарушается кровоток в сосудах, что проявляется ухудшением зрения, трофическими поражениями конечностей.
Недостаточность инсулина стимулирует распад жиров и белков. Они поступают в кровь, а затем метаболизируются печенью в кетоны, которые становятся источниками энергии для инсулиннезависимых тканей, включая ткани головного мозга. Когда концентрация сахара крови превышает 7-10 ммоль/л, активизируется запасной путь выведения глюкозы – через почки. Развивается глюкозурия и полиурия, вследствие чего возрастает риск дегидратации организма и дефицита электролитов. Для компенсации потери воды усиливается чувство жажды (полидипсия).
Классификация
Согласно рекомендациям Всемирной организации здравоохранения, сахарный диабет I типа подразделяют на аутоиммунный (спровоцированный выработкой антител к клеткам железы) и идиопатический (органические изменения в железе отсутствуют, причины патологии остаются неизвестными). Развитие болезни происходит в несколько стадий:
- Выявление предрасположенности. Проводятся профилактические обследования, определяется генетическая отягощенность. С учетом средних статистических показателей по стране рассчитывается уровень риска развития заболевания в будущем.
- Начальный пусковой момент. Включаются аутоиммунные процессы, повреждаются β-клетки. Антитела уже вырабатываются, но производство инсулина остается нормальным.
- Активный хронический аутоиммунный инсулит. Титр антител становится высоким, количество клеток, производящих инсулин, сокращается. Определяется высокий риск манифестации СД в ближайшие 5 лет.
- Гипергликемия после углеводной нагрузки. Деструкции подвергается значительная часть вырабатывающих инсулин клеток. Производство гормона уменьшается. Сохраняется нормальный уровень глюкозы натощак, но после приема пищи в течение 2 часов определяется гипергликемия.
- Клиническая манифестация болезни. Проявляются симптомы, характерные для сахарного диабета. Секреция гормона резко снижена, деструкции подвержено 80-90% клеток железы.
- Абсолютная инсулиновая недостаточность. Все клетки, ответственные за синтез инсулина, погибают. Гормон поступает в организм только в форме препарата.
Симптомы СД 1 типа
Основные клинические признаки манифестации заболевания – полиурия, полидипсия и потеря веса. Учащаются позывы к мочеиспусканию, объем суточной мочи достигает 3-4 литров, иногда появляется ночное недержание. Пациенты испытывают жажду, ощущают сухость во рту, выпивают до 8-10 литров воды за сутки. Аппетит усиливается, но масса тела уменьшается на 5-12 кг за 2-3 месяца. Дополнительно может отмечаться бессонница ночью и сонливость днем, головокружения, раздражительность, быстрая утомляемость. Больные чувствуют постоянную усталость, с трудом выполняют привычную работу.
Возникает зуд кожи и слизистых оболочек, высыпания, изъязвления. Ухудшается состояние волос и ногтей, долго не заживают раны и иные кожные поражения. Нарушение кровотока в капиллярах и сосудах называется диабетической ангиопатией. Поражение капилляров проявляется снижением зрения (диабетическая ретинопатия), угнетением функций почек с отеками, артериальной гипертензией (диабетическая нефропатия), неравномерным румянцем на щеках и подбородке. При макроангиопатии, когда в патологический процесс вовлекаются вены и артерии, начинает прогрессировать атеросклероз сосудов сердца и нижних конечностей, развивается гангрена.
У половины больных определяются симптомы диабетической нейропатии, которая является результатом электролитного дисбаланса, недостаточного кровоснабжения и отека нервной ткани. Ухудшается проводимость нервных волокон, провоцируются судороги. При периферической нейропатии пациенты жалуются на жжение и болезненные явления в ногах, особенно по ночам, на ощущение «мурашек», онемение, повышенную чувствительность к прикосновениям. Для автономной нейропатии характерны сбои со стороны функций внутренних органов – возникают симптомы расстройств пищеварения, пареза мочевого пузыря, мочеполовых инфекций, эректильной дисфункции, стенокардии. При очаговой нейропатии формируются боли различной локализации и интенсивности.
Осложнения
Продолжительное нарушение углеводного обмена может привести к диабетическому кетоацидозу – состоянию, характеризующемуся накоплением в плазме кетонов и глюкозы, повышением кислотности крови. Протекает остро: исчезает аппетит, появляется тошнота и рвота, боль в животе, запах ацетона в выдыхаемом воздухе. При отсутствии медицинской помощи наступает помрачение сознания, кома и смерть. Больные с признаками кетоацидоза нуждаются в неотложном лечении. Среди других опасных осложнений диабета – гиперосмолярная кома, гипогликемическая кома (при неправильном применении инсулина), «диабетическая стопа» с риском ампутации конечности, тяжелая ретинопатия с полной потерей зрения.
Диагностика
Обследование пациентов осуществляет врач-эндокринолог. Достаточными клиническими критериями болезни являются полидипсия, полиурия, изменения веса и аппетита – признаки гипергликемии. В ходе опроса врач также уточняет наличие наследственной отягощенности. Предполагаемый диагноз подтверждается результатами лабораторных исследований крови, мочи. Обнаружение гипергликемии позволяет различить сахарный диабет с психогенной полидипсией, гиперпаратиреозом, хронической почечной недостаточностью, несахарным диабетом. На втором этапе диагностики проводится дифференциация различных форм СД. Комплексное лабораторное обследование включает следующие анализы:
- Глюкоза (кровь). Определение сахара выполняется трехкратно: с утра натощак, через 2 часа после нагрузки углеводами и перед сном. О гипергликемии свидетельствуют показатели от 7 ммоль/л натощак и от 11,1 ммоль/л после употребления углеводной пищи.
- Глюкоза (моча). Глюкозурия указывает на стойкую и выраженную гипергликемию. Нормальные значения для данного теста (в ммоль/л) – до 1,7, пограничные – 1,8-2,7, патологические – более 2,8.
- Гликированный гемоглобин. В отличие от свободной, несвязанной с белком глюкозы, количество гликозилированного гемоглобина крови остается относительно постоянным на протяжении суток. Диагноз диабета подтверждается при показателях 6,5% и выше.
- Гормональные тесты. Проводятся тесты на инсулин и С-пептид. Нормальная концентрация иммунореактивного инсулина крови натощак составляет от 6 до 12,5 мкЕД/мл. Показатель С-пептида позволяет оценить активность бета-клеток, объем производства инсулина. Нормальный результат – 0,78-1,89 мкг/л, при сахарном диабете концентрация маркера снижена.
- Белковый метаболизм. Выполняются анализы на креатинин и мочевину. Итоговые данные дают возможность уточнить функциональные возможности почек, степень изменения белкового обмена. При поражении почек показатели выше нормы.
- Липидный метаболизм. Для раннего выявления кетоацидоза исследуется содержание кетоновых тел в кровотоке, моче. С целью оценки риска атеросклероза определяется уровень холестеринов крови (общий холестерин, ЛПНП, ЛПВП).
Лечение СД 1 типа
Усилия врачей нацелены на устранение клинических проявлений диабета, а также на предупреждение осложнений, обучение пациентов самостоятельному поддержанию нормогликемии. Больных сопровождает полипрофессиональная бригада специалистов, в которую входят эндокринологи, диетологи, инструктора ЛФК. Лечение включает консультации, применение лекарственных средств, обучающие занятия. К основным методам относятся:
- Инсулинотерапия. Использование препаратов инсулина необходимо для максимально достижимой компенсации метаболических нарушений, предотвращения состояния гипергликемии. Инъекции являются жизненно необходимыми. Схема введения составляется индивидуально.
- Диета. Пациентам показана низкоуглеводная, в том числе кетогенная диета (кетоны служат источником энергии вместо глюкозы). Основу рациона составляют овощи, мясо, рыба, молочные продукты. В умеренных количествах допускаются источники сложных углеводов – цельнозерновой хлеб, крупы.
- Дозированные индивидуальные физические нагрузки. Физическая активность полезна большинству больных, не имеющих тяжелых осложнений. Занятия подбираются инструктором по ЛФК индивидуально, проводятся систематически. Специалист определяет продолжительность и интенсивность тренировок с учетом общего состояния здоровья пациента, уровня компенсации СД. Назначается регулярная ходьба, легкая атлетика, спортивные игры. Противопоказан силовой спорт, марафонский бег.
- Обучение самоконтролю. Успешность поддерживающего лечения при диабете во многом зависит от уровня мотивации больных. На специальных занятиях им рассказывают о механизмах болезни, о возможных способах компенсации, осложнениях, подчеркивают важность регулярного контроля количества сахара и применения инсулина. Больные осваивают навык самостоятельного выполнения инъекции, выбора продуктов питания, составления меню.
- Профилактика осложнений. Применяются лекарства, улучшающие ферментную функцию железистых клеток. К ним относятся средства, способствующие оксигенации тканей, иммуномодулирующие препараты. Проводится своевременное лечение инфекций, гемодиализ, антидот-терапия для выведения соединений, ускоряющих развитие патологии (тиазидов, кортикостероидов).
Среди экспериментальных методов лечения стоит отметить разработку ДНК-вакцины BHT-3021. У пациентов, получавших внутримышечные инъекции в течение 12 недель, повышался уровень C-пептида – маркера активности островковых клеток поджелудочной железы. Другое направление исследований – превращение стволовых клеток в железистые клетки, производящие инсулин. Проведенные опыты на крысах дали положительный результат, но для использования метода в клинической практике необходимы доказательства безопасности процедуры.
Прогноз и профилактика
Инсулинозависимая форма сахарного диабета является хроническим заболеванием, но правильная поддерживающая терапия позволяет сохранить высокое качество жизни больных. Профилактические меры до сих пор не разработаны, так как не выяснены точные причины болезни. В настоящее время всем людям из групп риска рекомендовано проходить ежегодные обследования для выявления заболевания на ранней стадии и своевременного начала лечения. Такая мера позволяет замедлить процесс формирования стойкой гипергликемии, минимизирует вероятность осложнений.
Источник
