Причины возникновения сахарного диабета биохимия
Страница 1 из 3
Сахарный диабет (СД) – полиэтиологическое заболевание, связанное:
- со снижением количества β клеток островков Лангерганса,
- с нарушениями на уровне синтеза инсулина,
- с мутациями, приводящими к молекулярному дефекту гормона,
- со снижением числа рецепторов к инсулину и их аффинности в клетках-мишенях,
- с нарушениями внутриклеточной передачи гормонального сигнала.
Выделяют два основных типа сахарного диабета:
1. Инсулинзависимый сахарный диабет (ИЗСД, диабет 1 типа) – диабет детей и подростков (ювенильный), его доля составляет около 20% от всех случаев СД.
2. Инсулиннезависимый сахарный диабет (ИНЗСД, диабет 2 типа) – диабет взрослых, его доля – около 80%.
Подразделение типов СД на взрослый и ювенильный не всегда корректно, так как встречаются случаи развития ИНЗСД в раннем возрасте, также ИНЗСД может переходить в инсулинзависимую форму.
Причины сахарного диабета
Недостаточный синтез инсулина
Развитие ИЗСД (СД 1 типа) обусловлено недостаточным синтезом инсулина в β-клетках островков Лангерганса поджелудочной железы. Среди причин этого в настоящее время на первый план выдвигаются аутоиммунные поражения и инфицирование β-тропными вирусами (вирусы Коксаки, Эпштейна-Бар, эпидемического паротита).
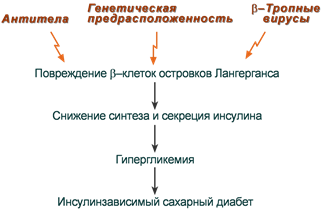
Причины инсулинзависимого сахарного диабета
Помним, что проницаемость стенки кишечника у младенцев выше, чем у взрослых, и это позволяет в первые дни и месяцы жизни сформировать у него пассивный иммунитет за счет перехода антител матери в кровь ребенка.
В связи с этим при использовании коровьего молока или молочных смесей для вскармливания младенцев имеется риск развития ИЗСД из-за возможного развития иммунного ответа на молочный альбумин и переключения иммунной атаки на β-клетки поджелудочной железы.
Происходит это в результате того, что некоторые пептидные участки альбумина коровьего молока и человеческого инсулина схожи между собой. Поэтому при проникновении их через кишечный барьер у детей-носителей антигенов главного комплекса гистосовместимости D3/D4 может возникнуть перекрестная иммунная реактивность и, как следствие, аутоиммунный ответ против собственных β-клеток, что приводит к инсулинзависимому сахарному диабету.
Нечувствительность клеток к инсулину
Для ИНЗСД (СД 2 типа) ведущей причиной является инсулинорезистентность из-за снижения чувствительности клеток-мишеней к гормону. Здесь выделяют две глобальные причины:
- снижение активности рецепторов (рецепторные механизмы),
- нарушение проведения сигнала от рецептора к внутриклеточным ферментам (пострецепторные механизмы).
Рецепторные механизмы
Функциональные нарушения рецепторов – замедляют связывание инсулина и ответ на него:
- увеличение диаметра и площади поверхности жировых клеток (ожирение) – снижение скорости образования рецепторных микроагрегатов,
- повышенная вязкость мембран (снижение доли ненасыщенных жирных кислот в фосфолипидах, увеличение содержания холестерина),
- блокирование инсулиновых рецепторов антителами,
- нарушение мембран в результате активации процесов ПОЛ.
Структурные нарушения рецепторов – не позволяют связываться с гормоном или отвечать на его сигнал.
- изменение конформации рецепторов инсулина при воздействии свободных радикалов (продуктов окислительного стресса).
Пострецепторные механизмы
Пострецепторные механизмы сопровождаются ослаблением проведения сигнала через фосфатидилинозитол-4,5-дифосфат-3-киназный путь (ФИ-3-киназный).
В настоящее время ослабление проведения сигнала через IRS-ФИ-3-киназный путь считают главной причиной инсулинорезистентности.
В результате развиваются снижение активации белков этого сигнального пути, отсутствие быстрых эффектов инсулина, а именно активации трансмембранных переносчиков глюкозы (ГлюТ4) и метаболических ферментов утилизации глюкозы.
Предложено два механизма нарушения ФИ-3-киназного пути:
- Фосфорилирование серина (но не тирозина) в составе IRS уменьшает его способность связываться с ФИ-3-киназой и ослабляет ее активирование. Данный процесс катализируется множеством серин-треониновых киназ, активность которых повышается при воспалении, стрессе, гиперлипидемиях, ожирении, переедании, дисфункции митохондрий.
- Нарушение баланса между количеством субъединиц ФИ-3-киназы (p85 и p110), т.к. эти субъединицы могут конкурировать за одни и те же участки связывания с белком IRS. Этот дисбаланс меняет активность фермента и снижает передачу сигнала. Причиной патологического повышения отношения p85/p110 предполагают высококалорийное питание.
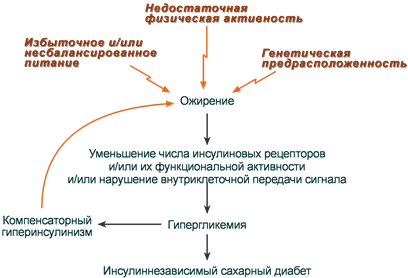
Причины развития инсулиннезависимого сахарного диабета
Развивающуюся при беременности инсулинорезистентность связывают с увеличенной экспрессией в клетках скелетных мышц субъединицы p85, вызванной повышением концентрации человеческого плацентарного гормона роста. Соответственно, изменяется соотношение p85/p110 и ухудшается развертывание быстрых эффектов инсулина.
Источник
Сахарный диабет
Сахарный диабет (Diabetes mellitus) – широко распространенное заболевание, которое наблюдается при абсолютном или относительном дефиците инсулина. Нехватка этого пептидного гормона (см. сс. 78, 82) отражается главным образом на обмене углеводов и липидов. Сахарный диабет встречается в двух формах. При диабете I типа (инсулинзависимом сахарном диабете) уже в раннем возрасте происходит гибель инсулинсинтезирующих клеток в результате аутоиммунной реакции. Менее тяжелый диабет II типа (инсулиннезависимая форма) обычно проявляется в более пожилом возрасте. Он может быть вызван различными причинами, например пониженной секрецией инсулина или нарушением рецепторных функций.
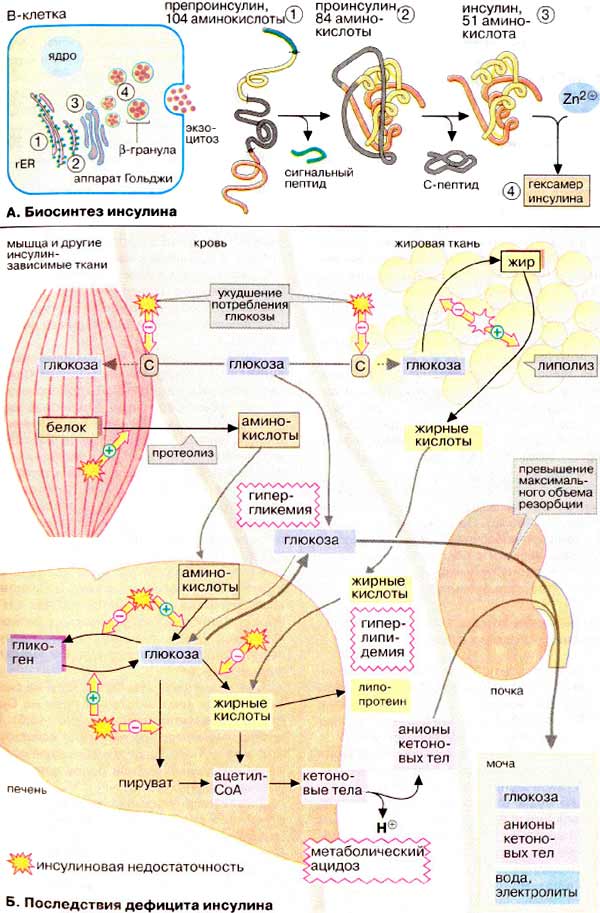
А. Биосинтез инсулина
Инсулин синтезируется в β-клетках островков Лангерганса поджелудочной железы. Как и многие секреторные белки, предшественник гормона (препроинсулин) содержит сигнальный пептид, который направляет пептидную цепь внутрь эндоплазматического ретикулума (см. с. 226), где после отщепления сигнального пептида и замыкания дисульфидных мостиков образуется проинсулин. Последний поступает в аппарат Гольджи и депонируется в клеточных везикулах, β-гранулах. В этих гранулах путем отщепления С-пептида образуется зрелый инсулин, который сохраняется в форме цинксодержащего гексамера (см. с. 82) вплоть до секреции.
Б. Последствия дефицита инсулина
Воздействие инсулина на обмен углеводов рассмотрено на с. 160. Его механизм сводится к усилению утилизации глюкозы и подавлению ее синтеза de novo. К этому следует добавить, что транспорт глюкозы из крови в большинство тканей также является инсулинзависимым процессом (исключения составляют печень, центральная нервная система и эритроциты).
Инсулин влияет также на липидный обмен в жировой ткани: он стимулирует синтез жирных кислот из глюкозы, что связано с активацией ацетил-КоА-карбоксилазы (см. с. 164), и усиливает генерацию НАДФН + Н+ в ГМП (см. с. 154). Другая функция инсулина – торможение расщепления жиров и деградации белков в мышцах. Таким образом, недостаточность инсулина ведет к глубоким нарушениям промежуточного метаболизма, что и наблюдается у больных сахарным диабетом.
Характерный симптом заболевания – повышение концентрации глюкозы в крови с 5 мМ (90 мг/дл) до 9 мМ (160 мг/дл) и выше (гипергликемия, повышенный уровень глюкозы в крови). В мышцах и жировой ткани, двух наиболее важных потребителях глюкозы, нарушаются усвоение и утилизация глюкозы. Печень также утрачивает способность использовать глюкозу крови. Одновременно повышается глюконеогенез и вместе с тем усиливается протеолиз в мышцах. Это еще более увеличивает уровень глюкозы в крови. Нарушение реабсорбции глюкозы в почках (при концентрации в плазме 9 мМ и выше), приводит к ее выведению с мочой (глюкозурия).
Особенно серьезные последствия имеет повышенная деградация жиров. Накапливающиеся в больших количествах жирные кислоты частично используются в печени в синтезе липопротеинов (гиперлипидемия), остальные распадаются до ацетил-КоА. Избыточные количества ацетил-КоА, возникающие в результате неспособности цитратного цикла полностью его утилизировать, превращаются в кетоновые тела (см. с. 304). Кетоновые тела – ацетоуксусная и 3-гидроксимасляная кислоты – повышают концентрацию протонов и влияют на физиологическую величину рН. Вследствие этого может возникать тяжелый метаболический ацидоз (диабетическая кома, см. с. 280). Образующийся ацетон придает дыханию больных характерный запах. Кроме того, в моче увеличивается содержание анионов кетоновых тел (кетонурия).
При неадекватном лечении сахарный диабет может приводить к долгосрочным осложнениям: изменению состояния кровеносных сосудов (диабетические ангиопатии), повреждению почек (нефропатии), нервной системы и глаз, например хрусталика (катаракта).
Источник
Текст работы размещён без изображений и формул.
Полная версия работы доступна во вкладке “Файлы работы” в формате PDF
Вступление
Сахарный диабет (СД) является одним из наиболее распространенных неинфекционных заболеваний. Проблема борьбы с сахарном диабетом с каждым годом становится более актуальной для современной медицины. На сегодняшний день по данным ВОЗ в России насчитывается 5,1 млн. заболеваний сахарным диабетом у взрослого населения и почти 50 тыс. – у детей. Рост числа больных сахарны м диабетом свидетельствует о том, что улучшается диагностика. Раннее выявление диабета, непроизвольно привело к увеличению числа больных этим заболеванием.
Сахарный диабет- это группа хронических метаболических заболеваний, характеризующихся гипергликемией, являющаяся результатом недостаточной секреции или действием гормона поджелудочной железы – инсулина, которыйприводит к нарушению углеводного, жирового и белкового обмена. Активаторы продукции инсулина – также аминокислоты лейцин и глутаминовая кислота. Также продукцию инсулина активируют соматотропный гормон и глюкагон.
Классификация сахарного диабета
В настоящее время сахарный диабет делят на два основных типа: I типа и II типа, а также дополнительные варианты диабета: диабет беременных и другие специфические типы диабета.
1.Инсулинзависимыйсахарный диабет (ИЗСД, диабет I типа) – диабет детей и подростков (ювенильный), его доля составляет около 20% от всех случаев СД. Заболевание, характеризующееся прогрессирующей деструкцией бета-клеток аутоиммунной или идиопатической природы, что приводит к абсолютному дефициту инсулина.
Абсолютной инсулиновой недостаточности способствуют аутоиммунные процессы, вирусная инфекция, воспалительные заболевания, фиброз или кальциноз поджелудочной железы, циркуляторные изменения (атеросклероз), опухолевые процессы.
2.Инсулиннезависимый сахарный диабет (ИНЗСД, диабет II типа) – диабет взрослых, его доля – около 80%.
Сахарный диабет II типа наиболее – широко распространенная форма заболевания, которая характеризуется относительным дефицитом инсулина, обусловленным либо уменьшением его секреции, либо нарушением его действия (инсулинорезистентностью).
Ведущей причиной развития СД-II является инсулинорезистентность из-за снижения чувствительности клеток-мишеней к гормону.
Инсулинорезистентность (IR) – состояние, характеризующееся недостаточным биологическим ответом клеток на инсулин при его достаточной концентрации в крови.
Влияние инсулина на метаболизм
Практически во всех тканях организма инсулин влияет на обмен углеводов, жиров, белков и электролитов, увеличивая транспорт глюкозы, белка и других веществ через мембрану клетки. Основное действие инсулина заключается в усилении транспорта глюкозы через мембрану клетки. Содержание глюкозы в сыворотке крови является отражением состояния двух постоянно меняющихся процессов, находящихся под постоянным контролем инсулина: утилизация глюкозы тканями и поступления глюкозы в кровоток. Свое биологическое действие на уровне клетки инсулин осуществляет через соответствующий рецептор в тканях. Стимуляция инсулином приводит к увеличению скорости поступления глюкозы внутрь клетки в 20-40 раз. Транспорт глюкозы через мембрану клетки осуществляется белками-транспортерами. При стимуляции инсулином наблюдается увеличение в 5-10 раз содержания транспортных белков глюкозы в плазматических мембранах при одновременном уменьшении на 50-60% их содержания во внутриклеточном пуле. Стимуляция транспорта глюкозы увеличивает потребление энергии в 20-30 раз. Большая часть инсулина метаболизируется в печени, за один пассаж в ней задерживается 40-60% гормона, поступающего из систем портальной вены. Инсулин после связывания с рецепторами гепатоцитов подвергается протеолизу, сопровождающегося инактивацией гормона. Около 40% инсулина инактивируется почками. Следует отметить, что при почечной недостаточности поглощение и инактивация инсулина почками уменьшаются до 9-10%, поэтому у больных сахарным диабетом при почечной недостаточности потребность в инсулине снижается (синдром Зуброды-Дана).
Пусковой механизм диабетогенеза
Учитывая постоянно прогрессирующий рост СД-II типа в мировом масштабе, ученые останавливаются на классическом учении средневекового врача о механизме развития диабета и особенно на тактике терапии диабета, рекомендованной Авиценной десять веков тому назад.
Учение Авиценны о диабетогенезе проверено временем и подтверждено многочисленными экспериментальными исследованиями.
Основным пусковым механизмом начинающегося диабетогенеза являются изменения рН крови и всего организма в ацидную сторону. Это доказывает, что при начальной стадии диабетогенеза идет нарушение кислотно-щелочного равновесия, в регуляции которого основную роль играют почки. Понижение уровня щелочных эквивалентов организма (Na, K и др.) свидетельствует, что первоначальные нарушения возникают на уровне клубочков нефрона, где в основном происходит обратное всасывание щелочных ресурсов. Повышение уровня таких ацидных продуктов, как мочевая кислота, креaтинин, мочевина, также свидетельствует о главной роли почек. Совокупность ацидных продуктов и их токсичных метаболитов способствует нарушению антитоксической и экскреторной функций печени. В последующем почечно-печеночные ацидные метаболиты распространяются через эндотелиальную систему на весь организм по такой схеме: почки → эндотелиальная система → печень → все внутренние органы → внутриклеточные структуры → интерстициальная система → венозная и лимфатическая системы → печень, почки → выведение из организма. В результате возникновения таких взаимосвязанных и взаимообусловленных дисметабoлических процессов прежде всего происходят изменения кислотно-основного состояния (КОС) в кислую сторону. В последующем сдвиг в кислую сторону продолжается под действием неумеренных доз экзогенных – абиотических aцидных продуктов и образовавшихся в организме биотических aцидных метаболитов. Кроме того, по мере повышения степени тяжести кислой реакции крови, а также загрязнения ЭС нарушается чувствительность тканей-мишеней к инсулину и к глюкозе, возникает состояние ИР, то есть предиабет, который рано или поздно приводит к развитию СД 2-го типа.
Заключение
На сегодняшний день сахарный диабет занимает лидирующие позиции среди различных заболеваний и является распространенным во всем мире. Россия занимает 4-е место в мире. Основная проблема сахарного диабета заключается в высокой частоте поражения сосудистой системы, которая в свою очередь приводит к таким заболеваниям как инсульт, инфаркт миокарда, слепота, гангрена нижних конечностей и хроническая почечная недостаточность. Именно эти заболевания могут привести к ранней инвалидизации и высокой летальность, наблюдаемой при диабете.
Использованные источники :
1.Балаболкин МИ. Диабетология. Москва, РФ: Медицина; 2014.
2. Гольдберг Е. Д. , Ещенко В. А. , Бовт В. Д. Сахарный диабет. Томск, 2017.
3. Дедов И.И. , Фадеев В.В ,Введение в диабетологию, Москва, Берег, 2011.
4. В.И. Маколкин, С.И. Овчаренко.Внутренние болезни.Москва, 2013.
5. Нуралиев Ю.Н. Медицинская система Авиценны. – Душанбе: Дониш, 2010.
Источник
Диабет – это общее название группы хронических эндокринных заболеваний. Все недуги этой группы имеют общий симптом – полиурию (повышенное образование мочи). Но только сахарный диабет связан с повышением концентрации глюкозы в крови.
Виды диабетов
Более распространенным является сахарный диабет – эндокринное заболевание, вызванное нарушением метаболических процессов в организме. Его главный симптом – гипергликемия (высокий сахар в крови), обусловленная инсулиновой недостаточностью. Но существуют и другие виды:
- Центральный несахарный. Вызван недостатком или сопротивляемостью организма к вазопрессину – пептидному гормону гипоталамуса, ответственному за сохранение в теле жидкости.
- Нефрогенный несахарный. Характеризуется утратой способности к концентрированию мочи. Наследственный вызван генетическими мутациями, приобретенный – почечными заболеваниями или патологиями в мозге.
Все эти болезни сопровождаются большой потерей жидкости и, как следствие, нарушением минерального обмена. Несахарные виды не несут угрозы жизни при условии, если больной своевременно и в достаточном объеме утоляет жажду.
Что такое сахарный диабет
Сахарный диабет – это одна из самых острых проблем мирового здравоохранения. По данным Всемирной организации здравоохранения (ВОЗ), от него страдают около 500 млн человек во всем мире.
Это заболевание характеризуется множественными метаболическими нарушениями:
- регуляции глюкозы;
- белкового обмена;
- углеводного обмена;
- липидного обмена;
- водно-солевого баланса;
- минерального обмена.
Главную роль в развитии патологии играет инсулин – белково-пептидный гормон поджелудочной железы. Он отвечает за поддержание нормального уровня глюкозы в крови, обеспечивая ее поступление в клетки тканей для их питания.
При сахарном диабете происходит сбой обменных процессов. В зависимости от типа заболевания, либо поджелудочная железа не вырабатывает достаточно инсулина, либо организм теряет восприимчивость к нему. В результате глюкоза не достигает клеток, а накапливается в крови. Ткани испытывают энергетическое голодание.
Симптомы диабета
Обоим типам заболевания присущи частые приступы голода, постоянное ощущение жажды и учащенное мочеиспускание. Все это – признаки гипергликемии. Это значит, что в крови больного много сахара. Его нельзя ограничивать в жидкости во избежание обезвоживания.
Также сахарный диабет сопровождается такими симптомами:
- ухудшение зрения;
- онемение конечностей;
- усиленное потоотделение;
- повышенная утомляемость;
- мышечная слабость;
- долгое заживление ран;
- кожный зуд.
При диабете первого типа возможно ночное недержание мочи. Второй тип нередко проявляется черным акантозом – темными кожными уплотнениями на шее, в подмышках, в паху, на локтях.
Инсулин подавляет расщепление жировой ткани. Поэтому больные сахарным диабетом второго типа страдают от лишнего веса на фоне инсулинорезистентности. Первый тип, напротив, может провоцировать стремительное похудение на фоне клеточного голодания.
Типы диабета
В зависимости от причины, по которой нарушается транспортировка глюкозы, выделяют следующие типы сахарного диабета:
- СД первого типа. Он вызван дефицитом инсулина. Поджелудочная железа не справляется, поэтому больному необходимо принимать препараты, содержащие этот гормон.
- СД второго типа. Его причина – инсулинорезистентность. Самого гормона в организме достаточно, но клетки к нему нечувствительны, поэтому транспортировка глюкозы не происходит.
- Гестационный диабет. Развивается во время беременности в отсутствие сахарного диабета и угрожает здоровью матери и ребенка.
Отдельно рассматривают преддиабетическое состояние, характеризующееся пониженной толерантностью к глюкозе. Натощак сахар остается в пределах нормы, но после нагрузки глюкозой обнаруживается отклонение.
Механизм развития сахарного диабета первого типа
Он характеризуется абсолютным дефицитом инсулина, то есть его не хватает для выполнения своей функции. Такое заболевание диагностируется у детей и подростков, но необязательно с рождения. Основные причины подобной дисфункции поджелудочной железы – разрушение бета-клеток иммунной системой. Происходит оно постепенно – до появления первых признаков болезни может пройти от нескольких месяцев до нескольких лет. В редких случаях диабет первого типа развивается к 30 годам. Из-за этого его могут спутать со вторым типом.
Причина разрушения бета-клеток кроется в генетической предрасположенности и присутствии в организме аутоантигенов. В редких случаях процесс деструкции запускается под действием вирусов (энтеровируса Коксаки, краснухи или ВИЧ).
Причины возникновения сахарного диабета второго типа
Этот вид заболевания вызван инсулинорезистентностью, которая возникает в зрелом возрасте. Поджелудочная железа продолжает вырабатывать необходимый гормон, но он не действует. В этом случае говорят об относительном его дефиците.
Орган может воспринять это как недостаток инсулина (хотя на самом деле это не так) и производить его сверх нормы. Тогда возникает гиперинсулинемия и метаболический синдром. Причинами инсулинорезистентности могут быть:
- избыток жировых клеток в брюшной полости;
- гипертоническая болезнь;
- синдром поликистозных яичников (у женщин);
- иные эндокринные патологии;
- прием некоторых лекарств (в том числе комбинированных оральных контрацептивов).
Инсулинорезистентность бывает и физиологической. Это характерно для подростков, беременных женщин и пожилых людей. Краткосрочные ее проявления бывают во второй фазе менструального цикла и во время сна.
Сахарный диабет и ожирение
Ученые выявили взаимосвязь между СД и чрезмерно лишним весом. С одной стороны, инсулин препятствует расщеплению жира, что делает похудение для диабетика практически невозможным. С другой стороны, ожирение осложняет течение болезни:
- жир откладывается в области живота;
- поджелудочная железа и печень оказываются сдавлены;
- нарушается углеводно-липидный обмен;
- производство инсулина активизируется;
- восприимчивость к инсулину падает.
Висцеральное (внутрибрюшное) ожирение может быть результатом малоподвижного образа жизни, избытка андрогенов (мужских гормонов), а также передаваться по наследству. По стандартам Всемирной организации гастроэнтерологов, оно диагностируется при окружности талии более 80 см у женщин и более 94 см у мужчин. Национальная образовательная программа по холестерину США ориентируется также на соотношение объемов талии и бедер – более 0,85 у женщин и более 0,9 у мужчин.
Сахарный диабет и синдром поликистозных яичников
СПКЯ заключается в образовании множественных фолликулярных кист в яичниках. Овуляции происходят редко либо прекращаются вовсе. У женщин с таким диагнозом в анамнезе всегда присутствует гиперандрогения (избыток тестостерона) и часто – инсулинорезистентность.
Сахарный диабет и синдром поликистозных яичников взаимообусловлены. С одной стороны, избыток андрогенов способствует висцеральному ожирению, что в конечном итоге приводит к развитию резистентности к инсулину и СД второго типа. С другой стороны, гиперинсулинемия способствует росту числа фолликулов и образующихся впоследствии кист. В то же время избыток инсулина подавляет овуляцию. Тормозится под его влиянием и выработка глобулина, связывающего половые гормоны, который необходим для «обезвреживания» тестостерона.
Кто в группе риска
Пациенты с избыточной массой тела или синдромом поликистозных яичников имеют более высокие шансы заболеть диабетом. Также в группу риска попадают люди:
- старше 45 лет;
- имеющие родителей-диабетиков;
- страдающие артериальной гипертензией;
- ведущие малоподвижный образ жизни;
- лишенные в детстве грудного вскармливания;
- употребляющие в пищу много простых углеводов и жиров;
- курящие.
Пониженная толерантность к глюкозе тоже является поводом внимательнее следить за здоровьем. СД может проявиться спустя более чем десять лет после диагностирования преддиабета. При этом заболевание на начальной стадии может не привлекать к себе внимания за счет слабо выраженных симптомов.
Анализ крови на глюкозу следует сдавать хотя бы раз в год, людям из группы риска – чаще. По стандартам ВОЗ, верхняя граница нормы составляет 6,1 ммоль/л, Американской диабетической ассоциации – 5,6 ммоль/л.
Диагностика
Результаты анализа крови на глюкозу, превышающие норму, позволяют заподозрить СД. Но для уточнения диагноза эндокринолог назначит также:
- анализ на глюкозу натощак;
- пероральный глюкозотолерантный тест;
- биохимический анализ крови;
- анализ на гликированный гемоглобин (норма – не более 6%);
- анализ на холестерин (общий, липопротеидов высокой плотности и низкой плотности);
- определение индекса инсулинорезистентности.
В дополнение к анализам крови может потребоваться лабораторное исследование мочи. Врачей интересуют показатели мочевины, мочевой кислоты, креатинина.
При наличии показаний пациенту следует посетить узких специалистов для профилактики осложнений. Обычно это кардиолог и окулист.
Лечение сахарного диабета
Методы лечения зависят от типа заболевания. Хотя полностью избавиться от сахарного диабета нельзя, облегчить симптомы и предотвратить осложнения вполне реально.
По прогнозам ВОЗ, через 10 лет диабет выйдет на седьмое место среди причин смертности населения всего мира. Поэтому важно своевременно лечить заболевание и обеспечить доступность медикаментов для больных.
Для пациентов с СД первого типа жизненно важно получение инсулина. Его аналоги должны восполнять функции бета-клеток. Есть 3 вида препаратов:
Вид препаратов Пик действия после введения Сколько длится эффект Быстродействующие Через 15 минут До 4 часов Простые Через 30-60 минут 6-8 часов Нейтральные Через 4-12 часов 18-24 часа Длительно действующие Более суток Пациентам с СД второго типа инсулин бывает нужен редко. Обычно у них его больше, чем требуется. Лечение сводится к приему препаратов, снижающих уровень сахара в крови и коррекции образа жизни.
Возможные осложнения
Нарушение углеводного обмена, гипергликемия и гиперинсулинемия отражаются на разных органах. Главная опасность диабетов – поражения микро- и макрососудов, многие из которых ощутимо снижают качество жизни и даже могут привести к летальному исходу:
- диабетическая ретинопатия – аневризмы капилляров сетчатки, приводящие к ее отслоению;
- диабетическая нефропатия – поражение почечных клубочков, осложнением которого становится почечная недостаточность;
- диабетическая нейропатия – поражение нейронов, влекущее дисфункцию нервов (от боли до атрофии конечностей);
- атеросклероз, приводящий к стенокардии, инфаркту миокарда, инсульту или поражение периферических артерий.
Заболевание также подавляет иммунную систему, вызывает изъязвления кожи вплоть до гангрены, деформацию пальцев, многочисленные патологии суставов. Отсутствие лечения при поражении периферических артерий нередко заканчивается ампутацией нижних конечностей и сепсисом.
Диабетическая кома
20% причин летального исхода у больных сахарным диабетом приходится на диабетическую кому. При этом неотложное состояние может вызвать как повышенный уровень сахара в крови, так и пониженный.
Выделяют 3 вида диабетических ком:
Вид комы Причины Характерные черты Кетоацидотическая Острая потребность в инсулине (в том числе из-за пропущенного приема лекарства) - Гипергликемия
- Повышенная кислотность
- Повышенное содержание кетоновых тел в моче
Гиперосмолярная кетоацидотическая Нехватка инсулина в сочетании с обезвоживанием - Гипергликемия
- Повышенная осмолярность плазмы
- Повышенная концентрация натрия без изменения кислотно-щелочного баланса
Гипогликемическая Передозировка инсулином или пропуск приема пищи - Гипогликемия
- Клеточное голодание
Во всех случаях больным требуется оперативная медицинская помощь. Чаще всего ее оказывают в реанимации.
 
 
Гаталова Дагмара Сулимовна, терапевт, эндокринолог, врач медицинских кабинетов 36,6
 
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ, ПЕРЕД ПРИМЕНЕНИЕМ НЕОБХОДИМО ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ
Источник
