Сахарный диабет 1 тип группа здоровья
Инвалидность – это состояние, при котором нормальная жизнедеятельность человека ограничена в той или иной мере из-за физических, психических, когнитивных или сенсорных расстройств. При диабете, как и при других заболеваниях, этот статус устанавливается больному на основании оценки медико-социальной экспертизы (МСЭ).

На оформление какой группы инвалидности при сахарном диабете 1 типа может претендовать больной? Дело в том, что сам факт наличия этой болезни у взрослого человека не является причиной для получения такого статуса. Инвалидность можно оформить только в том случае, если болезнь протекает с тяжелыми осложнениями и накладывает существенные ограничения на диабетика.
Порядок установления
Если человек болеет инсулинозависимым сахарным диабетом, и этот недуг прогрессирует и существенно влияет на его нормальный образ жизни, он может обратиться к врачу для прохождения ряда обследований и возможного оформления инвалидности. Первоначально пациент посещает терапевта, который выдает направления на консультации к узким специалистам (эндокринолог, окулист, кардиолог, невролог, хирург и др.). Из лабораторных и инструментальных методов обследования больному могут быть назначены:
- общие анализы крови и мочи;
- анализ на уровень сахара в крови;
- УЗИ сосудов нижних конечностей с допплерографией (при ангиопатии);
- гликированный гемоглобин;
- осмотр глазного дна, периметрия (определение полноты полей зрения);
- специфические анализы мочи для выявления в ней сахара, протеина, ацетона;
- электроэнцефалография и реоэнцефалография;
- липидограмма;
- биохимический анализ крови;
- УЗИ сердца и ЭКГ.
В зависимости от состояния больного и его жалоб ему могут быть назначены дополнительные исследования и консультации других узкопрофильных врачей. При прохождении комиссии оценивается степень имеющихся функциональных нарушений в организме больного, вызванных диабетом. Поводом для направления больного на МСЭ могут стать плохо скомпенсированный сахарный диабет средней или тяжелой степени тяжести, частые приступы гипогликемии и (или) кетоацидоза и другие тяжелые осложнения недуга.
Для оформления инвалидности больному понадобятся такие документы:
- паспорт;
- выписки из больниц, в которых пациент проходил стационарное лечение;
- результаты всех лабораторных и инструментальных исследований;
- консультативные заключения с печатями и диагнозами всех врачей, на приеме которых побывал больной за время прохождения медицинского осмотра;
- заявление пациента на оформление инвалидности и направление терапевта на МСЭ;
- амбулаторная карта;
- трудовая книжка и документы, свидетельствующие о полученном образовании;
- справка об инвалидности (в том случае, если пациент подтверждает группу повторно).
Если больной работает, ему нужно получить справку от работодателя, в которой описаны условия и характер работы. Если пациент учится, то аналогичный документ необходим от ВУЗа. Если решение комиссии положительное, диабетик получает удостоверение инвалида, в котором указывается группа. Повторное прохождение МСЭ не нужно только в том случае, если больному установлена 1 группа. При второй и третьей группах инвалидности, несмотря на то, что сахарный диабет – это неизлечимое и хроническое заболевание, больному необходимо регулярно проходить повторную подтверждающую экспертизу.

Если врач отказывается выдавать направление на МСЭ (что случается крайне редко), больной может самостоятельно пройти все обследования и подать пакет документов на рассмотрение комиссии
Что делать в случае отрицательного решения МСЭ?
Если МСЭ приняла отрицательное решение, и пациент не получил никакую группу инвалидности, он имеет право обжаловать это решение. Больному важно понимать, что это длительный процесс, но если он уверен в несправедливости полученной оценки состояния здоровья, ему нужно попытаться доказать обратное. Диабетик может обжаловать полученные результаты, обратившись в месячный срок с письменным заявлением в главное бюро МСЭ, где будет проведена повторная экспертиза.
Если же и там в оформлении инвалидности больному будет отказано, он может обратиться в Федеральное бюро, которое обязано в течение месяца организовать собственную комиссию для вынесения решения. Последняя инстанция, в которую может обратиться диабетик – это суд. В нем могут быть обжалованы результаты МСЭ, проведенной в Федеральном бюро в соответствии с порядком, установленным государством.
Первая группа
Самая тяжелая группа инвалидности – первая. Она присваивается больному в том случае, если на фоне сахарного диабета у него развились тяжелые осложнения болезни, которые мешают не только его трудовой деятельности, но и ежедневному уходу за собой. К таким состояниям относятся:
- односторонняя или двусторонняя потеря зрения из-за выраженной диабетической ретинопатии;
- ампутация конечности из-за синдрома диабетической стопы;
- выраженная нейропатия, которая отрицательно влияет на функциональность органов и конечностей;
- конечная стадия хронической почечной недостаточности, возникшая на фоне нефропатии;
- паралич;
- сердечная недостаточность 3-й степени;
- запущенные психические расстройства, возникшие из-за диабетической энцефалопатии;
- часто повторяющиеся гипогликемические комы.
Такие пациенты не могут самостоятельно обслуживать себя, они нуждаются в сторонней помощи родственников или медицинских (социальных) работников. Они не в состоянии нормально ориентироваться в пространстве, полноценно общаться с другими людьми и вести любой вид трудовой деятельности. Часто такие больные не могут контролировать свое поведение, а их состояние полностью зависит от помощи других людей.

Оформление инвалидности позволяет не только получать ежемесячную денежную компенсацию, но и участвовать в программе социальной и медицинской реабилитации инвалидов
Вторая группа
Вторая группа устанавливается диабетикам, которые периодически нуждаются в посторонней помощи, но простые действия по уходу за собой они могут совершать сами. Ниже приведен перечень патологий, которые могут привести к этому:
- выраженная ретинопатия без полной слепоты (с разрастаниями кровеносных сосудов и формированием сосудистых аномалий в этой области, которые приводят к сильному повышению внутриглазного давления и нарушению работы зрительного нерва);
- конечная стадия хронической почечной недостаточности, которая развилась на фоне нефропатии (но при условии постоянного успешного диализа или пересадки почки);
- психические болезни на фоне энцефалопатии, тяжело поддающиеся медикаментозному лечению;
- частичная потеря возможности двигаться (парез, но не полный паралич).
Помимо вышеперечисленных патологий, условиями для оформления инвалидности 2 группы являются невозможность ведения трудовой деятельности (или необходимость создания специальных условий для этого), а также сложности в выполнении бытовых действий.
Если пациент часто вынужден прибегать к помощи посторонних лиц, осуществляя уход за собой, или же он ограничен в передвижении, в совокупности с осложнениями диабета это может стать поводом для установления второй группы.
Чаще всего люди со 2-й группой не работают или работают на дому, поскольку рабочее место должно быть адаптировано под них, а условия труда должны быть максимально щадящими. Хотя в некоторых организациях с высокой социальной ответственностью предусмотрены отдельные специальные рабочие места для инвалидов. Физическая нагрузка, командировки и работа сверх нормы запрещены для таких сотрудников. Им, как и всем диабетикам, полагаются законные перерывы для введения инсулина и частого приема пищи. Таким больным нужно помнить о своих правах и не позволять работодателю нарушать трудовое законодательство.
Третья группа
Третью группу инвалидности дают пациентам с диабетом средней тяжести, с умеренными функциональными нарушениями, которые приводят к осложнению привычной трудовой деятельности и сложностям с самообслуживанием. Иногда третью группу оформляют больным диабетом 1-го типа молодого возраста для успешной адаптации на новом месте работы или учебы, а также в период повышенной психоэмоциональной нагрузки. Чаще всего при нормализации состояния больного третью группу снимают.
Инвалидность у детей
Всем детям, больным сахарным диабетом, после установления диагноза оформляется инвалидность без определенной группы. По достижении определенного возраста (чаще всего совершеннолетия) ребенок должен пройти экспертную комиссию, которая принимает решение о дальнейшем присвоении группы. При условии, что за время болезни у пациента не развились серьезные осложнения болезни, он трудоспособен и обучен навыкам расчета доз инсулина, инвалидность при сахарном диабете 1 типа может быть снята.
Больному ребенку с инсулинозависимой разновидностью сахарного диабета устанавливается статус «ребенок-инвалид». Кроме амбулаторной карты и результатов исследований, для его оформления нужно предоставить свидетельство о рождении ребенка и документ одного из родителей.
Для оформления инвалидности по достижении ребенком совершеннолетия необходимо наличие 3 факторов:
- стойкие нарушения функций организма, подтвержденные инструментально и лабораторно;
- частичное или полное ограничение способности вести трудовую деятельность, взаимодействовать с другими людьми, самостоятельно обслуживать себя и ориентироваться в происходящем;
- потребность в социальной опеке и восстановлении (реабилитации).

Детям-инвалидам государство предоставляет полный социальный пакет. В него включены инсулин и расходные материалы для его введения, денежная помощь, санаторно-курортное лечение и т.д.
Особенности трудоустройства
Диабетикам с 1-й группой инвалидностью работать нельзя, поскольку у них имеются тяжелые осложнения болезни и выраженные нарушения здоровья. Они во многом полностью зависят от других людей и не в состоянии самостоятельно обслуживать себя, поэтому ни о какой трудовой деятельности в данном случае не может идти речи.
Больные со 2-й и 3-й группой работать могут, но при этом условия труда должны быть адаптированными и подходящими для диабетиков. Таким больным запрещено:
- работать в ночную смену и оставаться сверхурочно;
- осуществлять трудовую деятельность на предприятиях, где выделяются токсичные и агрессивные химические вещества;
- заниматься физически тяжелой работой;
- ездить в командировки.
Диабетикам-инвалидам нельзя занимать должности, связанные с высокой психоэмоциональной нагрузкой. Они могут работать в сфере интеллектуального труда или легких физических нагрузок, но при этом важно, чтобы человек не переутомлялся и не перерабатывал выше положенной нормы. Больные не могут выполнять работу, которая сопряжена с риском для их жизни или жизни других людей. Это связано с необходимостью инъекций инсулина и теоретической возможностью внезапного развития осложнений диабета (например, гипогликемии).
Инвалидам с сахарным диабетом нужно избегать работы, при которой напрягаются глаза, так как это может стать причиной резкого прогрессирования ретинопатии. Чтобы не усугублять течение нейропатии и синдрома диабетической стопы, больным нужно выбирать профессии, где не требуется постоянное стояние на ногах или контакт с вибрирующим оборудованием.
Инвалидность при диабете 1 типа – это не приговор, а, скорее, социальная защита больного и помощь от государства. Во время прохождения комиссии важно ничего не утаивать, а честно рассказывать врачам о своих симптомах. На основании объективного осмотра и результатов обследований специалисты смогут принять верное решение и оформить ту группу инвалидности, которая полагается в данном случае.
Аделина Павлова
Медсестра общего профиля. Более 40 лет рабочего стажа. Копирайтер на пенсии. Подробнее об авторе
Последнее обновление: 1 ноября, 2019
Источник
Что такое диабет
Глюкоза – это топливо для наших клеток. Когда мы едим, она попадает в кровь, а оттуда разносится по всему организму. Если по какой-то причине глюкоза не достигает клеток, она начинает накапливаться в крови, отравляя нас. Возникает сахарный диабет (СД).
«В 2019 году на нашей планете было зарегистрировано 463 миллиона больных диабетом в возрасте от 20 до 79 лет. Получается, что один из 11 взрослых в мире и нашей стране страдает этим заболеванием», – сообщает Татьяна Николаевна Маркова, д.м.н., профессор кафедры эндокринологии и диабетологии МГМСУ имени А. И. Евдокимова, заведующая эндокринологическим отделением ГКБ № 52 Департамента здравоохранения Москвы.
В чем разница между диабетом 1-го и 2-го типа?
Нарушения углеводного обмена, приводящие к сахарному диабету, могут носить разный характер.
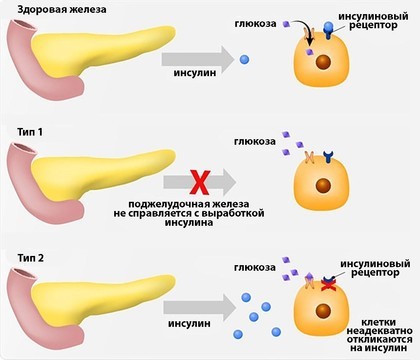
Сахарный диабет 1-го типа (иногда его ошибочно называют диабет первой степени) развивается, когда глюкоза не усваивается клетками из-за низкого уровня или полного отсутствия в организме гормона инсулина. Этот гормон вырабатывается поджелудочной железой и взаимодействует с клеточными рецепторами, помогая глюкозе из крови попадать внутрь клеток. Самостоятельно глюкоза в клетки попасть не может. Если поджелудочная железа вырабатывает слишком мало инсулина или не вырабатывает его вообще, уровень глюкозы в крови растет, возникает гипергликемия (рис. 1).
 Рисунок 1. Два типа диабета. Источник: shutterstock/FOTODOM
Рисунок 1. Два типа диабета. Источник: shutterstock/FOTODOM
Диабет 2-го типа — инсулиннезависимый. Он возникает, когда мембранные рецепторы наших клеток теряют способность взаимодействовать с инсулином. При этом инсулин продолжает вырабатываться, иногда даже в повышенных количествах. Больным СД 2-го типа далеко не всегда нужны инъекции инсулина, в отличие от пациентов с СД 1-го типа.
СД 1-го типа обычно развивается в детстве (чаще — в 4–7 лет) или подростковом возрасте (10–14 лет), но может возникнуть и у взрослых (обычно в 20–30 лет). СД 2-го типа — это взрослый диабет, он развивается постепенно, и большое значение в его развитии играет неправильное питание.
Важно! В последние десятилетия СД 2-го типа, который раньше встречался у взрослых старше 40 лет, существенно «помолодел». Теперь этот диагноз нередко ставят подросткам с ожирением.
Какой тип диабета «лучше»?
Если бы существовала возможность выбора, то стоило бы сделать его в пользу СД 2-го типа. Эта разновидность диабета — по крайней мере на первых порах — не требует введения инсулина, а лишь назначения сахароснижающих препаратов, снижения веса и соблюдения диеты.
Диабет 1-го типа без лечения довольно быстро приводит к тяжелым осложнениям и даже летальному исходу. Но не стоит отчаиваться! При соблюдении диеты и правильном расчете дозы инсулина больной СД 1-го типа имеет все шансы дожить до глубокой старости, ведя практически такой же образ жизни, как и здоровые люди. С той лишь разницей, что инсулин не вырабатывается в его организме, а вводится извне.
Диабет 1-го типа составляет примерно 5-10% всех диагностируемых случаев диабета. На диабет 2-го типа приходится 90%-95% случаев.
Причины диабета
Сахарный диабет первого типа развивается из-за дефекта иммунной системы, которая начинает атаковать антителами клетки поджелудочной железы, вырабатывающие инсулин (бета-клетки островков Лангерганса). Спровоцировать иммунную систему могут:
- Наследственность. Если СД 1-го типа страдает отец, то шансы детей заболеть — 5–10%, если мать — 2,5–5%, брат или сестра — 5%.
- Вирусные инфекции, поражающие в том числе и поджелудочную железу, например, гепатит (А, В, С и др.), эпидемический паротит (свинка), краснуха, ветряная оспа.
- Токсическое воздействие этанола (как результат панкреонекроза), нитрозаминов, пестицидов и прочих ядов.
Сахарный диабет развивается при гибели свыше 80% клеток, продуцирующих инсулин.
СД 2-го типа в основном развивается в результате ожирения, приводящего к изменению структуры инсулиновых рецепторов и снижению их восприимчивости к гормону. Однако, свою роль играют и генетические факторы.
Кто в группе риска
Факторы риска для СД 1-го типа не так ясны, как для диабета 2 типа. Среди людей, больше других подверженных этому заболеванию:
- Люди, чьи близкие родственники (родители, братья или сестры) болеют диабетом 1 типа.
- Дети и подростки. Диабет 1-го типа чаще всего проявляется в молодом возрасте.
- Люди белой расы (в США у белых чаще развивается диабет 1 типа, чем у афроамериканцев и латиноамериканцев).
СД 2-го типа чаще развивается у взрослых людей с лишним весом и женщин, переболевших гестационным диабетом.
В чем опасность диабета
На фоне постоянно высокого сахара в крови или так называемых «качелей» (чередования гипер- и гипогликемии) страдает головной мозг, который работает на чистой глюкозе, да и другие органы во главе с сердцем и почками выходят из строя. Человек, больной диабетом, может умереть из-за слишком высокой или очень низкой концентрации глюкозы в крови.
Поражая сосуды и нервные окончания, диабет может привести к потере зрения вплоть до слепоты и диабетической стопе с незаживающими язвами, последующим развитием гангрены и ампутацией.
Симптомы диабета на разных стадиях
Симптомы диабета 1-го типа обычно бывают очень яркими, в отличие от сахарного диабета 2-го типа.
Ранние симптомы
Ранние симптомы включают в себя:
- Жажду,
- Усиление аппетита,
- Частое обильное мочеиспускание,
- Ночное недержание мочи у детей, которые ранее не мочились в постель в течение ночи,
- Сухость во рту и в горле,
- Потерю веса (несмотря на повышенный аппетит),
- Усталость и апатию,
- Белые пятна на белье, как будто от крахмала: на самом деле это избыток содержащегося в моче сахара оставляет при высыхании такие следы на нижнем белье.
Важно! Заметив даже один-два из перечисленных выше симптомов у ребенка, расскажите обо всем педиатру.
Симптомы длительного течения диабета
Симптомы, говорящие о развитии диабета, включают:
- Боли в желудке,
- Тошноту и рвоту,
- Сонливость,
- Частое глубокое дыхание с легким запахом ацетона или моченых яблок изо рта,
- Появление выраженной сухости кожи, незаживающих ран и гнойничков,
- Раздражительность, агрессивность и другие изменения настроения и поведения.
Боли в животе, тошнота и запах ацетона изо рта — это признаки кетоацидоза, состояния, при котором организм не способен выводить токсичные для него продукты распада жиров — кетоны. Кетоны накапливаются в организме из-за того, что ввиду недоступности глюкозы жиры становятся главным источником энергии.
Симптомы гипогликемии
Если ваш ребенок или близкий человек болен СД 1-го типа — очень важно знать симптомы гипогликемии (низкого уровня сахара в крови) и вовремя оказать первую помощь. Гипогликемия развивается очень быстро и требует немедленной помощи. Чаще всего она бывает вызвана слишком большим количеством инсулина, слишком долгим голоданием, недостаточным количеством еды, дополнительными физическими нагрузками и употреблением большого количества алкоголя.
Симптомы гипогликемии у разных людей отличаются. Убедитесь, что вы знаете все «обычные» для пациента симптомы, которые могут включать:
- дезориентацию,
- нервозность или беспокойство,
- потливость и озноб,
- раздражительность и нетерпеливость,
- головокружение и трудности с концентрацией внимания,
- голод или тошноту,
- затуманенное зрение,
- слабость или утомляемость,
- гнев, упрямство или печаль.
В случае симптомов гипогликемии у больного необходимо проверить уровень глюкозы в крови. Если уровень глюкозы значительно (на несколько ммоль/л) ниже «привычного» для больного, нужно сразу же дать пациенту 15 граммов углеводов. Это может быть содовая, фруктовый сок, мед или просто раствор сахара в воде.
Есть ли разница в симптомах у женщин, мужчин и детей?
Если говорить о СД 1-го типа, его симптомы у людей разного пола и возраста практически не различаются. Этот тип диабета имеет довольно яркие проявления, что облегчает диагностику. Интересно, что в раннем возрасте мальчики заболевают СД 1-го типа чаще, чем девочки, а среди подростков и взрослых все происходит наоборот.
У младенцев и детей ясельного возраста ранние симптомы диабета могут быть не такими явными. Бывает трудно определить, хочет ли маленький ребенок пить, ведь он еще не способен сказать об этом.
У детей, которые носят подгузник, одним из симптомов диабета может стать сыпь на коже, которая является следствием грибковой инфекции (дрожжи быстро развиваются в моче с высоким содержанием сахара) и не проходит после использования крема.
Диагностика
Обычно диабет обнаруживают при плановом обследовании. Если говорить о детях, то это происходит во время ежегодной диспансеризации, когда ребенку делают анализ крови на сахар. Коварство СД 1-го типа в том, что он развивается очень быстро, начинаясь с сильной жажды и учащенного мочеиспускания, когда пациент фактически превращается в сифон — пьет и выделяет жидкость. Прибавьте к этому резкое похудание, сухость кожи и слизистых, одышку, слабость. В случае возникновения любых симптомов необходимо обратиться в поликлинику, а при резком ухудшении состояния — в службу скорой медицинской помощи.
К какому врачу обратиться?
К педиатру, если речь идет о ребенке, или к терапевту (врачу общей практики), если симптомы диабета появились у взрослого. При необходимости врач первичного звена направит вас к эндокринологу, который принимает в поликлинике или эндокринологическом диспансере.
Какие анализы сдать?
Диагноз «сахарный диабет» ставится на основании нескольких лабораторных тестов:
- уровень глюкозы натощак в периферической (капиллярной) крови (из пальца). Норма — 3,3–5,5 ммоль/л;
- глюкоза и кетоновые тела в моче;
- высокий уровень гликированного гемоглобина (выше 6,5-7%);
- снижение толерантности к глюкозе.
Как проводится тест на толерантность к глюкозе?
При глюкозотолерантном тесте сначала определяют уровень глюкозы в крови натощак, затем пациенту дают выпить сироп (75 г глюкозы, растворенной в 1,5 стакана воды) и измеряют уровень сахара в крови через 2 часа после нагрузки. Диагноз ставится, если:
- уровень глюкозы натощак превышает 7 ммоль/л,
- уровень глюкозы через 2 часа после нагрузки превышает 11,1 ммоль/л.
Лечение
Лечение диабета сводится к управлению болезнью на протяжении всей жизни. СД 1-го типа предполагает постоянное введение больному недостающего гормона — инсулина. Кроме того, большую роль в лечении играет соблюдение режима питания, грамотное распределение физических нагрузок и самодисциплина.
Медикаментозное лечение: инсулинотерапия
Больным СД 1-го типа каждый день нужны уколы инсулина, чтобы контролировать уровень сахара в крови и получать необходимую организму энергию. Врач вместе с пациентом подбирает наиболее эффективный тип и схему введения препарата.
Ввод фиксированной дозы инсулина
При выборе этой схемы больной вводит себе фиксированную дозу инсулина в течение дня. В этом случае нужно тщательно следить за количеством потребляемых углеводов и учитывать физическую активность, чтобы не вызвать состояние гипер- или гипогликемии.
Базально-болюсная схема
Данная схема имитирует выработку инсулина поджелудочной железой. Придерживаясь ее, больной вводит себе базальный инсулин длительного действия для поддержания уровня сахара в крови в отсутствии пищи. Перед едой, для устранения скачков сахара, вводится также болюсной инсулин короткого действия.
Его доза зависит от содержания сахара в крови и количества углеводов в потребляемых блюдах. Это более гибкая схема с точки зрения режима питания. Главное — правильно отсчитывать, сколько инсулина вам необходимо.
Важно! Дозировать инсулин в зависимости от калорийности пищи и физической нагрузки научит лечащий врач и специалисты Школы диабета. Ее адрес уточняйте в районной поликлинике. Москвичи могут узнать его по этой ссылке. Занятия в такой школе желательно проходить ежегодно. Придется тщательно анализировать все, что вы едите, рассчитывать, сколько для этого нужно уколоть единиц инсулина, и следить за тем, как организм отреагирует на инъекцию.
Как вводить инсулин
Инсулинотерапии не стоит бояться. Для удобного ввода инсулина давно разработаны простые в обращении приборы: инсулиновая помпа и «пенфилл» — шприц-ручка с инсулином.
Инсулиновая помпа
Инсулиновая помпа (рис. 2) самостоятельно вводит необходимое количество инсулина в течение дня, имитируя работу поджелудочной железы. В этом случае используется инсулин короткого действия, программу болюсного ввода инсулина перед едой можно откорректировать в зависимости от пищевых привычек.
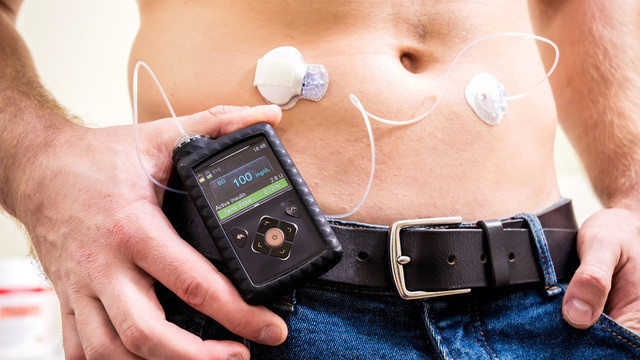 Рисунок 2. Инсулиновая помпа. Источник: Alan Levine/Flickr.
Рисунок 2. Инсулиновая помпа. Источник: Alan Levine/Flickr.
У помповой инсулинотерапии имеется ряд противопоказаний, включающий в себя наличие психического заболевания, которое может привести к неправильному использованию прибора, сниженное зрение (если это мешает взаимодействовать с интерфейсом), острые соматические (не психические) заболевания или обострения хронических заболеваний, психоэмоциональный стресс.
Кроме того, использование помпы не рекомендуется при впервые диагностированный сахарный диабет 1-го типа, но это временное ограничение, связанное с тем, что больному необходимо сначала научиться считать инсулин, и только потом переходить к помповой терапии.
Пенфилл
Пенфилл (рис. 3) — шприц-ручка для введения инсулина. Ручка позволяет менять дозу введения инсулина с помощью селектора.
 Рисунок 3. Пенфилл. Источник: CC0 Public Domain
Рисунок 3. Пенфилл. Источник: CC0 Public Domain
Важно! Доза введенного инсулина должна максимально точно соответствовать количеству потребленных углеводов. Используя шприц-ручку, никогда не вводите избыток инсулина «на всякий случай»! Падение уровня глюкозы в крови (гипогликемия) наступает очень быстро, можно потерять сознание.
Контроль сахара
Так как доза инсулина зависит от уровня сахара в крови, его нужно постоянно измерять с помощью глюкометра (рис. 4).
 Рисунок 4. Глюкометр для измерения сахара в крови. Источник: Amanda Mills/USCDCP/Pixnio
Рисунок 4. Глюкометр для измерения сахара в крови. Источник: Amanda Mills/USCDCP/Pixnio
Спросите своего врача, каким должен быть ваш целевой уровень сахара, как часто следует его проверять. Поддержание показателя, максимально близкого к целевому, поможет вам предотвратить или отсрочить осложнения, связанные с диабетом.
Диабет в путешествии
Перед поездкой посетите своего врача и проконсультируйтесь по поводу маршрута, запланированной физической активности и возможных изменений в дозировке и схеме ввода инсулина.
Возьмите с собой необходимое количество инсулина или рецептов для его приобретения. Уточните, есть ли в наличии ваш препарат там, куда вы направляетесь. Запаситесь тест-полосками для глюкометра: смена рациона может привести к колебаниям гликемии. Лучше везти с собой в 2 раза больше медикаментов, чем вам требуется обычно.
Обзаведитесь медицинским браслетом, на котором указано, что вы страдаете диабетом. Получите туристическую страховку на случай, если вы опоздаете на рейс или вам понадобится медицинская помощь. Закажите специальное питание на борту самолета или возьмите еду в дорогу.
Глюкометр непрерывного действия и инсулиновая помпа могут отключиться при прохождении контроля с помощью рентгена в аэропорту. Попросите сотрудников таможни о ручном досмотре.
Диета
Ограничения в питании для больных СД 1-го типа актуальны, если доза вводимого инсулина — фиксированная. В первую очередь это касается углеводов. Их избыток или недостаток может спровоцировать скачки глюкозы в крови.
Если доза инсулина рассчитывается каждый раз перед приемом пищи, ограничивать себя в продуктах питания не придется. Нужно только учитывать, как тот или иной продукт влияет на уровень сахара в крови, рассчитывая его гликемический индекс (ГИ), и сколько «короткого» инсулина потребуется для контроля углеводного обмена после той или иной пищи.
«Больному диабетом 1-го типа можно есть все при условии, что правильно рассчитана доза инсулина», — говорит профессор Л. Ю. Моргунов.
Тем не менее, диета при диабете 1-го типа должна быть сбалансированной и основываться на принципах здорового питания. Уделяйте особое внимание соотношению углеводов, жиров и белков: от этого напрямую зависит количество необходимого вам инсулина.
При диабете врачи советуют сократить потребление:
- соленых, копченых, маринованных блюд,
- продуктов с высоким содержанием крахмала и жиров,
- кондитерских изделий, соусов и полуфабрикатов.
Пейте меньше фруктовых соков, сладких напитков и фаст-фуда — это вредно и для здорового человека.
Лечебная физкультура
Если вы регулярно занимаетесь спортом или фитнесом, чередуя силовые тренировки с кардионагрузками, помните о существовании «углеводного окна». По неопытности можно попасть в ситуацию жизнеугрожающей гипогликемии. Поэтому обязательно сообщите о своем диагнозе тренеру и на первых порах не занимайтесь в одиночку. Не делайте инъекции инсулина перед тренировкой, чтобы не спровоцировать падение уровня сахара в крови. Рассчитайте вместе с врачом, насколько нужно уменьшить обычную дозу инсулина в дни тренировок.
Важно! Больным диабетом, как и здоровым людям, полезна посильная физическая активность — ходьба, бег трусцой, детям — подвижные игры. На первых этапах применения инсулина избегайте длительного активного плавания, альпинизма, быстрой или требующей усилий езды на велосипеде: остро возникающее падение уровня сахара в крови (из-за введения слишком большой дозы инсулина для такой интенсивной нагрузки) со слабостью вплоть до обморока может привести к травмам и создать угрозу для жизни.
Прогноз и осложнения
Основная причина смертельных случаев и тяжелой патологии у пациентов с диабетом — сердечно-сосудистые заболевания. Запущенный СД 1-го типа часто заканчивается смертью из-за диабетического кетоацидоза. Ненадлежащее лечение сильно повышает риск осложнений диабета: слепоты, почечной недостаточности, сердечных приступов. У 15% больных диабетом развивается синдром диабетической стопы, который может привести к ампутации ног.
Снизить риск сосудистых заболеваний и замедлить их развитие на 30 лет и более у пациентов с СД 1-го типа помогает тщательный контроль уровня сахара в крови.
Качество жизни больного сахарным диабетом 1 типа на 90% зависит от самого пациента. Если соблюдать рекомендации врача, есть шанс не только дожить до старости, но и пережить сверстников без диабета. Ведь они не считают нужным регулярно обследоваться, а ваше здоровье находится на постоянном контроле у врача, поэтому сопутствующие заболевания и осложнения выявляются на раннем этапе, когда их еще легко контролировать.
Лечится ли полностью диабет 1го типа?
К сожалению, на данный момент радикального лечения сахарного диабета первого типа нет, но ученые надеются в обозримом будущем создать искусственную поджелудочную железу, и проблема будет решена.
Профилактика
Диабет 1-го типа сложно поддается профилактике и во многом зависит от генетической предрасположенности.
Заключение
Диабет 1-го типа в структуре заболеваемости СД занимает скромные 10% и затрагивает в основном детей и молодежь. Чтобы не попасть в число его жертв, нужно правильно питаться и заниматься спортом, укреплять иммунитет и беречься вирусных инфекций. Излечиться от диабета нельзя, но можно научиться жить с этим заболеванием, корректируя дозу инсулина в зависимости углеводной наполняемости пищи и физической активности.
Источники
- Балаболкин М.И. 222 варианта победы над диабетом. ИДЖ «Здоровье», 2002 г., стр. 11–13.
- Маркова Т.Н. «СД: управление рисками». Газета «Московская эндокринология сегодня» №1-2020, изд-во АБВ-пресс, стр.4.
- Diabet-doctor.ru. Лечебная диета при сахарном диабете 1 типа.
- CDC. National Diabetes Statistic Report. 2020
- CDC. Diabetes
Источник
