Сахарный диабет 1 типа масса тела
Как и для любого здорового человека, поддержание нормального веса при сахарном диабете дает отличный шанс на хорошее самочувствие. Еще большее значение масса тела имеет в контроле над болезнью. Т.е. вес больного диабетом должен быть именно нормальным. Недостаток веса или чрезмерная масса тела могут лишь усугубить негативное влияние диабета и спровоцировать раннее появление осложнений.
Наибольшее значение нормальный вес имеет при сахарном диабете 2 типа. Не секрет, что большинство пациентов эндокринолога страдают лишним весом или даже имеют ожирение, что существенно осложняет контроль над сахаром в крови и, в целом, снижает качество жизни больного.
Индекс массы тела и окружность талии
Обычно проблемы с лишним весом определяют по двум основным критериям.
Индекс массы тела (ИМТ). Данная величина давно используется диетологами для определения проблем и выдачи первых рекомендаций. Проверить индекс массы тела онлайн можно здесь и сразу получить точный результат. Также ИМТ можно посчитать самостоятельно при помощи калькулятора.
Для этого необходимо поделить массу в килограммах на рост в метрах в квадрате. Например, для женщины весом 55 килограммов и ростом 1,65 м, величина рассчитывается так:
ИМТ = 55/(1,65*1,65) = 55/2,72 = 20,22
По данным Всемирной Организации Здравоохранения, для взрослых людей здоровый ИМТ устанавливается 18,5 — 25. Значение ИМТ ниже 18,5 указывает на недостаточную массу тела, а значение от 25 и выше демонстрирует наличие лишнего веса. ИМТ 30 уже указывает на ожирение.
Окружность талии. Данный показатель также достаточно информативен для выявления явных проблем со здоровьем. В норме талия у женщин не должна быть более 80 см, значение от 80 см до 88 является пограничным, а у мужчин в норме допускается объем 94 см, а объем от 94 см до 102 см является пограничным. При этом окружность талии измеряют по по срединно-подмышечной линии (на середине расстояния между подреберьем и тазовой костью).
Существует взаимосвязь между превышением нормального объема талии и риском развития сердечно-сосудистых осложнений диабета. Так, при пограничных значениях риски становятся повышенными, а если окружность талии превышает 88 см у женщин и 102 см у мужчин, то такой риск становится уже очень высоким.
Зачем контролировать вес при диабете?
Реальность такова, что многие полные и даже тучные люди не осознают, что лишний вес при диабете опасен для здоровья. Во всех бедах винят диабет и, в общем-то, ничего не хотят менять и особо не на что не надеются. Но это в корне неверный подход, который усугубляет в разы все имеющиеся проблемы со здоровьем и может привести к инвалидизации.
При увеличении веса существенно увеличивается риск развития осложнений, в первую очередь, резко возрастает число сосудистых и сердечных патологий.
С увеличением веса растут и дозировки сахароснижающих препаратов. Также преддиабет может перейти в истинный диабет, а те, кто использовал таблетки вынуждены будут переходить на инсулин.
Достоверно доказано, что наличие лишнего жира в организме существенно осложняет жизнь собственной поджелудочной железе, снижает чувствительность к внешне вводимым гормонам. Т.е. вес напрямую влияет на то, насколько управляемым будет диабет, особенно диабет 2 типа.
С другой стороны, при диабете 1 типа часто встречается проблема излишней худобы. Да, она не так бросается в глаза как тучность. Но тоже вредит. Вес больного диабетом 1 типа также должен оставаться нормальным для качественного контроля над уровнем сахара в крови. Поскольку инсулин вводится в подкожно-жировую ткань, то очень желательно иметь ее нормальный запас! Говоря простыми словами, тело должно быть таким, чтобы и инъекцию было куда поставить, и всасывание проходило нормально.
Голодать — нет. Правильно питаться — да!
Мы много сказали о лишнем весе и его очевидном вреде. Но нужно понимать, что любые диеты при эндокринной патологии назначаются в кабинете врача, а не выбираются по интернету. Здесь должно быть рациональное питание, адекватные физнагрузки и формирование новых правильных привычек для повседневной жизни. Обязательно стоит посетить диабетолога для составления индивидуального плана лечения. Пусть результат не будет быстрым, иначе организм получит лишь лишний стресс вместо пользы, зато эффект сохранится надолго, а сахара будут приятно радовать.
Итак, возьмите за правило 3 простые вещи
- Питайтесь дробно 5-6 раз небольшими порциями.
- Планируйте рацион на день, исходя из того, что углеводов должно быть 65%, белка — 15%, жира — 20%.
- Определитесь, сколько точно калорий в день нужно потреблять.
Обычно для людей с повышенной массой тела достаточно получать 18 ккал на 1 кг веса, для людей с нормальным телосложением — 25 ккал на 1 кг веса. Опять же необходимый минимум зависит от интенсивности труда, занятий спортом или периода болезни.
Более подробно о возможности применения какой-то конкретной диеты стоит поговорить с лечащим врачом, возможно, необходима лечебная диета 9 или специальная диета для снижения холестерина и т.д. Неплохо себя зарекомендовала диета на неделю при диабете 2 типа.
Конечно, любые рекомендации по питанию включают в себя правильный питьевой режим, соблюдение баланса питательных веществ и витаминов, достаточное потребление клетчатки. А еще живите с удовольствием и даже на диете всегда улыбайтесь. Кстати, смех тоже хорошо сжигает калории.
Будьте здоровы!
Источник
С диагнозом диабет 1 типа все равно, что учиться жить заново. Внезапно появляются новые правила приема пищи, занятий спортом и даже сна. Может потребоваться много времени, чтобы приспособиться ко всем этим новым требованиям.
Прибавка в весе – обычное явление у людей с сахарным диабетом 1 типа (далее по тексту СД1, Д1Т), которые только начинают лечение инсулином. И те же самые колебания уровня сахара в крови, которые сопровождают эти методы лечения, могут вызвать эмоциональные изменения, включая тенденцию к беспокойству и депрессии.
Вам также необходимо знать, почему возникают эти симптомы и как лучше всего их нейтрализовать, не подвергая риску уровень сахара в крови.
Однако первым шагом к хорошей жизни с Д1Т становится осознание того, что вы присоединились к сообществу многих других людей, которым приходилось сталкиваться с этими же проблемами.
Инсулин и увеличение веса
Первым серьезным препятствием, с которым сталкиваются многие недавно диагностированные люди с диабетом, является связь между инсулином и увеличением веса. Это может быть особенно трудно для подростков.
Причина почему впервые диагностированные часто испытывают прибавку в весе не так проста, как некоторые думают. Вот наиболее распространенные причины увеличения веса после постановки диагноза и как вы можете подойти к каждому из них наиболее безопасным способом.
Возможно, у вас был недостаток веса, когда вам поставили диагноз
Для многих из нас диагноз ставится только после нескольких недель необъяснимых симптомов. Одним из наиболее распространенных является потеря веса.
После начала лечения инсулином и снижения уровня сахара в крови ваше тело будет усердно работать, чтобы восполнить все те жировые отложения, которые были израсходованы во время болезни. Естественный эффект этого – увеличение веса.
Важно помнить, что это увеличение веса необходимо, чтобы вернуть ваше здоровье к нормальному состоянию. В то время как вы, возможно, наслаждались своим более тонким телом, это было результатом болезни, а не чем-то, что следует идеализировать.
Ваш вес может колебаться в течение некоторого времени, пока дозы инсулина станут более-менее постоянными и ваше тело восстановится. Возможно, ваш организм на некоторое время перейдет в фазу медового месяца. Как ваш сахар и инсулин должны выровняться, так и ваш вес.
Когда вы будете чувствовать себя комфортно с новым лечением, вы сможете заниматься физическими упражнениями, что позволит вам достичь лучшего веса здоровым способом, если вы все еще чувствуете, что это необходимо.
Полифагия, как фактор увеличения веса
Другим распространенным симптомом при диабете 1 типа является полифагия или экстремальный и постоянный голод. В стремлении вашего тела обеспечить ваши клетки энергией, к которой они не имеют доступа, ваши гормоны голода вырабатываются в большем количества, даже когда ваш желудок полон.
У некоторых выработка гормонов, которые контролируют голод, настолько высокая, что они проблема сохраняется даже после начала лечения инсулином. Это может привести к постоянному чувству голода, перееданию и увеличению веса.
В конце концов, ваш аппетит вернется к норме, но это может занять некоторое время. Лучший способ борьбы с этим явлением – это сосредоточиться на соблюдении поставленных целей в отношении углеводов во время еды, одновременно ограничивая потребление жира, и выбирать здоровые закуски, чтобы утолить голод между приемами пищи.
Инсулин облегчает накопление жира
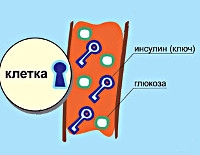
Помимо помощи клеткам в использовании глюкозы, инсулин также помогает организму накапливать жир. Инсулин также может предотвратить расщепление жира в организме, когда избыток инсулина циркулирует в крови.
Оба эти фактора способствуют увеличению веса у инсулинозависимых диабетиков. Для многих, кто отчаянно хочет похудеть, сокращение инсулина кажется наилучшим вариантом действий. Мало того, что это небезопасно, потому что это может привести к высокому уровню сахара в крови, который повредит ваше сердце и почки, но это только настроит вас на американские горки для похудения, за которыми снова следует увеличение веса.
Вместо того чтобы снижать уровень инсулина, который необходим вашему организму для поддержания нормального уровня сахара в крови, постарайтесь сосредоточиться на повышении чувствительности организма к инсулину.
Употребляйте как можно меньше обработанных продуктов и насыщенных жиров и оставайтесь активными. Естественное снижение потребности в инсулине, в свою очередь, приведет к меньшему накоплению жира и более здоровой потере веса.
Подробнее читайте
Инсулин и набор веса: как справиться с проблемой
Диабет и лишний вес: почему я не могу похудеть?
Расстройства пищевого поведения у подростков с диабетом
Источник

Сахарный диабет 1 типа – это эндокринное заболевание, характеризующееся недостаточным производством инсулина и повышением уровня глюкозы в крови. Из-за продолжительной гипергликемии пациенты страдают от жажды, теряют вес, быстро утомляются. Характерны мышечные и головные боли, судороги, кожный зуд, усиление аппетита, частые мочеиспускания, бессонница, приливы жара. Диагностика включает клинический опрос, лабораторные исследования крови и мочи, выявляющие гипергликемию, недостаток инсулина, метаболические нарушения. Лечение проводится методом инсулинотерапии, назначается диета, занятия физической культурой.
Общие сведения
Термин «диабет» происходит из греческого языка и означает «течет, вытекает», таким образом, название болезни описывает один из ее ключевых симптомов – полиурию, выделение большого количества мочи. Сахарный диабет 1 типа называют также аутоиммунным, инсулинозависимым и ювенильным. Заболевание может проявиться в любом возрасте, но чаще манифестирует у детей и подростков. В последние десятилетия отмечается рост эпидемиологических показателей. Распространенность всех форм сахарного диабета составляет 1-9%, на долю инсулинозависимого варианта патологии приходится 5-10% случаев. Заболеваемость зависит от этнической принадлежности пациентов, наиболее высока среди скандинавских народов.

Сахарный диабет 1 типа
Причины СД 1 типа
Факторы, способствующие развитию болезни, продолжают исследоваться. К настоящему времени установлено, что сахарный диабет первого типа возникает на основе сочетания биологической предрасположенности и внешних неблагоприятных воздействий. К наиболее вероятным причинам поражения поджелудочной железы, снижения выработки инсулина относят:
- Наследственность. Склонность к инсулинозависимому диабету передается по прямой линии – от родителей к детям. Выявлено несколько комбинаций генов, предрасполагающих к болезни. Они наиболее распространены среди жителей Европы и Северной Америки. При наличии больного родителя риск для ребенка увеличивается на 4-10% по сравнению с общей популяцией.
- Неизвестные внешние факторы. Существуют некие воздействия среды, провоцирующие СД 1 типа. Этот факт подтверждается тем, что однояйцевые близнецы, имеющие абсолютно одинаковый набор генов, заболевают вместе лишь в 30-50% случаев. Также установлено, что люди, мигрировавшие с территории с низкой заболеваемостью на территорию с более высокой эпидемиологией, чаще болеют диабетом, чем те, кто отказался от миграции.
- Вирусная инфекция. Аутоиммунный ответ на клетки поджелудочной может быть запущен вирусной инфекцией. Наиболее вероятно влияние вирусов Коксаки и краснухи.
- Химикаты, лекарства. Бета-клетки железы, производящей инсулин, могут быть поражены некоторыми химическими средствами. Примерами таких соединений являются крысиный яд и стрептозоцин – препарат для онкологических больных.
Патогенез
В основе патологии лежит недостаточность производства гормона инсулина в бета-клетках островков Лангерганса поджелудочной железы. К инсулинозависимым тканям относятся печеночная, жировая и мышечная. При сокращении секреции инсулина они перестают принимать глюкозу из крови. Возникает состояние гипергликемии – ключевой признак сахарного диабета. Кровь сгущается, нарушается кровоток в сосудах, что проявляется ухудшением зрения, трофическими поражениями конечностей.
Недостаточность инсулина стимулирует распад жиров и белков. Они поступают в кровь, а затем метаболизируются печенью в кетоны, которые становятся источниками энергии для инсулиннезависимых тканей, включая ткани головного мозга. Когда концентрация сахара крови превышает 7-10 ммоль/л, активизируется запасной путь выведения глюкозы – через почки. Развивается глюкозурия и полиурия, вследствие чего возрастает риск дегидратации организма и дефицита электролитов. Для компенсации потери воды усиливается чувство жажды (полидипсия).
Классификация
Согласно рекомендациям Всемирной организации здравоохранения, сахарный диабет I типа подразделяют на аутоиммунный (спровоцированный выработкой антител к клеткам железы) и идиопатический (органические изменения в железе отсутствуют, причины патологии остаются неизвестными). Развитие болезни происходит в несколько стадий:
- Выявление предрасположенности. Проводятся профилактические обследования, определяется генетическая отягощенность. С учетом средних статистических показателей по стране рассчитывается уровень риска развития заболевания в будущем.
- Начальный пусковой момент. Включаются аутоиммунные процессы, повреждаются β-клетки. Антитела уже вырабатываются, но производство инсулина остается нормальным.
- Активный хронический аутоиммунный инсулит. Титр антител становится высоким, количество клеток, производящих инсулин, сокращается. Определяется высокий риск манифестации СД в ближайшие 5 лет.
- Гипергликемия после углеводной нагрузки. Деструкции подвергается значительная часть вырабатывающих инсулин клеток. Производство гормона уменьшается. Сохраняется нормальный уровень глюкозы натощак, но после приема пищи в течение 2 часов определяется гипергликемия.
- Клиническая манифестация болезни. Проявляются симптомы, характерные для сахарного диабета. Секреция гормона резко снижена, деструкции подвержено 80-90% клеток железы.
- Абсолютная инсулиновая недостаточность. Все клетки, ответственные за синтез инсулина, погибают. Гормон поступает в организм только в форме препарата.
Симптомы СД 1 типа
Основные клинические признаки манифестации заболевания – полиурия, полидипсия и потеря веса. Учащаются позывы к мочеиспусканию, объем суточной мочи достигает 3-4 литров, иногда появляется ночное недержание. Пациенты испытывают жажду, ощущают сухость во рту, выпивают до 8-10 литров воды за сутки. Аппетит усиливается, но масса тела уменьшается на 5-12 кг за 2-3 месяца. Дополнительно может отмечаться бессонница ночью и сонливость днем, головокружения, раздражительность, быстрая утомляемость. Больные чувствуют постоянную усталость, с трудом выполняют привычную работу.
Возникает зуд кожи и слизистых оболочек, высыпания, изъязвления. Ухудшается состояние волос и ногтей, долго не заживают раны и иные кожные поражения. Нарушение кровотока в капиллярах и сосудах называется диабетической ангиопатией. Поражение капилляров проявляется снижением зрения (диабетическая ретинопатия), угнетением функций почек с отеками, артериальной гипертензией (диабетическая нефропатия), неравномерным румянцем на щеках и подбородке. При макроангиопатии, когда в патологический процесс вовлекаются вены и артерии, начинает прогрессировать атеросклероз сосудов сердца и нижних конечностей, развивается гангрена.
У половины больных определяются симптомы диабетической нейропатии, которая является результатом электролитного дисбаланса, недостаточного кровоснабжения и отека нервной ткани. Ухудшается проводимость нервных волокон, провоцируются судороги. При периферической нейропатии пациенты жалуются на жжение и болезненные явления в ногах, особенно по ночам, на ощущение «мурашек», онемение, повышенную чувствительность к прикосновениям. Для автономной нейропатии характерны сбои со стороны функций внутренних органов – возникают симптомы расстройств пищеварения, пареза мочевого пузыря, мочеполовых инфекций, эректильной дисфункции, стенокардии. При очаговой нейропатии формируются боли различной локализации и интенсивности.
Осложнения
Продолжительное нарушение углеводного обмена может привести к диабетическому кетоацидозу – состоянию, характеризующемуся накоплением в плазме кетонов и глюкозы, повышением кислотности крови. Протекает остро: исчезает аппетит, появляется тошнота и рвота, боль в животе, запах ацетона в выдыхаемом воздухе. При отсутствии медицинской помощи наступает помрачение сознания, кома и смерть. Больные с признаками кетоацидоза нуждаются в неотложном лечении. Среди других опасных осложнений диабета – гиперосмолярная кома, гипогликемическая кома (при неправильном применении инсулина), «диабетическая стопа» с риском ампутации конечности, тяжелая ретинопатия с полной потерей зрения.
Диагностика
Обследование пациентов осуществляет врач-эндокринолог. Достаточными клиническими критериями болезни являются полидипсия, полиурия, изменения веса и аппетита – признаки гипергликемии. В ходе опроса врач также уточняет наличие наследственной отягощенности. Предполагаемый диагноз подтверждается результатами лабораторных исследований крови, мочи. Обнаружение гипергликемии позволяет различить сахарный диабет с психогенной полидипсией, гиперпаратиреозом, хронической почечной недостаточностью, несахарным диабетом. На втором этапе диагностики проводится дифференциация различных форм СД. Комплексное лабораторное обследование включает следующие анализы:
- Глюкоза (кровь). Определение сахара выполняется трехкратно: с утра натощак, через 2 часа после нагрузки углеводами и перед сном. О гипергликемии свидетельствуют показатели от 7 ммоль/л натощак и от 11,1 ммоль/л после употребления углеводной пищи.
- Глюкоза (моча). Глюкозурия указывает на стойкую и выраженную гипергликемию. Нормальные значения для данного теста (в ммоль/л) – до 1,7, пограничные – 1,8-2,7, патологические – более 2,8.
- Гликированный гемоглобин. В отличие от свободной, несвязанной с белком глюкозы, количество гликозилированного гемоглобина крови остается относительно постоянным на протяжении суток. Диагноз диабета подтверждается при показателях 6,5% и выше.
- Гормональные тесты. Проводятся тесты на инсулин и С-пептид. Нормальная концентрация иммунореактивного инсулина крови натощак составляет от 6 до 12,5 мкЕД/мл. Показатель С-пептида позволяет оценить активность бета-клеток, объем производства инсулина. Нормальный результат – 0,78-1,89 мкг/л, при сахарном диабете концентрация маркера снижена.
- Белковый метаболизм. Выполняются анализы на креатинин и мочевину. Итоговые данные дают возможность уточнить функциональные возможности почек, степень изменения белкового обмена. При поражении почек показатели выше нормы.
- Липидный метаболизм. Для раннего выявления кетоацидоза исследуется содержание кетоновых тел в кровотоке, моче. С целью оценки риска атеросклероза определяется уровень холестеринов крови (общий холестерин, ЛПНП, ЛПВП).
Лечение СД 1 типа
Усилия врачей нацелены на устранение клинических проявлений диабета, а также на предупреждение осложнений, обучение пациентов самостоятельному поддержанию нормогликемии. Больных сопровождает полипрофессиональная бригада специалистов, в которую входят эндокринологи, диетологи, инструктора ЛФК. Лечение включает консультации, применение лекарственных средств, обучающие занятия. К основным методам относятся:
- Инсулинотерапия. Использование препаратов инсулина необходимо для максимально достижимой компенсации метаболических нарушений, предотвращения состояния гипергликемии. Инъекции являются жизненно необходимыми. Схема введения составляется индивидуально.
- Диета. Пациентам показана низкоуглеводная, в том числе кетогенная диета (кетоны служат источником энергии вместо глюкозы). Основу рациона составляют овощи, мясо, рыба, молочные продукты. В умеренных количествах допускаются источники сложных углеводов – цельнозерновой хлеб, крупы.
- Дозированные индивидуальные физические нагрузки. Физическая активность полезна большинству больных, не имеющих тяжелых осложнений. Занятия подбираются инструктором по ЛФК индивидуально, проводятся систематически. Специалист определяет продолжительность и интенсивность тренировок с учетом общего состояния здоровья пациента, уровня компенсации СД. Назначается регулярная ходьба, легкая атлетика, спортивные игры. Противопоказан силовой спорт, марафонский бег.
- Обучение самоконтролю. Успешность поддерживающего лечения при диабете во многом зависит от уровня мотивации больных. На специальных занятиях им рассказывают о механизмах болезни, о возможных способах компенсации, осложнениях, подчеркивают важность регулярного контроля количества сахара и применения инсулина. Больные осваивают навык самостоятельного выполнения инъекции, выбора продуктов питания, составления меню.
- Профилактика осложнений. Применяются лекарства, улучшающие ферментную функцию железистых клеток. К ним относятся средства, способствующие оксигенации тканей, иммуномодулирующие препараты. Проводится своевременное лечение инфекций, гемодиализ, антидот-терапия для выведения соединений, ускоряющих развитие патологии (тиазидов, кортикостероидов).
Среди экспериментальных методов лечения стоит отметить разработку ДНК-вакцины BHT-3021. У пациентов, получавших внутримышечные инъекции в течение 12 недель, повышался уровень C-пептида – маркера активности островковых клеток поджелудочной железы. Другое направление исследований – превращение стволовых клеток в железистые клетки, производящие инсулин. Проведенные опыты на крысах дали положительный результат, но для использования метода в клинической практике необходимы доказательства безопасности процедуры.
Прогноз и профилактика
Инсулинозависимая форма сахарного диабета является хроническим заболеванием, но правильная поддерживающая терапия позволяет сохранить высокое качество жизни больных. Профилактические меры до сих пор не разработаны, так как не выяснены точные причины болезни. В настоящее время всем людям из групп риска рекомендовано проходить ежегодные обследования для выявления заболевания на ранней стадии и своевременного начала лечения. Такая мера позволяет замедлить процесс формирования стойкой гипергликемии, минимизирует вероятность осложнений.
Источник
