Сахарный диабет 1 типа обследование больного


Сахарный диабет 1 типа – это эндокринное заболевание, характеризующееся недостаточным производством инсулина и повышением уровня глюкозы в крови. Из-за продолжительной гипергликемии пациенты страдают от жажды, теряют вес, быстро утомляются. Характерны мышечные и головные боли, судороги, кожный зуд, усиление аппетита, частые мочеиспускания, бессонница, приливы жара. Диагностика включает клинический опрос, лабораторные исследования крови и мочи, выявляющие гипергликемию, недостаток инсулина, метаболические нарушения. Лечение проводится методом инсулинотерапии, назначается диета, занятия физической культурой.
Общие сведения
Термин «диабет» происходит из греческого языка и означает «течет, вытекает», таким образом, название болезни описывает один из ее ключевых симптомов – полиурию, выделение большого количества мочи. Сахарный диабет 1 типа называют также аутоиммунным, инсулинозависимым и ювенильным. Заболевание может проявиться в любом возрасте, но чаще манифестирует у детей и подростков. В последние десятилетия отмечается рост эпидемиологических показателей. Распространенность всех форм сахарного диабета составляет 1-9%, на долю инсулинозависимого варианта патологии приходится 5-10% случаев. Заболеваемость зависит от этнической принадлежности пациентов, наиболее высока среди скандинавских народов.
Сахарный диабет 1 типа
Причины СД 1 типа
Факторы, способствующие развитию болезни, продолжают исследоваться. К настоящему времени установлено, что сахарный диабет первого типа возникает на основе сочетания биологической предрасположенности и внешних неблагоприятных воздействий. К наиболее вероятным причинам поражения поджелудочной железы, снижения выработки инсулина относят:
- Наследственность. Склонность к инсулинозависимому диабету передается по прямой линии – от родителей к детям. Выявлено несколько комбинаций генов, предрасполагающих к болезни. Они наиболее распространены среди жителей Европы и Северной Америки. При наличии больного родителя риск для ребенка увеличивается на 4-10% по сравнению с общей популяцией.
- Неизвестные внешние факторы. Существуют некие воздействия среды, провоцирующие СД 1 типа. Этот факт подтверждается тем, что однояйцевые близнецы, имеющие абсолютно одинаковый набор генов, заболевают вместе лишь в 30-50% случаев. Также установлено, что люди, мигрировавшие с территории с низкой заболеваемостью на территорию с более высокой эпидемиологией, чаще болеют диабетом, чем те, кто отказался от миграции.
- Вирусная инфекция. Аутоиммунный ответ на клетки поджелудочной может быть запущен вирусной инфекцией. Наиболее вероятно влияние вирусов Коксаки и краснухи.
- Химикаты, лекарства. Бета-клетки железы, производящей инсулин, могут быть поражены некоторыми химическими средствами. Примерами таких соединений являются крысиный яд и стрептозоцин – препарат для онкологических больных.
Патогенез
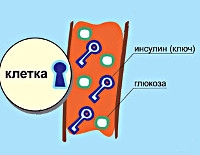
В основе патологии лежит недостаточность производства гормона инсулина в бета-клетках островков Лангерганса поджелудочной железы. К инсулинозависимым тканям относятся печеночная, жировая и мышечная. При сокращении секреции инсулина они перестают принимать глюкозу из крови. Возникает состояние гипергликемии – ключевой признак сахарного диабета. Кровь сгущается, нарушается кровоток в сосудах, что проявляется ухудшением зрения, трофическими поражениями конечностей.
Недостаточность инсулина стимулирует распад жиров и белков. Они поступают в кровь, а затем метаболизируются печенью в кетоны, которые становятся источниками энергии для инсулиннезависимых тканей, включая ткани головного мозга. Когда концентрация сахара крови превышает 7-10 ммоль/л, активизируется запасной путь выведения глюкозы – через почки. Развивается глюкозурия и полиурия, вследствие чего возрастает риск дегидратации организма и дефицита электролитов. Для компенсации потери воды усиливается чувство жажды (полидипсия).
Классификация
Согласно рекомендациям Всемирной организации здравоохранения, сахарный диабет I типа подразделяют на аутоиммунный (спровоцированный выработкой антител к клеткам железы) и идиопатический (органические изменения в железе отсутствуют, причины патологии остаются неизвестными). Развитие болезни происходит в несколько стадий:
- Выявление предрасположенности. Проводятся профилактические обследования, определяется генетическая отягощенность. С учетом средних статистических показателей по стране рассчитывается уровень риска развития заболевания в будущем.
- Начальный пусковой момент. Включаются аутоиммунные процессы, повреждаются β-клетки. Антитела уже вырабатываются, но производство инсулина остается нормальным.
- Активный хронический аутоиммунный инсулит. Титр антител становится высоким, количество клеток, производящих инсулин, сокращается. Определяется высокий риск манифестации СД в ближайшие 5 лет.
- Гипергликемия после углеводной нагрузки. Деструкции подвергается значительная часть вырабатывающих инсулин клеток. Производство гормона уменьшается. Сохраняется нормальный уровень глюкозы натощак, но после приема пищи в течение 2 часов определяется гипергликемия.
- Клиническая манифестация болезни. Проявляются симптомы, характерные для сахарного диабета. Секреция гормона резко снижена, деструкции подвержено 80-90% клеток железы.
- Абсолютная инсулиновая недостаточность. Все клетки, ответственные за синтез инсулина, погибают. Гормон поступает в организм только в форме препарата.
Симптомы СД 1 типа
Основные клинические признаки манифестации заболевания – полиурия, полидипсия и потеря веса. Учащаются позывы к мочеиспусканию, объем суточной мочи достигает 3-4 литров, иногда появляется ночное недержание. Пациенты испытывают жажду, ощущают сухость во рту, выпивают до 8-10 литров воды за сутки. Аппетит усиливается, но масса тела уменьшается на 5-12 кг за 2-3 месяца. Дополнительно может отмечаться бессонница ночью и сонливость днем, головокружения, раздражительность, быстрая утомляемость. Больные чувствуют постоянную усталость, с трудом выполняют привычную работу.
Возникает зуд кожи и слизистых оболочек, высыпания, изъязвления. Ухудшается состояние волос и ногтей, долго не заживают раны и иные кожные поражения. Нарушение кровотока в капиллярах и сосудах называется диабетической ангиопатией. Поражение капилляров проявляется снижением зрения (диабетическая ретинопатия), угнетением функций почек с отеками, артериальной гипертензией (диабетическая нефропатия), неравномерным румянцем на щеках и подбородке. При макроангиопатии, когда в патологический процесс вовлекаются вены и артерии, начинает прогрессировать атеросклероз сосудов сердца и нижних конечностей, развивается гангрена.
У половины больных определяются симптомы диабетической нейропатии, которая является результатом электролитного дисбаланса, недостаточного кровоснабжения и отека нервной ткани. Ухудшается проводимость нервных волокон, провоцируются судороги. При периферической нейропатии пациенты жалуются на жжение и болезненные явления в ногах, особенно по ночам, на ощущение «мурашек», онемение, повышенную чувствительность к прикосновениям. Для автономной нейропатии характерны сбои со стороны функций внутренних органов – возникают симптомы расстройств пищеварения, пареза мочевого пузыря, мочеполовых инфекций, эректильной дисфункции, стенокардии. При очаговой нейропатии формируются боли различной локализации и интенсивности.
Осложнения
Продолжительное нарушение углеводного обмена может привести к диабетическому кетоацидозу – состоянию, характеризующемуся накоплением в плазме кетонов и глюкозы, повышением кислотности крови. Протекает остро: исчезает аппетит, появляется тошнота и рвота, боль в животе, запах ацетона в выдыхаемом воздухе. При отсутствии медицинской помощи наступает помрачение сознания, кома и смерть. Больные с признаками кетоацидоза нуждаются в неотложном лечении. Среди других опасных осложнений диабета – гиперосмолярная кома, гипогликемическая кома (при неправильном применении инсулина), «диабетическая стопа» с риском ампутации конечности, тяжелая ретинопатия с полной потерей зрения.
Диагностика
Обследование пациентов осуществляет врач-эндокринолог. Достаточными клиническими критериями болезни являются полидипсия, полиурия, изменения веса и аппетита – признаки гипергликемии. В ходе опроса врач также уточняет наличие наследственной отягощенности. Предполагаемый диагноз подтверждается результатами лабораторных исследований крови, мочи. Обнаружение гипергликемии позволяет различить сахарный диабет с психогенной полидипсией, гиперпаратиреозом, хронической почечной недостаточностью, несахарным диабетом. На втором этапе диагностики проводится дифференциация различных форм СД. Комплексное лабораторное обследование включает следующие анализы:
- Глюкоза (кровь). Определение сахара выполняется трехкратно: с утра натощак, через 2 часа после нагрузки углеводами и перед сном. О гипергликемии свидетельствуют показатели от 7 ммоль/л натощак и от 11,1 ммоль/л после употребления углеводной пищи.
- Глюкоза (моча). Глюкозурия указывает на стойкую и выраженную гипергликемию. Нормальные значения для данного теста (в ммоль/л) – до 1,7, пограничные – 1,8-2,7, патологические – более 2,8.
- Гликированный гемоглобин. В отличие от свободной, несвязанной с белком глюкозы, количество гликозилированного гемоглобина крови остается относительно постоянным на протяжении суток. Диагноз диабета подтверждается при показателях 6,5% и выше.
- Гормональные тесты. Проводятся тесты на инсулин и С-пептид. Нормальная концентрация иммунореактивного инсулина крови натощак составляет от 6 до 12,5 мкЕД/мл. Показатель С-пептида позволяет оценить активность бета-клеток, объем производства инсулина. Нормальный результат – 0,78-1,89 мкг/л, при сахарном диабете концентрация маркера снижена.
- Белковый метаболизм. Выполняются анализы на креатинин и мочевину. Итоговые данные дают возможность уточнить функциональные возможности почек, степень изменения белкового обмена. При поражении почек показатели выше нормы.
- Липидный метаболизм. Для раннего выявления кетоацидоза исследуется содержание кетоновых тел в кровотоке, моче. С целью оценки риска атеросклероза определяется уровень холестеринов крови (общий холестерин, ЛПНП, ЛПВП).
Лечение СД 1 типа
Усилия врачей нацелены на устранение клинических проявлений диабета, а также на предупреждение осложнений, обучение пациентов самостоятельному поддержанию нормогликемии. Больных сопровождает полипрофессиональная бригада специалистов, в которую входят эндокринологи, диетологи, инструктора ЛФК. Лечение включает консультации, применение лекарственных средств, обучающие занятия. К основным методам относятся:
- Инсулинотерапия. Использование препаратов инсулина необходимо для максимально достижимой компенсации метаболических нарушений, предотвращения состояния гипергликемии. Инъекции являются жизненно необходимыми. Схема введения составляется индивидуально.
- Диета. Пациентам показана низкоуглеводная, в том числе кетогенная диета (кетоны служат источником энергии вместо глюкозы). Основу рациона составляют овощи, мясо, рыба, молочные продукты. В умеренных количествах допускаются источники сложных углеводов – цельнозерновой хлеб, крупы.
- Дозированные индивидуальные физические нагрузки. Физическая активность полезна большинству больных, не имеющих тяжелых осложнений. Занятия подбираются инструктором по ЛФК индивидуально, проводятся систематически. Специалист определяет продолжительность и интенсивность тренировок с учетом общего состояния здоровья пациента, уровня компенсации СД. Назначается регулярная ходьба, легкая атлетика, спортивные игры. Противопоказан силовой спорт, марафонский бег.
- Обучение самоконтролю. Успешность поддерживающего лечения при диабете во многом зависит от уровня мотивации больных. На специальных занятиях им рассказывают о механизмах болезни, о возможных способах компенсации, осложнениях, подчеркивают важность регулярного контроля количества сахара и применения инсулина. Больные осваивают навык самостоятельного выполнения инъекции, выбора продуктов питания, составления меню.
- Профилактика осложнений. Применяются лекарства, улучшающие ферментную функцию железистых клеток. К ним относятся средства, способствующие оксигенации тканей, иммуномодулирующие препараты. Проводится своевременное лечение инфекций, гемодиализ, антидот-терапия для выведения соединений, ускоряющих развитие патологии (тиазидов, кортикостероидов).
Среди экспериментальных методов лечения стоит отметить разработку ДНК-вакцины BHT-3021. У пациентов, получавших внутримышечные инъекции в течение 12 недель, повышался уровень C-пептида – маркера активности островковых клеток поджелудочной железы. Другое направление исследований – превращение стволовых клеток в железистые клетки, производящие инсулин. Проведенные опыты на крысах дали положительный результат, но для использования метода в клинической практике необходимы доказательства безопасности процедуры.
Прогноз и профилактика
Инсулинозависимая форма сахарного диабета является хроническим заболеванием, но правильная поддерживающая терапия позволяет сохранить высокое качество жизни больных. Профилактические меры до сих пор не разработаны, так как не выяснены точные причины болезни. В настоящее время всем людям из групп риска рекомендовано проходить ежегодные обследования для выявления заболевания на ранней стадии и своевременного начала лечения. Такая мера позволяет замедлить процесс формирования стойкой гипергликемии, минимизирует вероятность осложнений.
Сахарный диабет 1 типа — это аутоиммунное заболевание.
Любые заболевания аутоиммунной группы характерны тем, что при них происходит разрушение внутренних органов и тканей организма под действием собственной же иммунной системы, которая изначально призвана защищать нас, нормализуя все естественные процессы. При этом вырабатываются киллерные клетки, которые атакую здоровые органы человека.
При СД 1 типа киллерные клетки атакуют поджелудочную железу. В результате происходит гормональный сбой, который влечет за собой ряд негативных последствий: прекращается нормальная выработка инсулина, который участвует в углеводном обмене веществ и нормализует уровень глюкозы в крови.
Поэтому, единственное решение, которое может принять диабетик совместно с эндокринологом — поддерживать жизнь постоянными инсулиновыми инъекциями и вести жесткий самоконтроль.
Виды диагностики сахарного диабета 1 типа
При любом нарушении важно вовремя поставить правильный диагноз, но при инсулинозависимом диабете это сделать крайне сложно. Все осложняется тем, что до сих пор не выявлены те механизмы, которые запускают процесс развития данного вида диабета. Считается, что он зарождается молниеносно и предугадать всплеск его развития пока невозможно. При латентном диабете процесс диагностирования происходит в критический момент, когда сомнений уже никаких не остается, а требуется лишь фактическое подтверждение — сдача крови на анализ.
Протекая незаметно, он может несколько лет никак себя не проявлять, лишь в самый ответственный момент продемонстрирует себя во всей красе. Если при сахарном диабете 2 типа ему предшествуют метаболический синдром, преддиабет, которые являются следствием ведения неправильного образа жизни, то при СД 1 типа никаких сторонних нарушений может и не быть.
 Спровоцировать его может травма, плохая экология, воздействие отравляющих токсических веществ на организм, перенесенные инфекционные заболевания, плохая наследственность и ряд других причин развития. Им заболевают в основном дети или подростки с плохой наследственностью, слабым иммунитетом (или на фоне какого-то гормонального нарушения в следствии взросления), но при этом они могут иметь нормальный вес и свойственное этому возрасту телосложение, внешне быть совершенно здоровыми.
Спровоцировать его может травма, плохая экология, воздействие отравляющих токсических веществ на организм, перенесенные инфекционные заболевания, плохая наследственность и ряд других причин развития. Им заболевают в основном дети или подростки с плохой наследственностью, слабым иммунитетом (или на фоне какого-то гормонального нарушения в следствии взросления), но при этом они могут иметь нормальный вес и свойственное этому возрасту телосложение, внешне быть совершенно здоровыми.
Можно смело заявить, что проведение первичного анамнеза с выяснением симптомов и признаков сахарного диабета в дифференциальной диагностике — не самое лучшее решение, ибо назначать лечение необходимо чем скорее — тем лучше, а симптоматика настолько многогранна, двойственна и слабо выражена, что под данные симптомы может попасть более 1000 других осложнений и заболеваний. Этот вид диагностики можно отнести скорее к первичным, второстепенным.
Более того, данное заболевание имеет долговременный скрытый «инкубационный» период, который не поддается точному диагностированию. Пациент не испытывает каких-либо заметных неприятных ощущений, а те что проявляют себя кажутся незначительными. Например, головокружение, слабость, легкое недомогание, резкая перемена в настроении и т.д. Все это можно списать на следствие тяжелого, чрезмерно эмоционального и напряженного дня.
Чтобы ускорить этот процесс диагностики, необходимо сдать кровь на анализы.
При аутоиммунных заболеваниях иногда требуется сдача мочи, дабы проверить ее на наличие белковых компонентов или продуктов полураспада при липидном обмене (проверяют на наличие холестерина). Хотя, второй вид анализа скорее свойственен сахарному диабету 2 типа, ибо при нем диагностируется ожирение, при котором, разумеется, повышается уровень холестерина.
Если в крови обнаруживаются малейшие признаки аутоантител, то при повторном решающем тесте ставится уже окончательный и верный диагноз — сахарный диабет 1 типа.
Виды анализов и тестов
I. Методы исследование метаболических процессов (при нарушении обмена веществ)
К данной группе относятся все виды тестов и анализов на толерантность к глюкозе и определение уровня гликозилированного гемоглобина. Они как бы ставят человека перед фактом, поэтому в большинстве своем не могут являться единственно верным способом диагностирования. К ним важно применить и второй вид методики — скрининг генетической предрасположенности (плюс наличие маркеров аутоиммунных нарушений, провоцирующих СД 1 типа)
Гликозилированный или гликированный гемоглобин (HbA1c)
Анализ на гликированный гемоглобин весьма важная составляющая в постановке диагноза. Не имеет особого значения как его сдавать, натощак или нет. Он не зависит от времени суток и того, каким образом был произведен забор крови: из пальца или или из вены (все зависит от используемых анализаторов гемоглобина).
Более того, благодаря тому что он показывает процентное среднее содержание глюкозы и железосодержащего белка в плазме крови (этот белок и является гликолизированным, т.е. вступившим в контакт с избыточной гликемией, т.е. с сахаром) на протяжение примерно 60 — 90 дней, то повлиять на окончательный результат не смогут даже: простудные заболевания, стресс, плохое питание. Даже если пациент намеренно захочет подтушевать итоговый результат и за несколько дней или недель начать питаться правильно (не злоупотребляя углеводосодержащими продуктами), то это незначительно отразится на точности результата.
Норма содержания гликированного гемоглобина (HbA1c)
| Норма здорового человека | <5.7% |
| Удовлетворительно (могут назначит профилактические методы снижения уровня HbA1c) | 5.7 — 6.0% |
| Повышенный риск (необходима профилактика) | 6.1 — 6.4% |
| Сахарный диабет | >6.5% |
Диабетикам стоит стремиться к тому, чтобы понизить уровень HbA1c ниже 7.0%, это специфичная профилактика развития осложнений при сахарном диабете.
Идеальным значением является промежуток между 4.2 — 4.6% содержания гликозилированного гемоглобина в плазме крови, которому соответствует средний уровень глюкозы 4.0 — 4.8 ммоль/литр.
Обычно люди с такими значениями имеют нормальный вес, худощавое, поджарое телосложение и ведут активный образ жизни (например, 2 — 3 раза в неделю ходят в тренажерный зал и уделяют тренировкам не менее 1,5 — 2 часов в день).
 Однако данный вид теста совершенно не подходит беременных женщинам, ибо в их особом положении прогнозирование результатов будет показано лишь на 7 или 8 месяце беременности, т.е. фактически перед родами. Происходит так в связи с тем, что тест отражает уровень гемоглобина на протяжении 3 предшествующих анализу месяцев, и забор крови нужно производить на 4 или 5 месяц фактической беременности. Прогнозирование будущих процессов или изменений как в организме мамы, так и у плода и дальнейшая их профилактика или купирование окажутся невозможным, ибо они могут быть уже запущены. После получения результатов менять что-либо будет уже поздно. При раннем заборе крови (до или на первых месяцах беременности) результаты будут являться недостоверными, ибо в процессе вынашивания ребенка в теле матери происходит масса качественных изменений, направленных на расход всех материнских резервов (вот почему всем дамам в положении прописывают серьезный витаминный комплекс).
Однако данный вид теста совершенно не подходит беременных женщинам, ибо в их особом положении прогнозирование результатов будет показано лишь на 7 или 8 месяце беременности, т.е. фактически перед родами. Происходит так в связи с тем, что тест отражает уровень гемоглобина на протяжении 3 предшествующих анализу месяцев, и забор крови нужно производить на 4 или 5 месяц фактической беременности. Прогнозирование будущих процессов или изменений как в организме мамы, так и у плода и дальнейшая их профилактика или купирование окажутся невозможным, ибо они могут быть уже запущены. После получения результатов менять что-либо будет уже поздно. При раннем заборе крови (до или на первых месяцах беременности) результаты будут являться недостоверными, ибо в процессе вынашивания ребенка в теле матери происходит масса качественных изменений, направленных на расход всех материнских резервов (вот почему всем дамам в положении прописывают серьезный витаминный комплекс).
Проще говоря, беременная женщина, вынашивающая ребенка, похожа на вселенную, в которой назревает и ускоряется процесс зарождения новой вселенной с многочисленными маленькими молодыми галактиками.
Поэтому, провести какие-то параллели, закономерности до начала зарождения вселенной и уж тем более что-то спрогнозировать — совершенно бессмысленное, ничтожное и пустое занятие. На данном этапе зарождения важно проводить единовременные скорые тесты, которые бы показывали экспресс результат.
К ним можно отнести двухчасовой глюкозотолерантный тест.
Глюкозотолерантный тест
Этот тест в простонародье называют «сахарной нагрузкой». Проводится он в несколько этапов и длится в течение нескольких часов, но, к сожалению, данный вид анализа весьма капризный. На итоговые результаты может повлиять любая мелочь.
Например, период голодания должен составлять от 8 до 12часов. Перед сдачей крови нельзя, соответственно, кушать, пить кофе или любые другие напитки включая спиртосодержащие. Если человек простыл, у него насморк, недавно переболел или все еще не выздоровел, несколько недель назад была проведена операция, он принимает какие-то лекарства и т.д., то это тоже отразится на результате. Накануне теста нельзя заниматься в спортзале и желательно сильно не нервничать или переживать, не курить. Данный тест также не стоит сдавать женщинам во время менструации.
Проводят его в несколько этапов:
I. Забор крови из вены утром натощак.
II. Производится «глюкозная нагрузка».
Предполагается выпить подслащенную воду, в которой растворено 75 гр сахар. Беременным женщинам предлагается выпить подслащенную воду, в которой растворили 100гр. глюкозы, ибо при вынашивании ребенка расход энергии несколько увеличен. Детям же готовят раствор из расчета 1.75 гр на кг массы тела, но не превышая дозировку, предназначенную для взрослых.
Всем людям, страдающим от астмы, у которых есть стенокардия или был инсульт, инфаркт вместо глюкозного раствора предлагается иная нагрузка: рекомендуется употребить простые углеводы (дозировка — 20 гр).
III. В течение 60 минут произведут еще несколько заборов крови для того, чтобы отследить колебания гликемии.
Все вышеописанные этапы необходимо повторить, ибо только сопоставление полученных данных позволит скомпоновать более точный прогноз. Обычно пациента приглашают на повторную сдачу анализа спустя несколько дней. Делается это для того, чтобы опровергнуть или подтвердить диагноз.
Норма при глюкозотолерантном тесте после получения результатов
| Норма ммоль/л | 1 забор крови | <5.5 |
| через 2 часа | <7.8 | |
| Преддиабет ммоль/л | 1 забор крови | 5.5- 6.7 |
| через 2 часа | 11.0 | |
| Диабет ммоль/л | 1 забор крови | >6.7 |
| через 2 часа | ≥11.1 |
II. Методы исследования генетической предрасположенности
ПЦР-рестрикционный анализ
Данные вид тестов позволяет выявить сахарный диабет 1 типа на его ранней стадии. Точнее даже не выявить как таковое заболевание, а позволяет просчитать риск развития недуга у конкретного человека.
Как правило, особый упор делается на генное типирование (типирование HLA II группы — лейкоцитов человека), которое выявляет специфичные «мутации» генов на шестой хромосоме, отвечающей за иммунную систему человека. Белок, кодируемый генами HLA, отвечает за одну из самых важных функций при СД 1 типа — он участвует в распознавании чужеродных вирусов, бактерий и прочих «захватчиков», помогает создать специфичную логическую цепочку в иммунной реакции. Любые мутации приводят к сбою в защитных функциях организма.
 Процесс типирования проходит в несколько стадий, при которых проводится проверка генной предрасположенности, когда пациента тестируют на наличие или отсутствие генов, ассоциированных с СД 1 типа. Если родители болеют диабетом или им болели их ближайшие родственники, то диабетический риск очень высокий. Тест позволит понять насколько высок этот риск.
Процесс типирования проходит в несколько стадий, при которых проводится проверка генной предрасположенности, когда пациента тестируют на наличие или отсутствие генов, ассоциированных с СД 1 типа. Если родители болеют диабетом или им болели их ближайшие родственники, то диабетический риск очень высокий. Тест позволит понять насколько высок этот риск.
Для теста берется цельная кровь около 2 — 3 мл и проводится ПЦР-рестрикционный анализ. Как правило, ждать результатов приходится довольно долго. В течение месяца.
Прогнозирование по антигенным маркерам
В прогнозировании диабета немаловажную роль играют также и антигены, которые могут найти в крови человека вовремя проведения тестирования.
Проводимые анализы по поиску антигенов к:
- клеткам островков Лангерганса (к β-клеткам поджелудочной железы)
- тирозинфосфатазе
- инсулину
- декорбоксилазе глутаминовой кислоты
позволяют вести маркированные результаты. Если обнаруживаются аутоантитела к клеткам поджелудочной железы, к инсулину и к декорбоксилазе глутаминовой кислоты, то риск развития диабета возрастает на 50% и может развиться в течение 5 лет. При более долгосрочном прогнозе (на 10 лет вперед), риск повышается до 80%.
Таким образом, диагностика сахарного диабета 1 типа сводится к тому, чтобы на ранних этапах спрогнозировать развитие этого вида болезни и вовремя начать профилактические действия, дабы увеличить продолжительность жизни без «сахарной болезни», которая может проявить себя в самый неожиданный момент. При этом, первые два вида анализов (из метаболической группы) больше подойдут для диагностирования диабета 2 типа, а при инсулинозависимом диабете они применяются только как подтверждающие факт наличия болезни после того, как она себя уже проявит.
Но мало кто обращает внимание на такие «мелочи» (симптоматика слабо выражена), и сдавать дорогостоящие анализы явно не будет, ибо стремительность развития СД 1 типа на самом деле надуманное мнение. Этот вид диабета можно предупредить заранее, ибо его предрасположенность отпечатывается на генном уровне, а инкубационный период длится в течение 5 — 15 лет или даже дольше.
Итоги диагностики после изучения цельной крови
Стоит заранее отметить тот факт, что нижеописанные результаты являются достоверными исключительно для тестирования цельной крови. Если тесты проводились на основе отдельных компонентов крови, то итоговые результаты всегда будут завышенными.
| Меркер | СД 1 типа |
| Гликированный гемоглобин HbA1c % | 6.0 — 7.0 |
| Глюкоза в крови натощак (ммоль/литр) | 5.0 — 6.0 |
| Глюкоза в крови после нагрузки (ммоль/литр) | 7.5 — 8.0 |
| Глюкоза в крови перед сном (ммоль/литр) | 6.0 — 7.0 |
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
| Не стесняйся, а скорей делись информацией с друзьями! |
| Чем нас больше – тем лучше для всех!
|
| Большое спасибо всем, кто не остается равнодушным и поделился записью! |

