Сахарный диабет 1 типа переходный возраст
Подростковый возраст является переломной стадией развития в жизни каждого человека. В этот период подростки стремятся стать независимыми, свободными от родителей и других взрослых. В подростковом возрасте мнение друзей и сверстников превалирует над мнением семьи. И конечно, наличие сахарного диабета только усложняет взаимоотношения родителей и подростков.
Ниже приведены советы психологов, занимающихся проблемами подростков с сахарным диабетом. Надеемся, что они помогут Вам наладить контакт со своими детьми, по-новому взглянуть на имеющиеся или предотвратить возможные проблемы, а также улучшить качество контроля сахарного диабета.
1. Не контролируйте подростка каждую минуту, но при этом не оставляйте его один на один с сахарным диабетом.
Быть родителем подростка с сахарным диабетом – это очень тяжелая работа. Помимо того, что нужно знать, где он (или она), с кем, когда вернется домой, также необходимо контролировать, как часто Ваш ребенок измеряет глюкозу крови, как рассчитывает дозы инсулина, делает ли инъекции инсулина перед едой и так далее. Знать все это просто необходимо, потому что, во-первых, подросткам очень сложно контролировать сахарный диабет без помощи и надзора со стороны взрослых, так как они еще не достигли достаточной когнитивной и эмоциональной зрелости и подчас не могут принимать трезвые, осознанные решения. К слову сказать, даже взрослые с сахарным диабетом не всегда могут правильно оценить ситуацию и принять верное решение, так что же мы хотим от подростков, у которых помимо сахарного диабета, в этот период жизни появляется множество других проблем со школой, сверстниками, а также опыт первых отношений. Во-вторых, совместный контроль сахарного диабета помогает Вашему ребенку не чувствовать себя одиноким и беспомощным перед таким серьезным заболеванием как сахарный диабет.
Но если Ваш контроль переходит в критику и указания что и как нужно делать, то данная модель поведения приведет только к увеличению числа конфликтов, потере доверия между вами, лишению подростка самостоятельности и, как следствие, ухудшению контроля сахарного диабета. Единственный способ найти баланс – это обсудить со своим ребенком, каким он видит Ваше участие в контроле сахарного диабета, а также высказать свою позицию.
2. Снижайте частоту конфликтов, не прибегая к наказаниям
Частые конфликты в семье приводят к ухудшению течения сахарного диабета. Как было доказано, уговоры, убеждения, чтение нотаций – не работают с подростками (на самом деле, ни с кем эти методы не работают). Угрозы, наказания или другой вид насилия также не эффективны. Все эти тактики только способствуют эскалации конфликта.
Быть умным родителем – это значить избегать повторений снова и снова. Скажите что-либо один или два раза. Уважайте интеллект Вашего ребенка. Если он Вас не слушается – это не значит, что он Вас не понимает. Он просто не хочет это делать по своим причинам. Поговорите с ним, выясните проблему, послушайте мнение подростка и постарайтесь привести грамотные доводы.
3. Сопереживайте, а не жалейте
Как давно Вы говорили своему ребенку, как цените то, что он так хорошо справляется с сахарным диабетом? Как Вы уважаете его и поражены его выносливостью и стойкостью перед болезнью? Даже если Вы считаете, что, в целом, у вашего ребенка не очень хороший контроль сахарного диабета, безусловно, можно отметить пункты, которые Ваш ребенок выполняет регулярно или правильно. Похвалите его за это. Покажите, что Вы понимаете, как трудно контролировать сахарный диабет, как сложно жить подростку с сахарным диабетом. Не бойтесь говорить об этом, это сопереживание, а не жалость. И обязательно говорите, что Вы готовы его во всем поддержать, что он может обратиться к Вам за помощью в любой момент.
4. Помните, что в первую очередь, это Ваш ребенок, а не больной с сахарным диабетом
Очень часто, когда родители спрашивают: «Как дела?», они имеют в виду: «Какой у тебя уровень глюкозы?». И все общение ограничивается только проблемами сахарного диабета. И это тоже никак не способствует сплоченности семьи. Рассказывайте Вашему ребенку о себе, о работе. Спрашивайте о друзьях, о том, как прошел его (или ее) день. Предложите пойти вместе в кино, боулинг или торговый центр. Конечно, скорее всего, Ваш ребенок откажется, ведь он же подросток, и ему интересней проводить время с друзьями. Но таким образом, Вы даете ему почувствовать, что он важен для Вас не только с точки зрения его физического состояния.
5. Разделите ответственность
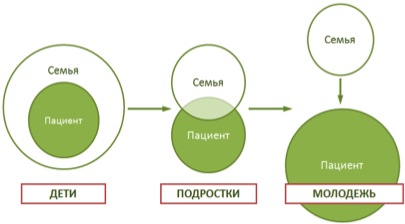
Обычно родители предполагают, что подростки достаточно независимы для того, чтобы самостоятельно контролировать сахарный диабет. Это звучит как «Он у меня сам все делает, я не вмешиваюсь». Но в исследованиях было показано, что хорошего гликемического контроля в данной возрастной группе можно достичь только при совместном ведении сахарного диабета. Так как сахарный диабет – это слишком тяжелое заболевание для одного человека, особенно, если он так молод. Необходим постепенный переход от ведения сахарного диабета совместно с родителями к самостоятельному контролю заболевания (рис.1). В данном вопросе не существует четких временных границ, постарайтесь постепенно перекладывать отдельные функции и манипуляции под ответственность самого подростка и следить за качеством гликемического контроля, уровнем гликированного гемоглобина.

Рис.1. Степень участия семьи в контроле за сахарным диабетом 1 типа (адапт. из Garvey KC, Markowitz JT, Laffel L. Transition to Adult Care for Youth with Type 1 Diabetes. Current Diabetes Reports 2012)
6. Не пытайтесь напугать подростков рассказами о хронических осложнениях диабета (об ампутациях ног и так далее)
Этот пункт относится не только к подросткам, но так же и ко всем людям с сахарным диабетом. Страх не должен являться мотивационным фактором. А что касается подростков, то для них особенно важно то, что происходит здесь и сейчас, и они совершенно не думают, что случиться с ними через 20 лет. И если Вы будете говорить о том, как высокий уровень глюкозы крови повреждает сосуды в глазах или почках, то подросток просто пропустит всю информацию мимо ушей. Постарайтесь найти другую мотивацию, например, скажите, что разрешите ему учиться водить машину, если у него будет хороший контроль гликемии.
7. Не ругайте, если видите высокие или низкие цифры на глюкометре
Уровень глюкозы крови зависит от многих факторов, и порой очень сложно учесть их все. Вместо того чтобы ругать, лучше сконцентрируйтесь на том, что нужно сделать сейчас. А после спокойно разберите возможные проблемы случившегося. Но главное, поймите, что уровень глюкозы крови не может быть постоянно идеальным, неважно как сильно Вы или Ваш ребенок стараетесь контролировать сахарный диабет. У всех бывают плохие дни, у всех периодически сахарный диабет выходит из-под контроля, и это нормально. Главное в такие моменты не впадать в отчаяние.
8. Не рассказывайте всем подряд о том, что у Вашего ребенка сахарный диабет
Позвольте подросткам самим выбирать, кому они хотят рассказать, а кому нет. Не ставьте своего ребенка в неловкие ситуации.
9. Не ограничивайте физическую или социальную активность подростка из-за наличия сахарного диабета
Не думайте сами и не позволяйте окружающим думать, что Ваш ребенок больной или ни на что не способный. Он такой же, как и другие и может добиться всего, чего сам пожелает. Ограничения в физической нагрузке или школьных экскурсиях только подчеркивают различия и могут способствовать ощущению, что подросток с сахарным диабетом хуже других. Поощряйте Ваших детей принимать участие в стольких внеклассных видах деятельности и спорте, сколько они хотят, и насколько позволяет им их расписание. Эти виды деятельности способны повысить самоуважение и дать ощущение, что они способны на многое.
Источник
Как чрезмерно малые, так и чрезмерно большие дозы инсулина приводят к повышению сахара крови. Только при ежедневном многократном контроле гликемии и своевременной коррекции сахара крови можно правильно оценить и подобрать адекватную дозу инсулина.
У здоровых людей в крови всегда циркулирует небольшая концентрация инсулина, необходимая для постоянного поступления глюкозы в мышечные, жировые и печеночные клетки организма. После еды из желудочно-кишечного тракта в кровь поступает значительное количество глюкозы. Для ее утилизации бета-клетки поджелудочной железы дополнительно вырабатывают необходимое количество инсулина.
Поэтому для эффективной инсулинотерапии важно максимально имитировать физиологическую секрецию инсулина.
С 80-х годов для имитации физиологической секреции инсулина у пациентов с сахарным диабетом 1 типа используется интенсифицированный или базис-болюсный режим введения препаратов инсулина.
Базис-болюсный режим предусматривает введение двух видов инсулина, разных по продолжительности действия. В качестве базиса используется длиннодействующий инсулин. Его постоянная небольшая концентрация в крови необходима для усвоения клетками глюкозы между приемами пищи и ночью. Болюс короткого по продолжительности действия инсулина перед каждым основным приемом пищи необходим для утилизации той глюкозы, которая поступает в кровь после еды. При введении болюсного инсулина важно добиться синхронизации пика активного действия инсулина с пиком всасывания глюкозы.
В конечном итоге все лечебные мероприятия при сахарном диабете направлены на предотвращение развития острых и хронических осложнений. В связи с этим стратегической целью и основным критерием эффективности инсулинотерапии у детей и подростков является отсутствие всех осложнений сахарного диабета.
У здорового подростка поджелудочная железа способна вырабатывать адекватное для этого периода жизни количество инсулина. У подростков с диабетом требуется повышение суточной дозы инсулина. Однако повышенная потребность в инсулине не единственная причина нестабильного течения заболевания, т.к. только повышение дозы инсулина у подростков, как правило, не улучшает течение заболевания.
Значительную роль в ухудшении течения заболевании играет, помимо дефицита инсулина, эмоциональная нестабильность подростка со склонностью к депрессивным состояниям. Этому факту (склонность к депрессивным состояниям) есть объяснение. Любой подросток вполне естественно стремится к самостоятельности, чтобы быть готовым к жизни взрослого человека. Как правило, окружающие, и даже близкие люди, не поддерживают его в этом стремлении. Отсутствие собственного опыта, откровенное непонимание и, следовательно, отсутствие поддержки и помощи окружающих нередко являются причиной неудач, которые случаются при попытке подростка в одиночку реализовать свое стремление к самостоятельности. В силу этого подросток теряет веру в свои возможности стать самостоятельным человеком. В этом основная причина частых депрессивных состояний и у здоровых подростков. Как правило, эти подростки нуждаются в психологической помощи.
У подростков, больных сахарным диабетом, причин для формирования депрессивного состояния значительно больше, а последствия этих состояний еще более серьезные. Чаще всего это случается у подростков с сахарным диабетом, которые заранее не были подготовлены к трудностям пубертатного периода и не обучены самостоятельно управлять своим диабетом на фоне свободного режима питания и физических нагрузок. В связи с этим они не умеют достигать целевых показателей компенсации заболевания и теряют веру в благоприятный исход заболевания. Такие подростки в еще большей степени нуждаются в психологической помощи, т.к. именно они чаще впадают в депрессию, а находясь в депрессивном состоянии, имеют очень низкий уро- вень мотивации на самоконтроль своего заболевания. Течение сахарного диабета в этих условиях катастрофически ухудшается. В подобных ситуациях больной нуждается в наблюдении не только эндокринолога, но и психолога, и, возможно, психиатра.
Нередко, не видя другого выхода из данной ситуации, подросток пытается заглушить чувство неудовлетворенности качеством жизни или даже свой страх за жизнь, употребляя алкоголь или наркотики. Конец данного пути у любого человека нам всем хорошо известен. У больного сахарным диабетом развязка наступает значительно быстрее. Прежде всего, алкоголь и наркотики резко ухудшают функциональное состояние печени. В то же время известно, что «здоровая» печень является непременным условием достижения стабильной компенсации сахарного диабета.
Все вышесказанное свидетельствует о том, что каждый больной ребенок и его семья должны быть заранее ознакомлены с особенностями течения сахарного диабета на фоне пубертата, с причинами нестабильного течения заболевания и должны уметь справляться с трудностями данного периода. Тем более что риск развития сосудистых осложнений именно на фоне пубертата особенно велик. В связи с этим необходимо принять все возможные меры, чтобы не допустить «обвала» осложнений именно на этом этапе. Учитывая данное обстоятельство, необходимо, чтобы каждый подросток, начиная с препубертатного возраста, обучался принципам управления сахарным диабетом на фоне свободного режима питания и физических нагрузок, которые помогут ему достойно, без тяжелых последствий, пройти этап пубертата. Тем более что по окончании пубертатного периода течение сахарного диабета стабилизируется, легче достигается компенсация заболевания и, следовательно, угроза риска развития осложнений снижается.
В связи с этим очень важно каждому подростку войти во взрослую жизнь без тяжелых осложнений сахарного диабета.
Итак, с целью достижения благополучного течения заболевания в пубертатном периоде и в течение всей последующей жизни необходима система предварительной подготовки детей препубертатного возраста, больных сахарным диабетом, и членов их семьи к вступлению в пубертат. Все дети препубертатного возраста в результате обучения должны знать: 1.
Причины нестабильного течения сахарного диабета на фоне пубертата:
- низкая чувствительность к инсулину и
- высокая эмоциональная лабильность подростка.
Потребность в инсулине на фоне пубертата возрастает. Суточная доза инсулина в этот период жизни составляет в среднем 1,0 ЕД/ кг/сут., а в период очень активного роста доза может повышаться до 1,2 ЕД/ кг/сут.
При выборе препаратов инсулина предпочтение следует отдавать аналогам инсулина. Эти препараты позволяют наиболее точно син- хронизировать прием пищи и физические нагрузки с действием инсулина.
Свободный режим питания и физических нагрузок, которые выбирают большинство подростков, предполагают высочайшую степень мотивации на проведение самоконтроля с целью поддержания стабильной компенсации заболевания в течение всего пубертатного периода. В связи с этим ко времени начала пубертата подросток после обучения должен уметь:
- свободно определять количество ХЕ в продуктах;
- рассчитать свой индивидуальный индекс соотношения инсулин/углеводы на период пубертата;
- управлять сахарным диабетом на фоне физических нагрузок.
Этот уровень умения позволит четко определиться с дозой инсулина перед приемом пищи и на фоне физических нагрузок.
Более того, подросток в этом возрасте должен четко определить свои жизненные принципы и, руководствуясь этими принципами, – свой путь в жизни. При этом следует помнить, что алкоголь и наркотики – это не выход из трудностей данного периода жизни. Это путь слабого человека, и этот путь приведет только к катастрофе.
Достойно прожить этот сложный период жизни подросток сможет только в том случае, если он выбрал путь активной полноценной жизни. На современном уровне наших возможностей в лечении и самоконтроле сахарного диабета это вполне решаемая задача. Необходимо лишь поставить перед собой цель: достойно пройти этот период жизни, приобрести определенные знания и умение пользоваться этими знаниями и сформировать такой характер, который поможет преодолеть все трудности и достичь этой цели.
Подросток должен понимать, что без поддержки близких любящих людей сделать это будет намного труднее. Даже очень сильные и независимые взрослые люди, как правило, нуждаются и в понимании, и в поддержке. Тем более в этом нуждаются все подростки, и в еще большей степени в этом нуждаются подростки, больные сахарным диабетом. Этим подросткам особенно опасно совершать необдуманные непоправимые ошибки. В этом плане опыт старшего поколения им просто необходим.
Самым главным источником поддержки и понимания у любого человека является его семья, реже – другие близкие по духу люди. В связи с этим очень важно, чтобы у подростка со всеми членами семьи сложились добрые и доверительные отношения. При этом подросток должен не просто принимать и даже ценить любовь окружающих, но и принимать активное участие в формировании такого рода отношений. Такие отношения не формируются в один день. Для этого необходимо время, усилия и понимание важности конечной цели – доверительных отношений – обеими сторонами. В сложных случаях может понадобиться помощь психолога.
Итак, у подростка на современном уровне наших терапевтических возможностей есть все условия для того, чтобы успешно пройти период пубертата и с хорошими результатами вступить во взрослую жизнь без осложнений, характерных для нестабильного течения сахарного диабета.
Однако для этого необходимо активное и грамотное участие самого подростка в лечебном процессе. Он должен в совершенстве владеть системой управления сахарным диабетом и постоянно иметь целевые значения гликемии и гликированного гемоглобина при нормальном уровне суточной вариабельности гликемии. В этом случае подростку гарантировано высокое качество жизни и, следовательно, долгая и активная жизнь.
Источник
Подростковый период – это переходная фаза развития между детством и взрослой жизнью, которая включает в себя биологические и психосоциальные изменения, связанные с половым созреванием [1].
У детей в пубертатном периоде отмечается крайне лабильное течение сахарного диабета (СД) 1 типа. Проблемы поддержания метаболической компенсации заболевания обусловлены как эндогенными, связанными с изменениями эндокринной регуляции на фоне пубертата, так и экзогенными, обусловленными психосоциальным становлением личности факторами [1, 2].
Исследования в области диабетологии свидетельствуют о том, что у пациентов с СД 1 типа в период полового созревания более высокий риск развития тяжелых сосудистых осложнений по сравнению с молодыми людьми, у которых развивается диабет после полового созревания [3]. Также признано, что более высокие показатели хронической гипергликемии – HbA1c часто наблюдаются именно во время пубертатного периода [4].
Эндогенные факторы, приводящие к трудностям метаболической компенсации сахарного диабета 1 типа у подростков
Основным гормональным фактором, вызывающим трудности метаболической компенсации СД 1 типа в пубертатном периоде, является инсулинорезистентность (ИР). Дети и подростки с СД 1 типа имеют очень широкий диапазон чувствительности к инсулину, который определяется по полу, возрасту, количеству жировой ткани и гликемическому контролю. Чувствительность к инсулину значительно снижается с началом полового созревания. Существуют исследования, по результатам которых выявлено, что у девочек в период полового созревания ИР выражена сильнее, чем у мальчиков [6].
Пубертатный период характеризуется снижением чувствительности периферических тканей к инсулину и появлением физиологической ИР в силу повышения секреции ряда гормонов и в первую очередь гормона роста и половых гормонов [3].
ИР у подростков с СД 1 типа выражается в возрастании потребности в инсулине более 1 ЕД/кг массы, достигающей в отдельных случаях 1,5 и даже 2 ЕД/кг. По сравнению со здоровыми лицами у подростков с СД повышена спонтанная секреция гормона роста (ГР). ГР обладает контринсулярным действием, и даже физиологическое увеличение его уровня в ночное время приводит к снижению чувствительности к инсулину [7].
Увеличение ИР особенно заметно в утренние часы в связи с гиперсекрецией ГР в ночное время, проявляется развитием феномена «утренней зари» и тем самым приводит к значительным трудностям достижения метаболической компенсации. Развитие феномена «утренней зари» требует пересмотра базисной терапии, нередко введения дополнительной инъекции короткого или ультракороткого инсулина в ранние утренние часы, решения вопроса целесообразности перевода на помповую инсулинотерапию [3, 7].
Гипогликемические эпизоды также являются одним из основных патогенетических факторов, определяющих лабильное течение СД у подростков и препятствующих достижению метаболической компенсации.
Факторы риска гипогликемий:
- нарушение режима терапии: увеличение дозы инсулина, уменьшение количества пищи, физические нагрузки;
- низкий уровень гликированного гемоглобина;
- снижение чувствительности к автономным симптомам;
- ночное время;
- прием алкоголя;
- сопутствующие заболевания – целиакия (вследствие нарушенного всасывания) и гипокортицизм (вследствие снижения уровня контринсулярных гормонов) [3].
В многочисленных исследованиях получены убедительные данные о повышении риска развития гипогликемии по мере снижения уровня HbA1c.
Перенесенные гипогликемии, истощение адреналовой и гликогеновой контррегуляции и развивающаяся автономная нейропатия приводят к развитию синдрома нечувствительности к гипогликемии. С другой стороны, страхи в отношении гипогликемии могут привести к ухудшению показателей метаболической компенсациии.
Ночная гипогликемия отмечается у 13-56% подростков с СД 1 типа. Более чем у 50% подростков ночная гипогликемия протекает бессимптомно. Скрытая ночная гипогликемия может привести к гипергликемии утром, и если пациент или врач увеличат в связи с этим дозу инсулина, это может усугубить проблему. Ночная гликемия особенно опасна и может привести к синдрому «внезапной смерти в постели», который описывается у молодых людей и даже подростков с СД 1 типа [2].
Важным показателем компенсации СД является отсутствие частых гипогликемий. При стремлении добиться нормогликемии всегда повышен риск развития гипогликемических реакций. При этом необходимо стремиться к компромиссу между возможно максимально низким уровнем гликемии и отсутствием гипогликемических реакций [3].
Гипогликемические эпизоды и феномен «утренней зари» (гипергликемия в ранние утренние часы) у подростков – основные патогенетические факторы, определяющие лабильное течение СД, препятствующие достижению метаболической компенсации [7].
Перенесенный эпизод тяжелой гипогликемии у детей и подростков приводит к долгосрочному высокому риску повторной гипогликемии [8]. Поэтому клиницистам следует продолжать регулярно отслеживать историю гипогликемий при каждом посещении, обучать пациентов и семьи и, когда это возможно, корректировать терапию во избежание повторения гипогликемии [9].
C накоплением опыта ведения интенсивной терапии и совершенствования методов самоконтроля, а также по мере широкого внедрения аналогов инсулина и помповой инсулинотерапии количество случаев тяжелой гипогликемии снизилось до минимальных значений [3].
Экзогенные факторы, приводящие к трудностям метаболической компенсации сахарного диабета 1 типа у подростков
У подростков с СД 1 типа наблюдается более высокая распространенность аффективных расстройств (тревога, депрессия, расстройство питания, рискованное поведение) по сравнению с подростками без СД [10].
Исследования показали, что психические расстройства приводят к ухудшению управления и контроля СД и, как следствие, к ухудшению лабораторных показателей компенсации заболевания. И наоборот, по мере ухудшения гликемического контроля возрастает вероятность психических проблем [11].
Психосоциальными факторами, ухудшающими метаболическое управление СД 1 типа, являются:
- плохая поддержка/сплоченность семьи;
- один родитель;
- семейные стрессы/конфликты;
- наличие психического расстройства/расстройства пищевого поведения;
- чрезмерное давление сверстников;
- плохая приверженность терапии [12].
Жизненная ситуация, в которой оказывается ребенок, характеризуется высокой зависимостью от взрослых, безусловно, не только в материальном, но и в психологическом плане. Родители принимают решения о том, какое лечение он будет получать, как будет строиться его жизнь, но наиболее важно то, что именно от них зависит становление его психической сферы, развитие тех или иных характеристик и функций. Следовательно, отношение родителей к ребенку и присущий им стиль воспитания являются центральными факторами достижения как психологического благополучия ребенка, так и компенсации СД [13].
Наличие психологических симптомов и проблем с диабетом у детей и подростков часто зависят от так называемого семейного стресса. Исследования показали, что, хотя родительские психологические проблемы могут искажать восприятие контроля над диабетом ребенка, часто они связаны с плохой психологической адаптацией и контролем СД [14].
Распространенность расстройств пищевого поведения (РПП) среди подростков с СД 1 типа колеблется от 8% до 30%, что значительно выше, чем среди их недиабетических сверстников (1-4%), и чаще наблюдается у девочек, чем у мальчиков. Данная проблема серьезно препятствует поддержанию компенсации углеводного обмена [10].
РПП связаны с плохим метаболическим контролем, более ранним началом и быстрым развитием микрососудистых осложнений. РПП при СД 1 типа в основном проявляются нервной булимией, тогда как нервная анорексия встречается редко [10]. Больные СД 1 типа с нервной булимией постоянно озабочены приемом пищи, не могут удержаться от переедания, при этом наличие избыточной массы тела вызывает у них болезненный страх. Чтобы избежать прибавки массы тела, больные часто прибегают к пропуску инъекции инсулина, и возникающая при этом гипергликемия сопровождается глюкозурией и, следовательно, снижением массы тела [11].
В нескольких исследованиях были определены потенциальные факторы риска развития неупорядоченного питания и нарушения пищевого поведения, к ним относятся:
- женский пол;
- возраст 13-14 лет для девочек и старше 16 лет для мальчиков, связанный с гормональными и психоэмоциональными изменениями;
- увеличение массы тела (частично связанное с инсулинотерапией), которое приводит к отрицанию и неудовлетворенности собственной внешностью;
- постоянная озабоченность по поводу питания при СД;
- наличие расстройств пищевого поведения у родителей (особенно матери);
- наличие других психических расстройств (таких как депрессия, тревога или злоупотребление психоактивными веществами);
- проблемы в семейных отношениях (отсутствие доверия к родителям в отношении контроля диабета) [10].
При пятилетнем наблюдении хотя бы один эпизод РПП отмечался у 51% подростков с СД 1 типа. РПП у больных СД повышают риск развития осложнений (ретинопатии, нейропатии, дислипидемии, госпитализации по поводу декомпенсации СД и кетоацидоза) и смертность [4].
Рискованное поведение также создает трудности метаболической компенсации СД у подростков [3]. Рискованное поведение включает в себя в первую очередь употребление алкоголя и запрещенных препаратов. Подростки нуждаются в повторных циклах обучения на новом информационном уровне в школе самоконтроля, а также в доверительных беседах с врачом. Такие проблемы, как нарушение функции головного мозга, формирование зависимости, влияние на функцию печени, блокирование глюконеогенеза с возможностью развития тяжелых отсроченных гипогликемий при употреблении алкоголя, должны подробно обсуждаться с подростками. Подростки должны знать, что курение является дополнительным фактором риска развития сосудистых осложнений, а запрещенные препараты могут нарушать функцию головного мозга и увеличивать количество ошибок в отношении терапии СД. В беседе с подростком следует идти по пути обсуждения решения возникающих проблем и минимизации рисков ошибок подросткового периода.
Периодическая психосоциальная оценка должна проводиться у всех подростков с СД 1 типа для раннего выявления психосоциальных проблем и своевременного направления к специалисту. Нередко подростки нуждаются в профессиональной помощи психологов [3].
Заключение
Несмотря на современные достижения в области терапии СД 1 типа, стойкая метаболическая компенсация у подростков является сложной задачей практической диабетологии.
Обучение методам управления заболеванием – ключ к успешному ведению больных с СД. Данные исследований в области терапевтического обучения свидетельствуют о том, что лечение СД у подростков должно быть основано на реализации комплексного подхода к поддержанию гликемического контроля, определяющего психосоциальную адаптацию молодых пациентов. Для достижения максимальной эффективности традиционных способов лечения СД необходимо предоставлять всем молодым людям с заболеванием и тем, кто за ними ухаживает, качественное, структурированное обучение. Мотивация подростков к осознанию ответственности за свое здоровье, повышение приверженности к постоянному эффективному самоконтролю являются одной из важнейших задач врача и родителей при работе с подростками [3].
Высокий риск сосудистых осложнений в подростковом возрасте требует приближения целевых показателей углеводного обмена к взрослой популяции, однако гормональные особенности и психологические аспекты подросткового возраста усложняют достижение этой цели и требуют больших усилий как семьи, так и органов здравоохранения.
Литература
- Global IDF/ISPAD Guideline for Diabetesin Childhood and Adolescence, 2011.
- Сахарный диабет: диагностика, лечение, профилактика / Под ред. И. И. Дедова, М. В. Шестаковой. М.: ООО «Издательство «Медицинское информационное агентство», 2011.
- Дедов И. И., Кураева Т. П., Петеркова В. А. Сахарный диабет у детей и подростков. ГЭОТАР-Медиа, 2013.
- Plamper M., Gohlke B., Woelfle J., Konrad K., Rohrer T., Hofer S., Bonfig W., Fink K., Holl R. W. Interaction of Pubertal Development and bolic Control in Adolescents with Type 1 Diabetes Mellitus // J Diabetes Res. 2017; 2017: 8615769. online 2017 Nov 7.
- Дедов И. И., Шестакова М. В., Викулова О. К. Эпидемиология сахарного диабета в Российской Федерации: клинико-статистический анализ по данным Федерального регистра сахарного диабета. 2017; 20 (1): 13-41.
- Szadkowska A., Pietrzak I., Mianowska B., Bodalska-Lipi˜ska J., H. A. Keenan, E. Toporowska-Kowalska, M4 ynarski W., Bodalski J. Original Article: bolism Insulin sensitivity in Type 1 diabetic children and adolescents. 2007.
- Башнина Е. Б., Корналевская А. О., Трясова Т. Ю. Инсулинотерапия у подростков с сахарным диабетом: проблемы и пути р ешения // Лечащий Врач. 2012.
- Pacaud D., Hermann J. M., Karges B., Rosenbauer J., Danne T., Dürr R., Herbst A., Lindauer S., Müther S., Pötzsch S., Raile K., Witsch M., Holl R. W. Initiative DPV. Risk of recurrent severe hypoglycemia remains associated with a past history of severe hypoglycemia up to 4 years: Results from a large prospective contemporary pediatric cohort of the DPV.
- Blasetti A., Di Giulio C., Tocco A. M., Verrotti A., Tumini S., Chiarelli F, Altobelli E. Variables associated with severe hypoglycemia in children and adolescents with type 1 diabetes: a population-based study. February 1, 2011.Vol. 12, Issue 1; p. 4-10.
- Kakleas K., Kandyla B., Karayianni C., Karavanaki K. Psycho problems in adolescents with type 1 diabetes mellitus. Problèmes psychosociaux des adolescents atteints de diabète de type 1 (DT1) // Diabetes & bolism. 2009, vol. 35, p. 339-350.
- Joshua S. Borusa, Lori Laffel. Adherence challenges in the management of type 1 diabetes in adolescents: prevention and intervention // Curr Opin Pediatr. 2010 Aug; 22 (4): 405-411.
- Clara Y. Ye., Thor C. Jeppson, Ellen M. Kleinmaus, Harald M. Kliems, Jennifer M. Schopp, MA, Elizabeth D. Cox. Outcomes That Matter to Teens With Type 1 Diabetes // Diabetes Educ. 2017 Jun; 43 (3): 251-259. online 2017 Mar 21.
- Karishma A. Datye, Daniel J. Moore, William E. Russell, Sarah S. JaserA Review of Adolescent Adherence in Type 1 Diabetes and the Untapped Potential of Diabetes Providers to Improve Outcomes // Curr Diab Rep. 2015 Aug; 15 (8): 621.
- ISPAD Clinical Practice Consensus Guidelines 2009 Compendium. Psychological care of children and adolescents with diabetes. Pediatric Diabetes 2009: 10 (Suppl. 12): 175-184.
Е. Б. Башнина1, доктор медицинских наук, профессор
И. М. Царгасова
ФГБОУ ВО СЗГМУ им. И. И. Мечникова МЗ РФ, Санкт-Петербург
1 Контактная информация: bashnina@mail.ru
Проблемы поддержания метаболической компенсации сахарного диабета 1 типа у подростков/ Е. Б. Башнина, И. М. Царгасова
Для цитирования: Лечащий врач № 3/2018; Номера страниц в выпуске: 19-21
Теги: подростки, диабет, гормон роста, метаболический контроль
Источник
