Сахарный диабет 1 типа самоконтроль
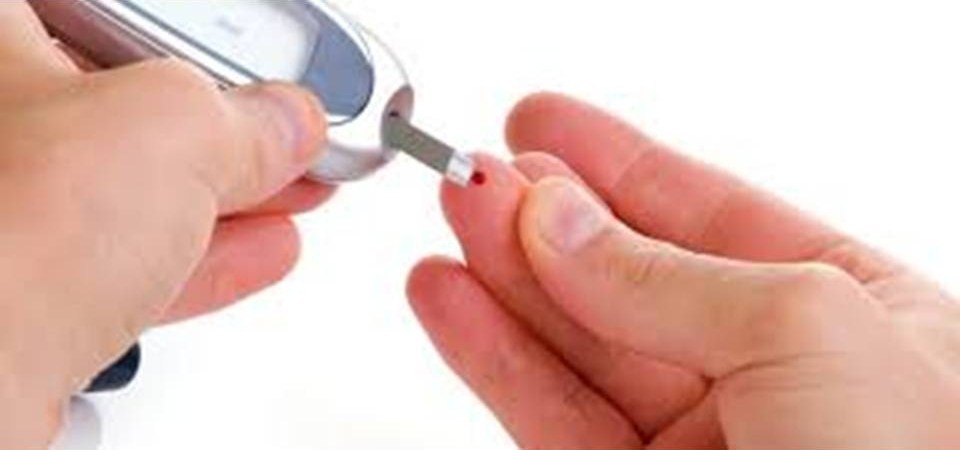
Успешный контроль сахарного диабета включает в себя две важные составляющие – достижение целевого уровня глюкозы крови без гипогликемий (эпизодов низкого уровня сахара крови). Для того, чтобы точно знать, соблюдаются ли эти условия, необходимо регулярно самостоятельно контролировать уровень сахара в крови с помощью специального прибора – глюкометра.
Тот факт, что Вы чувствуете себя хорошо, вовсе не доказывает, что сахар крови находится в удовлетворительном для вас диапазоне. Ведь может быть и так, что Вы будете ощущать изменения, только если значение глюкозы крови или очень высокое, или чрезмерно низкое.
Часть людей с сахарным диабетом не всегда ощущают такие типичные симптомы гипергликемии (состояние, при котором уровень сахара в крови выше нормы), как жажда, учащенное мочеиспускание, повышенная утомляемость и прочие. Это состояние будет проявляться лишь при очень больших значениях сахара в крови, что повышает риск развития кетоацидоза.
Также и при частых гипогликемиях (состояние, когда уровень глюкозы крови ниже нормы) человек со временем хуже ощущает симптомы или не ощущает вовсе. То есть гипогликемии могут оставаться не распознанными, скрытыми. Гипогликемия – тяжелое, негативное для организма состояние, при котором возможна потеря сознания, а также увеличение риска необратимого повреждения сосудов.
Именно поэтому полагаться только на свои ощущения неверно.
О необходимой частоте самоконтроля уровня глюкозы
 Нет четких правил, сколько конкретно раз необходимо каждому пациенту с сахарным диабетом 1 типа измерять уровень глюкозы крови. Но для хорошего контроля диабета рекомендуется проводить исследование как минимум перед каждым приемом пищи и перед сном.
Нет четких правил, сколько конкретно раз необходимо каждому пациенту с сахарным диабетом 1 типа измерять уровень глюкозы крови. Но для хорошего контроля диабета рекомендуется проводить исследование как минимум перед каждым приемом пищи и перед сном.
Как известно, лечение сахарного диабета 1 типа заключается в использовании инсулина. Применяют инсулины разного действия – ультракороткого и короткого действия (болюсный инсулин) вводят перед приемом пищи, а длительного действия (базальный) 1 или 2 раза в сутки.
Крупное, очень значимое исследование по контролю уровня глюкозы и его влиянию на развитие осложнений сахарного диабета ( прим. – имеется в виду исследование DCCT – the Diabetes Control and Complications Trial, USA) показало, что чем лучше контроль, чем ближе к целевым значениям глюкоза крови, тем меньше риск возникновения, развития и прогрессирования хронических осложнений сахарного диабета.
Использование режима инсулинотерапии, при котором доза инсулина рассчитывается на каждый прием пищи, на конкретное содержание углеводов в том или ином блюде и учитывается уровень глюкозы крови до приема пищи, позволяет максимально приблизиться к целевым значениям глюкозы крови.

Именно поэтому крайне важно смотреть уровень глюкозы крови перед каждым приемом пищи, при котором вводится инсулин.
Однако, наряду с использованием инсулина и разных доз на прием пищи возникает повышенный риск развития гипогликемий. Более сложно распознать гипогликемию во время сна, особенно, у детей.

Для максимального снижения риска развития гипогликемии ночью надо оценить уровень сахара в крови перед сном
Это необходимое количество измерений, которое должен ежедневно проводить человек, болеющий сахарным диабетом 1 типа и желающий контролировать свое заболевание.

Для оценки того, правильно ли подобрана доза болюсного инсулина (прандиального, короткого, на еду), можно также измерить уровень сахара крови до приема пищи и через 1,5-2 часа после него (иногда рекомендуют определять уровень глюкозы крови через час после приема пищи).
Во время беременности необходим более строгий контроль гликемии, ведь как высокие, так и низкие уровни глюкозы крови сильно влияют как на ребенка, так и на саму будущую маму.

При беременности необходимо проверять уровень глюкозы крови перед приемом пищи, через час после него и перед сном.
Но могут возникать ситуации, требующие провести дополнительные измерения:
- во время беременности;
- в период обострения хронического или развития острого заболевания, например, при гриппе, при тяжелой травме, в том числе при стрессе;
- при плохом самочувствии – симптомах повышенного или пониженного уровня глюкозы крови;
- при изменении образа жизни, привычек, веса;
- при изменениях доз инсулина, режима введения инсулина, способа введения инсулина, замене лекарственных средств;
- при повышенном риске развития гипогликемии – до, во время и после физической тренировки, особенно, если ранее Вы не занимались данным видом спорта; после употребления алкоголя;
- перед вождением автомобиля.
Большую помощь учета глюкозы в крови, оценки контроля заболевания окажет дневник самоконтроля. В него можно заносить конкретные данные – в какое время было произведено измерение и какой уровень глюкозы в крови был, сколько было съедено хлебных единиц, можно отметить конкретное блюдо. Рядом указывать, сколько единиц инсулина было введено. Как примечание – отмечать, была ли физическая нагрузка, какая, сколько времени. Например, катание на велосипеде 40 минут. Возможно, то или иное заболевание с повышением температуры тела и т.д.. Все возможно необходимые варианты информации для дневника необходимо обсуждать с лечащим врачом.
Такой дневник даст полноценную информацию Вам и Вашему врачу, поможет правильно откорректировать дозы инсулина, выявить то, что неоднозначно влияет на Ваше самочувствие.
Другие методы измерения уровня глюкозы:
- Долгое время до изобретения глюкометров использовали метод измерения количества глюкозы в моче. Данный метод не является точным, не удобен для ежедневного многократного применения. Глюкоза в моче появляется, когда глюкоза крови в среднем выше 10 ммоль/л (то есть, превышает почечный порог);
- Гликированный гемоглобин (гликолизированный гемоглобин, HbA1c, см. соответствующий раздел) – средний показать уровня глюкозы в крови за прошедшие 2-3 месяца. Не заменяет ежедневный контроль уровня глюкозы крови, так как не отражает колебаний уровня глюкозы крови в течение дня;
- Непрерывное мониторирование глюкозы крови – производится с помощью специального прибора, который измеряет уровень сахара в межклеточной жидкости подкожной жировой клетчатки. Оказывает значимую помощь в выявлении скрытых гипогликемий, помогает оценить правильность техники введения инсулина, расчет дозы инсулина и так далее. Не заменяет измерений уровня глюкозы в крови, они используются вместе.
Не буду спорить, очень легко сказать – «ты должен проводить измерения 4 раза в день. А лучше 10 раз». Ведь есть ряд причин, по которым вовсе не хочется не то что дополнительно, а вообще проводить измерение:
– нет времени/возможности измерять сахар в крови;
– процедура измерения требует прокалывания пальца для забора крови, это больно, неприятно;
– нет смысла измерять уровень сахара в крови, если чувствуешь себя хорошо;
– возникает ощущение дискомфорта, смущения, если необходимо сделать это в общественном месте;
– плохие показатели расстраивают меня и ухудшают мое и без того депрессивное состояние;
– инъекции инсулина необходимы, а измерения уровня глюкозы крови нет;
– тест – полоски довольно дорогие;
– нет смысла постоянно измерять, если я не знаю, что с этим делать.
С большинством из приведенных причин негативного отношения к измерению вполне можно согласиться. Стремительный темп жизни, невозможность уединения, непонимание и неграмотность коллег/одноклассников/знакомых относительно сахарного диабета, финансовые трудности – все это мешает комфортному контролю. Может возникнуть и ощущение рутины, безысходности.
Как уже говорилось выше, ощущения могут Вас обманывать. Вы чувствуете себя хорошо, а на самом деле в организме происходят повреждения от высокого сахара крови или, наоборот, серьезная нехватка столь важного углевода.
 В этой ситуации главное помнить, для чего необходимо проводить эти измерения – для управления своим заболеванием, контроля диабета. Регулярный самоконтроль гликемии является неотъемлемой часть успешного управления диабетом. Только так можно быть уверенным, что правильно подобраны дозы инсулина, узнать, как влияет на вас та ли иная физическая нагрузка, улучшает здоровье или, наоборот, наносит вред. Знания цифр глюкозы помогают сделать вождение автомобиля безопасным для Вас и окружающих, а во время беременности пребывать в ожидании чуда, а не в постоянном страхе за ребенка. Конечно, это приносит свои неудобства, но на данный момент это самый доступный и значимый способ контроля уровня глюкозы.
В этой ситуации главное помнить, для чего необходимо проводить эти измерения – для управления своим заболеванием, контроля диабета. Регулярный самоконтроль гликемии является неотъемлемой часть успешного управления диабетом. Только так можно быть уверенным, что правильно подобраны дозы инсулина, узнать, как влияет на вас та ли иная физическая нагрузка, улучшает здоровье или, наоборот, наносит вред. Знания цифр глюкозы помогают сделать вождение автомобиля безопасным для Вас и окружающих, а во время беременности пребывать в ожидании чуда, а не в постоянном страхе за ребенка. Конечно, это приносит свои неудобства, но на данный момент это самый доступный и значимый способ контроля уровня глюкозы.
Ведь нашей главной целью является не только отсутствие развития и прогрессирования осложнений, но и полноценная, насыщенная и комфортная жизнь без ограничений!
Источник
Почему нужен самоконтроль пациентам с сахарным диабетом? В чем его эффективность? Что подразумевает самоконтроль? Так ли он необходим или достаточно лишь придерживаться назначенной врачом терапии? За разъяснениями журналист информационного портала «Здоровые люди» обратилась к нашему постоянному эксперту – профессору кафедры эндокринологии Белорусского государственного медицинского университета, председателю БОМО «Эндокринология и метаболизм» Алле Шепелькевич.
Новые подходы в лечении сахарного диабета

Лечение сахарного диабета, согласно современным подходам, рассматривается прежде всего как управление заболеванием. Базовым принципом которого является обучение пациентов навыкам самообучения и самоконтроля. Только тот пациент, который вовлечен в систему управления своей болезнью, может принимать наиболее эффективные решения, касающиеся наилучшего ведения своего диабета, уверена Алла Шепелькевич. К слову, о важности самоконтроля шла речь и во время прошедшей международной видеоконференции «2020: открытия и вызовы в эндокринологии».
Алла Шепелькевич: «Сахарный диабет – заболевание, лечением которого управляет сам пациент. Именно он, а не врач, каждый день принимает решения в отношении основных методов лечения диабета (выбор режима и состава питания, физической активности, регулярный прием препаратов, контроля гликемии и других метаболических параметров). В то же время эффективная диабетологическая помощь базируется на взаимодействии «пациент – врач», в котором последний является обучителем и/или консультантом для пациента, открытым для обсуждения любых вопросов и разработки оптимальной стратегии лечения, реализовать которую в ежедневной жизни сможет только сам пациент».
Невозможно подобрать один раз и на всю жизнь схему приема препаратов, снижающих сахар, или дозы инсулина. Все это приходится постоянно корректировать, ведь жизнь полна непредвиденных ситуаций и факторов, которые так или иначе влияют на уровень гликемии. А ведь контроль глюкозы, поддержание ее на оптимальном уровне имеет огромное значение в профилактике осложнений сахарного диабета, в том числе тяжелых. Именно поэтому так важен самоконтроль.
Алла Шепелькевич: «Незапланированные физические нагрузки, стрессовые ситуации, погрешности в питании, инфекционные и другие заболевания – все это влияет на уровень глюкозы в крови. Вместе с тем измерение этого показателя от случая к случаю не может в полной мере отразить полную картину происходящих изменений, от которых зависит самочувствие и состояние здоровья человека с сахарным диабетом. Только системные и регулярные измерения могут помочь эффективно управлять заболеванием».
Так что же такое самоконтроль?

Самоконтроль – это комплекс ежедневных мероприятий, который включает в себя:
- измерение уровня глюкозы в крови;
- расчет энергетической ценности рациона, в том числе содержание в нем белков, жиров и углеводов;
- распределение легкоусвояемых углеводов (в граммах, хлебных единицах);
- контроль массы тела (индекс массы тела не должен превышать 25 кг/м2);
- измерение артериального давления;
- знание факторов риска и симптомов, а также профилактики острых осложнений сахарного диабета (гипогликемия и гипергликемия);
- ведение дневника самоконтроля.
Алла Шепелькевич: «Гликемия – очень вариабельный показатель. Ее значения могут меняться каждые пять минут, и, к сожалению, человек чувствует лишь выраженные колебания гликемии, чаще, гипогликемические реакции. В то же время по мере увеличения длительности диабета возможно и полное нераспознавание гипогликемии. Поэтому верным помощником самоконтроля для пациента с сахарным диабетом является глюкометр!».
Измерение уровня глюкозы в крови
Определение уровня глюкозы в крови позволяет предупредить такие тяжелые состояния, как гипогликемия (снижение уровня глюкозы), которая может протекать бессимптомно, так и гипергликемия (увеличение содержания глюкозы в крови).
Как часто необходимо определять уровень глюкозы в крови:
- при инсулинотерапии инсулином короткого и продленного действия – 3-4 и более раз в сутки;
- при СД 2-го типа на фоне применения комбинированного лечения инсулином и таблетированными сахароснижающими лекарственными средствами – минимум 2 раза в день (включая определение гликемии натощак и через 2 часа после еды);
- при СД 2-го типа на фоне приема таблетированных сахароснижающих лекарственных средств – 3-4 раза в неделю (с использованием «лестничного метода» – чередование определения гликемии натощак, через 2 часа после еды, перед сном в разные дни недели);
- на фоне серьезных изменений в питании, физической активности, присоединения острых заболеваний, сильных стрессов, после купирования гипогликемии возможно увеличение количество определений гликемии до 8-10 раз в сутки.
Как правило, в домашних условиях для определения уровня сахара в крови используется глюкометр. Его показания желательно время от времени сравнивать с результатами, полученными в медицинских лабораториях. Оптимальная разница – до 10 %.
Нюансы использования глюкометра
Перед проколом пальца достаточно вымыть руки теплой водой. А вот обрабатывать спиртом или другими растворами не стоит, так как это может отразиться на результате. Прокол выполняется на боковой поверхности концевой фаланги пальца (здесь проходят кровеносные сосуды). В подушечках много нервных волокон, и такие проколы более болезненны и дают меньшее количество крови.
Также для оценки состояния гликемического контроля применяется определение гликированного гемоглобина (отражает средний уровень глюкозы в крови в течение последних 3 месяцев). Такой анализ нужно выполнять минимум дважды в год.
Целевые уровни гликемии натощак (плазма) – 4,4-7,2 ммоль/л, постпрандиальные (через 2 часа) – менее10 ммоль/л.
При двукратном выявлении гипергликемии более 13 ммоль/л необходимо определение кетоновых тел в крови или моче.
У пожилых людей целевой диапазон гликемии натощак – 5-10 моль/л, перед сном – 6,1-11 ммоль/л
Определение уровня ацетона (кетоновых тел) в моче помогает своевременно распознать декомпенсацию сахарного диабета с развитием кетоацидоза (накопление кетоновых тел) и, соответственно, предотвратить тяжелое острое осложнение – диабетическую кому.
Измерение артериального давления не менее 2 раз в день следует проводить для пациентов при сочетании сахарного диабета с артериальной гипертензией.
Также важно обсудить с доктором и знать свои показатели липидного спектра (липопротеиды низкой плотности и триглицериды).
Алла Шепелькевич: «Часто сахарный диабет, особенно 2-го типа, сочетается с другими нарушениями, так называемый метаболический синдром – квартет метаболических нарушений (повышение массы тела, особенно висцеральной, сахара, АД, липидов, коагуляции). Поэтому только комплексное лечение и самоконтроль всех составляющих этого коварного синдрома способствует улучшению состояния человека и жизненного прогноза».
Ведение дневника самоконтроля

Дневник самоконтроля может различаться в зависимости от получаемого лечения (таблетированные лекарственные средства или инсулинотерапия). В то же время основные разделы дневника должны включать: количество углеводов (в хлебных единицах – при инсулинотерапии) или список продуктов на каждый прием пищи, время и результаты измерения глюкозы, показатели массы тела, сведения о физической активности, данные об уровне артериального давления, самочувствии. Помимо этого в дневник можно занести результаты исследования липидного обмена.
Алла Шепелькевич: «Самоконтроль дает возможность учесть многие нюансы образа жизни конкретного человека, позволяет составить своеобразную базу данных гликемического профиля и других показателей в течение длительного периода времени, а также вовремя скорректировать лечение и, соответственно, предупредить развитие осложнений заболевания. На сновании самоконтроля метаболических параметров формируется обратная связь, объективная реакция на предпринимаемые методы лечения, понимание его эффективности или необходимости коррекции. Именно самоконтроль позволяет врачу и пациенту лучше понять индивидуальные особенности течения сахарного диабета и разработать оптимальную стратегию его управления».
Материалы на сайте 24health.by носят информационный характер и предназначены для образовательных целей. Информация не должна использоваться в качестве медицинских рекомендаций. Ставит диагноз и назначает лечение только ваш лечащий врач. Редакция сайта не несет ответственности за возможные негативные последствия, возникшие в результате использования информации, размещенной на сайте 24health.by.
Читайте нас на Яндекс-дзен
Источник
Основной целью лечения сахарного диабета является поддержание уровня сахара крови как можно более близким к нормальному. К сожалению, человек практически не способен чувствовать перепады уровня сахара от 4 до 10 ммоль/л. Именно в этом и заключается коварство сахарного диабета, так как высокий уровень сахара в крови неизбежно ведет к развитию осложнений. Только регулярный и частый самоконтроль сахара крови позволит вам и вашему врачу судить о правильности лечения заболевания. Кроме того, в домашних условиях можно достаточно точно определять уровень кетоновых тел, сахара и белка в моче. Эти показатели также помогут вашему врачу повысить эффективность терапии и не допустить развитие осложнений.
Пациентам с сахарным диабетом 1 типа, особенно в молодом возрасте, рекомендуется проводить самоконтроль сахара крови ежедневно несколько раз в день (как минимум перед основными приемами пищи и перед сном, а также периодически после еды). Больным сахарным диабетом 2 типа пожилого возраста, которые получают диету и сахароснижающие препараты, может быть достаточно нескольких определений в неделю, но обязательно в разное время суток. Дополнительные измерения потребуются при изменении обычного образа жизни (занятия спортом, путешествия, сопутствующие заболевания). Обязательно посоветуйтесь со своим лечащим врачом, насколько часто вам необходимо измерять сахар в крови.
Для определения сахара крови больные могут оценивать показания специальных тест-полосок как визуально (глазами, путем сравнения со шкалой-эталоном), так и вставляя их в портативные приборы – глюкометры.
В случае проведения анализа крови на сахар любым из перечисленных способов необходимо получить образец крови в виде капли. Для этого рекомендуется пользоваться специальными автоматическими устройствами для прокола кожи пальца, которые называются ланцетами или ручками для прокола. Они действуют на основе пружинного механизма. Укол практически безболезненный, травма кожи небольшая и ранка быстро заживает. Очень удобны устройства с возможностью индивидуального подбора глубины прокола (различные позиции регулировки глубины прокола), в зависимости от толщины кожи, что немаловажно для детей. Перед проколом пальца необходимо вымыть руки и насухо вытереть их. Прокол следует делать на боковой поверхности концевой фаланги пальца, а не в его подушечку. Поскольку к окружающим предметам прикасаются, как правило, именно подушечками пальцев, проколы в этом месте более болезненны и ранки заживают хуже. Полученную каплю крови наносят на тест-полоску, при этом возникает химическая реакция, приводящая к изменению ее цвета.
Использование тест-полосок для визуального контроля является более дешевым, но менее точным способом. В этом случае цвет тест-полоски сравнивают с цветовой шкалой, нанесенной на флаконе, в котором хранятся тест-полоски, и таким образом визуально определяют содержание глюкозы в крови. Диапазон значений от 4 до 9 ммоль/л соответствует стабильной компенсации углеводного обмена. Если полученный результат не укладывается в данные границы, требуется более точное определение уровня сахара – по глюкометру или в лаборатории.
Глюкометры являются портативными, точными и простыми в применении приборами. В настоящее время существует множество типов глюкометров. Использование прибора не требует специального обучения, необходимо лишь включить его, вставить тест-полоску и нанести на нее очень маленькую каплю крови. При покупке приборов следует обращать внимание на два принципиальных момента – точность результатов и стоимость анализов. К каждому прибору той же фирмой выпускается определенный вид тест-полосок, которые подходят лишь для конкретного глюкометра. Поэтому вы должны четко знать, где сможете докупать тест-полоски к своему глюкометру и сколько будет стоить один анализ. Каждая полоска предназначена для проведения только одного анализа, поэтому стоимость одной полоски и есть стоимость одного исследования.
Не путайте визуальные полоски с полосками для глюкометра – они абсолютно разные, а похожи только по форме.
При проведении самоконтроля уровня сахара крови следует стремиться к цифрам, близким к нормальным, т.е натощак и перед приемами пищи – не более 6 ммоль/л, через 1,5-2 часа после еды – не более 8 ммоль/л. Рекомендуемый диапазон содержания глюкозы крови (целевой уровень глюкозы) должен быть установлен для вас лечащим врачом.
Все результаты измерений имеет смысл записывать в специальный дневник, который вы будете показывать врачу при каждом посещении. Такой дневник служит основой для коррекции лечения.
Для того, чтобы оценить компенсацию углеводного обмена, недостаточно только проводить самоконтроль сахара крови с требуемой частотой. Существует специальный показатель, который отражает средний сахар крови за последние 2-3 месяца. Он называется гликозилированный гемоглобин (HbA1c). Его следует определять в лаборатории каждые 3-4 месяца. Повышение уровня гликозилированного гемоглобина (выше 6,5%) свидетельствует о длительной гипергликемии (повышение уровня глюкозы крови выше нормальных значений).
Между уровнем глюкозы в моче и в крови существует четкая взаимосвязь. Сахар в моче появляется тогда, когда его уровень в крови превышает 10 ммоль/л. Отсюда становится понятной ситуация, которая вызывает вопросы у некоторых больных: почему сахар крови натощак хороший (например, 6 ммоль/л), а в суточной моче он высокий. Это означает, что в течение дня у человека сахар поднимался значительно выше 10 ммоль/л, поэтому он и появился в моче. Таким образом, в случае ежедневного частого контроля сахара крови сахар в моче не несет никакой дополнительной информации и его можно не определять.
При недостатке углеводов и/или инсулина организм не получает энергии из глюкозы и должен использовать запасы жира вместо горючего. Кетоновые тела являются продуктами распада жиров. Поэтому в некоторых случаях необходимо проверить наличие ацетона (кетоновых тел) в моче. Это следует сделать при очень высоком уровне сахара крови (несколько определений подряд выше 14-15 ммоль/л), сопутствующих заболеваниях, особенно с повышением температуры, при тошноте и рвоте. Это позволит вовремя диагностировать декомпенсацию сахарного диабета и предотвратить диабетическую кому. Для определения кетоновых тел в моче существуют специальные визуальные тест-полоски.
Количество белка в моче определяют для того, чтобы предотвратить развитие диабетической нефропатии – очень опасного осложнения сахарного диабета.
Белок в моче появляется из-за повреждения кровеносных сосудов почек и нарушения функции фильтрации. Нефропатия никак не проявляет себя на ранних стадиях и потому так важно регулярно делать анализ на микроальбуминурию (минимальные концентрации белка в моче). Для этого можно сдать мочу в лабораторию или использовать специальные тест полоски. При сахарном диабете 1 типа такие анализы делают 1 раз в пол года, при сахарном диабете 2 типа – раз в год.
Регулярное измерение артериального давления (АД) также поможет вам контролировать свое состояние и предупредить развитие нефропатии. Обсудите с врачом какой уровень АД вам следует поддерживать. Обычно давление крови не должно превышать 130/80 мм.рт.ст. Проще всего для измерения АД использовать электронный тонометр.
Источник
