Сахарный диабет диабетическая стопа мкб 10

Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Симптомы
- Классификация
- Диагностика
- Лечение
- Прогноз
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Диабетическая стопа.
Диабетическая стопа
Описание
Диабетическая стопа. Специфические анатомо – функциональные изменения тканей стопы, обусловленные метаболическими нарушениями у пациентов с декомпенсированным сахарным диабетом. Признаками диабетической стопы служат боль в ногах, гиперкератозы и трещины кожи, деформация дистальных отделов конечности, язвенные дефекты и некрозы мягких тканей, в тяжелых случаях – гангрена стопы или голени. Диагностика синдрома диабетической стопы включает внешний осмотр, определение различных видов чувствительности, допплерографию и ангиографию сосудов, рентгенографию стоп, микробиологическое исследование содержимого язв Лечение диабетической стопы требует комплексного подхода: нормализации уровня гликемии, разгрузки пораженной конечности, местной обработки язвенных дефектов, проведения антибиотикотерапии; при тяжелых поражениях – применяются хирургические методы.
Дополнительные факты
Под синдромом диабетической стопы в эндокринологии понимают комплекс микроциркуляторных и нейротрофических нарушений в дистальных отделах нижних конечностей, приводящих к развитию язвенно-некротических процессов кожи и мягких тканей, костно-суставных поражений. Изменения, характеризующие диабетическую стопу, обычно развиваются через 15-20 лет после начала сахарного диабета. Данное осложнение возникает у 10% больных, еще 40-50% пациентов с диабетом входят в группу риска. По меньшей мере, 90% случаев диабетической стопы связано с сахарным диабетом 2-го типа.
В настоящее время организация помощи пациентам с диабетической стопой далека от совершенства: почти в половине случаев лечение начинается на поздних стадиях, что приводит к необходимости ампутации конечности, инвалидизации больных, увеличению смертности.
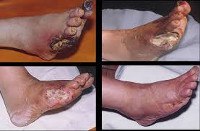 Диабетическая стопа
Диабетическая стопа
Симптомы
Ассоциированные симптомы: Боль в пятке. Боль в стопе. Гипергликемия. Хромота.
Классификация
С учетом преобладания того или иного патологического компонента, выделяют ишемическую (5-10%), нейропатическую (60-75%) и смешанную – нейроишемическую (20-30%) форму диабетической стопы. При ишемической форме диабетической стопы преобладающим является нарушение кровоснабжения конечности за счет поражения крупных и мелких сосудов. Ишемический синдром протекает с выраженным стойким отеком, перемежающейся хромотой, болями в ногах, быстрой утомляемостью ног, пигментацией кожи.
Нейропатическая диабетическая стопа развивается при поражении нервного аппарата дистальных отделов конечностей. Признаками нейропатической стопы служат сухость кожи, гиперкератозы, ангидроз конечностей, снижение различных видов чувствительности (тепловой, болевой, тактильной ), деформации костей стопы, плоскостопие, спонтанные переломы.
При смешанной форме диабетической стопы в равной степени выражены ишемический и нейропатический факторы. В зависимости от тяжести проявлений в течении синдрома диабетической стопы выделяют стадии:
0. Высокий риск развития диабетической стопы – имеется деформация стопы, мозоли, гиперкератоз, однако язвенные дефекты отсутствуют 1 – стадия поверхностной язвы, ограниченной пределами кожи 2 – стадия глубокой язвы с вовлечением кожи, подкожно – жировой клетчатки, мышечной ткани, сухожилий, однако без поражения костей 3 – стадия глубокой язвы с поражением костей 4 – стадия ограниченной гангрены 5 – стадия обширной гангрены.
Диагностика
Пациенты с высоким риском развития диабетической стопы должны наблюдаться не только у эндокринолога-диабетолога, но также врача-подолога, сосудистого хирурга, ортопеда. Важную роль в выявлении изменений отводится самообследованию, цель которого – вовремя обнаружить признаки, характерные для диабетической стопы: изменение цвета кожи, появление сухости, отечности и боли, искривления пальцев, грибковых поражений и пр.
Диагностика диабетической стопы предполагает сбор анамнеза с уточнением длительности течения сахарного диабета, осмотр стоп с определением лодыжечно-плечевого индекса и рефлексов, оценку тактильной, вибрационной и температурной чувствительности. Особое внимание при синдроме диабетической стопы уделяется данным лабораторной диагностики – показателям уровня глюкозы крови, гликозилированного гемоглобина, холестерина, липопротеидов; наличию в моче сахара и кетоновых тел.
При ишемической форме диабетической стопы проводится УЗДГ сосудов нижних конечностей, рентгеноконтрастная ангиография, периферическая КТ-артериография. При подозрении на остеоартропатию выполняется рентгенография стопы в 2-х проекциях, рентгенологическая и ультразвуковая денситометрия. Наличие язвенного дефекта требует получения результатов бакпосева отделяемого дна и краев язвы на микрофлору.
Лечение
Основными подходами к лечению диабетической стопы служат: коррекция углеводного обмена и АД, разгрузка пораженной конечности, местная обработка ран, системная медикаментозная терапия, при неэффективности – хирургическое лечение. С целью оптимизации уровня гликемии при сахарном диабете 1 типа производится корректировка дозы инсулина; при диабете 2 типа – перевод пациента на инсулинотерапию. Для нормализации АД применяются β-блокаторы, ингибиторы АПФ, антагонисты кальция, диуретики.
При наличии гнойно-некротических поражений (особенно при нейропатической форме диабетической стопы) необходимо обеспечить режим разгрузки пораженной конечности с помощью ограничения движений, использования костылей или кресла-каталки, специальных ортопедических приспособлении, стелек или обуви. Наличие язвенных дефектов при синдроме диабетической стопы требует проведения систематической обработки раны – иссечения некротизированных тканей, перевязок с использованием антибактериальных и антисептических средств. Также вокруг язвы необходимо удалять мозоли, натоптыши, участки гиперкератозов с тем, чтобы снизить нагрузку на пораженный участок.
Системная антибиотикотерапия при синдроме диабетической стопы проводится препаратами широкого спектра противомикробного действия. В рамках консервативной терапии диабетической стопы назначаются препараты a-липоевой кислоты, спазмолитики (дротаверин, папаверин), гемодиализат сыворотки телят, инфузии растворов.
Тяжелые поражения нижних конечностей, не поддающиеся консервативному лечению, требуют хирургического вмешательства. При ишемической форме диабетической стопы применяется эндоваскулярная дилатация и стентирование периферических артерий, тромбоэмболэктомия, подколенно-стопное шунтирование, артериализация вен стопы и тд С целью пластического закрытия больших раневых дефектов производится аутодермопластика. По показаниям осуществляется дренирование глубоких гнойных очагов (абсцесса, флегмоны). При гангрене и остеомиелите высок риск ампутации/экзартикуляции пальцев или стопы.
Прогноз
Раневые дефекты при диабетической стопе плохо поддаются консервативной терапии, требуют длительного местного и системного лечения. При развитии язвы стопы ампутация требуется 10-24% пациентов, что сопровождается инвалидизацией и увеличением смертности от развивающих осложнений. Проблема диабетической стопы диктует необходимость совершенствования уровня диагностики, лечения и диспансеризации больных с сахарным диабетом.
Профилактика
Профилактика синдрома диабетической стопы предусматривает обязательный контроль уровня глюкозы в крови в домашних условиях, регулярное наблюдение у диабетолога, соблюдение требуемой диеты и схемы приема лекарств. Необходимо отказаться от ношения тесной обуви в пользу специальных ортопедических стелек и обуви, осуществлять тщательный гигиенический уход за стопами, выполнять специальные упражнения для стоп, избегать травмирования нижних конечностей.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Синдром диабетической стопы – это патологическое состояние при сахарном диабете, характеризующееся поражением кожи, мягких тканей, костей и суставов и проявляющееся трофическими язвами, кожно-суставными изменениями и гнойно-некротическими процессами.
[1], [2], [3], [4], [5], [6], [7], [8], [9]
Эпидемиология диабетической стопы
Диабетическая стопа встречается у 10-25% больных сахарным диабетом и является ведущей причиной ампутаций нижних конечностей, которые у пациентов с сахарным диабетом производятся в 17-45 раз чаще, чем у лиц без нарушении углеводного обмена. Именно этот фактор определяет раннюю инвалидизацию и уровень смертности у больных сахарным диабетом.
[10], [11], [12], [13], [14], [15], [16], [17], [18], [19], [20]
Причины и патогенез синдрома диабетической стопы
Основные причины развития синдрома диабетической стопы:
- периферическая нейропатия,
- ишемия нижних конечностей;
- «малая» травма стопы;
- деформация стопы;
- инфекция.
Факторы риска развития синдрома диабетической стопы:
- диабетическая полинейропатия на стадии клинических проявлений;
- заболевания периферических артерий любого генеза (в т.ч. диабетическая микроангиопатия);
- деформация стоп любого генеза;
- выраженное снижение остроты зрения, слепота;
- диабетическая нефропатия;
- одинокое проживание пожилых пациентов;
- злоупотребление алкоголем;
- курение.
Причина и патогенез диабетической стопы
[21], [22], [23], [24], [25], [26], [27], [28], [29], [30]
Клинические признаки и симптомы синдрома диабетической стопы
Клинические особенности нейропатической и ишемической форм синдрома диабетической стопы приведены в таблице.
Для решения вопроса о необходимости антибиотикотерапии большое значение играет своевременное распознавание системных и местных признаков раневой инфекции.
Системные признаки раненой инфекции:
- лихорадка;
- интоксикация;
- лейкоцитоз.
Симптомы диабетической стопы
[31], [32], [33], [34], [35], [36], [37]
Диагностика синдрома диабетической стопы
Ранняя диагностика начальных признаков поражении периферической нервной системы, сосудистой системы, мягких тканей и костных структур нижних конечностей направлена на профилактику амнуищий у больных. сахарным диабетом.
Для проведения начального диагностического поиска часто бывает достаточно общеклинического исследования и минимального набора инструментальных методов диагностики, помогающих определить – состояние периферической иннервации и магистрального артериального кровотока.
Диагностика диабетической стопы
[38], [39], [40], [41], [42], [43], [44], [45], [46], [47]
Какие анализы необходимы?
Лечение синдрома диабетической стопы
Принципы консервативного лечения синдрома диабетической стопы:
- компенсация сахарного диабета;
- антибиотикотерапия.
Принципы профилактики синдрома диабетической стопы
- лечение пациентов;
- регулярное ношение ортопедической обуви;
- регулярное удаление гиперкератозов
Объем необходимой медицинской помощи зависит от стадии заболевания. Лечение больных на I стадии синдрома диабетической стопы состоит в адекватно лечении раневого дефекта и пораженного участка стопы. Больные с IA стадией требуют Более детального обследования на предмет оценки состояния кровообращении. При II стадии синдрома диабетической стопы показано назначение антибактериальной терапии, местного лечения и разгрузки конечности. Больные с IV-V стадиями синдрома диабетической стопы требуют немедленной госпитализации в хирургический стационар, комплексного консервативного и хирургического лечения.
Лечение диабетической стопы
Источник
1. 2015 Клинические рекомендации “Синдром диабетической стопы” (Общественная организация Российская ассоциация эндокринологов (РАЭ), Московская ассоциация хирургов).
Жалобы и анамнез
- При сборе анамнеза рекомендуется обратить внимание на длительность течения сахарного диабета (СД), наличие других поздних осложнений этого заболевания.
Класс рекомендаций I (уровень доказанности А)
Комментарии:
Необходимо помнить, что СД 2 типа – скрытое, малосимптомное заболевание, которое часто диагностируется при обследовании пациента с уже развившимся тяжелым гнойно-некротическим поражением стопы. Также при сборе анамнеза необходимо обратить внимание на наличие сопутствующих, непосредственно не связанных с СД заболеваний, которые могут влиять на скорость заживления раневых дефектов (сердечная и дыхательная недостаточность, онкологические заболевания, алиментарная недостаточность, терапия глюкокортикоидами и иммуносупрессантами).
Физикальное обследование
- Рекомендуется использовать для первичного диагностического поиска, особенно в условиях амбулаторной практики, простейший метод определения диабетической макроангиопатии – пальпаторную оценку пульсации тыльной артерии стопы (передней большеберцовой) и задней большеберцовой артерии.
Класс рекомендаций II (уровень доказанности В)
Комментарии:
Пальпаторная оценка пульсации артерий может быть затруднена или невозможна у больных с выраженными периферическими отеками или значимой деформацией стопы.
- Для диагностики нарушения периферической иннервации у пациента с синдромом диабетической стопы рекомендуется оценивать следующие клинические признаки:
- Жалобы пациента на боли и другие симптомы (парестезии, онемение, жжение в стопах), характерные для диабетической полинейропатии
- Безболезненность или малоболезненность язвенного дефекта.
Класс рекомендаций I (уровень доказанности А)
Нейропатическая форма | Ишемическая форма |
Сухая кожа, участки гиперкератоза в областях избыточного нагрузочного давления на стопах | Кожа бледная или цианотичная, атрофичная и/или рубеоз кожи в сочетании с мелкоточечными петехиями и/или атрофия подкожной жировой ткани и/или побледнение конечности в приподнятом положении и/или замедленное заполнение вен при предварительном приподнятом положении конечности |
Теплая на ощупь стопа | Холодная на ощупь стопа |
Специфичная для СД деформация стоп, пальцев, голеностопных суставов | Деформация стопы носит неспецифичный характер |
Пульсация на артериях стоп сохранена с обе их сторон | Отсутствие/снижение пульса на артериях стоп и голеней |
Язвенные дефекты в зонах избыточного нагрузочного давления, безболезненные или малоболезненные | Наличие акральных некрозов, ишемических ран, резко болезненных и/или гангрена пальца или части стопы и/или наличие некротических поражений по краям и на дне раны/язвы, расширение зоны поражения, несмотря на проводимое местное лечение |
Раневая инфекция
- Рекомендуется в диагностике раневой инфекции использовать не только клинические, но и лабораторные данные.
Класс рекомендаций I (уровень доказанности А)
Комментарии:
Местными признаками раневой инфекции являются гнойное отделяемое, гиперемия, гипертермия, отек (уплотнение тканей) и боли в ране (или болезненность при пальпации). Диагноз раневой инфекции устанавливается при наличии 2 и более из указанных признаков при отсутствии других возможных причин воспалительной реакции (травма, подагра, диабетическая остеоартропатия, и др.).
К системным признакам инфекции относят лихорадку, лейкоцитоз, а также угнетение функций ЦНС (заторможенность), нарастание почечной недостаточности, декомпенсацию углеводного обмена, кетоацидоз. Однако, ввиду частой гипореактивности иммунной системы при СД (особенно у пожилых пациентов), лихорадка и лейкоцитоз могут отсутствовать даже при тяжелой раневой инфекции.
Лабораторная диагностика
- Рекомендуется проводить оценку состояния углеводного и липидного обмена у всех пациентов с синдромом диабетической стопы. Для этого необходимо исследование таких параметров как уровень гликированного гемоглобина А1с (HbA1c), уровень пре- и постпрандиальной гликемии, общего холестерина, холестерина ЛПНП сыворотки крови.
Класс рекомендаций I (уровень доказанности A)
Комментарии:
Индивидуальные целевые показатели гликированного гемоглобина для больных СД представлены в таблице 4.
Таблица № 4. Индивидуальные целевые показатели для больных СД
Возраст | ||
Молодой | Средний | Пожилой и/или ожидаемая продолжительность жизни |
Нет тяжелых осложнений и/или риска тяжелой гипогликемии | ||
Есть тяжелые осложнения и/или риск тяжелой гипогликемии | ||
- Рекомендуется проведение всем пациентам с синдромом диабетической стопы бактериологического исследования тканей раны для определения микрофлоры и ее чувствительности к антибактериальным препаратам, что позволит выбрать оптимальный метод борьбы с раневой инфекцией и избежать необоснованного назначения антибиотиков.
Класс рекомендаций I (уровень доказанности А)
Комментарии:
Для анализа необходимо брать образцы тканей из разных участков, так как микрофлора может различаться в разных областях дефекта. У пациентов с нейро-ишемической и ишемической формой СДС необходимо выявлять не только аэробные, но и анаэробные микроорганизмы и определять их чувствительность к современным антибактериальным препаратам. Клинически значимым считается содержание бактериальных тел выше 1х106 на грамм ткани или обнаружение β-гемолитического стрептококка (уровень доказанности 1В). Идентификация возбудителя раневой инфекции проводится путем бактериологического исследования материала из раны. Материал для исследования может быть получен при биопсии или кюретаже дна раны. Менее информативно исследование раневого экссудата или мазка с предварительно очищенного и промытого стерильным физиологическим раствором дна раны.
Инструментальная диагностика
Выявление диабетической полинейропатии
- Рекомендуется использовать для верификации диабетической нейропатии у больных с синдромом диабетической стопы тест с 10 г монофиламентом.
Класс рекомендаций 1 (уровень доказанности А)
Комментарии:
Достоверность полученных результатов повышается при дополнительной оценке других видов чувствительности (вибрационной с помощью градуированного камертона 128 Гц или Биотезиометра, болевой, температурной) и/или сухожильных рефлексов. Наиболее информативным методом диагностики поражения периферических нервов является электронейромиография, но ее проведение у пациента с хроническим раневым дефектом стопы нецелесообразно, т.к значительно усложняет обследование, а ее результат не повлияет на выработку плана лечебных мероприятий.
Выявление нарушений артериального кровотока (макроангиопатия нижних конечностей)
- Рекомендовано проводить диагностику ишемии конечности с помощью ультразвуковой допплерографии (УЗДГ) с определением лодыжечно-плечевого индекса (ЛПИ), который в норме превышает 0,9. ЛПИ> 1,3 свидетельствует о ригидности артериальной стенки.
Класс рекомендаций I (уровень доказанности А)
- Рекомендовано подтверждать состояние артериального кровотока у пациентов с ЛПИ> 1,2 измерением артериального давления в пальцевой артерии (величиной пальце-плечевого индекса, ППИ) или данными транскутанной оксиметрии (ТсрО2> 40 мм рт. ст.).
Класс рекомендаций I (уровень доказанности А)
- Рекомендуется использовать транскутанную оксиметрию для объективизации тяжести ишемии конечности у больных СД.
Класс рекомендаций I (уровень доказанности В)
Комментарии:
Транскутанная оксиметрия позволяет провести оценку тяжести ишемии конечности у пациентов с клиническими симптомами ЗАНК, прогноза заживления язв, эффективности консервативного лечения и исходов реваскуляризации, определение уровня ампутации конечности. Ультразвуковое дуплексное сканирование артерий подтверждает артериальную окклюзию, выявляет ее анатомическую локализацию и протяженность.
- Рекомендуется диагностировать критическую ишемию нижних конечностей на основании хотя бы одного из нижеперечисленных признаков:
1) постоянная ишемическая боль в покое, требующая регулярного обезболивания в течение более чем двух недель;
2) наличие язвы или гангрены пальцев или стопы на фоне систолического давления в тибиальных артериях ≤ 50 мм.рт.ст. или пальцевого давления ≤ 30 мм.рт.ст.
Класс рекомендаций I (уровень доказанности А)
Диагностика поражения костных структур
- Рекомендовано проведение рентгенографии стоп и голеностопных суставов в двух проекциях всем больным с синдромом диабетической стопы.
Класс рекомендаций I (уровень доказанности В)
Комментарии:
Рентгенография остается основным методом оценки состояния костей и суставов, позволяющим с высокой достоверностью определять очаги остеолиза (остеомиелит).
- Рекомендовано проведение МСКТ стоп и голеностопных суставов пациентам с наличием длительно незаживающих раневых дефектов и диабетической остеоартропатией.
Класс рекомендаций I (уровень доказанности В)
Комментарии:
Мультиспиральная компьютерная томография позволяет уточнить локализацию и размеры остеомиелитического очага при планировании объема оперативного вмешательства.
Иная диагностика
- В качестве дополнительных методов оценки состояния мягких тканей стопы могут быть рекомендованы измерение перфузионного давления кожи – кровяного давления, необходимого для восстановления капиллярного кровотока после индуцированной окклюзии.
Класс рекомендаций II (уровень доказанности В)
Источник
