Сахарный диабет это заболевание эндокринной системы
Сахарный диабет (СД) – хроническое заболевание эндокринной системы, которое возникает из‑за недостаточного синтеза гормона инсулина и характеризуется нарушением обмена веществ. Этот гормон необходим для того, чтобы регулировать количество глюкозы в организме. Из-за того, что поджелудочная железа теряет способность секретировать достаточно инсулина или не может обеспечить его качество, у человека поднимается уровень сахара в крови.
В развитии сахарного диабета как заболевания эндокринной системы выделяют ряд причин:
- наследственность;
- заболевания поджелудочной железы;
- экзогенные факторы (например, жирная пища или излишнее потребление алкоголя);
- сопутствующие заболевания (ожирение, артериальная гипертензия).
Для того, чтобы лучше понимать причины и механизмы развития такого заболевания, как СД, необходимо знать особенности устройства и работы эндокринной системы человека.
Что представляет собой эндокринная система?
Эндокринная система представляет собой ряд желёз, расположенных на различном отдалении от головного мозга, и контролирует жизнедеятельность внутренних органов и организма в целом посредством гормонов, выделяемых эндокринными железами. Гормоны могут выделяться как прямо в кровь, так и в межклеточное пространство.
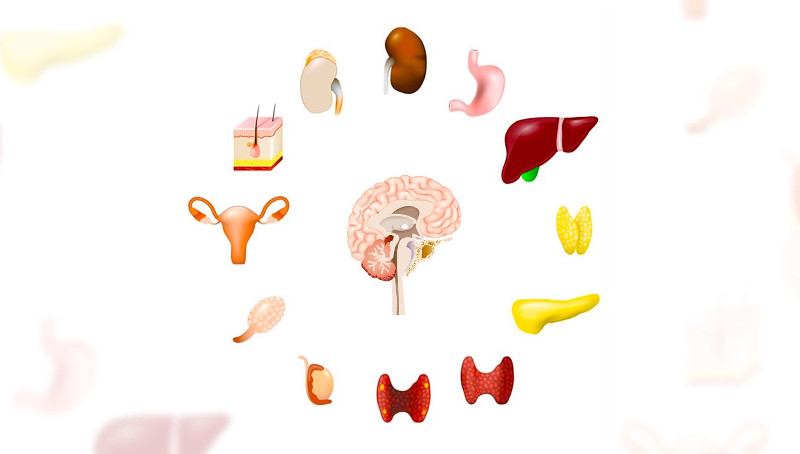
Органы человека, которые контролируются эндокринной системой и поражаются при ее патологии
Зачем в организме существует эндокринная система?
Эндокринная система – или же система нейрогуморальной регуляции – отвечает за:
- регуляцию деятельности всех органов и систем;
- адаптацию организма к условиям среды;
- сохранение нормальной жизнедеятельности;
- совместную с иммунной и нервной системой регуляцию роста, развития и половой дифференцировки организма;
- влияние на эмоции и психическую деятельность.
Выделяют следующие железы эндокринной системы:
- внутренней секреции (эндокринные железы) которые не имеют выводных протоков, то есть гормоны они выделяют прямо в кровь или в лимфу;
- внешней секреции (экзокринные), которые имеют выводные протоки и выводят свои секреты в какие-либо полости организма или во внешнюю среду;
- смешанной секреции (к которым относится, например, поджелудочная железа), которые выделяют гормоны и в кровь, и в пищеварительный тракт.
Патологии, возникающие при поражении желез или недостаточной их функции, называются эндокринными заболеваниями.

Из-за чего у человека возникают эндокринные заболевания до конца неизвестно
Почему возникает патология эндокринной системы?
Причины эндокринных заболеваний до конца не установлены, так как существует множество факторов, способных вызвать патологический процесс. Но наиболее распространены следующие:
- инфекционные заболевания;
- кисты и опухоли желез;
- наследственный фактор;
- хронические заболевания других органов и систем;
- хирургические вмешательства;
- прием определенных лекарств;
Важно отметить, что нарушение нормальной работы эндокринной железы проявляется в виде:
- гипофункции – выделяется меньше гормонов, чем необходимо;
- гиперфункции – выделяется больше гормонов, чем требуется;
- дисфункции – гормоны не выделяются вообще.
Нарушение нормальной работы желез во всех случаях приводит к расстройству системы регуляции и возникновению заболеваний. Чаще всего наблюдаются поражения щитовидной железы, вызывающие гипертиреоз, и поджелудочной железы, что приводит к сахарному диабету. Это хронические заболевания эндокринной системы.

Сахарный диабет является хроническим заболеванием эндокринной системы
Сахарный диабет (СД) является самым распространенным и изученным заболеванием эндокринной системы.
Распространенность и виды СД
Заболевание широко распространенно в мире среди всех возрастных групп, как правило в странах с развитой экономикой. Патология чаще возникает у людей старше сорока лет. Ожирение и повышенное артериального давление увеличивает риск развития сахарного диабета.

Диабет широко распространен в мире среди всех возрастных групп
При поражении эндокринной системы диабет бывает двух типов:
- Диабет 1 типа – инсулинозависимый.
С момента установления диагноза пациенту необходима пожизненная инсулинотерапия.
- Диабет 2 типа – инсулиннезависимый.
Можно избежать применения инсулина при вовремя начатом лечении.
При сахарном диабете 1 типа большая часть клеток поджелудочной железы погибает из-за вирусного или аутоиммунного процесса. Из-за этого инсулин или не вырабатывается вовсе, или вырабатывается в очень малых количествах, недостаточных для организма. Чаще болеют дети и молодые люди, поэтому по-другому такой диабет называется «юношеским».
При сахарном диабете 2 типа инсулин в клетках присутствует и может даже вырабатываться в повышенных количествах, но клетки тканей к нему не чувствительны – а значит, он не оказывает на них должного воздействия. Заболевание имеет наследственный характер и чаще развивается во взрослом возрасте. Характеризуется более благоприятным течением, чем 1-й тип.
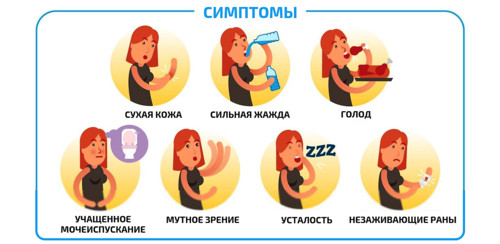
Симптомы 1 и 2 типа СД
Для обоих типов сахарного диабета характерны:
- сильная жажда;
- частое мочеиспускание;
- частый и сильный голод;
- быстрая потеря веса;
- резкое ухудшение зрения;
- утомляемость и слабость;
- нарушения сна, в том числе такое опасное явление как сонное апноэ, распространенное при сахарном диабете;
- долгое заживление ран и порезов кожи;
- навязчивый зуд.

Самые распространенные симптомы СД
Выраженность симптомов индивидуальна и зависит от общего состояния организма и возраста человека. Некоторые из них могут ощутимо снижать качество жизни, поэтому требуют немедленной коррекции (зуд, нарушения сна).
Важно отметить, что, как и любую другую патологию эндокринной системы, сахарный диабет необходимо постоянно контролировать и компенсировать, дабы не допустить развития осложнений.
Лечения и профилактика сахарного диабета
Профилактика и терапия СД различаются для разных его типов, однако есть и общие рекомендации, к которым относится постоянный самоконтроль уровня сахара в крови.

Принципы профилактики сахарного диабета 1 типа у детей
Лечение диабета 1 типа включает следующие методы:
- пожизненное введение инсулина;
- диетотерапия и уменьшенным количеством сахара в пище;
- регулярные и умеренные физические нагрузки.
Лечение диабета 2 типа подразумевает:
- диета без «быстрых» углеводов;
- регулярные физические нагрузки и снижение массы тела (при ожирении);
- отказ от курения и спиртных напитков;
- прием сахароснижающих пероральных препаратов и инъекции инсулина (при необходимости);
- постоянная диагностика состояния пациента, чтобы не допустить осложнений, ранее их лечение.
Как диагностировать сахарный диабет
Ранняя диагностика диабета обеспечивает быстрое начало лечения и может предотвратить развитие осложнений. Как правило, такое опасное заболевание эндокринной системы как сахарный диабет 2 типа ничем себя не проявляет до определенного момента, и может быть обнаружено случайно при ежегодном осмотре. В случае, если есть подозрение на СД, нужно провести диагностику.
Проще и быстрее всего использовать следующие анализы крови:
- Анализ на гликированный гемоглобин (HbA1c). Измеряет средний уровень сахара в крови за последние 2-3 месяца.
- Анализ уровня глюкозы в плазме натощак. Определяет уровень глюкозы без употребления еды и воды за 8-14 часов до сдачи анализа.
- Пероральный тест на толерантность к глюкозе (ПТТГ). Проверяет реакцию организма на сахарную нагрузку.
- Измерение уровня глюкозы в плазме в любой момент (ГПР). Проверяет уровень сахара в крови в определенный момент времени, в любое время суток, без предварительной подготовки к тесту. Этот анализ обычно проводится тогда, когда наблюдаются очевидные симптомы диабета, например, крайняя усталость или резкая потеря веса.
Несмотря на то, что сахарный диабет является хроническим заболеванием эндокринной системы, а значит не может быть полностью вылечен, в настоящее время прогноз при всех типах сахарного диабета условно благоприятный – при адекватно проводимом лечении и соблюдении режима питания.
Источник
Сахарный диабет – хроническое нарушение обмена веществ, в основе которого лежит дефицит образования собственного инсулина и повышение уровня глюкозы в крови. Проявляется чувством жажды, увеличением количества выделяемой мочи, повышенным аппетитом, слабостью, головокружением, медленным заживлением ран и т. д. Заболевание хроническое, часто с прогрессирующим течением. Высок риск развития инсульта, почечной недостаточности, инфаркта миокарда, гангрены конечностей, слепоты. Резкие колебания сахара в крови вызывают угрожающие для жизни состояния: гипо- и гипергликемическую комы.
Общие сведения
Среди встречающихся нарушений обмена веществ сахарный диабет стоит на втором месте после ожирения. В мире сахарным диабетом страдает около 10% населения, однако, если учесть скрытые формы заболевания, то эта цифра может быть в 3-4 раза больше. Сахарный диабет развивается вследствие хронического дефицита инсулина и сопровождается расстройствами углеводного, белкового и жирового обмена. Выработка инсулина происходит в поджелудочной железе ß-клетками островков Лангерганса.
Участвуя в обмене углеводов, инсулин повышает поступление в клетки глюкозы, способствует синтезу и накоплению гликогена в печени, тормозит распад углеводных соединений. В процессе белкового обмена инсулин усиливает синтез нуклеиновых кислот, белка и подавляет его распад. Влияние инсулина на жировой обмен заключается в активизации поступления в жировые клетки глюкозы, энергетических процессов в клетках, синтезе жирных кислот и замедлении распада жиров. При участии инсулина усиливается процесс поступления в клетку натрия. Нарушения обменных процессов, контролируемых инсулином, могут развиваться при недостаточном его синтезе (сахарный диабет I типа) или при невосприимчивости тканей к инсулину (сахарный диабет II типа).
Сахарный диабет
Причины и механизм развития
Сахарный диабет I типа чаще выявляется у молодых пациентов до 30 лет. Нарушение синтеза инсулина развивается в результате поражения поджелудочной железы аутоиммунного характера и разрушения инсулинпродуцирующих ß-клеток. У большинства пациентов сахарный диабет развивается после вирусной инфекции (эпидемического паротита, краснухи, вирусного гепатита) или токсического воздействия (нитрозаминами, пестицидами, лекарственными веществами и др.), иммунный ответ на которые вызывает гибель клеток поджелудочной железы. Сахарный диабет развивается, если поражено более 80% инсулинпродуцирующих клеток. Являясь аутоиммунным заболеванием, сахарный диабет I типа часто сочетается с другими процессами аутоиммунного генеза: тиреотоксикозом, диффузным токсическим зобом и др.
При сахарном диабете II типа развивается инсулинорезистентность тканей, т. е. нечувствительность их к инсулину. При этом содержание инсулина в крови может быть нормальным или повышенным, однако клетки к нему невосприимчивы. У большинства (85%) пациентов выявляется сахарный диабет II типа. Если пациент страдает ожирением, восприимчивость тканей к инсулину блокируется жировой тканью. Сахарному диабету II типа более подвержены пожилые пациенты, у которых с возрастом происходит снижение толерантности к глюкозе.
Возникновению сахарного диабета II типа может сопутствовать воздействие следующих факторов:
- генетических – риск развития заболевания составляет 3-9%, если родственники или родители больны сахарным диабетом;
- ожирения – при избыточном количестве жировой ткани (особенно абдоминальном типе ожирения) происходит заметное снижение чувствительности тканей к инсулину, способствующее развитию сахарного диабета;
- нарушений питания – преимущественно углеводистое питание при недостатке клетчатки повышает риск сахарного диабета;
- сердечно-сосудистых заболеваний – атеросклероза, артериальной гипертонии, ИБС, уменьшающих инсулинорезистентность тканей;
- хронических стрессовых ситуаций – в состоянии стресса в организме повышается количество катехоламинов (норадреналина, адреналина), глюкокортикоидов, способствующих развитию диабета;
- диабетогенного действия некоторых лекарств – глюкокортикоидных синтетических гормонов, диуретиков, некоторых гипотензивных препаратов, цитостатиков и др.
- хронической недостаточности коры надпочечников.
При недостаточности или резистентности к инсулину уменьшается поступление глюкозы в клетки и повышается ее содержание в крови. В организме включается активизация альтернативных путей переработки и усвоения глюкозы, что приводит к скоплению в тканях гликозаминогликанов, сорбитола, гликилированного гемоглобина. Накопление сорбитола ведет к развитию катаракты, микроангиопатий (нарушений функций капилляров и артериол), нейропатии (нарушениям в работе нервной системы); гликозаминогликаны вызывают поражение суставов. Для получения клетками недостающей энергии в организме начинаются процессы распада белка, вызывающие мышечную слабость и дистрофию скелетных и сердечной мышц. Активизируется перекисное окисление жиров, происходит накопление токсичных продуктов обмена (кетоновых тел).
Гипергликемия в крови при сахарном диабете вызывает усиление мочеотделения для вывода лишнего сахара из организма. Вместе с глюкозой через почки теряется значительное количество жидкости, приводя к обезвоживанию (дегидратации). Вместе с потерей глюкозы уменьшаются энергетические запасы организма, поэтому при сахарном диабете у пациентов отмечается потеря веса. Повышенный уровень сахара, дегидратация и накопление кетоновых тел вследствие распада жировых клеток вызывает опасное состояние диабетического кетоацидоза. Со временем из-за высокого уровня сахара развиваются повреждения нервов, мелких кровеносных сосудов почек, глаз, сердца, мозга.
Классификация
По сопряженности с другими заболеваниями эндокринология выделяет сахарный диабет симптоматический (вторичный) и истинный.
Симптоматический сахарный диабет сопутствует заболеваниям желез внутренней секреции: поджелудочной, щитовидной, надпочечников, гипофиза и служит одним из проявлений первичной патологии.
Истинный сахарный диабет может быть двух типов:
- инсулинзависимый I типа (ИСЗД I типа), если собственный инсулин не вырабатывается в организме или вырабатывается в недостаточном количестве;
- инсулиннезависимый II типа (ИНЗСД II типа), если отмечается нечувствительность тканей к инсулину при его достатке и избытке в крови.
Отдельно выделяют сахарный диабет беременных.
Различают три степени тяжести сахарного диабета: легкую (I), среднюю (II) и тяжелую (III) и три состояния компенсации нарушений углеводного обмена: компенсированное, субкомпенсированное и декомпенсированное.
Симптомы
Развитие сахарного диабета I типа происходит стремительно, II типа – напротив постепенно. Часто отмечается скрытое, бессимптомное течение сахарного диабета, и его выявление происходит случайно при исследовании глазного дна или лабораторном определении сахара в крови и моче. Клинически сахарный диабет I и II типов проявляют себя по-разному, однако общими для них являются следующие признаки:
- жажда и сухость во рту, сопровождающиеся полидипсией (повышенным употреблением жидкости) до 8-10 л в сутки;
- полиурия (обильное и учащенное мочеиспускание);
- полифагия (повышенный аппетит);
- сухость кожи и слизистых, сопровождающиеся зудом (в т. ч. промежности), гнойничковые инфекции кожи;
- нарушение сна, слабость, снижение работоспособности;
- судороги в икроножных мышцах;
- нарушения зрения.
Проявления сахарного диабета I типа характеризуются сильной жаждой, частым мочеиспусканием, тошнотой, слабостью, рвотой, повышенной утомляемостью, постоянным чувством голода, потерей веса (при нормальном или повышенном питании), раздражительностью. Признаком диабета у детей служит появление ночного недержания мочи, особенно, если ранее ребенок не мочился в постель. При сахарном диабете I типа чаще развиваются гипергликемические (с критически высоким уровнем сахара в крови) и гипогликемические (с критически низким содержанием сахара в крови) состояния, требующие проведения экстренных мероприятий.
При сахарном диабете II типа преобладают кожный зуд, жажда, нарушение зрения, выраженные сонливость и утомляемость, инфекции кожи, медленные процессы заживления ран, парестезия и онемение ног. У пациентов с сахарным диабетом II типа часто наблюдается ожирение.
Течение сахарного диабета нередко сопровождается выпадением волос на нижних конечностях и усилением их роста на лице, появлением ксантом (мелких желтоватых наростов на теле), баланопоститом у мужчин и вульвовагинитом у женщин. По мере прогрессирования сахарного диабета нарушение всех видов обмена приводит к снижению иммунитета и сопротивляемости инфекциям. Длительное течение диабета вызывает поражение костной системы, проявляющееся остеопорозом (разрежением костной ткани). Появляются боли в пояснице, костях, суставах, вывихи и подвывихи позвонков и суставов, переломы и деформация костей, приводящие к инвалидности.
Осложнения
Течение сахарного диабета может осложняться развитием полиорганных нарушений:
- диабетической ангиопатии – усилением проницаемости сосудов, их ломкостью, тромбозами, атеросклерозированием, приводящим к развитию коронарной болезни сердца, перемежающейся хромоты, диабетической энцефалопатии;
- диабетической полиневропатии – поражением периферических нервов у 75% пациентов, в результате чего происходит нарушение чувствительности, отек и зябкость конечностей, чувство жжения и «ползания» мурашек. Диабетическая нейропатия развивается спустя годы после заболевания сахарным диабетом, чаще встречается при инсулинонезависимом типе;
- диабетической ретинопатии – разрушением сетчатки, артерий, вен и капилляров глаза, снижением зрения, чреватых отслойкой сетчатки и полной слепотой. При сахарном диабете I типа проявляется через 10-15 лет, при II типе – ранее, выявляется у 80-95% пациентов;
- диабетической нефропатии – поражением почечных сосудов с нарушением функций почек и развитием почечной недостаточности. Отмечается у 40-45% пациентов с сахарным диабетом через 15-20 лет от начала заболевания;
- диабетической стопы – нарушением кровообращения нижних конечностей, болями в икроножных мышцах, трофическими язвами, разрушением костей и суставов стоп.
Критическими, остро возникающими состояниями при сахарном диабете служат диабетическая (гипергликемическая) и гипогликемическая комы.
Гипергликемическое состояние и кома развиваются в результате резкого и значительного повышения уровня глюкозы в крови. Предвестниками гипергликемии служат нарастающее общее недомогание, слабость, головная боль, подавленность, потеря аппетита. Затем появляются боли в животе, шумное дыхание Куссмауля, рвота с запахом ацетона изо рта, прогрессирующая апатия и сонливость, снижение АД. Это состояние обусловлено кетоацидозом (накоплением кетоновых тел) в крови и может привести к потере сознания – диабетической коме и гибели пациента.
Противоположное критическое состояние при сахарном диабете – гипогликемическая кома развивается при резком падении в крови уровня глюкозы, чаще в связи с передозировкой инсулина. Нарастание гипогликемии внезапное, быстрое. Резко появляется ощущение голода, слабость, дрожь в конечностях, поверхностное дыхание, артериальная гипертензия, кожа пациента холодная, влажная, иногда развиваются судороги.
Предупреждение осложнений при сахарном диабете возможно при постоянном лечении и тщательном контроле уровня глюкозы в крови.
Диагностика
О наличии сахарного диабета свидетельствует содержание глюкозы в капиллярной крови натощак, превышающее 6,5 ммоль/л. В норме глюкоза в моче отсутствует, т. к. задерживается в организме почечным фильтром. При повышении уровня глюкозы крови более 8,8-9,9 ммоль/л (160-180 мг%) почечный барьер не справляется и пропускает глюкозу в мочу. Наличие сахара в моче определяется специальными тест-полосками. Минимальное содержание глюкозы в крови, при котором она начинает определяться в моче, называется «почечным порогом».
Обследование при подозрении на сахарный диабет включает определение уровня:
- глюкозы натощак в капиллярной крови (из пальца);
- глюкозы и кетоновых тел в моче – их наличие свидетельствует о сахарном диабете;
- гликозилированного гемоглобина – значительно повышается при сахарном диабете;
- С-пептида и инсулина в крови – при сахарном диабете I типа оба показателя значительно снижены, при II типе – практически не изменены;
- проведение нагрузочного теста (теста толерантности к глюкозе): определение глюкозы натощак и через 1 и 2 часа после приема 75 г сахара, растворенного в 1,5 стаканах кипяченой воды. Отрицательным (не подтверждающим сахарный диабет) результат теста считается при пробах: натощак < 6,5 ммоль/л, через 2 часа – < 7,7ммоль/л. Подтверждают наличие сахарного диабета показатели > 6,6ммоль/л при первом измерении и >11,1 ммоль/л через 2 часа после нагрузки глюкозой.
Для диагностики осложнений сахарного диабета проводят дополнительные обследования: УЗИ почек, реовазографию нижних конечностей, реоэнцефалографию, ЭЭГ головного мозга.
Лечение
Выполнение рекомендаций диабетолога, самоконтроль и лечение при сахарном диабете проводятся пожизненно и позволяют существенно замедлить или избежать осложненных вариантов течения заболевания. Лечение любой формы сахарного диабета направлено на понижение уровня глюкозы крови, нормализацию вех видов обмена и предупреждение осложнений.
Основой лечения всех форм диабета является диетотерапия с учетом пола, возраста, массы тела, физических нагрузок пациента. Проводится обучение принципам расчета калорийности рациона с учетом содержания углеводов, жиров, белков, витаминов и микроэлементов. При инсулинозависимом сахарном диабете рекомендуется потребление углеводов в одни и те же часы для облегчения контроля и коррекции уровня глюкозы инсулином. При ИЗСД I типа ограничивается прием жирной пищи, способствующей кетоацидозу. При инсулинонезависимом сахарном диабете исключаются все виды сахаров и сокращается общая калорийность пищи.
Питание должно быть дробным (не менее 4-5 раз в день), с равномерным распределением углеводов, способствующее стабильному уровню глюкозы и поддержанию основного обмена. Рекомендуются специальные диабетические продукты на основе сахарозаменителей (аспартама, сахарина, ксилита, сорбита, фруктозы и др.). Коррекция диабетических нарушений только при помощи одной диеты применяется в легкой степени заболевания.
Выбор медикаментозного лечения сахарного диабета обусловлен типом заболевания. Пациентам с сахарным диабетом I типа показана инсулинотерапия, при II типе – диета и сахароснижающие средства (инсулин назначается при неэффективности приема таблетированных форм, развитии кетоазидоза и прекоматозного состояния, туберкулезе, хроническом пиелонефрите, печеночной и почечной недостаточности).
Введение инсулина осуществляется под систематическим контролем уровня глюкозы в крови и моче. Инсулины по механизму и сроку действия бывают трех основных видов: пролонгированного (продленного), промежуточного и короткого действия. Инсулин пролонгированного характера вводится 1 раз в сутки вне зависимости от приема пищи. Чаще инъекции пролонгированного инсулина назначаются вместе с препаратами промежуточного и короткого действия, позволяя добиться компенсации сахарного диабета.
Применение инсулина опасно передозировкой, приводящей к резкому снижению сахара, развитию состояния гипогликемии и комы. Подбор препаратов и дозы инсулина проводится с учетом изменений физической активности пациента в течение суток, стабильности уровня сахара крови, калорийности пищевого рациона, дробности питания, переносимости инсулина и т. д. При инсулинотерапии возможно развитие местных (боль, покраснение, отек в месте инъекции) и общих (вплоть до анафилаксии) аллергических реакций. Также инсулинотерапия может осложниться липодистрофией – «провалами» в жировой ткани в месте введения инсулина.
Сахаропонижающие таблетированные препараты назначаются при инсулинонезависимом сахарном диабете в дополнение к диете. По механизму снижения сахара в крови выделяют следующие группы сахароснижающих средств:
- препараты сульфонилмочевины (гликвидон, глибенкламид, хлорпропамид, карбутамид) – стимулируют выработку инсулина ß-клетками поджелудочной железы и способствуют проникновению глюкозы в ткани. Оптимально подобранная дозировка препаратов данной группы поддерживает уровень глюкозы не > 8 ммоль/л. При передозировке возможно развитие гипогликемии и комы.
- бигуаниды (метформин, буформин и др.) – уменьшают усвоение глюкозы в кишечнике и способствуют насыщению ей периферических тканей. Бигуаниды могут повышать в крови уровень мочевой кислоты и вызывать развитие тяжелого состояния – лактацидоза у пациентов старше 60 лет, а также лиц, страдающих печеночной и почечной недостаточностью, хроническими инфекциями. Бигуаниды чаще назначаются при инсулинонезависимом сахарном диабете у молодых пациентов с ожирением.
- меглитиниды (натеглинид, репаглинид) – вызывают снижение уровня сахара, стимулируя поджелудочную железу к секреции инсулина. Действие этих препаратов зависит от содержания сахара в крови и не вызывает гипогликемии.
- ингибиторы альфа-глюкозидаз (миглитол, акарбоза) – замедляют повышение сахара в крови, блокируя ферменты, участвующие в усвоении крахмала. Побочное действие – метеоризм и диарея.
- тиазолидиндионы – снижают количество сахара, высвобождаемого из печени, повышают восприимчивость жировых клеток к инсулину. Противопоказаны при сердечной недостаточности.
При сахарном диабете важно обучение пациента и членов его семьи навыкам контроля за самочувствием и состоянием больного, мерам первой помощи при развитии прекоматозных и коматозных состояний. Благотворное лечебное воздействие при сахарном диабете оказывает снижение лишнего веса и индивидуальные умеренные физические нагрузки. За счет мышечных усилий происходит усиление окисления глюкозы и уменьшение ее содержания в крови. Однако, физические упражнения нельзя начинать при уровне глюкозы > 15 ммоль/л, сначала необходимо дождаться ее снижения под действием препаратов. При сахарном диабете физическая нагрузка должна равномерно распределяться на все группы мышц.
Прогноз и профилактика
Пациенты с выявленным сахарным диабетом ставятся на учет врача-эндокринолога. При организации правильного образа жизни, питания, лечения пациент может чувствовать себя удовлетворительно долгие годы. Отягощают прогноз сахарного диабета и сокращают продолжительность жизни пациентов остро и хронически развивающиеся осложнения.
Профилактика сахарного диабета I типа сводится к повышению сопротивляемости организма инфекциям и исключению токсического воздействия различных агентов на поджелудочную железу. Профилактические меры сахарного диабета II типа предусматривают недопущение развития ожирения, коррекцию питания, особенно у лиц с отягощенным наследственным анамнезом. Предупреждение декомпенсации и осложненного течения сахарного диабета состоит в его правильном, планомерном, лечении.
Источник
