Сахарный диабет у детей расчет инсулина

Инсулин для детей необходим при повышенном уровне сахара в крови. За выработку гормона отвечает поджелудочная железа. При нарушении ее функционирования, фиксируются проблемы с производством жизненно необходимых компонентов, что негативно сказывается на общем состоянии. Инсулин восполняет энергетические затраты, путем распределения глюкозы по тканям и клеткам.
Функциональное назначение гормона
После употребления пищи и поступления ее в организм, начинается активный процесс расщепление на мелкие частицы. Для восполнения энергетических запасов и распределения их по тканям и клеткам необходимы моносахариды. Представленные вещества – своеобразный строительный материал. При их недостатке, самочувствие ребенка резко ухудшается.
Каждый прием пищи сопровождается повышением уровня сахара в крови. Сигнал о его получении передается в поджелудочную железу. На это действие орган отвечает выработкой инсулина. Он ответственный за транспортировку активного компонента по всему организму.
Основная функция инсулина – восполнение энергетических запасов. К второстепенным свойствам относят:
- Стимуляцию производства жирных кислот;
- Активацию производства белка;
- Угнетение распада гликогена;
- Предотвращение расщепления жировых клеток;
- Угнетение расщепления белковых компонентов.
Инсулин отвечает за нормальное функционирование организма и обменные процессы. В случае его незначительной выработки, снижаются энергетические запасы.
Норма и отклонения
Норма инсулина в крови ребенка не превышает 20 мкЕд/л – это дозволенный максимум, любой показатель выходящий за пределы представленной цифры несет потенциальную опасность для здоровья. Минимальный показатель колеблется у отметки – 3 мкЕд/л. Представленные цифры актуальны для детей в возрасте до 12 лет. В крови у детей старшего возраста допустимые значения повышаются. Максимум составляет 25 мкЕд/л, а минимум – 3 мкЕд/л.
Завышенный показатель
Высокий инсулин сопровождается развитием гипогликемического состояния. Завышенный показатель приводит к появлению серьезных последствий. Под его воздействием клетки постепенно атрофируются, что опасно развитием неврологических отклонений со стороны головного мозга.
Причины, по которым уровень инсулина повышен:
- Доброкачественные новообразования, локализующиеся в поджелудочной железе;
- Сахарный диабет второго типа;
- Оперативные вмешательства, направленные на частичное удаление желудка или кишечника;
- Нарушения в функционировании нервной системы;
- Инфекционное поражение организма;
- Неправильное питание;
- Повышенная физическая активность.
Резкий скачок гормона сопровождается пассивностью. Ребенок отказывается от любимых занятий в пользу отдыха. Пальцы дрожат, подергивается нижняя губа. Малыш голоден, он постоянно просит еду, при этом вес не набирается, напротив, фиксируется его снижение.
Заниженный показатель
При низком инсулине у ребенка наблюдается ухудшение общего состояния. Малыш отказывается от еды, не желает играть и заниматься привычными для него делами. Примечательно, что симптомы низкого показателя перекликаются с высоким. При этом, провоцирующие факторы развития разняться.
Инсулин понижен в следующих случаях:
- Сахарный диабет первого типа;
- Чрезмерное потребление пищи;
- Злоупотребление сладким;
- Инфекционные и воспалительные заболевания;
- Низкая физическая активность.
Определить количество сахара в крови помогут лабораторные анализы. По клиническим проявлениям выявить уровень инсулина невозможно.
Как контролировать уровень сахара?
Специалисты выделяют несколько методов, позволяющих определить достоверный уровень инсулина в крови. К их числу относят:
- Анализ крови;
- Толерантность к глюкозе;
- Измерение сахара;
- Измерение гликемии.
Анализ крови. Забор осуществляется натощак из пальца. Для определения толерантности необходимо сдавать кровь несколько раз. Понадобится материал из вены и пальца. Забор осуществляется три раза, через час, полтора и два. После первой сдачи ребенку необходимо выпить глюкозу.
Измерение сахара осуществляется посредством анализатора (тест проводится в домашних условиях) и глюкометра (манипуляция проводится дома). Важно: рассчитать точную цифру согласно представленному методу, невозможно. Измерение сахара уместно лишь в случае определения отклонения в большую или меньшую сторону.
Современная медицина располагает множеством адаптированных приборов и устройств. Для определения уровня сахара в крови достаточно воспользоваться глюкометром. Ребенку необходимо тщательно вымыть палец, пятку или мочку уха (в зависимости от выбранного места для забора крови) и уколоть кожные покровы. Капля биологического материала наносится на специальную полоску, которая в считанные минуты показывает достоверный результат.
Разновидности инсулинов
Современный фармакологический рынок представлен массой адаптированных лекарственных средств. По продолжительности воздействия выделяют:
- Препараты быстрого действия (Актрапид НМ, Инсулрап СПП) . Уровень инсулина в крови нормализуется спустя 30 минут после введения, эффективность сохраняется на протяжении 8 часов;
- Препараты среднего действия (Монотард HM, Хумулин Н). Активное действие наблюдается спустя 60–180 минут после введения;
- Растворы длительного действия (Ультратард HM). Эффективность фиксируется в течение 28–36 часов
Поднять уровень инсулина способны и другие разновидности препаратов. По происхождению они бывают животными и аналогичными человеческим. Востребованным является последним тип инсулина, он помогает быстро восстановить уровень показателя в крови и на протяжении длительного времени сохраняет положительное действие.
По степени очистки, все препараты понижающие инсулинорезистентность подразделяются на традиционные, монопиковые и монокомпонентные . В детском возрасте назначаются такие же медикаменты, как и взрослым. Единственным отличием выступает дозировка.
Схемы введения
Определить оптимальную дозу инсулина детям способен только лечащий врач. Это сугубо индивидуальный процесс, который не терпит погрешностей. Выделяют три основных периода введения гормона:
- В первые 5 лет жизни – не более 0,5–0,6 ед/кг массы тела;
- После 5 лет – 1 ед/кг массы тела;
- В подростковом возрасте – 2 ед/кг.
Сложности в определении оптимальной дозировки возникают в период активного полового созревания. Неокрепший организм находится в фазе “преображения”, что сопровождается неконтролируемыми скачками сахара. Инъекции инсулинозависимым детям назначаются по особым показаниям.
Рекомендованная доза не является постоянной, она корректируется в процессе инсулинотерапии и зависит от возраста ребенка. Ключевым фактором выступает общее состояние пациента и индивидуальные особенности организма.
Для определения оптимальной дозы, ребенок ежегодно проходить плановое обследование в условиях медицинского учреждения. Проверка направлена на коррекцию терапии. Важно: расчет инсулина, как и сами препараты постоянно меняются.
Способы введения
Вводят инсулин детям разными способами. Гормон “отправляется” в организм посредством прокалывания кожных покровов на животе, верхней части бедра, плече, ягодицах и спине. Место введения не имеет значения и никак не отражается на эффективности инъекции.
Для манипуляции используют специальный шприц, шприц-ручку или инсулиновую помпу. Последний способ позволяет “отправить” дозу гормона в организм посредством специального дозатора. Поступление инсулина беспрерывное. Устройство находится на ребенке даже в ночное время суток, не вызывая дискомфорт и неприятные ощущения.
Постоянное введение инсулина посредством шприцов нередко вызывает у детей страх. Родители должны учитывать этот момент и помогать малышу справляться с эмоциональным перенапряжением. Уместно обсудить с врачом вопрос выбора менее травматичного метода введения дозы.
- Рекомендуем к прочтению: норма сахара в крови у детей
Необходимость введения инсулина – это не приговор. Дети, как и взрослые, живут привычной для них жизнью, с минимальными ограничениями. Правильно подобранная доза препарата оказывает положительное воздействие на организм. При наличии отклонений в норме показателя, целесообразно проконсультироваться с врачом, для дальнейшей корректировки терапии.
Источник
Высокая концентрация глюкозы в крови пагубно воздействует на все системы организма. Свойственна она сахарному диабету 1-2 типа. Повышается сахар из-за недостаточной продукции гормона поджелудочной железой или его плохим усвоением. Если не компенсировать диабет, то человека ждут тяжелые последствия (гипергликемическая кома, смерть). Основу терапии представляет введение искусственного инсулина короткого и длительного воздействия. Требуются инъекции преимущественно людям с 1 типом болезни (инсулинозависимым) и тяжелым течением второго вида (инсулиннезависимого). Рассказать, как рассчитать дозу инсулина, должен лечащий врач после получения результатов обследования.
Особенности правильного расчета
Без изучения специальных алгоритмов вычислений подбирать количество инсулина для инъекции опасно для жизни, так как человека может ожидать смертельная доза. Неверно рассчитанная дозировка гормона настолько снизит глюкозу в крови, что больной может потерять сознание и впасть в гипогликемическую кому. Для предотвращения последствий больному рекомендуется приобрести глюкометр для постоянного контроля уровня сахара.
Правильно высчитывают количество гормона благодаря выполнению следующих советов:
- Купить специальные весы для измерения порций. Они должны улавливать массу вплоть до долей грамма.
- Записывать количество потребляемых белков, жиров, углеводов и стараться каждый день принимать их в одинаковом объеме.
- Провести недельную серию тестов с помощью глюкометра. Суммарно нужно выполнять 10-15 замеров в день до и после еды. Полученные результаты позволят более тщательно рассчитывать дозировку и убедится в правильности подобранной схемы инъекций.
Количество инсулина при диабете подбирается в зависимости от углеводного коэффициента. Он является сочетанием двух важных нюансов:
- Насколько покрывает 1 ЕД (единица) инсулина потребляемые углеводы;
- Какая степень снижения сахара после инъекции 1 ЕД инсулина.
Принято высчитывать озвученные критерии экспериментальным путем. Связано это с индивидуальными особенностями организма. Проводится эксперимент поэтапно:
- принимать инсулин желательно за полчаса до еды;
- перед приемом пищи измерить концентрацию глюкозы;
- после проведения инъекции и окончания трапезы делать замеры каждый час;
- ориентируясь на полученные результаты добавлять или уменьшать дозу на 1-2 единицы для полноценной компенсации;
- правильный расчет дозы инсулина позволит стабилизировать уровень сахара. Подобранную дозировку желательно записать и использовать в дальнейшем курсе инсулиновой терапии.
Мнение эксперта
Шалаева Светлана Сергеевна
эндокринолог, высшая категория, стаж 18 лет
Применяются высокие дозировки инсулина при сахарном диабете 1 типа, а также после перенесенного стресса или травмы. Людям со вторым типом болезни инсулинотерапия назначается не всегда и при достижении компенсации отменяется, а лечение продолжается лишь с помощью таблеток.
Рассчитывается дозировка, независимо от разновидности диабета, на основе таких факторов:
- Длительность течения болезни. Если больной страдает от диабета много лет, то снижает сахар лишь большая дозировка.
- Развитие почечной или печеночной недостаточности. Наличие проблем с внутренними органами требует коррекции дозы инсулина в сторону понижения.
- Лишний вес. Расчет начинается с умножения количества единиц лекарства на массу тела, поэтому больным, страдающим от ожирения, потребуется больше лекарства, чем худым людям.
- Применение сторонних или сахоропонижающих медикаментов. Лекарства могут усилить усвоение инсулина или замедлить его, поэтому при сочетании медикаментозного лечения и инсулинотерапии потребуется консультация врача-эндокринолога.
Подбирать формулы и дозировку лучше специалисту. Он оценит углеводный коэффициент больного и в зависимости от его возраста, веса, а также наличия прочих болезней и приема медикаментов составит схему лечения.
Расчет дозировки

Дозировка инсулина в каждом случае своя. На нее влияют различные факторы в течение суток, поэтому глюкометр должен быть всегда под рукой, чтобы померить уровень сахара и сделать инъекцию. Для вычисления требуемого количества гормона не нужно знать молярную массу белка инсулина, а достаточно умножить его на вес больного (ЕД*кг).
По статистике 1 единица является максимальными пределом для 1 кг массы тела. Превышение допустимого порога не улучшает компенсацию, а лишь повышает шансы развития осложнений, связанных с развитием гипогликемии (снижением сахара). Понять, как подобрать дозу инсулина, можно, взглянув на примерные показатели:
- после выявления диабета базовая дозировка не превышает 0,5 ЕД;
- через год успешного лечения дозу оставляют на 0,6 ЕД;
- если течение диабета тяжелое, то количество инсулина повышается до 0,7 ЕД;
- при отсутствии компенсации устанавливается доза 0,8 ЕД;
- после выявления осложнений врач повышает дозировку до 0,9 ЕД;
- если беременная девушка страдает от первого типа диабета, то дозировку повышают до 1 ЕД (в основном после 6 месяца беременности).
Показатели могут меняться в зависимости от течения болезни и вторичных факторов, оказывающих влияние на больного. Нижеприведенный алгоритм подскажет, как правильно рассчитать дозировку инсулина, выбрав для себя количество единиц из списка выше:
- За 1 раз допускается применение не больше 40 ЕД, а суточный предел варьируется от 70 до 80 ЕД.
- На сколько умножить выбранное количество единиц зависит от веса больного. Например, человек с массой тела 85 кг и уже год успешно компенсирующий диабет (0,6 ЕД) должен колоть не более 51 ЕД в день (85*0,6=51).
- Инсулин пролонгированного воздействия (длительного) вводится 2 раза в день, поэтому итоговый результат делится на 2 (51/2=25,5). Утром инъекция должна содержать в 2 раза больше единиц (34), чем вечером (17).
- Короткий инсулин, следует использовать перед едой. На его долю идет половина от максимально допустимой дозировки (25,5). Она распределяется на 3 раза (40% завтрак, 30% обед и 30% ужин).
Если до введения гормона короткого действия глюкоза уже повышена, то расчет немного изменяется:
- 11-12 +2 ЕД;
- 13-15 +4 ЕД;
- 16-18 +6 ЕД;
- 18> + 12 ЕД.
Количество потребляемых углеводов отображается в хлебных единицах (25 г хлеба или 12 г сахара на 1 ХЕ). В зависимости от хлебного показателя подбирается количество инсулина короткого действия. Расчет ведется следующим образом:
- в утреннее время 1 ХЕ покрывает 2 ЕД гормона;
- в обеденное время 1 ХЕ покрывает 1,5 ЕД гормона;
- в вечернее время соотношение инсулина и хлебных единиц равно.
Расчет и техника введения инсулина
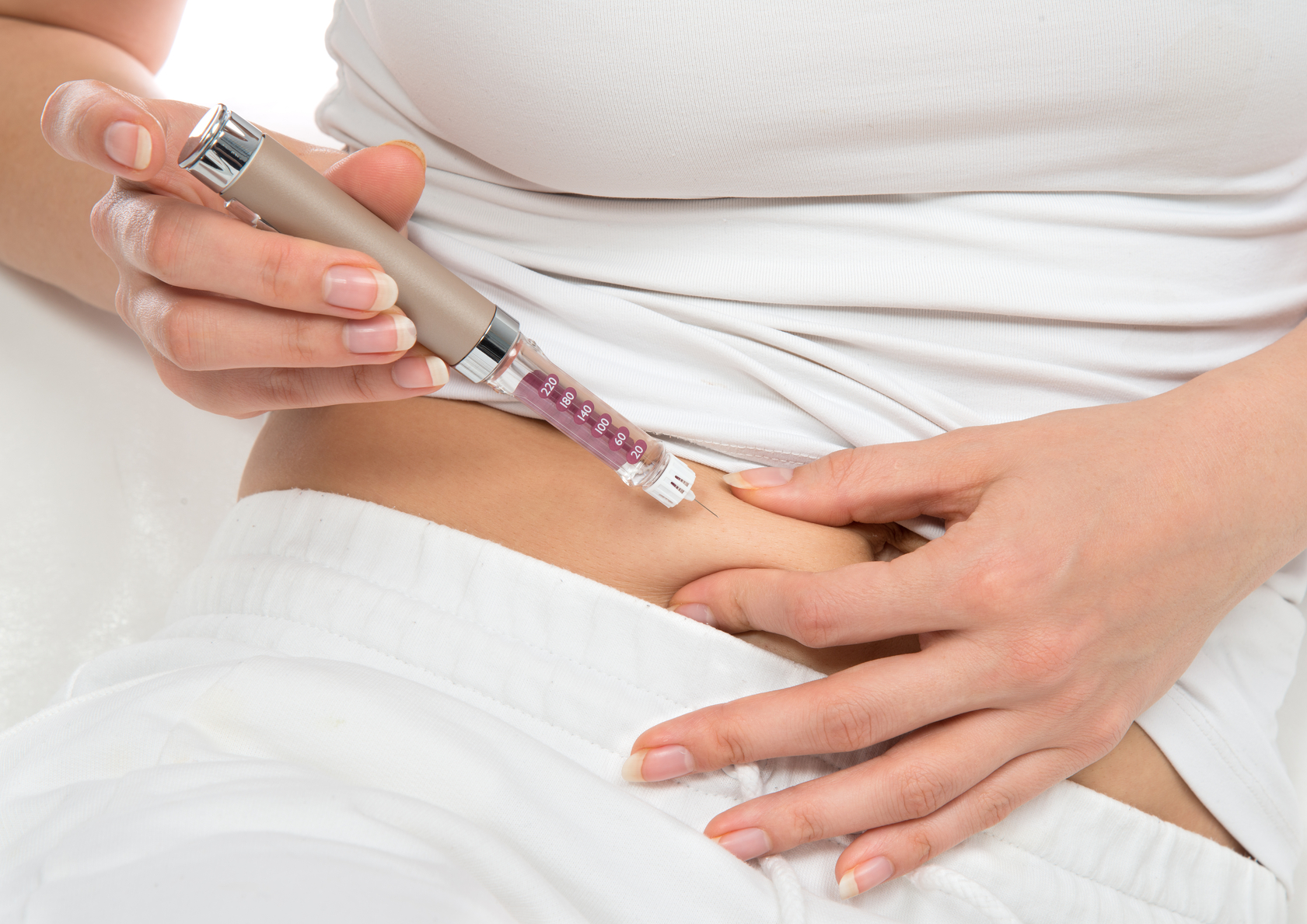
Дозы и введение инсулина является важным знанием для любого диабетика. В зависимости от типа болезни возможны небольшие изменения в расчетах:
- При сахарном диабете 1 типа поджелудочная железа полностью прекращает вырабатывать инсулин. Больному приходится колоть инъекции гормона короткого и пролонгированного действия. Для этого берется общее количество допустимых ЕД инсулина на день и делится на 2. Пролонгированный тип гормона колется 2 раза в сутки, а короткий не менее 3 раз перед приемом пищи.
- При сахарном диабете 2 типа инсулинотерапия требуется в случае тяжелого течения болезни или если медикаментозное лечение не дает результатов. Для лечения применяется инсулин длительного действия 2 раза в день. Дозировка при диабете 2 типа обычно не превышает 12 единиц за 1 раз. Гормон короткого действия применяется при полном истощении поджелудочной железы.
После выполнения всех расчетов, необходимо выяснить, какая существует техника введения инсулина:
- тщательно помыть руки;
- продезинфицировать пробку флакончика с лекарством;
- набрать воздух в шприц эквивалентно количеству вкалываемого инсулина;
- флакон поставить на ровную поверхность и ввести через пробку иглу;
- выпустить воздух из шприца, перевернуть флакон кверху дном и набрать лекарство;
- в шприце должно быть на 2-3 ЕД больше нужного количества инсулина;
- высунуть шприц и выдавить оставшийся воздух из него, одновременно корректируя дозировку;
- продезинфицировать место укола;
- ввести лекарство подкожно. Если дозировка большая, то внутримышечно.
- продезинфицировать шприц и место инъекции еще раз.
В качестве антисептика используется спирт. Протирается все с помощью кусочка ваты или ватного тампона. Для лучшего рассасывания делать укол желательно в живот. Периодически место укола можно менять на плече и бедро.
На сколько снижает сахар 1 единица инсулина
В среднем 1 единица инсулина понижает концентрацию глюкозы на 2 ммоль/л. Проверяется значение экспериментальным путем. У некоторых больных сахар 1 раз понижается на 2 единицы, а затем на 3-4, поэтому рекомендуется постоянно следить за уровнем гликемии и сообщать лечащему врачу обо всех изменениях.
Как принимать
Использование инсулина длительного воздействия создает видимость работы поджелудочной железы. Введение происходит за полчаса до первого и последнего приема пищи. Гормон короткого и ультракороткого действия применяется перед едой. Количество единиц при этом варьируется от 14 до 28. Влияют на дозировку различные факторы (возраст, прочие болезни и медикаменты, вес, уровень сахара).
Источник
В этой статье вы узнаете:
Сахарный диабет у детей – это серьёзное заболевание, требующее непрерывного контроля и постоянного наблюдения. Становится понятным, почему многие родители при первых же настораживающих симптомах ищут признаки у своего ребенка. Но зачастую всё не так плохо, как может показаться на первый взгляд.

Давайте разберёмся, что же это такое за заболевание, каковы причины его возникновения, как он проявляется у детей и как его можно распознать самостоятельно.
Сахарный диабет – это хроническое заболевание, при котором имеет место повышенный уровень глюкозы в крови из-за дефицита инсулина. Инсулин – это гормон поджелудочной железы, отвечающий за усвоение глюкозы, основного источника энергии, клетками организма.
Диабет бывает нескольких типов. Основными являются 1 и 2 тип.
При 1 типе диабета поджелудочная железа перестаёт вырабатывать инсулин, и требуется его введение извне. Этим типом страдают как взрослые, так и дети. Подробнее на этом типе остановимся ниже.
Сахарным диабетом 2 типа страдают, как правило, люди, имеющие лишний вес. Инсулин поджелудочная железа вырабатывает в достаточном количестве, даже с избытком, однако из-за большого количества жировой ткани он не может правильно «работать», из-за чего глюкоза не усваивается клетками, и растёт её уровень в крови.
Традиционно диабет 2 типа считался болезнью взрослых. Однако с распространением ожирения взгляды поменялись. Сейчас на учёте у эндокринологов стоят и подростки, имеющий лишний вес, и, как следствие, диабет 2 типа.
И это очень печально, поскольку у таких детей развивается ранний атеросклероз, страдают сосуды сердца, головного мозга, глаз, ног, что в дальнейшем приводит к плохим последствиям.

Наиболее распространенным типом диабета для детей является 1 тип. Он развивается вследствие повреждения поджелудочной железы клетками собственной иммунной системы ребёнка, имеет генетическую предрасположенность и лечится только введением инсулина.
Пики заболеваемости сахарным диабетом 1 типа – 5–7 и 10–12 лет.
Причины возникновения
У детей, имеющих генетическую предрасположенность, под воздействием повреждающих факторов, запускается процесс поломки в иммунной системе. Такими повреждающими факторами чаще всего являются:
- Инфекции. Некоторые вирусы специфически повреждают клетки поджелудочной железы. К таким относятся вирусы ветряной оспы, краснухи, свинки, цитомегаловируса, Коксаки, ретровирусы.
- Сильные стрессы.
- Токсические вещества – тяжёлые металлы, нитраты, красители, некоторые лекарственные препараты.
- Неправильное питание – избыток еды, углеводов в пище, употребление коровьего молока в первые месяцы жизни.
 Под воздействием повреждающих факторов иммунная система начинает вырабатывать антитела – клетки, воспринимающие поджелудочную железу как нечто чужеродное и разрушающие её. Со временем количество работающих клеток поджелудочной железы уменьшается, выработка инсулина снижается, уровень глюкозы в крови повышается.
Под воздействием повреждающих факторов иммунная система начинает вырабатывать антитела – клетки, воспринимающие поджелудочную железу как нечто чужеродное и разрушающие её. Со временем количество работающих клеток поджелудочной железы уменьшается, выработка инсулина снижается, уровень глюкозы в крови повышается.
Из-за нарушения поступления глюкозы в клетки организма, они начинают испытывать энергетический и кислородный голод. Это активирует выработку глюкозы из запасных источников, в первую очередь из жиров и белков. Однако, энергия всё также не поступает к клеткам, уровень глюкозы повышается значительно, что приводит к появлению симптомов сахарного диабета.
Замечено, что чаще диабет обнаруживается в холодное время года, это связано с повышением заболеваемости вирусными инфекциями. Также чаще заболевание начинается в периоды активного роста ребёнка, особенно в переходном возрасте.
Симптомы
То, как будет проявляться диабет 1 типа у детей, частично зависит от возраста. Признаки сахарного диабета у детей до 2–3 лет несколько отличаются от таковых у детей 5–12 лет. Маленькие дети часто не могут объяснить, что конкретно их беспокоит, в то время как подростки очень быстро замечают изменения в себе.
Первые и основные признаки заболевания, на которые следует обратить внимание родителям – это жажда, учащённое мочеиспускание и снижение веса.
- Жажда. Ребёнок может выпивать до 10 литров воды в день. Совсем маленькие дети могут плакать, просить грудь или жадно пить смесь. Однако несмотря на обильное питьё, оно не приносит облегчения.
- Учащённое мочеиспускание. Ребёнок часто мочится, моча становится прозрачной, как вода. Маленькие дети, которые сами научились ходить на горшок, внезапно перестают контролировать этот процесс, несколько раз мочатся ночью. У грудных детей подгузники приходится менять значительно чаще, чем обычно, они полностью заполнены и протекают.
- Снижение веса связано с расходом жировой ткани на образование глюкозы и обезвоживанием.
- Кожа ребенка становится сухой, с шелушением, вялой. У младенцев появляются опрелости, не поддающиеся лечению. Западает большой родничок. Появляется диабетический румянец на скулах, щёках, подбородке.
- Изменяется аппетит. В начале болезни он значительно повышается, затем снижается и исчезает совсем. Ребёнок истощён.
- Появляются боли в животе, тошнота, рвота, у старших детей – запоры, у младших – поносы. Часто таких детей привозят в больницу на скорой помощи с подозрением на аппендицит, и только выполненный анализ крови на глюкозу всё ставит на свои места.
- Запах ацетона изо рта связан с распадом жиров и появляется при декомпенсации сахарного диабета.
- Если родители вовремя не замечают развитие болезни, страдает нервная система ребёнка. Он становится вялым, сонливым, заторможенным, жалуется на ухудшение зрения. В тяжёлых случаях теряет сознание и впадает в кому, тяжело дыша.

Зачастую сахарный диабет 1 типа, как диагноз, обнаруживается у ребёнка, уже находящегося в состоянии декомпенсации. Родители ищут причину плохого самочувствия, но про диабет не думают. И только когда ребёнок находится в тяжёлом состоянии, вызывают скорую помощь. Нужно быть особенно внимательным к детям, недавно переболевшим ветрянкой, краснухой или свинкой, особенно при появлении у них вскоре после болезни вышеописанных симптомов.
Диагностика
Как же определить наличие заболевания у ребёнка?
Как правило, диагноз сахарного диабета 1 типа не вызывает сомнений. Чаще ребёнок поступает в стационар в состоянии средней тяжести с запахом ацетона изо рта и истощенный. Выявляется значительное повышение уровня глюкозы в крови, и в срочном порядке начинается лечение.
Существуют основные и дополнительные критерии диагностики заболевания.
Основные критерии диагностики сахарного диабета:
- Глюкоза в крови натощак более 6,1 ммоль/л (кровь из пальца) или более 7 ммоль/л (венозная кровь).
- Глюкоза в крови через 2 часа после проведения глюкозотолерантного теста – более 11,1 ммоль/л.
- Глюкоза в крови при случайном определении и наличии симптомов сахарного диабета – более 11,1 ммоль/л.
- Уровень гликированного гемоглобина ≥ 6,5%.
 Уровень глюкозы в крови натощак определяется после 8–14 часов голодания. В норме он составляет не более 5,5 ммоль/л в крови из пальца и не более 6,1 ммоль/л в венозной крови.
Уровень глюкозы в крови натощак определяется после 8–14 часов голодания. В норме он составляет не более 5,5 ммоль/л в крови из пальца и не более 6,1 ммоль/л в венозной крови.
Если уровень глюкозы пограничный (5,6–6,1 ммоль/л для крови из пальца), выполняется глюкозотолерантный тест. После сдачи анализа крови на глюкозу натощак, ребёнку предлагается выпить раствор, содержащий глюкозу (1,75 г на 1 кг веса, но не более 75 г). Через 2 часа анализ повторяется. В норме после глюкозотолерантного теста уровень глюкозы составляет не более 7,8 ммоль/л, при показателе более 11,1 ммоль/л говорят о сахарном диабете.
Гликированный гемоглобин – это показатель, отражающий среднесуточный уровень глюкозы в крови ребёнка в течение последних 90–120 дней. В норме он не превышает 5,5%, при диабете он составляет 6,5% и выше.
В некоторых случаях для того, чтобы определить, с каким же типом диабета мы имеем дело, используются дополнительные методы диагностики:
- Определяется уровень инсулина в крови: при сахарном диабете 1 типа он снижен, 2 типа – в норме или повышен.
- Определяются антитела к клеткам поджелудочной железы, инсулину и ферментам, помогающим усваиваться глюкозе: ICA, IAA, GADA, IA2A.
- В редких случаях необходима генетическая диагностика.
Лечение
Лечение у детей начинается с обучения маленьких пациентов и их родителей в школе больного сахарным диабетом. Ребенка и родителей обучают основам питания при диабете, правилам и способам введения инсулина, расчёту необходимой дозы. Объясняют, почему необходим самоконтроль и что делать в непредвиденных ситуациях.
Питание при сахарном диабете 1 типа должно быть сбалансированным. Оно не должно сильно отличаться от питания у здорового человека, однако все-таки необходимо ограничить простые углеводы (сахар, хлебобулочные изделия, мёд и др.). В школе расскажут, что такое хлебные единицы, как их рассчитать и какое количество инсулина необходимо на этот показатель уколоть.
Основные правила питания при сахарном диабете 1 типа у детей:
-
 Ограничить легкоусвояемые углеводы и увеличить употребление сложных (клетчатки, содержащейся в овощах, муке грубого помола, бобовых).
Ограничить легкоусвояемые углеводы и увеличить употребление сложных (клетчатки, содержащейся в овощах, муке грубого помола, бобовых). - Употреблять достаточное количество белка.
- Ограничить употребление животных жиров и увеличить – растительных, а также рыбы. В них содержатся незаменимые омега-полиненасыщенные жирные кислоты, улучшающие состояние сосудов.
- При необходимости возможно использование сахарозаменителей, но в небольших количествах и только у детей старше 5 лет.
Детям, болеющим сахарным диабетом 2 типа, кроме вышенаписанного, рекомендуется уменьшить энергетическую ценность рациона. Это способствует снижению веса и само по себе является лечебным мероприятием.
Второй важный момент в лечении – адекватные физические нагрузки. Они помогают усваиваться глюкозе клетками мышц, повышают их тонус, препятствуют набору веса. Нагрузки должны быть аэробными, 2–3 раза в неделю.
И всё-таки основа лечения диабета 1 типа – это инсулинотерапия.
Только введение инсулина поможет стабилизировать состояние и спасти жизнь ребёнку.
Инсулинотерапия начинается сразу же, как только диагноз сахарного диабета становится ясным. Если ребёнок находится в тяжёлом состоянии, инсулин сначала вводят в вену, если ребёнок стабилен, то подколки назначаются под кожу.
 Инсулиновая помпа
Инсулиновая помпа
Инсулин бывает нескольких видов. Инсулин длительного действия вводится 1–2 раза в день. Он имитирует работу здоровой поджелудочной железы вне приёмов пищи. Инсулин короткого действия вводится непосредственно перед приёмом пищи, его доза рассчитывается в зависимости от объёма порции и содержания углеводов в ней.
Инсулин длительного действия вводится подкожно в места, из которых он будет всасываться медленно и равномерно – переднюю поверхность бедра и ягодицы. Для быстрого всасывания инсулин короткого действия вводится под кожу живота или плеча. Места введения инсулина должны чередоваться для предотвращения образования «шишек», либо наоборот, истончения подкожного жирового слоя.
Современные тенденции в инсулинотерапии
- Использование специальных систем, шприц-ручек, для введения инсулина. Ими удобно дозировать инсулин, иглы у шприц-ручек подбираются по размерам в соответствии с конституцией человека.
- Использование аналогов инсулина, которые несколько отличаются по своей структуре от обычного инсулина, в связи с чем гораздо медленнее или быстрее всасываются, их можно использовать 1 раз в день (аналоги длительного действия) или непосредственно перед едой (аналоги ультракороткого действия). Это помогает избавиться от пиков действия, характерных для генноинженерных инсулинов, а, следовательно, и от скачков уровня глюкозы в крови.
- Использование инсулиновых помп, которые представляют собой миниатюрное устройство, вводящее инсулин в заданном режиме. Ребенок постоянно подключен к системе подачи инсулина, и при необходимости может менять количество поступаемого инсулина перед едой и в других ситуациях.
Самые современные помпы могут одновременно оснащаться устройством, контролирующим уровень глюкозы в крови и меняющим количество подаваемого инсулина в зависимости от этого. Такие помпы также помогают значительно улучшить контроль за сахарным диабетом и избежать раннего развития его осложнений.
При сахарном диабете 2 типа возможно назначение таблетированных сахароснижающих препаратов. Однако основу лечения таких детей составляет диета и снижение веса. Эти мероприятия у некоторых маленьких пациентов позволяют достигнуть снижения уровня глюкозы в крови до нормы.
Источник
