Схемы лечения сахарного диабета 2 типа таблетками

Современная медицина не перестаёт искать всё новые и новые препараты для лечения СД 2 типа. Существует несколько групп лекарств, которые облегчают жизнь диабетикам, уменьшают риски возникновения опасных осложнений, замедляют или предотвращают появление болезни у людей, толерантных к глюкозе.
Препараты подбираются индивидуально для каждого человека, ведь у них разный механизм действия и разные преимущества. Некоторые таблетки от диабета 2 типа возможно принимать в комбинации друг с другом, тем самым повышая их суммарный терапевтический эффект.
Особенности назначения лекарств от диабета
В первую очередь, предпочтение отдается препаратам с минимальным риском развития гипогликемии: бигуанидам, глиптинам, инкретинам. Если человек страдает от ожирения и артериальной гипертензии, лучше подходят инкретины – они позволяют снижать вес и регулировать давление.
Схема назначения бигуанидов: начальная доза метформина составляет 500 мг 2-3 раза в сутки после еды. Следующие повышение дозы возможно примерно через 2 недели после начала терапии. Максимальная суточная дозировка этого лекарства не должна превышать 3000 мг. Постепенное повышение связано с тем, чтобы было меньше побочных эффектов со стороны ЖКТ.
Глиптины: препараты от диабета последнего поколения, принимаются по 1 таблетке (25 мг) в сутки независимо от приёма пищи.
Инкретины: лекарства этой группы представлены в виде растворов для инъекций. Вводятся 1 или 2 раза в сутки, в зависимости от поколения.
Если монотерапия даёт плохие результаты, применяются следующие комбинации сахароснижающих средств:
- Метформин + глиптины.
- Инкретины + метформин.
- Метформин + препараты сульфонилмочевины.
- Глиниды + метформин.
Первые две комбинации обладают минимальным риском развития гипогликемии, вес на них остаётся стабильным.
Схема назначения препаратов сульфонилмочевины: она зависит от поколения препарата. Обычно препараты принимаются 1 раз в день утром. При увеличении дозировки приёмы могут делиться на утренний и вечерний.
Схема назначения глинидов: особенностью применения этих лекарств является то, что препараты этой группы приурочены к приёму пищи и принимаются непосредственно перед ним. Обычно таблетки пьются 3 раза в день.
Ингибиторы альфа-глюкозидазы: эффективность приёма лекарств наблюдается только в том случае, если принимать таблетки непосредственно перед едой. Начальная доза 50 мг пьётся 3 раза в сутки. Средняя суточная дозировка − 300 мг. Максимальная – по 200 мг 3 раза в сутки. При надобности, дозу повышают через 4-8 недель.
Тиазолидиндионы: препараты принимаются 1-2 раза в сутки в зависимости от поколения. Время приёма пищи не влияет на их эффективность. При необходимости повысить дозировку, она увеличивается через 1-2 месяца.
Список сахароснижающих препаратов
Врач подбирает определённые группы лекарств, учитывая индивидуальные особенности человека: сопутствующие заболевания, наличие лишнего веса, проблемы с ССС, режим питания и т. д.
Самостоятельно подбирать или менять назначения эндокринолога запрещено!
| Группа препаратов | Торговое наименование | Производитель | Максимальная дозировка, мг |
| Бигуаниды | Сиофор | Берлин-Хеми, Германия | 1000 |
| Производные сульфонилмочевины | Диабетон | Лаборатории Сервье, Франция | 60 |
| Амарил | Санофи-Авентис, Германия | 4 | |
| Глюренорм | Берингер Ингельхайм Интернешнл, Германия | 30 | |
| Глибенез ретард | Пфайзер, Франция | 10 | |
| Манинил | Берлин-Хеми, Германия | 5 мг | |
| Инкретины | Баета | Эли Лилли энд Компани, Швейцария | 250 мкг/мл |
| Виктоза | Ново Нордиск, Дания | 6 мг/мл | |
| Глиптины | Янувия | Мерк Шарп и Доум Б.В., Нидерланды | 100 |
| Галвус | Новартис Фарма, Швейцария | 50 | |
| Онглиза | АстраЗенека, Великобритания | 5 | |
| Тражента | Берингер Ингельхайм Интернешнл, Германия | 5 | |
| Випидия | Такеда Фармасьютикалс, США | 25 | |
| Ингибиторы альфа-глюкозидазы | Глюкобай | Байер, Германия | 100 |
| Глиниды | НовоНорм | Ново Нордиск, Дания | 2 |
| Старликс | Новартис Фарма, Швейцария | 180 | |
| Тиазолидиндионы | Пиоглар | Сан Фармасьютикал Индастриз, Индия | 30 |
| Авандия | ГлаксоСмитКляйн Трейдинг, Испания | 8 |
Бигуаниды
Среди всех лекарств этой группы наибольшую популярность обрели производные метилбигуанида – метформин. Его механизмы действия представлены в виде снижения продукции глюкозы печенью и уменьшении инсулинорезистентности мышечной и жировой тканями.
Главным действующим веществом является метформин. Препараты на его основе:
- Мерифатин;
- Форметин лонг;
- Глиформин;
- Диасфор;
- Глюкофаж;
- Сиофор;
- Диаформин.

Основные преимущества:
- не влияют на массу тела или снижают её;
- можно комбинировать с другими таблетированными формами сахароснижающих средств;
- обладают низким риском гипогликемии;
- не усиливают секрецию собственного инсулина;
- снижают риск некоторых сердечно-сосудистых заболеваний;
- замедляют или предотвращают развитие СД у людей с нарушенным углеводным обменом;
- стоимость.
Недостатки:
- часто вызывают побочные эффекты со стороны ЖКТ, поэтому назначают сначала в низких дозировках;
- могут вызывать лактоацидоз.
Противопоказания:
- Соблюдение низкокалорийной диеты (менее 1000 ккал в сутки).
- Аллергические реакции на любой из компонентов.
- Проблемы с печенью, в том числе алкоголизм.
- Тяжёлые формы почечной и сердечной недостаточности.
- Период беременности.
- Детский возраст до 10 лет.
Врач назначил метформин. Жить здорово! (25.02.2016)
Производные сульфонилмочевины
Главным механизмом действия является стимуляция секреции собственного инсулина. Основными действующими веществами и препаратами от диабета 2 типа этой группы являются:
- Гликлазид. Торговые наименования: Голда МВ, Гликлада, Диабеталонг, Глидиаб. Диабетон МВ, Диабефарм, Диабинакс.
- Глимепирид: Инстолит, Глайм, Диамерид, Амарил, Меглимид.
- Гликвидон: Юглин, Глюренорм.
- Глипизид: Глибенез ретард.
- Глибенкламид: Статиглин, Манинил, Глибекс, Глимидстада.

Некоторые лекарства выпускаются в пролонгированной форме − обозначаются как МВ (модифицированное высвобождение) или ретард. Сделано это для того, чтобы сократить количество приёмов таблеток в день. Например, Глидиаб МВ содержит 30 мг вещества и принимается однократно в сутки, даже если дозу увеличили, а обычный Глидиаб – 80 мг, приём делится на утренний и вечерний.
Основными преимуществами группы являются:
- быстрый эффект;
- снижают риск осложнений СД 2, связанных с сосудами;
- стоимость.
Недостатки:
- риск развития гипогликемии;
- организм быстро к ним привыкает – развивается резистентность;
- возможно увеличение массы тела;
- могут быть опасны при проблемах с сердечно-сосудистой системой.
Противопоказания:
- СД 1 типа;
- детский возраст;
- период беременности и лактации;
- аллергия на сульфаниламиды и производные сульфонилмочевины;
- заболевания ЖКТ;
- кетоацидоз, диабетическая прекома и кома.
Инкретины
Это общее название для гормонов, которые стимулируют выработку инсулина. К ним относятся глюкагоноподобный пептид-1 (ГПП-1) и глюкозозависимый инсулинотропный полипептид (ГИП). Эндогенные (собственные) инкретины вырабатываются в ЖКТ в ответ на приём пищи и активны всего несколько минут. Для людей с сахарным диабетом были придуманы экзогенные (поступающие извне) инкретины, у которых активность дольше.
Механизмы действия агонистов рецепторов глюкагоноподобного пептида–1:
- Глюкозозависимое стимулирование инсулина.
- Снижение секреции глюкагона.
- Уменьшение продукции глюкозы печенью.
- Пищевой комок медленнее покидает желудок, что приводит к уменьшению потребления пищи и снижению веса.
Действующие вещества и лекарства, которые имитируют действие ГПП-1:
- Эксенатид: Баета.
- Лираглутид: Виктоза, Саксенда.

Достоинства:
- оказывают те же эффекты, что и собственный ГПП-1;
- на фоне применения происходит уменьшение массы тела;
- снижается гликированный гемоглобин.
Недостатки:
- нет таблетированных форм, препараты вводятся инъекционно;
- высокий риск гипогликемии;
- частые побочные явления со стороны ЖКТ;
- стоимость.
Противопоказания:
- СД 1 типа;
- период беременности и лактации;
- индивидуальная непереносимость любого из компонентов;
- детский возраст.
Глиптины
По-научному они носят название иДПП-4 или ингибиторы дипептидилпептидазы 4 типа. Тоже относятся к группе инкретинов, но они более совершенны. Механизм действия обусловливается ускорением выработки собственных гормонов ЖКТ, которые стимулируют синтез инсулина в поджелудочной железе в соответствии с концентрацией сахара. Также они глюкозозависимо уменьшают выработку глюкагона и снижают продукцию глюкозы печенью.
Существует несколько веществ и их препаратов:
- Ситаглиптин: Янувия, Яситара, Кселевия.
- Вилдаглиптин: Галвус.
- Саксаглиптин: Онглиза.
- Линаглиптин: Тражента.
- Алоглиптин: Випидия.

Плюсы:
- низкий риск развития гипогликемии;
- не влияют на массу тела;
- стимулируют регенерацию ткани поджелудочной железы, что позволяет СД прогрессировать медленнее;
- выпускаются в таблетированной форме.
Минусы:
- нет достоверных данных о безопасности при длительном приёме;
- стоимость.
Противопоказания:
- Период беременности и лактации.
- СД 1 типа.
- Диабетический кетоацидоз.
- Детский возраст.
Ингибиторы альфа-глюкозидазы
Главным механизмом действия является замедление всасывания углеводов в кишечнике. Вещества обратимо тормозят активность ферментов, отвечающих за расщепление дисахаридов и олигосахаридов до глюкозы и фруктозы в просвете тонкой кишки. К тому же, они не влияют на клетки поджелудочной железы.
К этой группе относится вещество акарбоза, которая входит в состав средства Глюкобай.
Плюсы препарата:
- не влияет на набор массы тела;
- крайне низкий риск развития гипогликемии;
- снижает риск развития СД 2 у лиц с нарушенной толерантностью к глюкозе;
- уменьшает риск появления сердечно-сосудистых осложнений.
Минусы:
- частые побочные эффекты со стороны ЖКТ;
- эффективность ниже, чем у других пероральных сахароснижающих средств;
- частый приём – 3 раза в день.
Основные противопоказания:
- Период беременности и лактации.
- Детский возраст.
- Аллергические реакции на любые из компонентов препарата.
- Заболевания кишечника.
- Тяжёлая форма почечной недостаточности.
Глиниды
Основным механизмом действия является стимуляция выработки инсулина. В отличие от других фармакологических групп, они вызывают повышение секреции инсулина в первые 15 минут после еды, благодаря чему снижаются «пики» концентрации глюкозы в крови. Концентрация самого гормона возвращается к исходному значению через 3-4 часа после последнего приёма средств.
При низкой концентрации сахара в крови происходит незначительная стимуляция синтеза инсулина, что помогает избежать гипогликемию при пропуске приёма пищи.
Главными веществами и препаратами являются:
- Репаглинид. Торговые наименования: Иглинид, Диаглинид, НовоНорм.
- Натеглинид: Старликс.

Преимущества группы:
- быстрота действия в начале терапии;
- возможность применения людьми, у которых нерегулярное питание;
- контроль постпрандиальной гипергликемии – когда уровень сахара в крови повышается после обычного приёма пищи до 10 ммоль/л и больше.
Недостатки:
- увеличение массы тела;
- безопасность препаратов не подтверждена при длительном приёме;
- кратность применения равна количеству приёмов пищи;
- стоимость.
Противопоказания:
- детский и старческий возраст;
- период беременности и грудного вскармливания;
- СД 1 типа;
- диабетический кетоацидоз.
Тиазолидиндионы
Другое их название глитазоны. Представляют собой группу сенситайзеров – они увеличивают восприимчивость тканей к инсулину, то есть уменьшают инсулинорезистентность. Механизм действия заключается в увеличении утилизации глюкозы в печени. В отличие от производных сульфонилмочевины, эти лекарства не стимулируют выработку инсулина бета-клетками поджелудочной железы.
Основными веществами и их препаратами являются:
- Пиоглитазон. Торговые наименования: Пиоглар, Диаб-норм, Амальвия, Диаглитазон, Астрозон, Пиоглит.
- Росиглитазон: Авандия.

Общие преимущества:
- снижение риска макрососудистых осложнений;
- низкий риск развития гипогликемии;
- протективный эффект по отношению к бета-клеткам поджелудочной железы;
- снижение риска развития СД 2 типа у людей, предрасположенных к нему;
- уменьшение уровня триглицеридов и увеличение липопротеинов высокой плотности в крови.
Недостатки:
- повышение массы тела;
- часто появляются отёки конечностей;
- увеличивается риск переломов трубчатых костей у женщин;
- эффект развивается медленно;
- стоимость.
Противопоказания:
- заболевания печени;
- СД 1 типа;
- диабетический кетоацидоз;
- период беременности и грудного вскармливания;
- тяжёлая сердечная недостаточность;
- детский возраст;
- отёки любого происхождения.
Инсулин при диабете 2 типа
Препараты инсулина стараются не назначать до последнего – сначала обходятся таблетированными формами. Но иногда инъекции инсулина становятся необходимыми даже в самом начале лечения.
Показания:
- Первое выявление СД 2 типа, когда показатель гликированного гемоглобина >9% и выражена симптоматика декомпенсации.
- Отсутствие эффекта при назначении предельно допустимых дозировок таблетированных форм сахароснижающих препаратов.
- Наличие противопоказаний и выраженные побочные эффекты от таблеток.
- Кетоацидоз.
- Временный перевод возможен, когда человека ждут оперативные вмешательства или появились обострения некоторых хронических заболеваний, при которых возможна декомпенсация углеводного обмена.
- Беременность (во многих случаях).
Препараты для профилактики и лечения осложнений
Сахароснижающие препараты далеко не единственные, которые требуются диабетикам. Существует несколько групп лекарств, которые помогают поддерживать здоровье, не давать развиваться осложнениям вследствие СД 2 или лечить уже возникшие. Без этих препаратов качество жизни может резко ухудшиться.
Гипотензивные средства
Гипертоническая болезнь вместе с диабетом образуют поистине гремучую смесь – повышается риск инфарктов, инсультов, развития слепоты и другие опасные осложнения. Чтобы снизить вероятность их развития, диабетики вынуждены тщательнее других следить за своим давлением.
Группы гипотензивных средств:
- Блокаторы кальциевых каналов.
- Ингибиторы АПФ.
- Диуретики.
- Бета-блокаторы.
- Блокаторы рецепторов ангиотензина-II.

Чаще всего при СД 2 типа назначаются ингибиторы АПФ. К этой группе относятся:
- Берлиприл;
- Диротон;
- Каптоприл;
- Зокардис;
- Амприлан.
Статины
Они представляют собой группу веществ, которые помогают снизить уровень липопротеинов низкой плотности и холестерина в крови. Существует несколько поколений статинов:
- Ловастатин, Симвастатин, Правастатин.
- Флувастатин.
- Аторвастатин.
- Питавастатин, Розувастатин.
Для поддержания здоровья людей с СД 2 типа чаще всего используются лекарства на основе аторвастатина и розувастатина.
Препараты, действующим веществом которых является аторвастатин:
- Липримар;
- Торвакард;
- Аторис.
На основе розувастатина:
- Крестор;
- Роксера;
- Розукард.

Положительное влияние статинов:
- Предотвращение образования тромбов.
- Улучшение состояния внутренней оболочки сосудов.
- Снижается риск развития ишемических осложнений, инфаркта миокарда, инсульта и смерти из-за них.
Альфа-Липоевая (Тиоктовая) кислота
Она является метаболическим средством и эндогенным антиоксидантом. Применяется для регуляции липидного и углеводного обмена, стимуляции обмена холестерина. Вещество способствует снижению концентрации глюкозы в крови, увеличению гликогена в печени и преодоления инсулинорезистентности.
Препараты на её основе оказывают следующие положительные эффекты:
- Гепатопротекторный.
- Гиполипидемический.
- Гипохолестеринемический.
- Гипогликемический.
- Улучшается трофика нейронов.
Лекарства на основе тиоктовой кислоты выпускаются в разных дозировках и формах выпуска. Некоторые торговые наименования:
- Берлитион;
- Тиогамма;
- Тиолепта;
- Октолипен.

Диабетики принимают эти средства при полинейропатии – потери чувствительности из-за поражения нервных окончаний, преимущественно в ногах.
Нейропротекторы
Нейропротекторы представляют собой совокупность нескольких групп веществ, целью которых является защита нейронов головного мозга от повреждений, также они способны положительно влиять на метаболизм, улучшать энергетическое снабжение нервных клеток и предохранять их от агрессивных факторов.
Виды нейропротекторов:
- Ноотропы.
- Антиоксиданты.
- Адаптогены.
- Вещества растительного происхождения.
Препараты этих групп применяются людьми с СД 2 типа, у которых выявлена диабетическая или гипогликемическая энцефалопатия. Заболевания возникают вследствие обменных и сосудистых нарушений в связи с диабетом.
Источник
Дата публикации 14 июня 2018Обновлено 23 июля 2019
Определение болезни. Причины заболевания
Эпидемия сахарного диабета (СД) длится уже достаточно долго.[9] По данным Всемирной организации здравоохранения (ВОЗ) в 1980 году на планете было около 150 миллионов человек, страдающих от СД, а в 2014 году — около 421 миллионов. К сожалению, тенденция к регрессу заболеваемости за последние десятилетия не наблюдается, и уже сегодня можно смело заявить, что СД является одним из распространённых и тяжёлых болезней.
Сахарный диабет II типа — хроническое неинфекционное, эндокринное заболевание, которое проявляется глубокими нарушениями липидного, белкового и углеводного обменов, связанного с абсолютным или же относительным дефицитом гормона, производимого поджелудочной железой.
У пациентов с СД II типа поджелудочная железа продуцирует достаточное количество инсулина — гормона, регулирующего углеводный обмен в организме. Однако из-за нарушения метаболических реакций в ответ на действие инсулина возникает дефицит этого гормона.
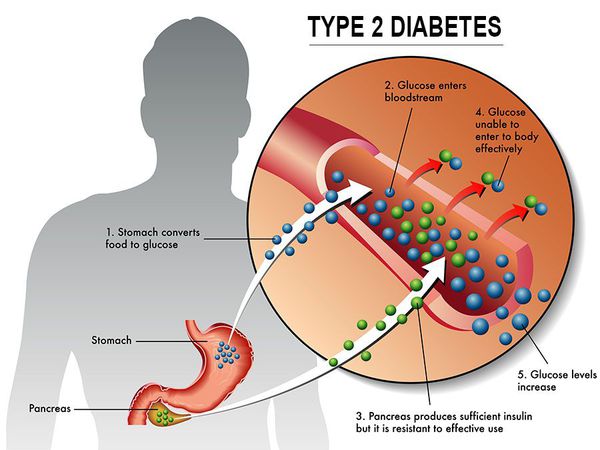
Инсулиннозависимый СД II типа имеет полигенную природу, а также является наследственным заболеванием.
Причиной возникновения данной патологии является совокупность определённых генов, а её развитие и симптоматика определяется сопутствующими факторами риска, такими как ожирение, несбалансированное питание, низкая физическая активность, постоянные стрессовые ситуации, возраст от 40 лет.[1]
Нарастающая пандемия ожирения и СД II типа тесно связаны и представляют основные глобальные угрозы здоровью в обществе.[3] Именно эти патологии являются причинами появления хронических заболеваний: ишемической болезни сердца, гипертонии, атеросклероза и гиперлипидемии.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы сахарного диабета 2 типа
Чаще всего симптоматика при СД II типа выражена слабо, поэтому данное заболевание можно обнаружить благодаря результатам лабораторных исследований. Поэтому людям, относящимся к группе риска (наличие ожирения, высокого давления, различных метаболических синдромов, возраст от 40 лет), следует проходить плановое обследование для исключения или своевременного выявления болезни.
К основным симптомам СД II типа следует отнести:
- перманентную и немотивированную слабость, сонливость;
- постоянную жажду и сухость во рту;
- полиурию — учащённое мочеиспускание;
- усиленный аппетит (в период декомпенсации (прогрессирования и ухудшения) болезни аппетит резко снижается);
- кожный зуд (у женщин часто возникает в области промежности);
- медленно заживающие раны;
- затуманенное зрение;
- онемение конечностей.
Период декомпенсации заболевания проявляется сухостью кожи, снижением упругости и эластичности, грибковыми поражениями. В связи с аномально повышенным уровнем липидов возникает ксантоматоз кожи (доброкачественные новообразования).
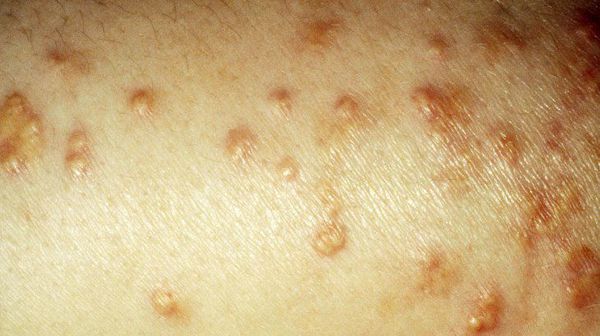
У больных СД II типа ногти подвержены ломкости, потере цвета или же появлению желтизны, а 0,1 – 0,3% пациентов страдают липоидным некробиозом кожи (отложения жиров в разрушенных участках коллагенового слоя).
Помимо симптомов самого СД II типа дают о себе знать также симптомы поздних осложнений заболевания: язвы на ногах, снижение зрения, инфаркты, инсульты, поражения сосудов ног и другие патологии.
Патогенез сахарного диабета 2 типа
Основная причина возникновения СД II типа — это инсулинорезистентность (утрата реакции клеток на инсулин), обусловленная рядом факторов внешней среды и генетическими факторами, протекающая на фоне дисфункции β-клеток. Согласно исследовательским данным, при инсулинорезистентности снижается плотность инсулиновых рецепторов в тканях и происходит транслокация (хромосомная мутация) ГЛЮТ-4 (GLUT4).
Повышенный уровень инсулина в крови (гиперинсулинемия) приводит к уменьшению количества рецепторов на клетках-мишенях. Со временем β -клетки перестают реагировать на повышающийся уровень глюкозы. В итоге образуется относительный дефицит инсулина, при котором нарушается толерантность к углеводам.
Дефицит инсулина приводит к снижению утилизации глюкозы (сахара) в тканях, усилению процессов расщипления гликогена до глюкозы и образования сахара из неуглеводных компонентов в печени, тем самым повышая продукцию глюкозы и усугубляя гимергликемию — симптом, характеризующийся повышенным содержанием сахара в крови.
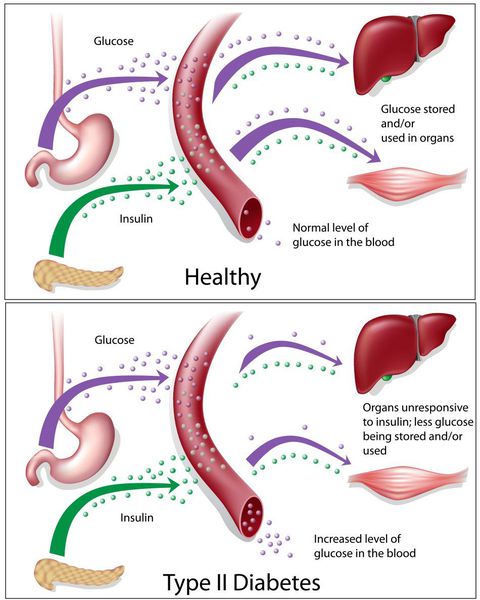
Окончания периферических двигательных нервов выделяют кальцитонин-подобный пептид. Он способствует подавлению секреции инсулина путём активизации АТФ-зависимых калиевых каналов (K+) в мембранах β-клеток, а также подавлению поглощения глюкозы скелетными мышцами.
Избыточный уровень лептина — главного регулятора энергетического обмена — способствует подавлению секреции инсулина, приводя к возникновению инсулинорезистентности скелетных мышц к жировой ткани.
Таким образом инсулинорезистентность включается в себя различные метаболические изменения: нарушение толерантности к углеводам, ожирение, артериальная гипертензия, дислипопротеидемия и атеросклероз. Главную роль в патогенезе этих нарушений играет гиперинсулинемия, как компенсаторное следствие инсулинорезистентности.[6]
Классификация и стадии развития сахарного диабета 2 типа
В настоящее время российские диабетологи классифицируют СД по степени тяжести, а также по состоянию углеводного обмена. Однако Международная Федерация диабета (МФД) довольно часто вносит изменения в цели лечения диабета и классификации его осложнений. По этой причине российские диабетологи вынуждены, постоянно изменять принятые в России классификации СД II типа по тяжести и степени декомпенсации заболевания.
Существуют три степени тяжести заболевания:
- I степень — наблюдаются симптомы осложнений, дисфункция некоторых внутренних органов и систем. Улучшение состояния достигается путём соблюдения диеты, назначается применение препаратов и инъекций.
- II степень — достаточно быстро появляются осложнения органа зрения, происходит активное выделение глюкозы с мочой, появляются проблемы с конечностями. Медикаментозная терапия и диеты не дают эффективных результатов.
- III степень – происходит выведение глюкозы и белка с мочой, развивается почечная недостаточность. В этой степени патология не поддаётся лечению.
По состоянию углеводного обмена выделяют следующие стадии СД II типа:
- компенсированная — нормальный уровень сахара в крови, достигнутый с помощью лечения, и отсутствие сахара в моче;
- субкомпенсированая — уровень глюкозы в крови (до 13,9 ммоль/л) и в моче (до 50 г/л) умеренный, при этом ацетон в урине отсутствует;
- декомпенсированная — все показатели, характерные для субкомпенсации, значительно повышены, в моче обнаруживается ацетон.
Осложнения сахарного диабета 2 типа
К острым осложнениям СД II типа относятся:
- Кетоацидотическая кома — опасное состояние, при котором происходит тотальная интоксикация организма кетоновыми телами, а также развивается метаболический ацидоз (увеличение кислотности), острая печёночная, почечная и сердечно-сосудистая недостаточность.
- Гипогликемическая кома — состояние угнетения сознания, развивающееся при резком уменьшении содержания глюкозы в крови ниже критической отметки.
- Гиперосмолярная кома — данное осложнение развивается в течение нескольких дней, в результате которого нарушается метаболизм, клетки обезвоживаются, резко увеличивается уровень глюкозы в крови.
Поздними осложнениями СД II типа являются:
- диабетическая нефропатия (патология почек);
- ретинопатия (поражение сетчатки глаза, способное привести к слепоте);
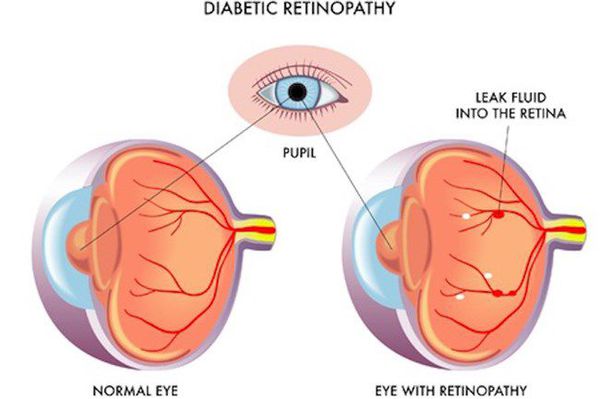
- полинейропатия (поражение периферических нервов, при котором конечности теряют чувствительность);
- синдром диабетической стопы (образование на нижних конечностях открытых язв, гнойных нарывов, некротических (отмирающих) тканей).
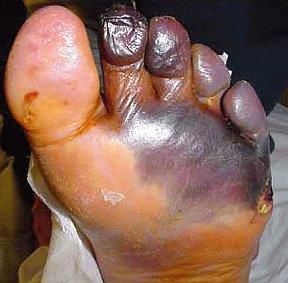
Диагностика сахарного диабета 2 типа
Для того чтобы диагностировать СД II типа необходимо оценить симптомы болезни и провести следующие исследования:
- Определение уровня глюкозы в плазме крови. Кровь берётся из пальца, натощак. Положительный диагноз СД II типа устанавливается в случае наличия глюкозы свыше 7,0 ммоль/л при проведении анализа два или более раза в разные дни. Показатели могут изменяться в зависимости от физической активности и употребления пищи.
- Тест на гликированный гемоглобин (HbAc1). В отличие от показателей уровня сахара в крови, уровень HbAc1 меняется медленно, поэтому данный анализ является надёжным методом диагностики, а также последующего контроля заболевания. Показатель выше 6,5% свидетельствует о наличии СД II типа.
- Анализ мочи на глюкозу и ацетон. У пациентов с СД II типа в суточной моче содержится глюкоза, её определяют только при условии повышенного уровня глюкозы в крови (от 10 ммоль/л). Присутствие в урине трёх-четырёх «плюсов» ацетона также свидетельствует о наличии СД II типа, тогда как в моче здорового человека данное вещество не обнаруживается.
- Анализ крови на толерантность к глюкозе. Предполагает определение концентрации глюкозы спустя два часа после приёма натощак стакана воды с растворённой в нём глюкозой (75 г). Диагноз СД II типа подтверждается, если первоначальный уровень глюкозы (7 ммоль/л и более) после выпитого раствора повысился минимум до 11 ммоль/л.
Лечение сахарного диабета 2 типа
Лечение СД II типа предполагает решение основных задач:
- компенсировать недостаток инсулина;
- скорректировать гормонально-метаболические нарушения;
- осуществление терапии и профилактики осложнений.
Для их решения применяется следующие методы лечения:
- диетотерапия;
- физические нагрузки;
- применение сахароснижающих препаратов;
- инсулинотерапия;
- хирургическое вмешательство.
Диетотерапия
Диета при СД II типа, как и обычная диета, предполагает оптимальное соотношение основных веществ, содержащихся в продуктах: белки должны составлять 16% суточного рациона, жиры — 24%, а углеводы — 60%. Отличие диеты при диабете II типа заключается в характере потребляемых углеводов: рафинированные сахара заменяются медленно усваиваемыми углеводами. Так как данное заболевание возникает у полных людей, потеря веса является важнейшим условием, нормализующим содержание глюкозы в крови. В связи с этим рекомендована калорийность диеты, при которой пациент еженедельно будет терять 500 г массы тела до момента достижения идеального веса. Однако при этом еженедельное уменьшение веса не должно превышать 2 кг, в противном случае это приведёт к избыточной потере мышечной, а не жировой ткани. Количество калорий, необходимое для суточного рациона пациентов с СД II типа, рассчитывается следующим образом: женщинам нужно умножить идеальный вес на 20 ккал, а мужчинам — на 25 ккал.
При соблюдении диеты необходимо принимать витамины, так как во время диетотерапии происходит избыточное выведение их с мочой. Нехватку витаминов в организме можно компенсировать при помощи рационального употребления полезных продуктов, таких как свежая зелень, овощи, фрукты и ягоды. В зимние и весенние периоды возможен приём витаминов в дрожжевой форме.
Физическая нагрузка
Верно подобранная система физических упражнений, с учётом течения заболевания, возраста и присутствующих осложнений, способствует значительному улучшению состояния больного СД. Эта методика лечения хороша тем, что необходимость применения инсулита практически отпадает, так как во время физических нагрузок глюкоза и липиды сгорают без его участия.
Лечение сахароснижающими препаратами
На сегодняшний день используют производные сахароснижающих препаратов:
- сульфонилмочевины (толбутамид, глибенкламид);
- бигуаниды, снижающие глюконеогенез в печени и повышающие чувствительность мышц и печени к инсулину (метформин);
- тиазолидиндионы (глитазоны), схожие по свойствам с бигуанидами (пиоглитазон, росиглитазон);
- ингибиторы альфа-глюкозидаз, снижающие темпы всасывания глюкозы в желудочно-кишечном тракте (акарбоза);
- агонисты рецепторов глюкагоноподобного пептида-1, стимулирующие синтез и секрецию инсулина, снижающие продукцию глюкозы печенью, аппетит и массу тела, замедляющие эвакуацию пищевого комка из желудка (эксенатид, лираглутид);
- ингибиторы депептидил-пептидазы-4, также стимулирующие синтез и секрецию инсулина, снижающие продукцию глюкозы печенью, не влияющие на скорость эвакуации пищи из желудка и оказывающие нейтральное действие на массу тела (ситаглиптин, вилдаглиптин);
- ингибиторы натрий-глюкозного котранспортера 2 типа (глифлозины), снижающие реабсорбцию (поглощение) глюкозы в почках, а также массу тела (дапаглифлозин,эмпаглифлозин).
Инсулинотерапия
В зависимости от тяжести болезни и возникающих осложнений врач назначает приём инсулина. Данный метод лечения показан примерно в 15-20% случаев. Показаниями к применению инсулинотерапии являются:
- быстрая потеря веса без видимой на то причины;
- возникновение осложнений;
- недостаточная эффективность других сахароснижающих препаратов.
Хирургическое лечение
Несмотря на множество гипогликемических препаратов, остаётся не решённым вопрос об их правильной дозировке, а также о приверженности пациентов к выбранному методу терапии. Это, в свою очередь, создаёт трудности при достижении длительной ремиссии СД II типа. Поэтому всё большую популярность в мире получает оперативная терапия данного заболевания — бариатрическая или метаболическая хирургия. МФД считает данный метод лечения пациентов с СД II типа эффективным. В настоящее время в мире проводится более 500 000 бариатрических операций в год. Существует несколько видов метаболической хирургии, самыми распространёнными являются шунтирование желудка и мини гастрошунтирование.[4]
Шунтирование желудка по Ру
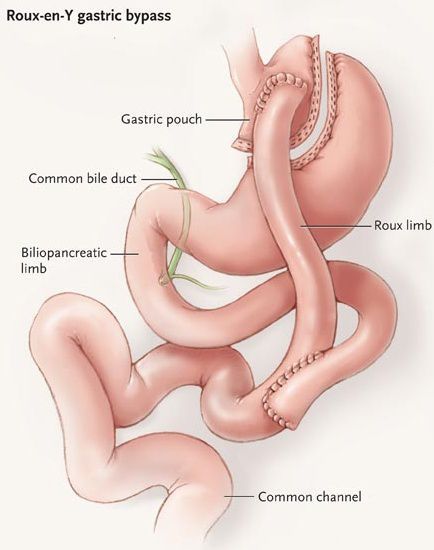
Во время шунтирования, желудок пересекается ниже пищевода таким о?
