Симптомы несахарного диабета у женщины

Екатерина Смольникова
Практикующий врач-эндокринолог (Стаж 10 лет). Имеет большой опыт работы в частных и государственных клиниках России.
Задать вопрос
Последнее обновление – 23 января 2020 в 17:42
Несахарный диабет и его симптомы у женщин диагностируются врачом-эндокринологом. Заболевание встречается редко, хотя локализуется в эндокринной системе у мужчин и женщин, реже — у детей. Существует два вида: почечный и общий диабет. Его появление провоцирует несколько факторов.
Причины появления несахарного диабета
Общий (центральный) несахарный диабет у женщин возникает из-за:
- Метастазов, появившихся в результате сбоев в работе бронхов или молочных желез;
- инфекций;
- послеоперационных осложнений;
- энцефалита;
- черепно-мозговых травм;
- врожденных и приобретенных заболеваний почек;
- развивающихся в головном мозгу опухолей;
- недостаточного развития частей головного мозга;
- отсутствия любых причин (наблюдается при идиопатическом несахарном диабете);
- беременности (после родов симптомы исчезают).

Этот подвид болезни связан с накоплением антидиуретического гормона в головном мозгу возле гипоталамуса или гипофиза. Его высвобождению и нормальному функционированию препятствуют антитела, блокирующие действие гормона.
Причинами почечного несахарного диабета бывают:
- Почечная недостаточность, проявляющаяся периодически;
- анемия (серповидно-клеточная форма);
- низкий уровень кальция или высокий уровень калия в крови;
- медикаменты, токсически воздействующие на почки;
- поликистоз или амилоидоз почек;
- заболевания, при которых поражаются мочевые каналы нефрона;
- генетические мутации в рецепторах, отвечающих за чувствительность к вазопрессину.

Недуг появляется в результате недостаточного синтеза вазопрессина — гормона, выделяемого эндокринной железой, который отвечает за реабсорбцию воды в канальцах почек. Из-за нарушения этого процесса из организма усиленно выводится жидкость, и женщине постоянно хочется пить. Почечные клетки теряют чувствительность к данному гормону.
Симптомы несахарного диабета у женщин
Основные признаки — частые позывы к мочеиспусканию и сильная жажда. За сутки в организме женщины вырабатывается около 10, а в тяжелых случаях — около 30 л мочи. Цвет выделений прозрачный; в моче различают почти незаметные осадки солей и частиц; не наблюдается примесей, свидетельствующих о патологиях (эритроцитов или лейкоцитов).
Диабет характеризуется острым протеканием.
Среди других основных симптомов медики выделяют следующие:
- Головные боли;
- значительную потерю веса из-за обезвоживания организма;
- понижение артериального давления;
- диарею и рвоту;
- потливость;
- учащенное отделение слюны;
- опущение желудка.
Тошнота и боли в голове дают знать о поздней стадии несахарного диабета у женщин.

Самым ярко выраженным симптомом является постоянное мочеиспускание, в том числе — ночью. Больная лишается возможность полноценно поспать, в результате чего у нее появляется нервное истощение (неврозы и депрессии). Если свести потребление воды к нулю, количество выводимой мочи будет тем же, а организм начнет обезвоживаться.
Существует способ, основанный на данном феномене и позволяющий удостовериться в наличии этой патологии. Пациентке на протяжении от 8 до 12 часов не дают никакой жидкости, и с едой — также. Если моча продолжает выделяться столь же интенсивно, диагноз подтверждается.
Патологическая жажда негативно влияет на весь организм: органы почек и выделительной системы увеличиваются, желудок растягивается, вследствие чего возникают проблемы в пищеварении и запоры; постепенно человек чувствует недостаточность кровотока из-за сгущения крови. Это приводит к обезвоживанию и связанными с ним головокружением, учащенным пульсом, слабостью и возможностью развития коллапса.
Постоянный недостаток жидкости в крови приводит к дряблости кожи, ее сухости, малом количестве слюны и отсутствием потоотделения. У женщин нарушается менструальный цикл, периодически появляется тошнота, затем — рвота.
Диагностические меры
Диагностика несахарного диабета у женщин основана на:
- Анализе по Зимницкому;
- физическом осмотре;
- электрокардиографии;
- клиническом анализе мочи;
- УЗИ почек и мочевого пузыря;
- магнитно-резонансной томографии;
- измерении артериального давления;
- общем анализе крови.
Первым обследованием является тест на полиурию, позволяющую проанализировать ее плотность и удельный вес. Почечная форма болезни требует приема у уролога, а вовлечение в процесс половых органов и нарушение менструации свидетельствует о необходимости осмотра гинеколога. Гипофиз и гипоталамус исследуются посредством проведения МРТ головного мозга. Дополнительно применяют специальные методы. Лучше делать обследование на первых стадиях патологии, чтобы не допустить деформации органов мочеполовой и пищеварительной системы.
Видео
Лечение несахарного диабета у женщин
Для устранения несахарного диабета у женщин доктору необходимо получить ответы пациентки на следующие вопросы:
- Сколько потребляется воды и выделяется мочи каждые сутки.
- Какие присутствуют в организме признаки нарушения работы эндокринной системы.
- Появляется ли жажда в ночное время и сколько мочи выделяется в данный период.
- Существует ли связь между психологическим настроем и проявляющимися симптомами недуга.
Если результаты опроса предполагают наличие диабета, то врач назначает соответствующую диагностику. После подтверждения диагноза медик выбирает оптимальный вариант лечения. В зависимости от конкретной разновидности патологии — центральной или почечной — назначают соответствующее лечение.

Признаки почечного типа устраняются тиазидными диуретиками и противовоспалительными медикаментами: Индометацином или Ибупрофеном. Терапия должна проводиться систематически, постоянно. Если сон нарушен, восстановить его помогут средства на растительной основе (пустырник, шишки хмеля, валерьяна и др.). Эта форма несахарного диабета у женщин наиболее тяжело излечивается — существует большая вероятность инвалидности.
Для оптимального подбора препаратов для лечения центрального (общего) диабета нужно принять во внимание количество мочи, выделяемое в сутки. Если не более 4-х литров, терапию медпрепаратами не проводят. Медики назначают особую диету, при которой потерянная жидкость постепенно восстановится в организме в нужном количестве. При суточном объеме от 4-х литров назначаются медикаменты, действие которых аналогичное по сравнению с вазопрессином. Если этот гормон частично синтезируется в организме, пациентка должна принимать изделия, стимулирующие выработку данного гормона.
С этой целью назначают Минирин в таблетках в дозе, необходимой для восстановления синтеза антидиуретического гормона. Также применяются Десмопрессин и Натива. Назначаются медикаменты для подкожного, перорального или интраназального применения. Инъекции используются только в особых случаях (если у пациентки имеются серьезные психические заболевания).

Минирин

Натива

Десмопрессин
В целом успешное лечение несахарного диабета у женщин зависит от степени запущенности болезни. Если обратиться за медицинской помощью на ранних стадиях, можно быстро и успешно вылечить патологию.
Загрузка…
Источник
Дата публикации 11 октября 2019Обновлено 11 октября 2019
Определение болезни. Причины заболевания
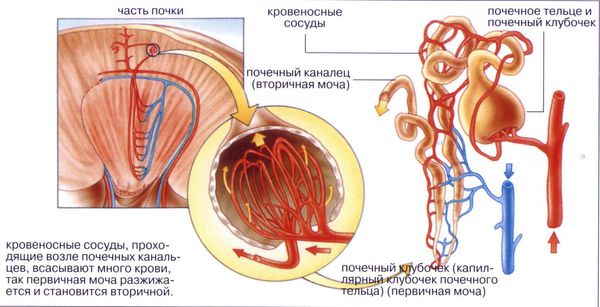
Несахарный диабет — это заболевание, при котором почки перестают концентрировать жидкость (всасывать её и возвращать обратно в кровоток). Болезнь сопровождается выделением большого объёма неконцентрированной мочи, а также сильным чувством жажды.
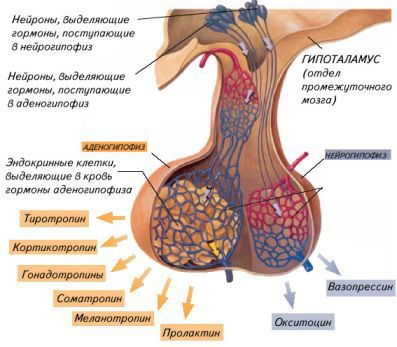
Этот тип диабета связан с гормоном вазопрессином (антидиуретическим гормоном), регулирующим способность почек концентрировать мочу. Он синтезируется нервными клетками переднего гипоталамуса и выделяется в кровь нейрогипофизом — задней долей гипофиза, одной из главных эндокринных желёз.
Снижение продукции вазопрессина (при центральном несахарном диабете) или нечувствительность рецепторов почек к нему (при нефрогенном несахарном диабете) лежат в основе заболевания.

Центральный несахарный диабет встречается со средней частотой 1:25 000. Болезнь может выявляться в любом возрасте, однако чаще развивается в интервале от 20 до 40 лет, поражает мужчин и женщин одинаково часто [2].
Причину заболевания не всегда удаётся выяснить точно. Наследственные формы центрального несахарного диабета встречаются не более чем в 30 % случаев. Остальные случаи приходятся на приобретённый несахарный диабет. Выделяют следующие возможные причины приобретённого центрального несахарного диабета:
- аутоиммунные процессы, обусловленные агрессией иммунной системы против клеток, продуцирующих вазопрессин;
- воспалительные процессы (менингит, энцефалит);
- инфекционные заболевания (грипп, ветряная оспа, эпидемический паротит, менингит, коклюш, среди хронических – тонзиллит и другие очаговые инфекции носоглотки);
- опухоли гипофизарной области;
- инфаркт нейрогипофиза, перекрут ножки гипофиза (синдром Шиена);
- лейкемия;
- травмы нейрогипофиза, гипоталамуса, ножки гипофиза, операции на эти области — после трансназальной аденомэктомии несахарный диабет встречается в 7,2 % случаев [3].
Причины нефрогенного несахарного диабета:
- наследственные (генетические), чаще встречаются у мужчин;
- почечная недостаточность.
Если причину несахарного диабета выяснить не удаётся, говорят об идиопатическом несахарном диабете.
Несахарный диабет развивается стремительно, первый раз проявляется спонтанно на фоне относительного или полного здоровья. Ранних симптомов, предвещающих скорое начало заболевания, не существует.
Врождённые формы несахарного диабета встречаются редко. У детей до 1 года диагностика затруднена, так как ранний возраст в целом характеризуется незрелостью почек.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы несахарного диабета
В основе данного заболевания лежит синдром полидипсии (неестественной, неутолимой жажды) и полиурии (образования мочи в больших количествах). Он проявляется следующими симптомами:
- жажда, заставляющая человека выпивать огромное количество жидкости, до 18 литров в сутки. Характерно предпочтение больными простой холодной (ледяной) воды. Пациент за один раз не напивается 1-2 стаканами воды;
- выделение мочи более 3 литров в сутки;
- учащённое мочеиспускание большими порциями мочи (до 2,5 литров) по 10-15 раз в сутки;
- сухость кожи и слизистых;
- низкое артериальное давление;
- учащённое сердцебиение;
- общая слабость;
- задержки стула, нарушения работы желудочно-кишечного тракта (связано с растяжением желудка большими объёмами воды).

В норме секреция вазопрессина в ночной период резко возрастает, благодаря чему концентрирующая функция почек тоже возрастает, урежается мочеиспускание, и человек не встаёт ночью мочиться. А вот симптоматика при несахарном диабете не зависит от времени суток: жажда и учащённое мочеиспускание выражены так же сильно, как и в дневные часы.
Из-за постоянной жажды и частого мочеиспускания нарушается сон, привычный образ жизни, ухудшается её качество. При средней и тяжёлой степени несахарного диабета человек не может надолго отлучиться из дома, не может выспаться, его беспокоит постоянная усталость. При лёгких формах пациент привыкает часто пить и мочиться, поэтому не предъявляет жалоб.
При несахарном диабете, возникшем после нейрохирургических вмешательств или травмы головы, могут присоединяться симптомы дефицита других гормонов гипофиза:
- тиреотропного гормона (клиника гипотиреоза: сухость кожи, сильная слабость, отёки, сонливость, заторможенность);
- адренокортикотропного гормона (проявления надпочечниковой недостаточности);
- гонадотропинов (нарушения репродуктивной функции).
Существует крайне редкое генетическое заболевание — синдром Вольфрама (DIDMOAD – diabetes insipidus, diabetes mellitus, optic atrophy, deafness), передающееся аутосомно-рецессивно. Это сочетание сахарного диабета 1 типа, центрального несахарного диабета, глухоты (не у всех пациентов) и атрофии зрительных нервов. Соответственно, симптомы этого состояния будут включать симптомы сахарного и несахарного диабетов, глухоту и слепоту. Часто такие больные страдают психическими расстройствами [12].
Патогенез несахарного диабета
Секреция вазопрессина напрямую зависит от осмолярности всех растворённых частиц плазмы (суммарной концентрации натрия, глюкозы, калия, мочевины), объёма циркулирующей крови и артериального давления. Колебания осмолярного состава крови более чем на 1 % от исходного чётко улавливается осморецепторами, расположенными в гипоталамусе. В норме повышение осмолярности крови (повышение уровня натрия) стимулирует выделение в кровоток вазопрессина для удержания жидкости в организме. Снижение осмолярности плазмы, вызванное приёмом избыточного количества жидкости, подавляет секрецию вазопрессина.
В физиологических условиях осмолярность плазмы находится в пределах 282–295 мосм/л. Главный физиологический эффект вазопрессина заключается в стимуляции обратного всасывания воды в собирательных канальцах почек. В клетках канальцев вазопрессин действует через так называемые V2-рецепторы: эти рецепторы в норме реагируют на воздействие вазопрессина встраиванием водных каналов (аквапоринов) в мембрану клеток канальцев, благодаря чему через эти каналы происходит обратный ток воды (реабсорбция) обратно в кровяное русло. В результате моча выделяется концентрированной [4].
Отсутствие или снижение воздействия вазопрессина на V2-рецепторы почек и является основой патогенеза несахарного диабета: обратное всасывание воды не происходит, организм теряет слишком много воды через очень разведённую мочу, кровь концентрируется, повышается уровень натрия в крови, через воздействие на осморецепторы появляется чувство жажды, заставляющее человека пить больше воды.
Классификация и стадии развития несахарного диабета
Различают три основных типа несахарного диабета:
- центральный (гипоталамический, гипофизарный), связанный с нарушением продукции вазопрессина;
- нефрогенный (почечный, вазопрессин-резистентный), при котором почки оказываются нечувствительны к действию вазопрессина. Паталогия может быть как наследственной, так и приобретённой в результате приёма лекарств или как осложнение после других заболеваний, в частности болезней почек и эндокринных заболеваний. При нефрогенном типе несахарного диабета нарушается строение мозгового вещества или дистальных нефронов и, как следствие, концентрационная способность мочи;
- гестационный: возникает у женщин во время беременности. Это транзиторное состояние, связанное с ускорением метаболизма вазопрессина: вазопрессин вследствие особенностей гормональных перестроек быстро разрушается, а нейрогипофиз не успевает восполнить возрастающую потребность [5];
Функциональный несахарный диабет возникает у детей до года, обусловлен незрелостью концентрационного механизма почек.
Следует отличать несахарный диабет от первичной полидипсии — патологической жажды или компульсивного желания пить (психогенная полидипсия), которые подавляют физиологическую секрецию вазопрессина, что приводит к симптомам несахарного диабета. При искусственном обезвоживании организма производство вазопрессина восстанавливается.
По тяжести течения выделяют несколько форм:
- лёгкая (выделение до 6–8 л мочи в сутки);
- средняя (выделение 8–14 л мочи в сутки);
- тяжёлая (выделение более 14 л мочи в сутки).
Центральный (гипофизарный) несахарный диабет, возникающий из-за острой инфекции или травмы, обычно проявляется сразу после воздействия причинного фактора или спустя 2–4 недели. Хронические инфекционные заболевания вызывают несахарный диабет, как правило, спустя 1–2 года [6].
Осложнения несахарного диабета
У ряда пациентов с несахарным диабетом и нарушением чувства жажды при отсутствии своевременного приёма жидкости может развиться обезвоживание. Учитывая то, что головной мозг практически на 80 % состоит из воды, такое состояние приводит к уменьшению его объёма в черепе, из-за чего происходят кровотечения в ткани и оболочках мозга. Всё это очень негативно сказывается на функции центральной нервной системы, могут развиваться ступор, судороги и кома.
К счастью, у пациентов с сохранёнными механизмами восприятия жажды эти угрожающие жизни проявления гипернатриемии (повышения уровня натрия крови) обычно не происходят, и само по себе отсутствие вазопрессина не опасно, если вовремя утоляется жажда. Опасными считаются случаи, когда в силу возрастных изменений или нарушений сознания пациент не может вовремя отреагировать на жажду [3].
При данной патологии осложнений, связанных с избыточным потреблением жидкости, не развивается, так как из-за особенностей патогенеза заболевания вода практически не задерживается в организме.
Диагностика несахарного диабета
Диагностика несахарного диабета выполняется в несколько этапов:
I этап. Врач собирает жалобы и анамнез. Если они соответствуют клинике несахарного диабета, назначается минимальное обследование, включающее: подсчёт выделяемой жидкости за сутки, определение удельной плотности всех порций мочи за сутки (проба по Зимницкому), определение осмолярности мочи. Поводом заподозрить наличие несахарного диабета является подтверждение гипотонической полиурии:
- постоянное выделение мочи более 3 литров в сутки (или более 40 мл на 1 кг массы тела);
- низкая удельная плотность мочи по Зимницкому.
II этап. После подтверждения гипотонической полиурии требуется исключение других её причин:
- повышенного уровня сахара (сахарный диабет);
- повышенного уровня кальция (гиперпаратиреоз);
- почечной недостаточности.
III этап. После исключения вышеперечисленных состояний определяется осмолярность крови и мочи: гиперосмолярность крови более 300 мОсм/кг в сочетании с низкой осмолярностью мочи менее 300 мОсм/кг соответствует диагнозу несахарного диабета.
IV этап. Необходим в сомнительных случаях, требующих дифференциального диагноза: проводится проба с сухоядением — исследование изменений осмолярности плазмы и мочи пациента на фоне ограничения его в жидкости (разрешается есть твёрдую пищу). Проводится в стационарных условиях для исключения первичной полидипсии (не связанной с несахарным диабетом). При несахарном диабете быстро наступает обезвоживание, подтверждаемое резким нарастанием осмолярности крови. Затем проводится тест с десмопрессином (синтетическим аналогом вазопрессина): при введении в организм лекарства через 2-4 часа наступает резкое улучшение самочувствия и повышение концентрации мочи [2].
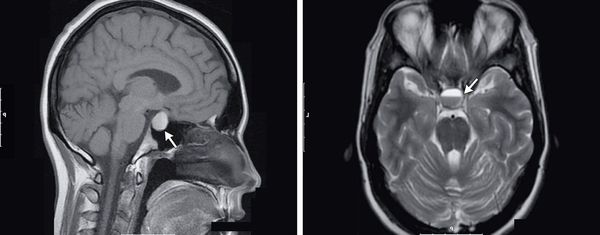
Помимо лабораторной диагностики требуется проведение МРТ гипофиза с контрастным усилением для исключения объёмных образований гипоталамо-гипофизарной области, УЗИ почек для исключения структурной патологии почек, способной привести к нефрогенному несахарному диабету. В некоторых случаях нужна консультация психиатра для исключения первичной полидипсии — компульсивного (навязчивого) употребления большого количества воды, связанного с психическими расстройствами.
Лечение несахарного диабета
Лечение несахарного диабета будет зависеть от первопричины, вызвавшей заболевание.
Лечение центрального несахарного диабета проводится синтетическим аналогом вазопрессина — десмопрессином. Десмопрессин обладает более выраженным антидиуретическим (антимочегонным) эффектом и большей продолжительностью действия по сравнению с натуральным вазопрессином. Основная цель лечения десмопрессином — подбор минимально эффективной дозы препарата для устранения избыточной жажды и полиурии. Подбор дозы проводится индивидуально с учётом клинических проявлений — уменьшения эпизодов жажды и полиурии. Имеются следующие формы лекарственных средств для лечения больных несахарным диабетом: назальный спрей, назальные капли, пероральные формы (для приема внутрь или рассасывания).
При наличии сопутствующего образования гипофиза или гипоталамуса (например опухоли), вызвавшего центральный несахарный диабет, проводится лечение этой патологии.
Для предотвращения растяжения и в дальнейшем дисфункции мочевого пузыря всем пациентам с выраженной полиурией рекомендуется частое “двойное” мочеиспускание — после мочеиспускания необходимо подождать несколько минут, а затем попробовать ещё раз опорожнить мочевой пузырь полностью.
При нефрогенном несахарном диабете ограничивается потребление соли и белковой пищи, рекомендуется достаточное потребление воды для предотвращения обезвоживания. Могут применяться тиазидные диуретики или нестероидные противовоспалительные препараты [9]. Лечение нефрогенного несахарного диабета предполагает также лечение эндокринного заболевания или заболевания почек, которое вызывает этот вид диабета. Диета с пониженным содержанием натрия в сочетании с приёмом тиазидных диуретиков парадоксальным образом ведёт к уменьшению полиурии. При свободном доступе к воде серьёзные осложнения у пациента при этом типе заболевания развиваются редко.
При лечении первичной полидипсии предпочтение отдается ограничению жидкости, но в случае психогенной полидипсии могут возникать трудности с выполнением этой рекомендации. Психиатрические расстройства, которые могут лежать в основе состояния, требуют соответствующей терапии. В случае психогенной полидипсии нельзя применять препараты десмопрессина, это может привести к водной интоксикации. Пациентам с неадекватным восприятием чувства жажды (дипсогенной полидипсией) может быть рекомендована замена избыточного употребления жидкости на кислые леденцы и ледяную крошку (воздействие кислым или холодным на рецепторы языка снижает чувство жажды).
Прогноз. Профилактика
Без лечения несахарный диабет не несёт непосредственной угрозы жизни при наличии достаточного количества питьевой воды, однако может значительно снижать качество жизни, трудоспособность и адаптацию в обществе.
Заместительная терапия препаратами десмопрессина способна полностью нормализовать состояние больных с центральным несахарным диабетом. Излечение от центрального несахарного диабета возможно (и ожидаемо) после устранения известной непосредственной причины, вызвавшей его, например опухоли, сдавливающей гипофиз, или инфекции. Врач принимает решение о прекращении медикаментозного лечения по объективному состоянию пациента, его жалобам и лабораторным анализам.
Центральный несахарный диабет очень сложно предотвратить, поэтому специфической профилактики для него не существует. Определённое значение имеет рекомендация избегать черепно-мозговых травм, как возможных причин приобретенного гипофизарного несахарного диабета.
Прогноз при приобретенном несахарном диабете определяется основным заболеванием, приведшем к поражению гипофиза или гипоталамуса.
Лечение несахарного диабета длительное. В случаях идиопатического, наследственного или аутоиммунного несахарного диабета требуется пожизненное лечение [3].
Источник
