Состояние стоп при сахарном диабете
Под инфицированностью подразумевается лабораторное определение вида микрофлоры и клинические проявления воспаления.
Степень ишемии определяется по Покровскому-Фонтейну в случае наличия стенозов и окклюзий магистральных артерий.
Особое внимание необходимо уделять пациентам с атероматозом (55-64% больных с диагнозом «СД»). Атероматоз (развитие атеросклеротической бляшки) повреждает артериальные сосуды различного калибра: стенозы и окклюзии сосудов. Течение атероматоза в основном тяжёлое и имеет несколько особенностей:
- Поражаются дистальные отделы ноги (задняя и передняя большеберцовая, а тыльная артерия стопы) симметрично артериям обеих ног и на разных уровнях. Причём эти нарушения проявляются у людей более раннего возраста, по сравнению с пациентами без сахарного диабета.
- Самостоятельно (т. е. без механического воздействия и травм или при незначительном воздействии) возникает некроз тканей и формируются трофические язвы. Это связано с тем, что в капиллярную сеть стопы через магистральные артерии кровь поступает в недостаточном количестве и при значительном нарушении микроциркуляции происходит некроз не только кожи, но и мышц, сухожилий. Результат – гангрена, причём чаще влажная чем сухая.
На фоне снижения чувствительности, боль от микротравм и потертостей не ощущается пациентом. Даже язва под сухим струпом на подошвенной поверхности стопы может остаться незамеченной длительное время. Дном язвы могут быть кости и сухожилия.
Самыми драматичным последствием СД и СДС является ампутация конечности на различных уровнях:
- малая ампутация – в пределах стопы;
- высокая ампутация – на уровне голени и бедра.
Также возможен летальный исход больного по причине гнойно-некротического процесса (сепсис или ТЭЛА).
Диагноз «СДС» устанавливается при первом хирургическом осмотре. Проводится дифференциальная диагностика между нейропатической и ишемической стопой.
Отсутствие боли в области язвы – один из характерных признаков нейропатической ДС.
Также необходимо отличать трофические расстройства от чувства онемения и зябкости: «носки», «чулки» до отсутствия всех видов чувствительности.
Для определения расстройства чувствительности, кроме градуированного камертона, можно использовать электронные инструменты: биотензиометр или нейротензиометр.
При триплексном сканировании артерий нижних конечностей выявляется:
- утолщение и кальциноз периферических артерий (синдром Менкеберга);
- изменение скорости кровотока – подтверждает ишемический характер СДС.
На практике достаточно описать вид тканей в области язвы на подошвенной поверхности стопы, головок плюсневых костей или ногтевых фаланг пальцев стоп.
Лечением диабетической стопы в большинстве случаев занимаются врачи-хирурги, однако также рекомендуются консультации таких врачей, как ортопед, травматолог, невролог, сосудистый хирург, дерматолог и подиатр.
На практике терапевт, эндокринолог или хирург устанавливает диагноз «Диабетическая стопа». На основании жалоб пациента, объективных и локальных данных врач назначает консультацию «узкого» специалиста и лечение.
Принципы лечения СДС:
- комплексный подход;
- отказ от самолечения;
- своевременное обращение к врачу – промедление в лечении может стать причиной ампутации или летального исхода пациента.
Недостаточно корригируемый уровень глюкозы в крови поддерживает высокую активность микроорганизмов в области язвенного дефекта, а углубление воспалительного процесса тканей в области язвы приводит к увеличению уровня глюкозы крови. Таким образом возникает «порочный круг» СДС: гипергликемия – инфекционный процесс – гипергликемия.
Постоянный контроль показателей крови и коррекция лечебных процедур более эффективны в стационарных условиях.
Пациентов с СДС в 80% случаев госпитализируют в хирургический стационар. Показаниями для этого служат:
- системные проявления инфекции (лихорадка, лейкоцитоз и др.);
- необходимость в коррекции глюкозы крови и ацидоза;
- клинические признаки ишемии;
- наличие глубокой и/или быстро прогрессирующей инфекции, некротического участка на стопе или гангрены;
- необходимость экстренного хирургического вмешательства или обследования;
- невозможность самостоятельного выполнения назначений врача или домашнего ухода.
Медикаментозное лечение
Существует несколько видов препаратов, применяемых при консервативном лечении СДС:
- инсулинотерапия;
- ангиопротекторы:
- замедляют образование фермента гиалуронидазы или подавляют активность ее производных;
- обладают антибрадикининовым свойством;
- способствуют угнетению агрегации тромбоцитов;
- активируют процесс образования мукополисахаридов в стенках капилляров;
- нормализуют проницаемость стенок сосудов;
- регулируют сосудистый тонус, восстановливают функции эндотелия, уменьшают оксидативный стресс и воспалительную реакцию;
- антиагреганты – ацетилсалициловая кислота («Аспирин», «Тромбо АСС», «КардиАСК», «Тромбопол») – подавляют активность циклооксигеназы, фермента, усиливающего реакции синтеза тромбоксана (фактора склеивания тромбоцитов);
- антидепрессанты и противосудорожные препараты;
- антибиотики – применяются на основании лабораторного анализа отделяемого из язвы и классификации инфекционных осложнений у пациентов с СДС по тяжести процесса.
- препараты, влияющие на обмен веществ – тиоктовая кислота и комплекс витаминов:
- ускоряют распространение импульсов по нервным волокнам;
- нормализуют кровообращение в тканях;
- избавляют от дефицита клеточных ферментов;
- выводят токсины из организма.
Эффективность всего комплекса медикаментозной терапии инфекции у пациентов с СДС по разным авторам составляет:[1][2][3][4]
- 80-90% при лёгкой и средней тяжести заболевания;
- 60-80% при тяжёлом течении.
Хирургическое лечение СДС
Оперативное вмешательство показано в следующих случаях:
- опасность распространения процесса от дистальных отделов конечности к проксимальным при условии неэффективной медикаментозной терапии;
- при ограничении положительного эффекта выраженной сухой гангреной части стопы или пальцев.
Хирург выбирает тактику проведения оперативного вмешательства исходя из клинической картины и формы инфицированности.
Физиотерапевтические методы лечения
Данный метод лечения предполагает ограниченное индивидуальное применение.
Физиотерапия часто проводится на стадии реабилитации после хирургического лечения. Она предполагает:
- нормализацию всех видов обмена веществ в организме и в тканях непосредственно;
- снижение уровня глюкозы в крови;
- нормализацию уровня иммунореактивного инсулина в крови;
- стимуляцию кровообращения и снижение воздействия антагонистов инсулина;
- снятие болей при ангиопатии и нейропатии.
К методам физиотерапии относятся:
- магнитотерапия – непосредственно влияет на обмен веществ при нейропатической форме ДС, так как магнитное поле обладает иммуно-стимулирующим, трофико-регуляторным и анестезирующим действием, укрепляя сосудистую стенку.
- УВЧ, теплотерапия;
- СМТ-терапия;
- светолечение;
- фонофорез.
Также лечение СДС предполагает:
- соблюдение специальной диеты;
- выполнение лечебной гимнастики;
- уход за кожей.
Неблагоприятному сценарию развития болезни способствуют следующие факторы:
- системные проявления инфекции;
- тяжёлые нарушения периферического кровотока в конечности;
- остеомиелит;
- некротические участки и гангрена;
- отсутствие квалифицированной хирургической помощи;
- распространение инфекции на более проксимальные отделы конечности.
Рецидивы в 20-30%, по большей части, характерны для пациентов с остеомиелитом.
Более 65% всех ампутаций проводится при диабетической стопе, однако своевременная профилактика и полноценное лечение может сберечь минимум 80% конечностей.
Своевременная диагностика и профилактика сахарного диабета за последнее десятилетие позволили уменьшить число ампутаций при СДС почти на 50%. Летальные исходы после ампутаций при СДС остаются на уровне 25-28%. Но при этом реальное количество больных СД в 3-4 раза выше, так как многие и не подозревают о том, что больны. Вероятность выявить таких больных во время предварительных и периодических медицинских осмотров очень велика.
Применяемая методика диспансеризации, неформальный подход к интерпретации анализов крови при периодических и предварительных медицинских осмотрах позволяет врачу-специалисту вовремя заподозрить нарушение углеводного обмена, а значит вовремя предотвратить развитие тяжёлых осложнений при сахарном диабете.
В качестве профилактики СДС, особенно людям с сахарным диабетом, необходимо:
- следить за уровнем сахара в крови;
- заниматься лечением СД;
- стараться не ходить босиком;
- носить ортопедическую обувь;
- не удалять появляющиеся мозоли;
- отказаться от вредных привычек (в частности, курения);
- избегать ожогов и переохлаждения стоп;
- ежедневно осматривать стопы для своевременного обнаружения трещин, шелушения и других признаков.
- Аметов А.С. Сахарный диабет 2 Типа: проблемы и решения. – М.: ГЭОТАР-Медиа, 2012.
- Майоров А.Ю., Суркова Е.В. Сахарный диабет1 Типа. – М.: Перспектива, 2007.
- Бреговский В.Г., Зайцев А.А. Поражение нижних конечностей при сахарном диабете. – М., 2004.
- Дедов И.И., Удовиченко О.В., Галстян Г.Р. Диабетическая стопа // Практическая медицина. – М., 2005.
- Славин Л.Е., Годжаев Б.Н., Анчикова Л.И. Синдром диабетической стопы // Практическая медицина. – 2008. –№ 27. – С. 54-57.
- Wagner FW. A classification and treatment program for diabetic, neuropatic and dysvascular foot problems. // In The American Academy of Ortopaedic Surgeons instructional course lectures. – St. Louis. – Mosby Year Book. – 1979. – P. 143-165.
- Оболенский В.Н., Семенова Т.В., Леваль П.Ш., Плотникова А.А. Синдром диабетической стопы в клинической практике // Русский медицинский журнал. – 2010. – № 2. – С. 45.
- Armstrong DG, Lavery LA, Harkless LB: Validation of a diabetic wound classification system. Diabetes Care 21: 855-859,1998.
- Храмилин В.Н., Демидова И.Ю. Синдром диабетической стопы: Методическое пособие для самоподготовки слушателей циклов усовершенствования врачей. – М., 2004. – 54 с.
Источник
Диабетическая стопа – это осложнение эндокринной патологии (сахарного диабета), которое проявляется язвами, гнойно-некротическим процессом, а также костно-суставными поражениями, локально располагающимися на стопах больного. Самым тяжелым развитием синдрома диабетической стопы является гангрена, которая приводит к ампутации конечности и в дальнейшем является причиной смерти 2/3 больных.
Содержание статьи:
- Причины и механизмы развития диабетической стопы
- Классификация форм диабетической стопы
- Симптомы диабетической стопы
- Диагностика диабетической стопы
- Лечение диабетической стопы
- Прогноз и профилактика диабетической стопы
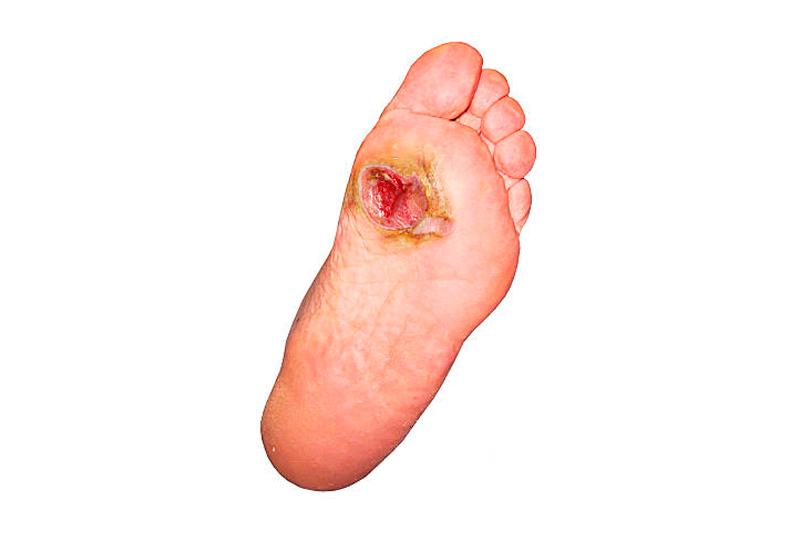
Как правило, данное осложнение развивается у диабетиков с 15-20 летним стажем заболевания, ведь именно после такого периода следует стадия декомпенсации. Статистические данные утверждают, что 90% пациентов с проявлениями синдрома диабетической стопы страдают ІІ-м типом сахарного диабета. Специалисты считают, что диагноз диабетическая стопа – не приговор, но все же лучше предотвратить его развитие, следуя стандартным рекомендациям доктора.
Причины и механизмы развития диабетической стопы
Характерной особенностью сахарного диабета является повышенный уровень глюкозы в крови. Гормон инсулин, который продуцируется поджелудочной железой, отвечает за нормальный уровень концентрации глюкозы в крови здорового человека, он является своеобразной ответной реакцией на повышение уровня глюкозы в крови. Инсулин повышает резистентность тканей организма относительно глюкозы, а также способствует активизации механизмов её утилизации. У заболевших сахарным диабетом нарушается механизм регуляции уровня глюкозы в крови посредством инсулина. К примеру, при сахарном диабете І-го типа происходит уменьшение общего количества инсулина, вырабатываемого поджелудочной железой, при II-м типе сахарного диабета снижается восприимчивость тканей относительно инсулина, поэтому даже его нормальное количество не может обеспечить снижение уровня глюкозы в крови.
Такая метаболическая дисфункция оказывает отрицательное влияние на организм в целом, с одной стороны развивается голодание тканей, так как они не могут переработать глюкозу без инсулина, а вторая отрицательная сторона заключается в избыточной аккумуляции глюкозы в крови, её просачивании в стенки сосудов и накоплении в межклеточной среде.
В человеческом организме связаны все виды обмена веществ, поэтому вскоре после дисфункции метаболизма глюкозы (углеводов), в цепную реакцию вступает метаболизм белков и жиров. В результате сбоя таких процессов происходит нарушение работы кровеносных сосудов, нервных окончаний, внутренних органов, это также является причиной развития осложнений, в том числе и синдрома диабетической стопы.
Характерной особенностью сахарного диабета является повышенный уровень глюкозы в крови. Гормон инсулин, который продуцируется поджелудочной железой, отвечает за нормальный уровень концентрации глюкозы в крови здорового человека, он является своеобразной ответной реакцией на повышение уровня глюкозы в крови. Инсулин повышает резистентность тканей организма относительно глюкозы, а также способствует активизации механизмов её утилизации. У заболевших сахарным диабетом нарушается механизм регуляции уровня глюкозы в крови посредством инсулина. К примеру, при сахарном диабете І-го типа происходит уменьшение общего количества инсулина, вырабатываемого поджелудочной железой, при II-м типе сахарного диабета снижается восприимчивость тканей относительно инсулина, поэтому даже его нормальное количество не может обеспечить снижение уровня глюкозы в крови.
Такая метаболическая дисфункция оказывает отрицательное влияние на организм в целом, с одной стороны развивается голодание тканей, так как они не могут переработать глюкозу без инсулина, а вторая отрицательная сторона заключается в избыточной аккумуляции глюкозы в крови, её просачивании в стенки сосудов и накоплении в межклеточной среде.
В человеческом организме связаны все виды обмена веществ, поэтому вскоре после дисфункции метаболизма глюкозы (углеводов), в цепную реакцию вступает метаболизм белков и жиров. В результате сбоя таких процессов происходит нарушение работы кровеносных сосудов, нервных окончаний, внутренних органов, это также является причиной развития осложнений, в том числе и синдрома диабетической стопы.
Как развивается диабетическая стопа
Процесс развития диабетической стопы заключается во взаимосвязи метаболических нарушений сосудов больного сахарным диабетом и локализации пораженных сосудов, ведь даже у здоровых людей часто отмечается плохое кровоснабжение сосудов ног, ввиду удаленности их расположения относительно сердца. У пациентов с диагнозом «сахарный диабет», «диабетическая нейро- и ангиопатия стопы» (повреждение нервов и сосудов) очень сильно нарушается питание тканей стоп, после чего вскоре развиваются трофические изменения, что существенно провоцирует риск развития гангрены. Также развитию диабетической стопы способствует ускоренное старение нервных клеток.
К сожалению, данная форма осложнения является самой частой у пациентов с сахарным диабетом. Согласно данным статистики, процент частоты развития диабетической стопы равен около 70%. Около 50%, впервые обратившихся пациентов по поводу сахарного диабета уже имеют клинические признаки трофических изменений стоп.
Классификация форм диабетической стопы
Наличие нейропатии и ангиопатии являются базовыми дифференциальными компонентами для разграничения синдрома диабетической стопы на два патоморфологических компонента. Прогноз, тактика лечения и эффективность применяемой терапии существенно различаются. Данная патология классифицируется на следующие основные формы:
- Инфицированная нейропатическая форма с диабетической остеоартропатией и без остеоартропатии (остеоартропатия – «сустав Шарко», нейропатическая язва, нейропатический отек);
- Нейроишемическая.
Все формы клинических проявлений диабетической стопы различаются в зависимости от градации степени некротического процесса. Исходя из этого, выделяют следующие степени (по Вагнеру):
- сухие кожные покровы, пролапс головок метатарзальных костей, клювовидная деформация пальцев, другие суставные и костные деформации, язвенный дефект отсутствует;
- поверхностная, незначительная язва без очагов инфекции;
- язва, почти всегда инфицированная, глубокая, но без поражения костной ткани;
- абсцессная глубокая язва, иногда развивается флегмона, в процесс вовлекается костная ткань;
- ограниченная гангрена (части стопы или пальца);
- обширная гангрена (всей стопы).
Симптомы диабетической стопы
В зависимости от форм патологии выделяют ряд симптомов диабетической стопы. Первые клинические признаки нейропатической формы диабетической стопы проявляются в местах наибольшей нагрузки на стопу. Вследствие длительного течения нейропатии опора переносится на отдельные участки стопы, после чего стопа меняет форму. Сначала появляется кожное уплотнение, которое в дальнейшем становится все более плотным, потом происходит формирование язвы (деструкция начинается с подкожных тканей).
При нарушениях нервной регуляции пациента сопровождают субъективные ощущения жжения, онемения, «ползанья мурашек». В процессе прогрессирования синдрома снижается чувствительность, этот момент очень значим для пациента. После нарушения сенсорных ощущений больной может не почувствовать даже формирование язвенного очага. В таком состоянии пациенты часто не замечают и другие повреждения (механические травмы, ожоги). Но самой распространенной причиной повреждения кожи ног является ношение неподходящей обуви. Процесс может усугубиться, если имеет место отек подкожных тканей, чувствительность снижена или произошла деформация стопы. Результатом таких изменений бывают потертости и язвы. Если не принимать терапевтические меры, могут образоваться язвы и воспалительные процессы вследствие их инфицирования.
При нейроишемической форме синдрома диабетической стопы, основной причиной которой являются атеросклеротические поражения, пациента беспокоят болевые ощущения (при ходьбе и в состоянии покоя). В некоторых случаях пациент ощущает боль исключительно во время ходьбы и ему приходится останавливаться, немного постоять, подождать. Такого рода явления называются «перемежающаяся хромота». При болевых ощущениях в состоянии покоя больному приносят облегчение изменение положения тела (ноги опущены ниже уровня тела, приподнятый головной конец постели). Во время осмотра голеней и стоп визуализируются цианотичные (синюшные), бледные кожные покровы, стопы на ощупь холодные. При дальнейшем развитии процесса вероятно появление некротических язв по краю пальцев или пятки.
Диагностика диабетической стопы
Для ранней диагностики синдрома диабетической стопы необходимо провести комплекс мероприятий, направленных на выявление признаков заболевания.
Первый этап диагностики
В первую очередь необходимо провести тщательный сбор анамнеза пациента. Важное значение имеет тип сахарного диабета, длительность заболевания, применяемые ранее терапевтические меры, а также наличие у пациента симптомов невропатии (судороги в икроножных мышцах, жгущие или колющие боли, парастезии, чувство онемения).
Явным признаком макроангиопатии являются жалобы пациента на перемежающуюся хромоту. Также учитывается расстояние, которое преодолевает пациент до появления болей, время их появления, наличие болей в спокойном состоянии. К примеру, ишемические боли могут возникнуть ночью, а болевой синдром, обусловленный нейропатически, утихает при ходьбе. Если в анамнезе есть другие осложнения сахарного диабета (нефропатия, ретинопатия), возникающие позже, повышается риск развития язв. Пациента необходимо расспросить об осведомленности о возможном поражении стоп при сахарном диабете, их причинах, а также мерах профилактики.
Второй этап диагностики
Вторым важным и информативным этапом диагностики является осмотр ног. Врач осматривает состояние кожи и волосистого покрова, цвет конечностей, наличие отеков, деформации, язвенные очаги в межпальцевых промежутках, участки гиперкератоза и их локализацию, состояние ногтей. Во время пальпации определяется сила пульсации на артериях стопы.
Третий этап диагностики
Третьим важным этапом является оценка неврологического статуса, которая включает в себя:
- исследование чувствительности к вибрациям (выполняется при помощи градуированного камертона). Нейропатическим поражениям свойственно повышение уровня вибрационной чувствительности, при ишемической форме – показатели равны возрастной норме;
- определение чувствительности согласно стандартным методикам (тактильной, температурной и болевой). В последнее время большой популярностью пользуются неврологические наборы монофиламентов, которые дают возможность максимально точно выяснить насколько сильно нарушена тактильная чувствительность;
- определение рефлексов сухожилий;
- электромиография. Данный метод исследования является самым информативным методом определения состояния периферических нервов. Применение данного исследования ограничено его высокой стоимостью и трудоемкостью.
Четвертый этап диагностики
Четвертой составляющей частью диагностики синдрома диабетической стопы является анализ состояния артериального кровотока. Неинвазивные методы исследования (допплерогафия, допплерометрия) имеют самое распространенное применение. Выполняется измерение систолического давления в артериях голени, стопы и бедра, по показаниям уровня давления определяется градиент окклюзии. Уровень снижения артериального кровотока отражают показатели лодыжечно-плечевого индекса. Показатели данного индекса определяют вектор направления дальнейшего обследования, они определяют степень насыщения тканей кислородом.
Иногда стоит вопрос о необходимости проведения дополнительного лечения – ангиографии. Определение уровня систолического давления помогает спрогнозировать заживление язвенных очагов и выяснить возможность консервативного лечения.
Пятый этап диагностики
Пятым компонентом комплексной диагностики является рентгенологическое исследование. Рентгенологические методы исследования голеностопных суставов и стоп дают возможность выявить первые признаки диабетической остеоартропатии, выявить спонтанные переломы костей стопы, исключить или подтвердить наличие газовой гангрены, предположить наличие остеомиелита.
Шестой этап диагностики
Шестым, но не менее важным этапом является исследование бактериологической флоры. Данное исследование позволяет назначить пациенту правильную антибиотикотерапию.
К группе риска развития синдрома диабетической стопы относятся пациенты, имеющие заболевания периферических сосудов, дистальной полинейропатии, гиперхолистеринэмии, гипертонии, диабетической нефропатии, перенесшие ампутации, курильщики, злоупотребляющие алкоголем, а также одинокие пожилые люди. Пациентам, которые попали в вышеизложенный перечень, необходимо обследоваться не реже, чем один раз в полгода.
Лечение диабетической стопы
Основные принципы лечения диабетической стопы должны быть направлены на коррекцию артериального давления и углеводного обмена, разгрузку пораженного участка, системную медикаментозную терапию, местную обработку ран, в случае неэффективности – хирургическое вмешательство.
Для нормализации уровня гликемии у пациентов с сахарным диабетом I-го типа производится коррекция дозы инсулина, пациентов со ІІ-м типом сахарного диабета стоит перевести на инсулинотерапию.
При развивающихся гнойно-некротических поражениях важно обеспечить разгрузку пораженной конечности (при помощи ограничения движения, использования кресла-каталки или костылей, стелек, обуви или специальных ортопедических приспособлений).
В случае развития язвенных дефектов необходима систематическая обработка ран антисептическими и антибактериальными средствами.
Часто проводится системное применение антибиотиков широкого спектра действия. Иногда необходима хирургическая пластика после хирургического вмешательства.
Наличие глубоких гнойных очагов является показанием к дренированию. При остеомиелите и гангрене существует высокий риск ампутации конечности.
Прогноз и профилактика диабетической стопы
Язвенные дефекты, возникшие при диабетической стопе, слабо поддаются одному консервативному лечению, необходима дополнительная системная и местная терапия. При развитии язв риск ампутации конечности составляет 10-24%. Ампутация влечет за собой инвалидность, развитие осложнений и увеличение смертности.
Для профилактики развития синдрома диабетической стопы необходим постоянный строгий контроль уровня глюкозы в крови, постоянное наблюдение у диабетолога, следование рекомендациям врача и соблюдение соответствующей диеты. Важно следить за комфортом стоп (отказаться от стесняющей обуви), а также осуществлять гигиенический уход за стопами. Пациентам с предрасположенностью к данной патологии нужно наблюдаться в специализированном учреждении и при подозрениях на осложнения обращаться к доктору.
Источник
