Стентирование при инфаркте миокарда при сахарном диабете

Болезни сердца и сосудов – главная причина смерти при сахарном диабете. Инфаркт миокарда занимает среди них первое место. У диабетиков встречаются атипичные, безболевые формы, осложняющиеся сердечной недостаточностью, тяжелыми нарушениями ритма, аневризмой с разрывом сердца.
Влияние недостатка инсулина на сердце
Диабет 1 и 2 типа являются совершенно разными заболеваниями по причинам и механизмам развития. Их объединяют только два признака – наследственная предрасположенность и повышенный уровень глюкозы в крови.
Первый тип назван инсулинозависимым, возникает у молодых людей или детей при воздействии вирусов, стрессов, на фоне лекарственной терапии. Для второго типа диабета характерно постепенное течение, пожилой возраст пациентов, как правило, избыточная масса тела, артериальная гипертония, высокий уровень холестерина в крови.
Сахарный диабет 2 типа
Особенности развития инфаркта при сахарном диабете 1 типа
При первом типе болезни на фоне аутоиммунной реакции происходит гибель клеток поджелудочной железы, которые секретируют инсулин. Поэтому у пациентов отсутствует собственный гормон в крови или его количество минимально.
Процессы, которые происходят в условиях абсолютного дефицита инсулина:
- активируется расщепление жиров;
- в крови повышается содержание жирных кислот и триглицеридов;
- так как глюкоза не проникает в клетки, то источником энергии становятся жиры;
- реакции окисления жиров приводят к повышенному содержанию кетонов в крови.
Это приводит к ухудшению кровоснабжения органов, самые чувствительные к дефициту питания – сердце и головной мозг.
Рекомендуем прочитать о боли при инфаркте миокарда. Вы узнаете о причинах ИМ, локализации и характере боли, клинических формах ИМ, отличии боли при ИМ от боли при стенокардии.
А здесь подробнее о правильном питании после инфаркта миокарда.
Почему при сахарном диабете 2 типа угроза инфаркта выше
При диабете второго типа поджелудочная железа производит инсулин в нормальном и даже повышенном количестве. Но к нему потеряна чувствительность клеток. Такое состояние называется инсулинорезистентностью. Поражение сосудов происходит под влиянием таких факторов:
- высокого содержания глюкозы в крови – она разрушает стенки кровеносных сосудов;
- избыточного количества холестерина – образует атеросклеротические бляшки, закупоривающие просвет артерий;
- нарушением свертывания крови, повышенным риском тромбообразования;
- повышения инсулина – стимулирует секрецию контринсулярных гормонов (адреналина, соматотропина, кортизола). Они способствуют сужению сосудов и проникновению в них холестерина.
Инфаркт миокарда тяжелее всего протекает в условиях гиперинсулинемии. Высокая концентрация этого гормона ускоряет прогрессирование атеросклероза, так как ускоряется образование холестерина и атерогенных жиров в печени, мышцы стенок сосудов увеличиваются в размере, тормозится распад кровяных сгустков. Поэтому больные сахарным диабетом 2 типа чаще оказываются в группе риска острой коронарной патологии, чем остальные пациенты.
О том, как протекает ИБС и инфаркт миокарда при сахарном диабете, смотрите в этом видео:
Факторы, усугубляющие положение человека с диабетом
Частота развития инфаркта среди диабетиков прямо пропорционально связана с компенсированностью болезни. Чем дальше от рекомендованных показателей уровень сахара в крови, тем чаще такие пациенты страдают от осложнений сахарного диабета и сосудистых нарушений. К причинам, которые могут повлиять на развитие инфаркта, относятся:
- злоупотребление спиртными напитками;
- низкий уровень физической активности;
- хронические стрессовые ситуации;
- никотиновая зависимость;
- переедание, избыток животных жиров и углеводов в рационе;
- артериальная гипертензия.
Особенности инфаркта миокарда при сахарном диабете
Ишемические поражения сердца отличаются более тяжелым течением у больных диабетом. Они обширные, нередко осложняются развитием недостаточности сократительной функции сердца, вплоть до полного прекращения сердечной деятельности, аритмией. На фоне повышенного давления крови и дистрофических процессов в миокарде возникает аневризма сердца с его разрывом.
Острая форма
Для больных сахарным диабетом характерны такие формы острой коронарной недостаточности:
- типичная болевая (затяжной приступ загрудинной боли);
- абдоминальная (признаки острого живота);
- безболевая (скрытая форма);
- аритмическая (приступы мерцательной аритмии, тахикардии);
- мозговая (потеря сознания, парез или паралич).
Острый период продолжается от 7 до 10 дней. Отмечается повышение температуры тела, падение артериального давления. Острая недостаточность кровообращения приводит к отеку легких, кардиогенному шоку, прекращению почечной фильтрации, что может быть смертельно опасно для больного.
Хроническая сердечная недостаточность
Относится к поздним осложнениям инфаркта миокарда, ее развитие у больных сахарным диабетом приводит к таким симптомам:
- затруднение дыхания, кашель, иногда кровохаркание;
- сердечная боль;
- частый и неритмичный пульс;
- боль и тяжесть в правом подреберье;
- отеки нижних конечностей;
- резкая утомляемость.
Отеки ног
Может ли проходить бессимптомно
Типичной боль за грудиной жгучего или давящего характера является главным признаком инфаркта. Она сопровождается потливостью, страхом смерти, одышкой, бледностью или покраснением кожи воротниковой зоны. Всех этих симптомов может не быть при сахарном диабете.
Это связано с тем, что у диабетиков поражены мелкие капилляры и нервные волокна внутри миокарда из-за системной микроангиопатии и нейропатии.
Такое состояние возникает при длительном токсическом влиянии повышенной концентрации глюкозы в крови. Дистрофия сердечной мышцы понижает восприятие болевых импульсов.
Нарушенная микроциркуляция осложняет развитие обходного пути кровоснабжения, приводит к рецидивирующему, тяжелому течению инфаркта, аневризмам, разрывам сердечной мышцы.
Атипичное безболевое течение затрудняет диагностику патологии на ранней стадии, повышая риск летального исхода.
Диагностика состояния для подтверждения диагноза
Для постановки диагноза самым информативным методом является ЭКГ-исследование. Типичными являются такие изменения:
- интервал ST выше изолинии, имеет вид купола, переходит в зубец Т, который становится отрицательным;
- R высокий вначале (до 6 часов), затем понижается;
- зубец Q низкоамплитудный.
ЭКГ при инфаркте миокарда и сахарном диабете — острейшая фаза
В анализах крови креатинкиназа повышена, аминотрансферазы выше нормы, причем АСТ выше, чем АЛТ.
Лечение инфаркта у диабетиков
Особенностью терапии инфаркта при диабете является стабилизация показаний содержания глюкозы в крови, так как без этого любая сердечная терапия будет неэффективна.
При этом нельзя допускать резкого падения гликемии, оптимальный интервал 7.8 — 10 ммоль/л. всех больных, независимо от типа болезни и назначенного до инфаркта лечения переводят на интенсифицированную схему инсулинотерапии.
Используют такие группы препаратов при лечении инфаркта:
- антикоагулянты, тромболитики;
- бета-блокаторы, нитраты и антагонисты кальция;
- антиаритмические средства;
- медикаменты для снижения уровня холестерина.
Диета после инфаркта миокарда при сахарном диабете
В острой стадии (7 — 10 дней) показан дробный прием протертой пищи: овощной суп, пюре (кроме картофельного), овсяная или разваренная гречневая каша, отварное мясо, рыба, творог, белковый омлет на пару, нежирный кефир или йогурт. Затем перечень блюд можно постепенно расширять, за исключением:
- сахар, белая мука и все продукты их содержащие;
- манная и рисовая крупа;
- копчения, маринады, консервы;
- жирные, жареные блюда;
- сыр, кофе, шоколад;
- жирный творог, сметана, сливки, сливочное масло.
Солить блюда при приготовлении нельзя, а на руки больному выдается 3 — 5 г (через 10 дней после возникновения инфаркта) соли. Жидкости нужно употреблять не более 1 литра в день.
Прогноз для больных
Длительность и течение восстановительного периода зависит от степени повреждения сердечной мышцы и состояния сосудистой сети у диабетиков. Неблагоприятный прогноз при высокой артериальной гипертонии, периферической нейропатии, диабетической нефропатии, при лабильном варианте сахарного диабета.
Профилактика инфаркта при сахарном диабете
Для предотвращения развития острого нарушения коронарного кровообращения рекомендуется:
- Тщательный контроль за содержанием сахара, холестерина в крови, своевременная коррекция нарушений.
- Ежедневное измерение артериального давления, нельзя допускать уровня свыше 140/85 мм рт. ст.
- Отказ от курения, алкоголя и кофеинсодержащих напитков, энергетиков.
- Соблюдение питания с исключением животного жира и сахара.
- Дозированные физические нагрузки.
- Поддерживающая медикаментозная терапия.
Таким образом, развитие инфаркта у больных диабетом 1 и 2 типа может быть бессимптомным, что затрудняет диагностику и приводит к осложнениям. Для лечения нужно нормализовать уровень сахара в крови и провести полный курс восстановительной терапии. В качестве профилактики рекомендуется модификация образа жизни и стиля питания.
Источник
gladioluss
21.12.2011, 19:04
Здравствуйте.
Пациент – женщина, 66 лет, вес в норме.
Вчера была проведена коронарография; по результатам выяснилось, что есть 2 участка в левой и правой артериях, в которых проходимость составляет 10 и 20% соответственно. Было принято решение о стентировании (назначили на след. вторник).
С учетом того, что у мамы сахарный диабет, врач настаивает на стентах с лекарственным покрытием.
Мы согласились, но все чаще мама начинает заговаривать о том, чтобы поставить обычные стенты, т.к. у нее сахарный диабет в нетяжелой форме (вчера натощак сахар был 4,5 ед.), обещает держать диету и т.д (у меня есть стойкое подозрение, что главный мотив – это желание “сэкономить” мои деньги, т.к. операцию буду оплачивать я, а “непокрытый” стент стоит примерно в 2 раза дешевле “покрытого”).
Вопрос: действительно ли сахарный диабет в любой форме является прямым показанием к установке стента с лекарственным покрытием?
Спасибо
Да. Но на этом затраты на лечение не закончатся. После процедуры необходимо будет длительное время принимать определённые препараты (некоторые пожизненно), будьте готовы тратить на них деньги. Вероятно, вам об этом сообщили. И это является не менее важным фактором выбора стента.
gladioluss
21.12.2011, 20:28
Спасибо. Да, врач говорил о длительном приеме (в течение 8 мес. после операции) плавикса. Прочла информацию, что если ставят стент без лекарственного покрытия, то плавикс после операции принимают только в течение 1 мес.
Про другие препараты врач пока ничего не говорил (мама и так принимает практически постоянно “сердечные” препараты).
Плавикс после имплантации покрытого стента надо принимать МИНИМУМ в течение 12 месяцев. Помимо диабета на выбор стента влияют и другие фактор, например диаметр сосуда и протяженность стеноза.
gladioluss
21.12.2011, 22:10
Михаил Юрьевич, спасибо за ответ.
Надеюсь, что по результатам коронарографии остальные факторы лечащий врач тоже учел. Про сроки приема Плавикса уточню еще раз; возможно, я что-то неверно поняла.
В Украине есть аналог плавикса – тромбонет, тоже содержит клопидогрель, стоит на порядок дешевле. Вы из Москвы, но, возможно, владеете информацией про тромбонет, является ли он “полноценным” заменителем плавикса?
audovichenko
24.12.2011, 13:29
Если антиагрегантная терапия (плавикс+аспирин) неадекватна, это может привести к тромбозу стента, т.е. – к инфаркту миокарда. Так что, на мой взгляд, на этом экономить нельзя, по крайней мере в первые 6-8 месяцев, когда зндотелизация (“прирастание”) стента еще не полностью закончены.
gladioluss
24.12.2011, 16:20
Анна Евгеньевна, спасибо большое. Деньги на плавикс найдем, конечно.
Просто в том городе, где мама вначале лечилась, врачи упорно советовали тромбонет по той причине, что состав идентичен плавиксу и цена “радует”. На форуме последняя информация о тромбонете датируется 2008 г.; думала, может, есть какие-то новые сведения о его применении.
Нужно кроме всего прочего заручиться твёрдым намерением вашей мамы принимать этот самый плавикс. Вы должны объяснить, что это является НЕОТЪЕМЛИМОЙ ОБЯЗАТЕЛЬНОЙ частью лечения. Пренебрежение этой рекомендацией может привести к самым тяжёлым осложнениям.
audovichenko
24.12.2011, 18:18
Еще имеет смысл выяснить у врача, какой именно покрытый стент планируется ставить. От этого в некоторой степени тоже зависит продолжительность приема плавикса.
gladioluss
24.12.2011, 18:28
Еще имеет смысл выяснить у врача, какой именно покрытый стент планируется ставить. От этого в некоторой степени тоже зависит продолжительность приема плавикса.
Спасибо, это выясню в обязательном порядке.
Если можно, подскажите, где прочесть информацию о типах стентов и соответствующей длительности применения плавикса? Спасибо еще раз.
audovichenko
24.12.2011, 19:19
Проще Вам написать тип стента здесь… Информация по этому поводу находится на профессиональных сайтах и практически вся – на английском языке.
Gladioluss, если Вы хотите получить более полную консультацию, было бы логичным выложить клинические данные обследования и картинки(видео) коронарограммы. В “стабильной” ситуации стентирование коронарных артерий при сахарном диабете достатчно редко является операцией выбора.
gladioluss
25.12.2011, 20:14
Выложила результаты коронарографии с диска
[Ссылки могут видеть только зарегистрированные и активированные пользователи]
[Ссылки могут видеть только зарегистрированные и активированные пользователи]
[Ссылки могут видеть только зарегистрированные и активированные пользователи]
[Ссылки могут видеть только зарегистрированные и активированные пользователи]
[Ссылки могут видеть только зарегистрированные и активированные пользователи]
[Ссылки могут видеть только зарегистрированные и активированные пользователи]
[Ссылки могут видеть только зарегистрированные и активированные пользователи]
[Ссылки могут видеть только зарегистрированные и активированные пользователи]
[Ссылки могут видеть только зарегистрированные и активированные пользователи]
[Ссылки могут видеть только зарегистрированные и активированные пользователи]
Общий объем файлов около 81 Мб. Я выгрузила всю информацию, которая содержится на диске с результатами коронарографии, т.к. не разобралась до конца, в каких именно файлах “содержится” нужное видео. Надеюсь, получилось читабельно.
Заранее спасибо, если найдете время просмотреть и прокомментировать.
audovichenko
25.12.2011, 21:10
Нагрузочный ЭКГ тест не проводился? Хотя бы одна ЭКГ, зарегистрированная во время приступа, есть?
gladioluss
25.12.2011, 21:18
Пересматриваю эпикризы. Про нагрузочный тест ничего нет. У него есть какое-то другое название?
Кардиограмму, со слов мамы, во время приступа делали, но их (кардиограмм) тут целая пачка и я не знаю, какая именно была во время приступа.
Есть результаты суточного мониторинга.
Заранее спасибо, если найдете время просмотреть и прокомментировать.
если абстрагироваться от вопроса о необходимости реваскуляризации миокарда(операции на сердце), технически стентирование выполнимо и на начальных этапах лечения (если исчерпаны медикаментозные резервы) может являться разумной альтернативой коронарному шунтированию. Предполагаемое количество стентов – 2, лучше использовать стенты с лекарственным покрытием. Возможны технические сложности со стентированием одной из двух пораженных артерий (правой коронарной артерии), однако в опытных руках это не должно вылиться в какие-либо клинические осложнения.
gladioluss
25.12.2011, 21:45
Спасибо вам большое за ответ. Вы практически слово в слово повторили то, что мне говорил мамин лечащий врач :): насчет альтернативы шунтированию, количества стентов, слишком извилистой правой артерии, из-за которой, собственно, и не провели стентирование сразу во время коронарографии, а отложили на неделю.
gladioluss
27.12.2011, 23:43
Проще Вам написать тип стента здесь… Информация по этому поводу находится на профессиональных сайтах и практически вся – на английском языке.
Добрый вечер. Сегодня маме поставили 2 вот таких стента
[Ссылки могут видеть только зарегистрированные и активированные пользователи] ([Ссылки могут видеть только зарегистрированные и активированные пользователи])
(у второго размеры 3,5х18 мм)
Если можно, подскажите, какова длительность применения плавикса после установки таких стентов? Спасибо
12 месяцев плавикс, аспирин – пожизненно.
gladioluss
29.12.2011, 13:07
Спасибо за ответ. Сегодня маму выписали. Назначения из эпикриза:
1. Плавикс, клопидогрель, не менее года, при хорошей переносимости
2. Кардиомагнил (аспекард), не менее года, при хорошей переносимости – пожизненно.
3. Прием группы статинов постоянно (Аторис 40 мг)
4. Постоянный прием касарк 8 мг, амарил 2 мг, корвазан и предуктал – в течение 2-х мес.
И через полгода на контроль.
Если я правильно поняла, п.п.1-2 – принимать, чтобы не было тромбов. Про аспирин ничего не написали. Кардиомагнил (прочла, что там в составе ацетилсалициловая к-та) – это его заменитель?
audovichenko
29.12.2011, 17:40
Да, кардиомагнил – заменитель. Но доза ацетилсалициловой кислоты в нем – 75 мг, а рекомендовано после стентирования – не менее 100 мг. Я бы предпочла аспирин-кардио 100 мг или тромбоасс 100 мг.
Аторис – контроль АСТ, АЛТ, КФК, липидного спектра – через 1 мес. Дозу аториса нужно будет коррегировать в зависимости от результатов. Корвазан обычно рекомендуют на постоянный прием (по крайней мере, если ранее были инфаркты). Предуктал особого смысла не имеет.
gladioluss
29.12.2011, 19:51
Анна Евгеньевна, спасибо за ответ.
Если можно, еще несколько вопросов.
1. Доза плавикса после стентирования – 75 мг 1 раз в день (в эпикризе не указано; маму из больницы забирал муж и у врача этот вопрос не уточнили)?
2. Вы написали, что дозу аториса нужно будет корректировать в зависимости от результатов. От каких именно? Нужны будут какие-то анализы в динамике? Я спрашиваю об этом, т.к. мама живет в небольшом городе, где не всегда можно получить адекватную медицинскую помощь.
Спасибо
audovichenko
30.12.2011, 09:48
Доза плавикса – 75 мг в стуки.
Аторис – анализы я перечислила; когда будут результаты – напишите. Нужно, чтобы холестерин ЛПНП был в пределах 2,8 – 3,0 ммоль/л, но при этом не было значимого повышения АСТ, АЛТ или КФК.
Источник
Заболевания сердечно-сосудистой системы нередко приводят к летальным последствиям. Своевременное адекватное лечение – условие сохранения жизни. Стентирование при инфаркте миокарда – процедура, которая способна остановить патологические процессы и предотвратить осложнения.
Общая информация об инфаркте
Сколько человек будет жить после инфаркта, зависит от того, насколько сильно повреждены ткани сердца, и какую площадь охватил процесс. Миокард – главная сердечная мышца, отвечающая за перекачку крови из желудочков в предсердия. При инфаркте происходит омертвение части этой мышцы. Это приводит к нарушениям в работе сердца вплоть до его остановки.
Инфаркт происходит из-за нехватки питания миокарда. Виной тому нередко служат холестериновые бляшки, которые перекрывают ток крови по коронарной артерии и другим сосудам. Дело в том, что обеспечение миокарда кислородом зависит от тонких сосудов, в которые разветвляется коронарная артерия. Недостаток питательных компонентов приводит к омертвению тканей или инфаркту.
Если жизнь удалось сохранить, на месте инфаркта образуется соединительная ткань. В итоге сердце не выполняет своих функций в полном объеме, а на органе образуется рубец, занимающий прежнее место мышц.
Что такое стентирование
Стентирование сосудов сердца – сложная процедура. Она особенно эффективна в первые часы после наступления инфаркта. Если случился инфаркт миокарда, провести стентирование должен опытный врач. Эта операция преграждает дальнейшее омертвение тканей и уменьшает осложнения.
Стент – тончайшая металлическая конструкция, своего рода пружина. Такое оборудование ставят в просвет коронарной артерии внутри сосуда. Расширяясь, оно обеспечивает нормальный просвет сосуда и способствует восстановлению полноценного кровообращения.
Чтобы установить стент, не требуется выполнять разрезы грудины. Его вводят через небольшое отверстие в бедренной артерии. Обычно операция не сопровождается кровопотерей или осложнениями. Длительность процедуры составляет от 15 минут до полутора часов.
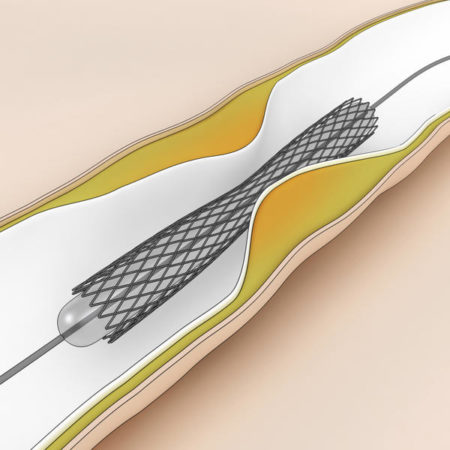
Когда оборудование установлено внутрь сосуда, состояние пациента постепенно стабилизируется. Буквально через 2-3 суток больного выписывают и наблюдают в рамках амбулаторного лечения.
После операции требуется принимать лекарства, назначенные врачом. Обычно это таблетки, разжижающие кровь. Их нужно пить столько, сколько рекомендовано.
Повод для стентирования сосудов
Чаще всего стент устанавливается при инфаркте для снижения рисков и постинфарктных осложнений. Но почему требуются такие крайние меры?
Заболевание проще предупредить, чем бороться с тяжелыми последствиями. Многие люди не знают, что недостаточное кровоснабжение миокарда приводит к ишемии. Ухудшение кровообращения происходит по разным причинам. Чаще всего нарушение в сосудах вызвано атеросклеротическими изменениями.
Холестериновые бляшки уменьшают просвет сосудов. Это изменение наблюдается в разных местах в организме. Однако сужение коронарной артерии наиболее опасно.
Когда возрастает нагрузка на органы и сосуды, например, при интенсивной ходьбе или физических упражнениях, организм нуждается в большем количестве кислорода. Это стимулирует сердце сокращаться быстрее. Из-за холестериновых отложений питание миокарда нарушается, и ускорение сокращений затрудняется. Возрастает риск инфаркта.
Важно! Если человек испытывает боли за грудиной или в области сердца, и они не проходят в течение 20 минут, состояние может закончиться инфарктом!
Проведение стентирования сосудов показано в таких случаях:
- неоднократные предынфарктные состояния,
- периодические приступы стенокардии,
- тяжелый инфаркт.
В вышеописанных случаях установка стента внутрь сосуда крайне желательна.
Применение ангиопластики
Некоторые считают, что установка стента должна проводиться уже при явных признаках ухудшения кровообращения. Однако есть процедура, которая, обеспечивая временный эффект, восстанавливает кровообращение в сосудах.
Увеличение просвета в артериях, заполненных холестериновыми бляшками, выполняется с помощью баллонной ангиопластики. Хирург вводит в полость закупоренного сосуда специальный баллон, который раздувается и вдавливает холестериновое отложение в стенку сосуда. В итоге восстанавливается кровообращение в артерии.
Недостаток этой процедуры в том, что результата хватает ненадолго. У большей половины прооперированных лиц наблюдалась повторная закупорка сосудов. Чаще всего нормальное кровообращение в коронарной артерии сохранялось не больше, чем на полгода.
Виды стендов
От правильно поставленного стента эффекта больше, чем от ангиопластики. Операция позволяет надолго сохранить нормальное кровообращение в сосудах.
Стенты различают по размерам и структуре. Они бывают:
- сеточные,
- кольцевые,
- проволочные,
- тубулярные.
Разработано более 400 видов стентов. Для их изготовления используются высококачественные металлы, которые не окисляются и не взаимодействуют с кровью. Стала возможной установка стента со специальным полимерным покрытием, которое в течение нескольких месяцев выделяет лекарственные вещества, препятствующие обрастанию конструкции гладкомышечной тканью внутри сосуда.

Внимание! Хотя стоимость стентов, покрытых лекарством, в несколько раз дороже обычных, пациенту с таким оборудованием требуется принимать меньше медицинских препаратов. Стенты с полимерным покрытием служат намного дольше, обеспечивая качественное кровообращение.
Ход операции
Стентирование сосудов сердца проводится опытным хирургом. В зависимости от сложности состояния пациента операция длится до трех часов. Общий наркоз не требуется, что позволяет проводить процедуру тем, кому такой тип анестезии противопоказан.
Подготовка к операции
Хотя операция проводится с помощью высокоточного современного оборудования, организм пациента следует правильно подготовить.
- Проводится анестезия.
- Вводятся препараты для разжижения крови.
После подготовительного этапа врач приступает к самой процедуре.
Установка стента
Место введения катетера обрабатывается антисептиком. В отверстие вводится небольшое оборудование. Все манипуляции внутри кровеносной системы отражаются на мониторе.
Катетер-проводник подводится к месту суженного сосуда. Высвобождается надувной баллон, который раздвигает стенки сосуда, возвращая их нормальный просвет.
Через то же отверстие вводится другой катетер с подготовленным стентом на конце. Он располагается в нужном месте, раздувается до требуемого диаметра и прижимается к стенкам сосуда.
Катетер удаляется. Место разреза фиксируется тугой повязкой для предотвращения кровопотери. В ближайшие часы после проведения операции пациент должен лежать в обездвиженном состоянии. Необходим медицинский контроль.
Самочувствие во время операции
Так как процедура проводится только под местным наркозом, во время операции человек постоянно находится в сознании. По просьбе врача пациент может выполнять различные дыхательные манипуляции.
Нет каких-либо болевых ощущений. Место введения катетера обезболивается. Перемещение оборудования внутри сосудистой системы не ощущается, так как стенки сосудов лишены нервных окончаний.
Нет никаких болей и во время расширения сосуда. Процедура практически никак не ощущается. Буквально через несколько дней человек может продолжить полноценную жизнь.
Подробнее процедура описана на видео:
Возможные осложнения
От поставленного стента осложнений практически не возникает. Люди быстро восстанавливаются, так как операция очень щадящая.

К наиболее вероятным осложнениям относятся:
- рестеноз,
- тромбоз.
Рестеноз – повторная закупорка сосуда. К счастью, после установления стентов такое состояние возникает крайне редко. Использование стентов с полимерным лекарственным покрытием значительно снижает риск данного осложнения.
Чтобы предотвратить образование тромбов в месте установки стента, необходимо строго по графику принимать все лекарства, назначенные хирургом. В частности, назначают аспирин.
Грамотная реабилитация
Многие, кому была проведена такая операция, говорят: «Мне поставили стент: как жить дальше?». На самом деле правильно проведенный этап реабилитации становится залогом долгой и счастливой жизни без потребности в проведении повторного стентирования.
Для полноценно восстановления необходимы такие мероприятия:
- лечебная физкультура,
- диета,
- правильный настрой.
Хорошее здоровье зависит от физической активности. Не стоит заниматься тяжелыми видами спорта и перегружать сердце. Это противопоказано. Нужно подобрать комплекс упражнений, которые будут эффективно поддерживать организм. Этот вопрос рекомендуется обсудить с врачом.

Тренироваться лучше каждый день. Если трудно, допускаются однодневные перерывы 1-2 раза в неделю. Каждое занятие длится примерно полчаса. Избавившись от избыточного веса и жировых отложений, станет легче поддерживать состояние сосудов.
Грамотно подобранный комплекс упражнений стабилизирует артериальное давление. Это снижает риск инсультов и инфаркта и увеличивает продолжительность жизни.
Холестерин необходим нашему организму каждый день. Однако чаще человек употребляет намного больше, чем нужно. Это приводит к росту показателя липопротеинов пониженной плотности. Если следить за уровнем вредного холестерина, проще предотвратить нарастание бляшек на сосудах.
Поддерживать уровень холестерина в норме поможет диета. Рацион должен содержать жиры. Однако лучше увеличить количество жиров растительного происхождения и уменьшить животного. Важно включить в меню такие продукты:
- бобовые,
- свежие овощи и фрукты,
- нежирная рыба.
После проведения стентирования запрещены алкогольные напитки, соления, жирная и жареная пища. Это поможет поддерживать здоровье в норме.
Хотя после проведения стентирования люди испытывают определенные переживания, лучше сосредоточиться на положительном, соблюдать все рекомендации врача и принимать назначенные препараты. От этого зависит жизнь, ведь поставить стент – только начало. Жизненно важно вести правильный образ жизни.
Важно! Чтобы сохранить жизнь после проведения серьезных вмешательств на сердце, важно и дальше внимательно следить за состоянием организма. Регулярно измерять артериальное давление, пульс, если нужно, корректировать эти показатели.
Своевременное проведение грамотного хирургического вмешательства поможет сохранить жизнь и здоровье человека, избежав инвалидности. Полный отказ от вредных привычек и здоровое питание – не сложный процесс, а стиль жизни, приносящий настоящее удовлетворение и отличное самочувствие каждый день!
Загрузка…
Источник
