Стентирование сосудов сердца при диабете
- Сахарный диабет и ишемическая болезнь сердца (ИБС)
- Диагностика ишемической болезни сердца
- Лечение ишемической болезни сердца (баллонная ангиопластика, коронарное стентирование)
Сахарный диабет и ишемическая болезнь сердца (ИБС)
Сахарный диабет, характеризующийся высоким уровнем содержания сахара в крови, со временем может вызывать различные нарушения нормальной
жизнедеятельности организма, включая повреждение кровеносных сосудов. Если эти повреждения возникают в коронарных артериях, это увеличивает
вероятность развития ишемической болезни сердца. При первичном выявлении сахарного диабета II типа выясняется, что около 50% этих пациентов уже страдают
бессимптомной формой ишемической болезни сердца. Наличие сахарного диабета (как первого, так и второго типа) повышает риск возникновения ишемической болезни
сердца в 4-6 раз.
Сердце — полый мышечный орган, прокачивающий кровь по всему организму. Коронарные артерии — это сосуды, непосредственно кровоснабжающие сердце.
Эти артерии могут сужаться или полностью блокироваться вследствие постепенного роста жировых отложений (называемых бляшками) на стенке сосуда.
Это явление, называемое атеросклерозом, является причиной ишемической болезни сердца. Когда просвет артерии становится слишком узким, кровоток снижается и
сердце не получает необходимого количества кислорода. Это носит название ишемии сердца. Болевые ощущения, испытываемые при этом, называются
стенокардией или грудной жабой. При этом существует риск возникновения сердечного приступа, который развивается в случае критической нехватки кислорода в сердечной мышце.
Симптомы ишемической болезни сердца
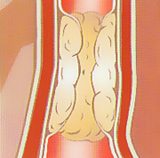 Сужение артерий при ишемической болезни сердца
Сужение артерий при ишемической болезни сердца
Около одной трети пациентов с ИБС могут не испытывать никаких симптомов. Остальных могут беспокоить следующие симптомы:
- боль в грудной клетке;
- боль в руке, нижней челюсти, спине;
- одышка;
- тошнота;
- чрезмерное потоотделение;
- сердцебиение или нарушения сердечного ритма.
Факторы риска ишемической болезни сердца
Точная причина ишемической болезни сердца неизвестна, однако можно назвать определенные факторы риска.
Одним из них является сахарный диабет, остальные включают:
- повышенное кровяное давление;
- лишний вес;
- высокий уровень холестерина в крови;
- курение;
- употребление жирной пищи;
- недостаточная физическая активность.
Диагностика ишемической болезни сердца
Вам, вероятно, уже приходилось делать некоторые исследования, такие, как электрокардиография (ЭКГ),
для определения сердечного ритма и электрической активности сердца в состоянии покоя, ЭКГ во время физической нагрузки, рентгенографию грудной клетки и
анализы крови, — все они могут выявить возможное заболевание сердца.
Коронарография

Ваш врач может рекомендовать вам сделать коронарографию (рентгенологическое исследование кровеносных сосудов сердца).
Эта процедура производится путем катетеризации артерий. Катетеризацию проводят под местной анестезией в ангиографической лаборатории, оснащенной
специальной ангиографической установкой и мониторами. На мониторах врач может в точности видеть, где именно и в какой степени поражены коронарные артерии,
и выбрать наиболее эффективный метод лечения для вас.
Во время этой процедуры очень тонкая гибкая трубочка, называемая катетером, вводится в артерию на вашей руке или ноге и продвигается к сердцу.
Затем через катетер вводится контрастное вещество, чтобы сделать коронарный сосуд видимым под рентгеновскими лучами.
Рентгенография показывает насколько правильно работает сердце.
Катетеризация проводится в ангиографической лаборатории, оборудованной специальной ангиографической установкой и мониторами.
Накануне перед процедурой вас могут попросить воздержаться от приема пищи и жидкостей после полуночи.
Вам побреют кожу в месте введения катетера (в паховой области или на руке).
Маленькие электроды для мониторирования сердечного ритма во время процедуры будут укреплены на плечах и на боку.
Затем вас укроют стерильными простынями. Не дотрагивайтесь до них, чтобы не нарушить стерильность.
Важно, чтобы вы оставались в сознании во время процедуры и были готовы подвигаться или сделать глубокий вдох по просьбе врача,
при этом изображение станет более отчетливым.
После обработки места введения катетера антисептиком проводится местное обезболивание этого участка. Затем врач проведет катетер к вашему сердцу.
Вы не почувствуете этого, но сможете видеть катетер на мониторе. Когда катетер находится в сердце, ритм сердечных сокращений может измениться:
замедлиться или стать быстрее. Это нормально, не стоит беспокоиться.
Контрастное вещество вводится через катетер и помогает врачу видеть насколько хорошо работает сердце.
Вы можете почувствовать прилив жара сразу после введения контрастного вещества. Это нормальная реакция, и она быстро проходит.
Врач произведет съемку артерий под несколькими углами. В зависимости от результатов врач может принять решение — выполнить лечебную процедуру
сразу или назначить повторное исследование на более позднюю дату.
Лечение ишемической болезни сердца (баллонная ангиопластика, коронарное стентирование)
Баллонная ангиопластика
При этой процедуре, называемой также чрезкожной транссосудистой коронарной ангиопластикой (ЧТКА), для раскрытия суженного
кровеносного сосуда используется специальный баллонный катетер. Баллон раздувается в области сужения и, вдавливая бляшку в стенку сосуда,
открывает просвет коронарной артерии. Это снижает риск возникновения инфаркта миокарда.
Процедура обычно занимает не более часа, и пациенты выписываются вечером того же дня или утром следующего.
 Баллонная ангиопластика
Баллонная ангиопластика
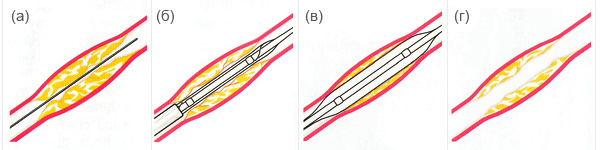
- Первые этапы ангиопластики выглядят так же, как и при диагностической процедуре (подготовка, проведение катетера и введение контрастного вещества).
- Врач проводит проводник через катетер к поврежденному участку артерии, наблюдая за этим на мониторе (а),
- Баллон вводится по проводнику и устанавливается в месте закупорки сосуда (б).
- Баллон раздувается, вдавливая бляшки в стенку артерии. Баллон может раздуваться несколько раз, прежде чем его удалят (в).
- На мониторе врач может увидеть и оценить полученный результат. После удаления баллона жировые отложения остаются вдавленными в артериальную стенку,
что позволяет восстановить кровоснабжение сердца (г).
По статистике, повторное сужение артерии в том же месте происходит примерно у половины больных.
Это явление называется рестенозом и проявляется, главным образом, в сроки от 3 до 6 месяцев после баллонной ангиопластики.
Имплантация коронарного стента
Для уменьшения риска рестеноза врач может рекомендовать процедуру, которая называется коронарное стентирование.
 Имплантация коронарного стента
Имплантация коронарного стента
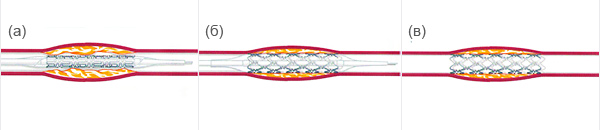
- При этой процедуре маленькая расширяемая баллоном стальная трубочка, состоящая из проволочных ячеек и называемая стентом, устанавливается в
пораженный участок артерии. Стент поддерживает стенки артерии, тем самым улучшая кровоснабжение сердца. - Стент, закрепленный на баллонном катетере, вводится в артерию и устанавливается в месте закупорки сосуда (а).
- Затем баллон раздувается. Стент расширяется и плотно вжимается в артериальную стенку (б).
- В зависимости от длины сужения может понадобиться один или более стентов. С помощью рентгена врач может убедиться в том, что стент установлен
правильно. Для полной уверенности, что стент расширился правильно, баллон может раздуваться несколько раз. Наконец баллон сдувается и удаляется из
артерии вместе с проводником и проводниковым катетером. Стент остается в сосуде постоянно, поддерживая артерию в открытом состоянии (в). - После процедуры врач прижмет рукой место доступа катетера в артерию.
В случае, если доступ был осуществлен через руку, врач может наложить шов. Медицинские сестры будут внимательно следить за
вашими жизненными показателями. Если катетеры вводились в паховой области, вам будет рекомендован постельный режим на несколько часов.
После возвращения в комнату вы сможете есть и пить в обычном режиме. В связи с тем, что контрастное вещество, используемое при исследовании,
выводится через почки, мочеиспускание может быть более частым, чем обычно.
Продолжительность пребывания в больнице зависит, главным образом, от скорости заживления места пункции артерии.
Большинство пациентов выписывается на следующий день после процедуры.
После возвращения домой вы должны точно соблюдать рекомендации врача. Принимайте все выписанные препараты и регулярно наблюдайтесь у
кардиолога. Придерживайтесь диеты с пониженным содержанием жира. Также очень важно отказаться от курения и регулярно выполнять физические
упражнения. Вышеперечисленные изменения в образе жизни способствуют снижению риска заболеваний сердца.
Последнее достижение: CYPHER — стент с лекарственными покрытием, созданный для предотвращения повторного сужения артерий.
При обычном стентировании повторное сужение артерий может наблюдаться в каждом третьем имплантированном стенте.
Имплантация стента может инициировать чрезмерный рост тканей, из которых состоит артериальная стенка. Это основная причина повторного сужения
(рестеноза), которая приводит к последующим грудным болям.
Вот причина, по которой ваш врач может принять решение имплантировать стент СУРНЕR™, покрытый сиролимусом.
Эта процедура носит название антипролиферативного вмешательства (АПВ).
Специальное покрытие на стенте в течение нескольких недель высвобождает уникальное лекарство, называемое сиролимусом, которое и предотвращает
чрезмерное разрастание тканей артерии. В это же время вокруг прутьев стента происходит естественный рост ткани, в результате чего снижается риск
осложнений, таких как тромбоз.
 Естественный рост ткани
Естественный рост ткани
Все клинические исследования на настоящий момент показали, что применение стента СУРНЕR™ значительно снижает риск рестеноза.
Последнее клиническое исследование подтвердило снижение частоты рестенозов на 91% по сравнению с обычными стентами. Таким образом, необходимость
в повторных операциях была значительно ниже. В другом клиническом исследовании, даже спустя 2 года, после процедуры не было обнаружено признаков
повторного сужения в тех артериях, где был установлен стент СУРНЕR™.
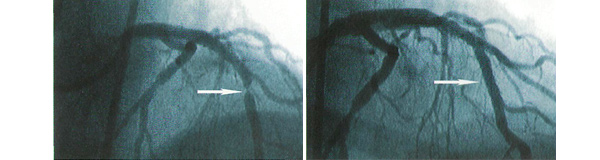
 Ангиограмма до- и спустя 2 года после имплантации стента СУРНЕR
Ангиограмма до- и спустя 2 года после имплантации стента СУРНЕR
Строго придерживаясь рекомендаций врача после процедуры, вы можете быть уверены в лучшем качестве жизни на многие годы!
Источник: Справичник пациента, подготовленный по материалам Cordis
Источник
В настоящее время 195 млн людей в мире больны сахарным диабетом. Более 90% из них имеют сахарный диабет 2-го типа. К 2030 г. количество больных сахарным диабетом возрастёт до 330–500 млн. Более 50% больных сахарным диабетом 2-го типа даже не подозревают о своём заболевании, так как в течение многих лет оно может протекать без выраженной клинической симптоматики.
Наиболее частая причина смерти у взрослых, страдающих сахарным диабетом, — коронарная болезнь сердца. Риск развития сердечно-сосудистых заболеваний у людей с сахарным диабетом выше в 2–3 раза у мужчин и в 3–5 раз у женщин, чем у лиц, не имеющих нарушений углеводного обмена. Повышение содержания глюкозы плазмы сопровождается перманентным нарастанием сердечно-сосудистой заболеваемости.
Гликированный Hb (HbA1с) — интегральный суммарный показатель колебания уровня глюкозы в крови в течение предшествующих 6–8 нед и используется для оценки уровня компенсации сахарного диабета. Снижение уровня гликированного Hb в крови на 1% приводит к снижению сердечно-сосудистых заболеваний на 21%.
Особенно высокий риск сердечно-сосудистой инвалидизации и смертности, связанный с нарушениями углеводного обмена, отмечают среди женщин, что обусловливает особое внимание кардиологов к этому контингенту больных. Рекомендуемые уровни компенсации углеводного обмена при сахарном диабете приведены в табл. 1.
Таблица 1
Целевые значения гликемии, рекомендованные различными организациями
| Организация | HbA1с, % | Гликемия натощак, ммоль/л (мг/дл) | Постпрандиальная гликемия, ммоль/л (мг/дл) |
| ADA IDF-Europe AACE | <7 ≤6,5 ≤6,5 | <6,7 (120) ≤6,0 (108) <6,0 (108) | нет ≤7,5 (135) <7,8 (140) |
ADA — Американская Диабетическая ассоциация; AACE — Американский Колледж Эндокринологии; IDF — Международная Диабетическая Федерация.
Повышенное содержание липопротеидов низкой плотности (ЛПНП) и низкая концентрация липопротеидов высокой плотности (ЛПВП) — факторы риска возникновения ишемической болезни сердца (ИБС) у больных сахарным диабетом. Статины — препараты первой линии для снижения уровня холестерина при повышенном уровне ЛПНП у этих больных. Если у больных сахарным диабетом обнаружена ИБС, терапию статинами начинают вне зависимости от исходного уровня холестерина для достижения целевого уровня <1,8–2,0 ммоль/л (<70–77 мг %). Терапия статинами показана всем взрослым больным сахарным диабетом 2-го типа, если содержание общего холестерина >3,5 ммоль/л (>135 мг %). Цель назначения статинов у данной группы больных — снижение уровня общего холестерина на 30–40%. Учитывая высокий риск развития сердечно-сосудистых заболеваний при длительном течении сахарного диабета 1-го типа, считают целесообразным назначать терапию статинами всем больным сахарным диабетом 1-го типа старше 40 лет. Больным сахарным диабетом любого типа в возрасте 18–39 лет назначение статинов показано в следующих случаях:
- нефропатия;
- плохая компенсация гликемии;
- ретинопатия;
- артериальная гипертензия;
- гиперхолестеринемия;
- метаболический синдром или семейный анамнез ранних сосудистых заболеваний.
У больных сахарным диабетом с уровнем триглицеридов плазмы >2 ммоль/л (177 мг %), сохраняющимся после достижения целевых уровней ЛПНП при помощи статинов, дозы статинов могут быть увеличены для достижения нормального уровня холестерина («не- ЛПВП»). Его рассчитывают по следующей формуле: концентрация в плазме общего холестерина — концентрация ЛПВП. Целевой уровень холестерина («не-ЛПВП») на 0,81 ммоль/л (31 мг%) выше, чем целевой уровень ЛПНП (табл. 2). Если применение статинов не даёт адекватного эффекта, возможно назначение комбинированной терапии при помощи эзетимиба, никотиновой кислоты или фибратов.
Таблица 2
Целевые показатели терапии у больных сахарным диабетом и сердечно-сосудистой патологией (по рекомендациям Европейского общества кардиологов и Европейской ассоциации по изучению диабета 2007 г.)
| Артериальное давление, мм рт.ст. Систолическое/диастолическое При нарушении функции почек, протеинурии >1г/24 ч | ≤130/80 ≤125/75 |
| Концентрация глюкозы в плазме, моль/л (мг/дл) Натощак Постпрандиальная концентрация (пик) Гликемический контроль, Hb A1c, % | ≤6,0 (108) ≤7,5 (135) для СД 2-го типа; 7,5–9,0 (135-160) для СД 1-го типа ≤6,5 |
| Липидный профиль, моль/л (мг/дл) Общий холестерин ЛПНП ЛПВП: мужчины ЛПВП: женщины Триглицериды Общий холестерин/ЛПВП Отказ от курения Регулярная физическая активность, минут в день | ≤4,5 (175) ≤1,8 (70) ≥1,0 (40) ≥1,2 (46) ≤1,7 (<150) ≤3 Обязательно ≥30-45 |
| Контроль массы тела Индекс массы тела (ИМТ), кг/м2 При ожирении: снижение массы тела, % | ≤25 10 |
| Окружность талии (оптимальная), см Мужчины Женщины | ≤94 ≤80 |
| Диета Соль, г в день Жир, % суточного энергообеспечения насыщенный транс-формы полиненасыщенные n-6 полиненасыщенные n-3 | ≤6 ≤10 ≤2 4–8 2 г в день линолиевой кислоты и 200 мг в день длинноцепочечных жирных кислот |
У больных сахарным диабетом 2-го типа артериальную гипертонию отмечают в 3 раза чаще, чем у больных без нарушения углеводного обмена. Артериальная гипертензия также широко распространена среди больных сахарным диабетом 1-го типа. Развитию артериальной гипертензии у больных сахарным диабетом способствуют следующие факторы:
- ожирение;
- пожилой возраст;
- поражение почек (особенно у больных сахарным диабетом 1-го типа).
Артериальная гипертензия увеличивает риск развития сердечно-сосудистых заболеваний и атеросклероза у больных сахарным диабетом значительнее, чем у больных с нормальным уровнем глюкозы в крови. Этот риск может быть эффективно снижен адекватным медикаментозным лечением.
Рекомендуемый уровень поддержания артериального давления (АД) у больных сахарным диабетом — <130/80 мм рт. ст. Для достижения целевого уровня АД при сахарном диабете назначают комбинированное применение нескольких групп гипотензивных препаратов, в первую очередь средств, относящихся к группе ингибиторов ренин-ангиотензиновой системы. Выявление микроальбуминурии, а также адекватный контроль АД с использованием АПФ-ингибиторов и блокаторов рецепторов анигиотензина II, уменьшает риск сердечно-сосудистой инвалидизации больных сахарным диабетом.
Больные сахарным диабетом часто имеют множественное диффузное поражение коронарных артерий, сниженный вазодилятационный резерв, пониженную фибринолитическую активность, повышенную агрегационную способность тромбоцитов и диабетическую кардиомиопатию. Особенности патогенеза ИБС этой группы больных отражены в клинической картине данного заболевания.
Зачастую классические признаки стенокардии возникают у больных сахарным диабетом и ишемической болезнью сердца (ИБС) уже при выраженном поражении коронарной системы. До этого у большей части больных сахарным диабетом ИБС протекает по типу безболевой ишемии миокарда или проявляется неспецифическими симптомами, такими, как слабость, приступы удушья, аритмии.
В связи с длительным латентным течением ИБС у больных сахарным диабетом для них был разработан специфический алгоритм выявления ИБС (рис. 1). Учитывая, что при сахарном диабете диагностика при помощи электрокардиографии (ЭКГ) менее информативна, чем при нормальном углеводном обмене, особую значимость для неинвазивного выявления ИБС имеют эхокардиографические и сцинтиграфические методы диагностики коронарной недостаточности при выполнении теста с физической нагрузкой.
Рис. 1. Алгоритм кардиологического обследования больного сахарным диабетом. ИМ — ишемия миокарда.
Цели терапии ИБС у больных сахарным диабетом: борьба с прогрессированием атеросклероза коронарных сосудов сердца, стабилизация склонных к разрывам («взрывоопасных») сосудистых атеросклеротических бляшек, предотвращение сосудистого тромбообразования, сохранение и оптимизация функции ишемизированного миокарда.
Терапия:
— приём антиишемических препаратов;
— приём антитромбоцитарных средств;
— антитромботическая терапия;
— интервенционная или хирургическая реваскуляризация;
— вторичная профилактика:
- изменение образа жизни, в первую очередь — контроль питания и физической активности;
- отказ от курения.
— применение блокаторов ренин-ангиотензиновой системы;
— контроль артериального давления;
— терапия, направленная на снижение уровня липидов в крови;
— контроль уровня глюкозы в крови.
Целевые показатели терапии у больных сахарным диабетом с ИБС представлены в табл. 2.
Антиишемическая терапия включает применение β-адреноблокаторов, нитратов и блокаторов медленных кальциевых каналов.
При сахарном диабете существует риск возникновения гипогликемии, особенно опасной для сердечно-сосудистой системы. Сопутствующая инсулинотерапия и приём β-адреноблокаторов повышает риск образования гипогликемии. В связи с этим выделены особенности применения препаратов данной группы у больных сахарным диабетом. Препаратами выбора из группы β-адреноблокаторов считают селективные β1-адреноблокаторы, так как их влияние на возникновение гипогликемии значительно менее выражено, чем у неселективных β-адреноблокаторов. В настоящее время получены данные, что карведилол — неселективный β-адреноблокатор, оказывающий блокирующее действие на α1-адренорецепторы, тоже безопасен в плане воздействия на выраженность гипогликемий.
Особая эффективность β-адреноблокаторов в снижении смертности в результате инфаркта и предотвращении развития новых инфарктов миокарда отмечена у больных сахарным диабетом, перенёсших инфаркт миокарда. В связи с этим, если нет противопоказаний, пероральное применение β-адреноблокаторов рекомендовано всем больным сахарным диабетом, имеющим острый коронарный синдром.
У больных сахарным диабетом, имеющих ИБС, часто развивается недостаточность кровообращения. Показано, что в подобных случаях препараты первой линии —β-адреноблокаторы метопролол, бисопролол и карведилол.
К группе антиишемических препаратов также относят нитраты и блокаторы медленных кальциевых каналов. Влияние этих препаратов на показатели смертности и инвалидизации среди больных сахарным диабетом, имеющих ИБС, не доказано. Исключение — препарат дилтиазем, улучшающий прогноз больных острым инфарктом миокарда без подъёма сегмента ST.
Применение длительно действующих блокаторов медленных кальциевых каналов и нитратов показано для облегчения симптомов стенокардии у больных, уже получающих β-адреноблокаторы или имеющих противопоказания к их применению.
Недавно опубликованы данные об эффективности использования АПФ-ингибитора периндоприла у больных стабильной стенокардией. Приём препарата достоверно улучшает показатели смертности и инвалидизации подобных больных. При этом по абсолютным показателям улучшение у больных с сахарным диабетом было более выражено, чем у лиц с нормальной толерантностью к глюкозе. По-видимому, это объясняется тем, что обычно у больных сахарным диабетом частота осложнений ИБС значительно выше.
Применение АПФ-ингибиторов особенно показано больным сахарным диабетом и ИБС, имеющим признаки снижения функции левого желудочка (ЛЖ) сердца. Необходимо помнить, что назначение АПФ-ингибиторов больным сахарным диабетом, получающим сахароснижающую терапию, увеличивает риск развития гипогликемических состояний. В связи с этим рекомендуют тщательно мониторировать уровень глюкозы плазмы у больных сахарным диабетом при назначении данной группы препаратов.
В качестве дополнительной антиишемической терапии используют препараты, относящиеся к группе кардиоцитопротекторов. Наиболее распространённый препарат этой группы — триметазидин, переключающий энергетический обмен кардиомиоцита с кислородо-затратного окисления жирных кислот на кислородо-сберегающий энергетический обмен, связанный с использованием глюкозы. Для больных сахарным диабетом последнее имеет особое значение.
В качестве антитромбоцитарной терапии больных сахарным диабетом с ИБС или при возникновении факторов риска ИБС пациентам старше 20 лет назначают аспирин.
При нестабильной стенокардии, инфаркте миокарда без подъёма сегмента ST добавление к аспирину тиенопиридинов (тиклопидин и клопидогрел) уменьшает риск осложнений в виде летального исхода, инфаркта миокарда и нарушений мозгового кровообращения. Комбинацию, состоящую из 75 мг клопидогрела и 75–100 мг аспирина.
В острый период инфаркта миокарда больным сахарным диабетом показано проведение тромболитической терапии, оказывающей более значительный эффект, чем у лиц, не имеющих нарушений углеводного обмена. В настоящее время считают заблуждением мнение, что тромболизис противопоказан больным сахарным диабетом из-за повышенного риска церебральных и внутриглазных кровотечений.
При выборе между методами реваскуляризации [аортокоронарное шунктирвание и чрезкожная интервенционная пластика (ЧИП) сосудов], предпочтение отдают аортокоронарному шунтированию. ЧИП рекомендуют проводить у больных сахарным диабетом с одновременным использованием ингибиторов гликопротеиновых рецепторов тромбоцитов IIb/IIIa. Если у больных сахарным диабетом при проведении ЧИП проводят постановку стента, то предпочтительно применять стент, обработанный специальными лекарственными средствами. Механическая реперфузия при помощи первичной ЧИП — метод выбора при реваскуляризации больных сахарным диабетом в остром периоде инфаркта миокарда с подъёмом сегмента ST.
Есть данные, что у больных сахарным диабетом с инфарктом миокарда первичная ЧИП способствует большей выживаемости больных, чем тромболитическая терапия. Аортокоронарное шунтирование у больных сахарным диабетом с инфарктом миокарда проводят только при большой зоне поражённого миокарда, когда особенности поражения коронарной системы невозможно устранить с помощью ЧИП.
В заключение необходимо подчеркнуть, что получение положительных результатов применения сердечно-сосудистых средств и методов реваскуляризации у больных сахарным диабетом и ИБС возможно только при тщательном и постоянном контроле уровня глюкозы в крови. Для этого больных сахарным диабетом необходимо обучать методам самостоятельного метаболического контроля и соблюдению адекватного стиля жизни. Близкие к нормогликемическим показатели углеводного обмена (HbA1c <6,5%) снижают вероятность макрососудистых осложнений. При этом интенсивная инсулинотерапия у больных сахарным диабетом 1-го типа снижает инвалидизацию и смертность. Своевременное проведение адекватной комбинированной терапии, направленной на снижение уровня сахара в крови, позволяет снизить инвалидизацию и смертность у больных сахарным диабетом 2-го типа.
Для больных сахарным диабетом 2-го типа, страдающих избыточным весом, препарат первого выбора — метформин. В настоящее время широко распространено использование сахароснижающих препаратов сульфанилмочевины у больных сахарным диабетом и ИБС. Наиболее адекватными препаратами для данной группы больных считают глимеперид и гликлазид.
Тщательный глюкометаболический контроль в остром периоде инфаркта миокарда — важный фактор снижения риска сердечно-сосудистых осложнений у больных сахарным диабетом. Достижение глюкометаболического контроля возможно при использовании различных типов сахароснижающей терапии.
Последовательное использование современных методов медикаментозного и хирургического лечения ИБС у больных сахарным диабетом позволяет значительно снизить сердечно-сосудистую смертность и инвалидизацию.
Александров Ан.А.
Поражение сердца при эндокринных заболеваниях
Source: medbe.ru
Источник
