Восстановление поджелудочной железы при диабете 1 типа

Поджелудочная железа (лат. páncreas) – это орган в брюшной полости размером с ладонь, расположенный между желудком и позвоночником.
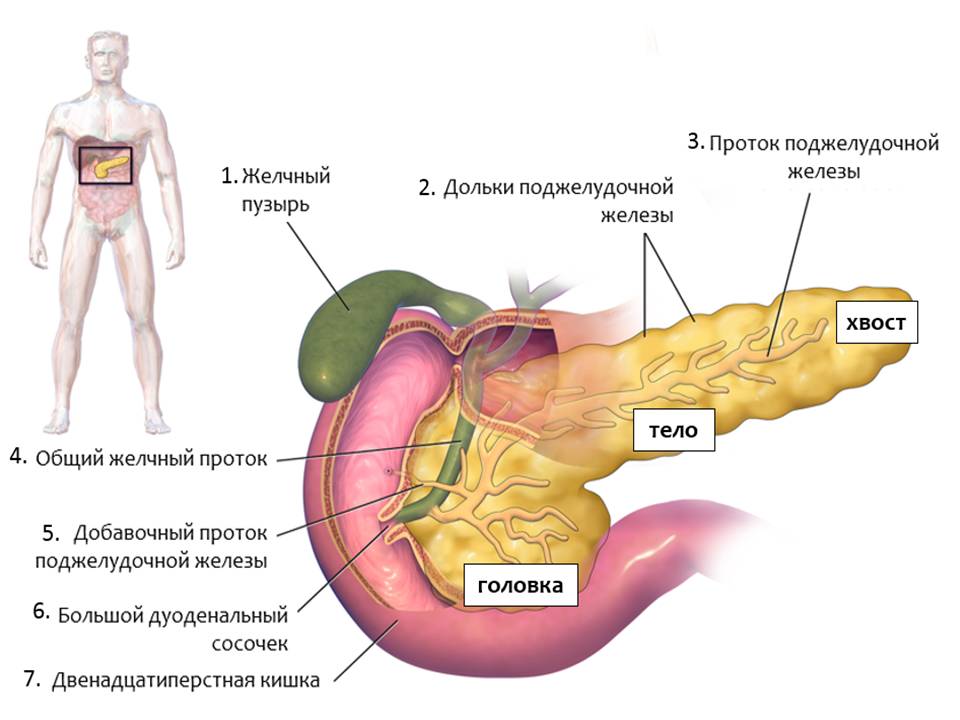
Рис. 1. Строение поджелудочной железы. Адапт. из Wikipedia
- Желчный пузырь
- Дольки поджелудочной железы
- Проток поджелудочной железы
- Общий желчный проток
- Добавочный проток поджелудочной железы
- Большой дуоденальный сосочек
- Двенадцатиперстная кишка
В поджелудочной железе выделяют три отдела: головку, тело, хвост (рис.1). Все отделы поджелудочной железы выполняют одинаковые функции, а именно:
- производят ферменты, которые помогают переваривать пищу;
- производят гормоны, такие как инсулин и глюкагон, которые контролируют уровень глюкозы крови.
Пищеварительные ферменты из поджелудочной железы попадают в кишечник через проток поджелудочной железы [3]. Проток поджелудочной железы[3] соединяется с общим желчным протоком [4], по которому идет желчь из желчного пузыря [1] и печени, и они впадают в двенадцатиперстную кишку[7] в области большого дуоденального сосочка[6]. Эта функция поджелудочной железы также называется экзокринная, то есть направленная наружу. Основная масса поджелудочной железы выполняет эту функцию.
Вторая функция поджелудочной железы – эндокринная функция, то есть направленная внутрь – это производство гормонов, контролирующих уровень глюкозы крови. Выполняют эту функцию отдельные группы клеток, их называют островки поджелудочной железы или островки Лангерганса. Во всей поджелудочной железе около 1 миллиона островков, что составляет 1-2% от общей массы поджелудочной железы. Они располагаются диффузно во всем объеме поджелудочной железы. В отличии от ферментов, которые синтезируются в проток поджелудочной железы и стекают в кишечник, клетки островков Лангерганса продуцируют гормоны непосредственно в кровь, а именно в мелкие кровеносные сосуды, проходящие через поджелудочную железу.
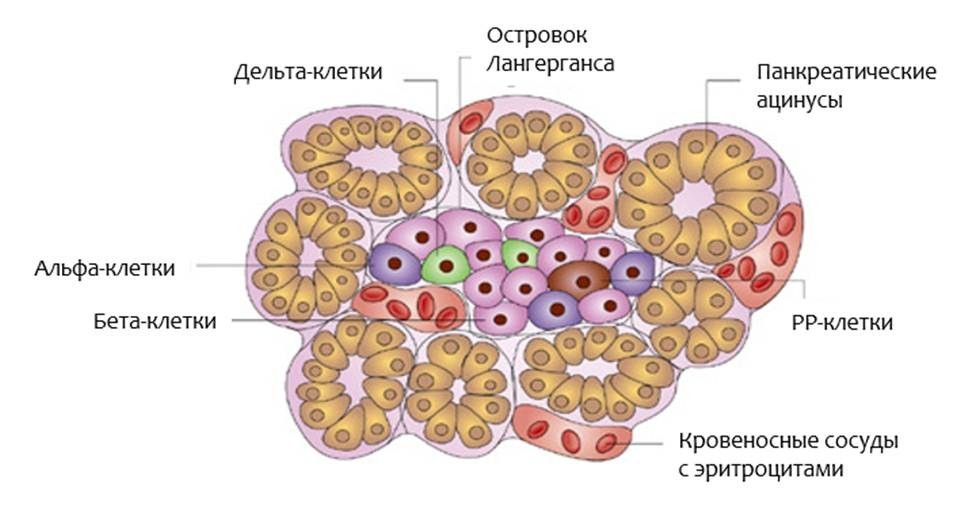
Рис.2. Островок Лангерганса. Адапт. из Anatomy, Physiology, and Pathology of the Digestive System. duction to Medical Science – Duke University TIP
Если вы посмотрите на островок Лангерганса через микроскоп (рис.2), вы найдете в нем:
- Бета-клетки, которые производят инсулин
- Альфа-клетки, которые производят глюкагон
- Дельта-клетки, которые производят соматостатин
- РР-клетки, которые производят панкреатический полипептид (функция которого до сих пор не ясна)
Бета-клетки содержат своего рода “встроенный” глюкометр. Если уровень глюкозы крови повышается, то они выпускают инсулин. Если уровень глюкозы крови снижается, то секреция инсулина прекращается. Если уровень глюкозы падает ниже нормального уровня, то альфа-клетки высвобождают глюкагон. Другие гормоны, вырабатывающиеся клетками островков Лангерганса, нужны для того, чтобы островковые клетки взаимодействовали друг с другом. Островки Лангерганса являются очень маленькими, примерно 0,1 мм в диаметре. Все островки взрослого человека содержат приблизительно 200 единиц инсулина. Объем их всех в сочетании не больше, чем кончик пальца. Инсулин является гормоном, который помогает организму усваивать и использовать глюкозу и другие питательные вещества. Он как «ключ, открывающий двери» для глюкозы внутрь клетки. Без инсулина, уровень глюкозы крови повышается (подробнее об инсулине в разделе Инсулин и его значение для организма).
Роль поджелудочной железы в развитии сахарного диабета
Для того чтобы разобраться в этом вопросе, рассмотрим каждый тип сахарного диабета отдельно.
Сахарный диабет 1 типа
При сахарном диабете 1 типа происходит гибель бета-клеток, следовательно, поджелудочная железа не производит или производит незначительное количество инсулина. Сахарный диабет 1 типа обычно развивается, когда иммунная система разрушает бета-клетки поджелудочной железы. Это называется аутоиммунный ответ. Собственная иммунная система воспринимает бета-клетки как инородные объекты, такие как бактерии или вирусы, и начинает их атаковать и разрушать. Когда более 90% бета-клеток разрушаются (этот процесс занимает от нескольких месяцев до максимум нескольких лет), организм начинает ощущать нехватку инсулина, и уровень глюкозы крови повышается. Тогда у человека появляются «большие» симптомы сахарного диабета, такие как жажда, учащенное мочеиспускание, похудание. Раньше этот тип сахарного диабета называли инсулин-зависимый сахарный диабет. Это значит, что для лечения необходим инсулин сразу, как только поставили диагноз.
На данный момент остается неизвестным, почему возникает этот аутоиммунный ответ. Генетически человеку может передаться склонность к аутоиммунным заболеваниям (сахарный диабет 1 типа является только одним из многих аутоиммунных заболеваний), но вот что именно служит пусковым механизмом, триггером сахарного диабета 1 типа, пока что недостаточно ясно. (Подробней об этом вы можете узнать в разделе Причины сахарного диабета 1 типа).
Сахарный диабет 2 типа
При сахарном диабете 2 типа способность поджелудочной железы вырабатывать инсулин не исчезает полностью. Но организм становится все более устойчивым (резистентным) к инсулину. То есть создается ситуация, когда нормальный уровень инсулина крови не может «открыть глюкозе дверь в клетку». Следовательно, если организм не реагирует на нормальный уровень инсулина крови, то поджелудочной железе приходится вырабатывать все больше и больше инсулина. И если на этот процесс никак не повлиять, то это приведет к истощению поджелудочной железы и абсолютной недостаточности инсулина.
Причины сахарного диабета 2 типа – это комплекс генетических факторов и условий окружающей среды. Генетически человек наследует группу генов предрасположенности к сахарному диабету 2 типа, и чаще всего у человека с СД 2 типа есть родственники с СД 2 типа. Также некоторые этнические группы имеют более высокую предрасположенность к этому заболеванию. Но разовьётся сахарный диабет 2 типа или нет зависит от самого человека, от его образа жизни. На это влияет характер питания, уровень физической активности и т.д. (Подробней об этом вы можете узнать в разделе Причины сахарного диабета 2 типа).
Таблетки, используемые для лечения сахарного диабета 2 типа, не содержат инсулин, они действуют либо путем увеличения чувствительности организма к инсулину, либо путем увеличения секреции инсулина из поджелудочной железы. Диета и снижение избыточного веса (если он есть), также являются основными компонентами лечения сахарного диабета 2 типа. Редко, когда инъекции инсулина необходимым на ранних стадиях сахарного диабета 2 типа. Но при истощении поджелудочной железы инсулинотерапия может стать необходимым компонентом лечения сахарного диабета 2 типа.
Гестационный сахарный диабет
Эта форма диабета возникает во время беременности и в большинстве случаев проходит после рождения ребенка.
В течение всей беременности плацента вырабатывает гормоны, которые препятствуют нормальной работе инсулина (они повышают резистентность к инсулину). Как правило, поджелудочная железа может просто увеличить количество производимого инсулина, и у женщины будет нормальный уровень глюкозы крови. Иногда, однако, поджелудочная железа не может компенсировать потребность организма в инсулине, и тогда у женщины повышается уровень глюкозы крови и развивается гестационный сахарный диабет.
Все беременные женщины должны быть обследованы на наличие гестационного сахарного диабета. Важно распознавать и лечить гестационный сахарный диабет как можно скорее, чтобы свести к минимуму риск осложнений у ребенка. (Подробней об этом вы можете узнать в разделе Гестационный сахарный диабет).
Источник
Что такое поджелудочная железа?
Орган выглядит удлиненным дольчатым образованием сероватого цвета. Его место расположения – брюшная полость за желудком. Параметры человеческой железы составляют: 14-22 см длиной, 3-9 см шириной, 2-3 см толщиной. Поджелудочная железа весит примерно 75 гр.
Поджелудочной железой называется составная часть пищеварительных органов человека. Функции поджелудочной железы заключаются в выделении сока с перерабатывающими ферментами. Кроме того, железа отвечает за гормональный фон. Жировой, белковый, углеводный обмены находятся в зоне ответственности этого органа.
Эндокринные функциональные особенности органа состоят в выделении в кровь инсулина и глюкагона. За выработку этих гормонов отвечают группы клеток. Число клеток у здоровых людей обычно достаточно, чтобы регулировать углеводный (жировой) обмен. Разрушение того или иного вида клеток поджелудочной железы может спровоцировать развитие сахарного диабета.
Тесная взаимосвязь с другими органами пищеварения приводит к нарушению обмена всей системы человека.
Какие симптомы у заболевания поджелудочной железы?
При воспалении начинает тревожить поджелудочная железа боли в области ребер с левой стороны. Качественные характеристики болей – режущие. Обычно возникают после приема пищи. Она, как известно, поступает в 12-перстную кишку и переваривается при помощи желудочного сока.
Панкреатит достаточно длительно может характеризоваться сменой интенсивности болей. Они иногда обостряются, а иногда дискомфорт отсутствует вовсе. Если человек не соблюдает режим питания, боли перерастают в постоянные. Такие симптомы поджелудочной железы, в этом случае, относят к хроническим.
Обычно, симптомы хронического панкреатита устраняет специально назначенная диета. Если она не соблюдается, то у человека появляются метеоризм, диарея, изжога. Процесс воспаления вызывает нарушение аппетита. Воспаление относится и клеточному уровню, так как из клеток этого органа выделяется нужный для системы пищеварения сок.
Каково развитие заболевания поджелудочной железы?
Постепенно, число работоспособных клеток снижается. Панкреатические клетки замещаются секретирующей тканью поджелудочной железы. В результате нарушения пищеварения возникает синдром развития диабета.
Это возникает из-за нарушения углеводного обмена, а также инсулиновых выбросов. Выбрасывающий характер работы клеток приводит к пониженному содержанию глюкозы в крови. Следующий этап развития болезни будет зависеть от поражающего фактора. Если панкреатических клеток остается совсем немного, то процесс приведет к инсулиновой недостаточности.
Рецепторы могут перестать воспринимать глюкозу, это приведет к излишнему количеству инсулина в крови. Повышенное содержание глюкозы в крови приводит к возникновению сахарного диабета. Заболевание почти всегда связано с избыточностью массы тела.
Сахарный диабет, связанный с излишним числом инсулина относят к второму типу. Развитие заболевания можно предотвратить, исключив из рациона некоторые продукта. Правильным питанием, кстати, лечится и панкреатит, но только в начальной стадии заболевания.
При несоблюдении диеты, излишний инсулин будет оказывать разрушающее действие на все органы, а в особенности на систему пищеварения человека. При этом, некоторые процессы, например, некротические будут невозвратными.
Как можно избежать появления заболевания поджелудочной железы?
Панкреатитом называют болезнь людей, которые склонны к систематическому перееданию. В таком случае нарушается жировой обмен, риск возникновения заболевания увеличивается в разы. Иногда воспалительный процесс в поджелудочной железе может возникнуть из-за травмы, к примеру, ранения в живот.
Диета при сахарном диабете, сопровождающемся хроническим панкреатитом, подразумевает снижение употребления углеводов. Быстрые углеводы являются источником глюкозы. Если их убрать из меню, гликемия вернется в норму. Отрицательное воздействие на поджелудочную железу прекратится. Некоторые виды панкреатита появляются из-за аллергии на продукты или медикаменты. Чтобы избежать развития заболевания достаточно исключить их употребление.
Несоблюдение диеты может привести к полному нарушению функционирования поджелудочной железы. В этом случае, погибший орган удаляет хирургическим методом.
Для предотвращения хирургического вмешательства назначаются лекарства, воздействующие на гормоны. Действие медикаментозных препаратов направлено на облегчение работы воспаленного органа.
Как проходит лечение заболевания поджелудочной железы?
Поскольку варианты развития воспаления поджелудочной железы носят различный характер, лекарства ни в коем случае нельзя принимать самостоятельно. Поэтому как лечить поджелудочной железы должен сказать доктор. Самостоятельный прием таблеток может привести за собой серьезные последствия.
Если развитие болезни пошло по первому типу диабета, то здесь также предписано диетическое питание. Диета в этом варианте заболевания подразумевает снижение потребления жиров, углеводов, мучного. Сахар в крови может быть повышен из-за этих продуктов. В результате их потребления поджелудочная железа начинает выделять лишний инсулин. Жизненный срок органа при этом значительно сокращается.
Для исключения раздражения слизистой желудка часто советуют исключить из рациона питания яблоки, копченые продукты. Доступные для употребления продукты должны быть разделены на 4-5 разовый прием пищи. Таким образом поджелудочная железа симптомы заболевания сведутся к нулю, а панкреатический сок будет выделяться равномерно в определенное время и нужном количестве.
Для исключения недостаточности питательных элементов, в пищи должны содержаться витамины, минералы в должном количестве.
Верное лечение поджелудочной железы – правильное питание. При соблюдении режима не будут беспокоить осложнения и неприятные симптомы. Главным осложнением хронического панкреатита является сахарный диабет. В большинстве случаев его появления можно не допустить. Облегчить появившиеся симптомы могут своевременное лечение и профилактические меры. Своевременное обращение к специалистам даже поможет отсрочить появление осложнений. Регенерация панкреатических клеток усиливается в достаточном объеме только при правильной и своевременной терапии.
Эндокринология
Специалисты
Оборудование
Источник
О перспективах, которые это событие открыло для пациентов с диабетом, беседуем с д. м.н., главным специалистом по хирургии ПОМЦ, завкафедрой хирургических болезней НижГМА, главным внештатным трансплантологом МЗ НО Владимиром Загайновым.
На сегодняшний день специалистами ПОМЦ выполнены 303 трансплантации, из них 235 – почек, 67 – печени, 1 – поджелудочной железы. У двух пациенток с пересаженной печенью родились здоровые дети.
Реальный шанс на исцеление
Елена Шитова, «ЛекОбоз»: Владимир Евгеньевич, кому требуется трансплантация поджелудочной железы?
Владимир Загайнов: Трансплантация поджелудочной железы – единственный метод, позволяющий полностью излечить диабет первого типа. При этом заболевании клетки поджелудочной железы перестают вырабатывать необходимый организму инсулин. В результате под удар попадают мелкие сосуды, что ведёт к быстрому развитию множества тяжёлых осложнений, таких как хроническая почечная недостаточность, потеря зрения, инсульты, инфаркты, сосудистые заболевания ног. Коварство диабета первого типа в том, что он поражает юное поколение и превращает людей цветущего возраста в глубоких инвалидов. Нельзя не отметить и социальную значимость этого заболевания, связанную с его широким распространением и колоссальным объёмом средств, расходуемых на лечение. Трансплантация позволяет заменить неработающую поджелудочную железу и тем самым вернуть человеку утраченное здоровье.
– Неужели современные нехирургические технологии не могут решить эту проблему? Есть же новейшие виды инсулинов, удобные методы введения (шприц-ручки, инсулиновые помпы) и многое другое.
– Все существующие терапевтические методики, включая самые передовые, направлены не на избавление от заболевания, а на регулирование уровня сахара в крови. Конечно, это позволяет продлить жизнь и замедлить развитие осложнений, но не защищает от последствий диабета.
Лист ожидания должен расшириться
– По каким критериям вы отбираете пациентов для оперативного лечения диабета?
– В регионе свыше 6000 человек страдают сахарным диабетом первого типа, около 400 из них страдают хронической почечной недостаточностью, находятся на гемодиализе. Этим людям необходима сначала пересадка почки, а затем и поджелудочной железы. Те, кто уже перенёс одну пересадку, легче справятся и со второй. Эти пациенты понимают, что результат зависит не только от врачей, но и от собственных усилий, от приверженности лечению. Кстати, той пациентке, которой мы успешно пересадили поджелудочную железу, за семь месяцев до этого была выполнена трансплантация почки. Ранее молодая женщина семь лет находилась на гемодиализе. Если говорить в целом, то пациентов на операцию мы отбираем совместно с эндокринологами, работаем в тесном сотрудничестве с кафедрой эндокринологии и внутренних болезней НижГМА.
– Сколько человек находилось в листе ожидания на момент операции?
– Немного, всего семеро. Сейчас наша задача – расширить лист ожидания, ведь чем больше в нём пациентов, тем больше вероятность найти для них идеального донора. Можно сказать, что нам повезло, что донор оказался подходящим по генетическим критериям.
– Какого эффекта удалось достичь в результате трансплантации поджелудочной железы?
– У больной буквально на операционном столе нормализовался уровень сахара в крови. Она больше не нуждается в инъекциях инсулина и защищена от дальнейшего развития осложнений диабета. Вообще результаты успешной трансплантации быстро проявляются даже внешне, пациенты словно становятся моложе.

Возможности и препятствия
– Что необходимо, чтобы поставить на поток операции по трансплантации поджелудочной железы?
– Можно выделить две группы факторов. Первая связана с особенностями самой операции. Поджелудочная железа – крайне капризный орган, гораздо более требовательный, чем почка или печень. Нужна поистине ювелирная работа на всех этапах процесса, начиная с отбора пациентов и изъятия органа у доноров. Могу констатировать, что мы сделали всё, чтобы успешно преодолеть все эти сложности, и готовы выполнять данные операции в постоянном режиме. Но есть вторая группа факторов, которая связана не с медицинскими, а с организационными проблемами. В первую очередь это касается дефицита донорских органов.
– Как можно решить проблему дефицита органов организационными методами?
– Нужна заинтересованность руководителей системы регионального здравоохранения в том, чтобы выполнялся закон «О трансплантации органов и (или) тканей человека». К сожалению, многие главные врачи рассматривают работу по выполнению этого закона как лишние хлопоты, не приносящие дохода, и попросту не делают того, что могло бы спасти сотни жизней. Со своей стороны мы можем убеждать (и в ряде случаев это удаётся), но не можем приказывать. В этом плане нам не обойтись без поддержки первых лиц региона. Полагаю, что если бы руководство области чётко заявило свою позицию по данному вопросу, то и отношение главных врачей тоже переменилось бы.
– Насколько количество квот соответствует реальной потребности в трансплантации?
– Наше учреждение работает только по федеральным квотам. Знаю, что в ряде областей задействованы ещё и региональные квоты. Если бы руководство Нижегородской области проявило добрую волю в этом направлении, то ситуация могла бы существенно улучшиться. Со своей стороны мы готовы выполнять свыше 100 трансплантаций органов ежегодно.
– Что на практике изменится для больных диабетом в связи с тем, что вы внедрили операцию трансплантации поджелудочной железы?
– Во‑первых, у людей, которых все считали обречёнными, появилась надежда на выздоровление. Во‑вторых, если раньше врачи стремились подольше продлить больному жизнь, то сейчас взгляд на лечение расширяется. Пациент рассматривается как потенциальный кандидат на трансплантацию, и в связи с этим меняется тактика: не просто продлить жизнь, а подготовить к операции. В рамках этой подготовки тоже возможно эффективное высокотехнологичное хирургическое лечение. Словом, есть повод для изменения принципиальных подходов к лечению диабета первого типа.
Смотрите также:
- Всему голова. Как сохранить мозг в рабочем состоянии до глубокой старости? →
- Заграница поможет? Где лечить онкологию: в РФ или за рубежом →
- Нужна ли стране принудительная диспансеризация? →
Источник
