Ампутация пальца стопы при сахарном диабете
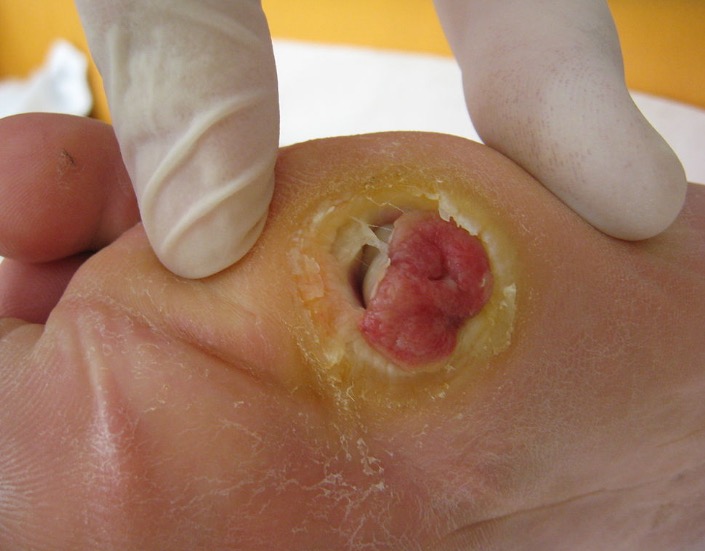
Сахарный диабет является серьезным заболеваниям, которое может спровоцировать множество осложнений. Одним из самых серьезных является диабетическая стопа, которая влечет за собой образование некроза тканей и последующую ампутацию. Операция требуется на последних стадиях болезни, когда сохранить конечность невозможно.
При диабете может проводиться не только ампутация пальца, но и всей стопы, все зависит от того, насколько сильно поражена нога. Избежать серьезных осложнений возможно, если начать лечение своевременно. Поэтому при первых признаках патологии необходимо как можно скорее обратиться к специалисту.
Сахарный диабет – это эндокринное заболевание, при котором происходит повышение глюкозы в крови. Такое состояние является патологическим, оно влечет за собой нарушения в работе всех систем в организме. Из-за повышенной глюкозы страдают нервы, нарушается свертываемость крови, эти состояния как раз и являются причиной диабетической стопы.
У пациентов с сахарным диабетом наблюдается потеря чувствительности в конечности из-за разрушения нервов. Как следствие, пациент не чувствует, если кожа травмируется, могут образовывать мозоли и миктротрещинки, которые подвержены попаданию в них инфекции.
При повышенном сахаре раны плохо заживают, поэтому пораженная область начинает постепенно разрушаться, образуется язва и гангрена. Если не начать лечение язв своевременно, то они обязательно приведут к отмиранию тканей и ампутации.
Ампутация пальца ноги при сахарном диабете является вынужденной мерой, ее проводят тогда, когда присутствует угроза жизни пациента и нет возможности восстановить ткани другими методами. Стоит понимать, что диабетическая стопа в большинстве случаев становится причиной смерти пациентов, а ампутация позволяет остановиться патологический процесс и сохранить человеку жизнь.
Ампутация
Ампутация пальца стопы – это единственный выход на последних стадиях диабетической стопы. Такая операция является самой безобидной, так как палец не оказывает существенного влияния на функцию всей стопы. Если не провести своевременную ампутацию, некроз может распространиться на соседние ткани, тогда пораженная область значительно увеличится. Гангрена пальца при диабете – это частое явление, а еще чаще патология не ограничивается одним пальцем.
Во время ампутации врачи пытаются сохранять большую часть пальца, особенно это относится к большому, который выполняет опорную функцию, и ко второму пальцу, который не дает большому деформироваться. Если их удалить полностью, происходит нарушение функции стопы.
Виды
Ампутация пальца на ноге бывает первичная, вторичная и гильотинная. Первичную проводят в том случае, когда другие методы лечения не будут эффективными, в основном это происходит на запущенной стадии заболевания. Вторичная ампутация проводится после восстановления кровообращения, либо в результате неэффективного консервативного лечения.
Гильотинная ампутация показана в самом тяжелом случае, если состояние угрожает жизни пациента. В таком случае врач удаляет все пораженные ткани, захватывая при этом немного здоровых. При первичной и вторичной операции у врача есть время, чтобы выявить все погибшие ткани, и максимально сохранить здоровые.
При влажной гангрене обычно проводят срочную операцию, так как патология быстро распространяется на здоровые ткани. При сухой форме гангрене показана плановая ампутация, так как некроз тканей имеет четкие границы в том месте, где произошло нарушения кровообращения.
Подготовка
Перед проведением ампутации пациенту назначают ряд анализов, чтобы выявить противопоказания к процедуре. Как правило, пациента направляют на рентген, УЗИ, также проводят диагностику сосудов и назначают сдать анализы крови, мочи, чтобы выявить инфекции или воспалительный процесс.
Также врач дает рекомендации, которые нужно будет выполнить пациенту. Перед операцией пациенту корректируют дозу кроворазжижающих препаратов, а также рекомендуют подготовить условия для дальнейшей реабилитации. Вечером и утром перед процедурой запрещается принимать пищу и пить воду, чтобы избежать последствий от анестезии.
Операция
Начинается операция с введения анестезии, как правило, при ампутации пальца общий наркоз не используется. Также при подготовке пациента проводят очищение кожи специальными растворами, чтобы не допустить развития инфекции, также осуществляется введение антибиотика.
 Место ампутации
Место ампутации
Следующим этапом врач производит разрез по кругу, удаляя постепенно пораженные ткани, кость сглаживается, а рана обтягивается здоровой кожей, затем накладывают швы. При необходимости специалист устанавливает дренаж, чтобы вывести жидкость из раны и остаточную инфекцию.
Операция проходит полностью безболезненно для пациента, благодаря анестезии, а длительность ее составляет от 15 минут до часа, в зависимости от сложности случая. После ампутации могут появляться фантомные боли, которые требуют лечения под контролем специалиста.
Реабилитация
Важную роль в дальнейшем лечении играет реабилитация, даже после ампутации пальца, а при ампутации стопы, голени или бедра этот процесс требует двойного внимания.
Дело в том, что при недостаточном уходе при сахарном диабете возможно вторичное инфицирование раны, и рецидив некроза тканей. Это приведет к более высокой ампутации и необходимости использовать протез.
 Культя после ампутации
Культя после ампутации
В процессе реабилитации очень важно регулярно менять повязки и обрабатывать рану антисептическими растворами, также необходимо принимать кроворазжижающие препараты, антибиотики, если назначил врач. Чтобы не допустить диабетической стопы снова, пациенту нужно следить за уровнем сахара, а также регулярно осматривать ноги, чтобы вовремя обработать любые травмы или мозоли.
Пациенту рекомендуется правильно питаться, не допускать увеличения веса и повышения сахара. Поэтому противопоказана пища с сахаром, слишком соленая, острая и жирная еда. Также не рекомендуется употреблять в пищу фастфуд, готовые продукты и полуфабрикаты.
Пациенту нужно готовить из свежих продуктов, разрешается употреблять нежирное мясо, крупы, овощи, фрукты, молочные продукты, орехи, ягоды, яйца. Не рекомендуется жарить пищу на масле, готовить ее нужно на пару, в духовом шкафу, либо варить и тушить.
Очень важно в период реабилитации обеспечить нормальное кровообращение в нижних конечностях, для этого пациенту назначают регулярную зарядку, массаж, теплые ванночки после заживления раны.
Если пациента беспокоят сильные боли после операции, ему назначают анальгетики. Часто требуется консультация у психолога, чтобы избавиться от фантомных болей, так как пациент не может смириться с потерей.
Очень важно в период реабилитации и после нее подбирать правильную обувь, чтобы обеспечить нормальную устойчивость стопы. Если был удален большой палец на ноге, может потребовать протез, иначе опорная функция стопы будет нарушена. Также протез пальцев поможет избавиться от комплекса, связанного с их отсутствием.
Осложнения
После удаления пальца на ноге при сахарном диабете прогноз вполне благоприятный, но при условии, что операция была проведена вовремя, а после нее следовал правильный курс реабилитации. В противном случае возможно такое осложнение, как вторичное инфицирование тканей.
Если пациент с гангреной при сахарном диабете к врачу не торопится, а пытается лечиться самостоятельно, последствия могут быть самые печальные. При сухой гангрене палец через некоторое время просто самоампутируется, а при влажной гангрене инфекция быстро распространится, и тогда для сохранения жизни может понадобиться ампутация целой стопы.
В любом случае, после операции пациенту необходимо обратить внимание на свои ощущения, и в случае появления следующих симптомов обратиться к врачу как можно скорее:
- Если область вокруг раны начала отекать, покраснела и появилась боль – это признак вторичного воспаления;
- Если рана долго не заживает, из нее сочится кровь, также нужно проконсультироваться с врачом;
- Если в области культи или на другой ноге, или на соседнем пальце появилось покраснение, чувство онемения, черная точка, похожая на язву, к врачу нужно обратиться немедленно, тогда пораженную область удастся сохранить;
- Если беспокоит очень сильная боль, которая не проходит даже после приема анальгетиков.
Избежать осложнений после операции несложно, достаточно соблюдать все рекомендации врача и правильно обрабатывать послеоперационную рану. Также очень важно следить за своим здоровьем, не допускать нагноений, чтобы не спровоцировать некроз тканей стопы снова.
Лечение гангрены без ампутации (видео)
Поделиться:
Автор Хусаинов Руслан Халилович На чтение 5 мин. Опубликовано 06.12.2016 16:25 Обновлено 13.11.2018 13:54
Люди с диабетом имеют высокий уровень сахара в крови, что может привести к серьезным осложнениям, если его не лечить. Особенно опасны два серьезных осложнения – это повреждение нерва и заболевания периферических артерий, которые могут привести к необходимости ампутации конечности.
 (с) ISTOCK/VISUALCOMMUNICATIONS
(с) ISTOCK/VISUALCOMMUNICATIONS
Что такое сахарный диабет?
Сахарный диабет относится к группе болезней обмена веществ, когда организм не может вырабатывать инсулин или использовать его должным образом. Инсулин является гормоном, который помогает организму усваивать сахар в крови клетками. В клетках он используется для получения энергии.
Основными типами сахарного диабета являются диабет 1 типа и 2 типа. Другой тип – гестационный диабет, который развивается только во время беременности. Этот тип приводит к высокому риску развития диабета 2 типа в будущем.
Диабет 1 типа является аутоиммунным заболеванием, при котором иммунная система ошибочно разрушает инсулин-продуцирующие клетки в поджелудочной железе. Люди с диабетом 1 типа не могут вырабатывать инсулин. Лечение, как правило, состоит из инъекций инсулина. Пока нет никакого способа предотвратить развитие сахарного диабета 1-го типа.
Сахарный диабет 2 типа является наиболее распространенной формой диабета. Он развивается, когда клетки организма становятся устойчивыми к инсулину. Это означает, что клетки не могут получить достаточное количество сахара из крови, необходимого для производства энергии.
Ожирение является важным фактором риска развития диабета 2 типа. Клетки вырабатывают устойчивость к инсулину в ответ на избыток жировой ткани. Другими факторами риска является наследственность, отсутствие физических упражнений, а также преддиабет или гестационный диабет. Сахарный диабет 2 типа иногда может пройти при изменении образа жизни.
Гестационный диабет является одной из форм сахарного диабета 2 типа, который начинается во время беременности. Он обычно исчезает после родов. У 9% всех беременных женщин развивается гестационный диабет.
Симптомы диабета
Многие из симптомов диабета 1 и 2 типа являются одинаковыми. Наиболее распространенными симптомами являются чрезмерная жажда и частое мочеиспускание. Другими симптомами, общими для обоих типов диабета, являются:
- Интенсивный голод;
- Усталость;
- Потеря веса;
- Замедленное заживление ран;
- Нечеткое зрение.
Если у человека появились какие-либо из перечисленных симптомов, следует обратиться к врачу. Диабет диагностируется с помощью измерения уровня сахара в крови.
Диабет является серьезным заболеванием, люди с диабетом имеют высокий риск сердечно-сосудистых заболеваний и инсульта.
Осложнения сахарного диабета
Вот некоторые осложнения сахарного диабета:
- Проблемы с почками, приводящие к почечной недостаточности;
- Проблемы со зрением, такие как катаракта или глаукома;
- Пищеварительные расстройства, такие как гастропарез, который задерживает опорожнение желудка;
- Заболевание десен.
Заболевание периферических артерий возникает, когда кровеносные сосуды сужаются. Это происходит потому, что стенки артерий имеют жировые отложения. Сужение может привести к закупориванию артерии, что является заболеванием периферических артерий. Примерно 1 из 3-х человек с диабетом имеет заболевания периферических артерий. Зачастую люди не знают, что они имеют заболевания периферических артерий, но могут появиться такие симптомы, как боль и припухлость в нижней части ноги, боль или спазмы во время ходьбы, хромота. Заболевание периферических артерий обычно поражает артерии ног, но может влиять и на артерии, идущие к другим частям тела.
Уменьшенный приток крови к ногам может сделать человека восприимчивым к инфекции. При сильной закупорке артерий инфекция может привести к гангрене. Это означает, что некоторые ткани отмирают. Запущенные случаи заболевания периферических артерий приводят к ампутации.
Высокий уровень сахара в крови может привести к повреждению нервов – нейропатии. Диабетическая нейропатия чаще всего поражает стопы. Человек с повреждением нерва может получить травму, не чувствуя это. Травма или рана, которая не лечится, может привести к серьезным проблемам, в том числе к ампутации.
Симптомы периферической нейропатии включают в себя:
- Онемение;
- Покалывание или острые боли;
- Слабость ног;
- Потерю координации;
- Снижение рефлексов в лодыжке;
- Инфекции и язвы ног.
Кто находится в группе риска ампутации?
 Фото: Википедия
Фото: Википедия
Люди с высоким содержанием сахара в крови и высоким артериальным давлением подвергаются большему риску ампутации. Осложнения сахарного диабета, в том числе нейропатия и заболевания периферических артерий, увеличивают риск необходимости ампутации. Осложнения диабета делают ноги уязвимыми к инфекции и повреждениям тканей.
Иногда ампутация рекомендуется, чтобы сохранить жизнь пациента.
Каждым 12 – 15 людям из 100 000 больных ежегодно проводят ампутацию вследствие заболевания периферических артерий. Большинство из этих людей страдают диабетом. Причиной ампутации является удаление воспаленной или мертвой ткани, вызванное отсутствием кровотока.
Ампутацию можно предотвратить, если принять следующие меры:
Измерение уровня глюкозы в крови, чтобы убедиться, что он остается в пределах нормы. Людям с диабетом 1 типа, возможно, потребуется регулярное измерение глюкозы.
Поддержание здорового веса, которое имеет решающее значение, особенно для людей с диабетом 2-го типа.
Регулярная физическая активность и физические упражнения. Рекомендуется 30 минут умеренных физических упражнений 5 дней в неделю или в общей сложности 150 минут. Некоторые физические упражнения безопасны для людей с повреждением нервов.
Наблюдение за симптомами диабетической невропатии. Раннее выявление и лечение может сохранить здоровье конечностей.
Хороший уход за ногами и проверка состояния ног. Это важно, так как человек не чувствует боли. Пациенты должны быть осторожны при мытье и сушке ног.
Носить хорошую и качественную обувь.
Ампутация становится необходимой, когда существует серьезная угроза здоровью, такая как гангрена. Операция включает в себя срезание мертвой ткани и восстановление поврежденных артерий. Осложнения ампутации аналогичны другим видам хирургических вмешательств. Они включают в себя осложнения, связанные с анестезией, инфекцией, повреждением нервов и кровеносных сосудов, кровотечением или тромбами.
Литература
Sharma A Norton P Zhu D Conditions presenting with symptoms of peripheral arterial disease – Seminars in interventional radiology – 2014 vol: 31 (4) pp: 281-91
Понравилась новость? Читайте нас в Facebook
Сахарный диабет – заболевание хроническое и при отсутствии должного контроля грозящее тяжёлыми последствиями. Одним из самых опасных осложнений сахарного диабета является синдром диабетической стопы (СДС), который может привести к ампутации конечности. Но внимание к себе и простые правила ухода, считает хирург высшей категории, более 20 лет занимающийся лечением СДС, профессор ЮУГМУ Юрий ПАВЛОВ, вполне могут спасти от ампутации.
Тревожные симптомы
Синдром диабетической стопы – это заболевание, которое может проявляться в различных формах.
Основных форм – три. Ишемическая форма, когда страдают артерии, причем при диабете это, как правило, мелкие сосуды, расположенные ниже колена. И нейропатическая форма, когда страдают в первую очередь периферические нервы. Бывает и смешанная форма.
При нейропатии пациенты ощущают онемение конечностей, чувство ползания «мурашек», снижение болевой и тактильной чувствительности. Не чувствуют вибраций. Стопа не ощущает опорную поверхность. Нередко отмечается снижение проприоцептивной чувствительности, пациент, например, при обследовании не чувствует, куда врач смещает его палец вверх или вниз. Однако в некоторых случая можно наблюдать патологическое усиление чувствительности, при любом даже легком прикосновении к коже стоп больные чувствуют сильные боли. Несмотря на онемение, при нейропатии стопы тёплые, розовые.
При ишемии -стопы холодные, бледно-синюшные, пациенты жалуются на зябкость в конечностях. При обследовании у любого врача обнаруживается снижение или отсутствие пульсация на стопах. Это подтверждает УЗИ сосудов.
Больные с сахарным диабетом второго типа это, как правило, пациенты в возрасте и у них уже наблюдаются признаки атеросклероза артерий нижних конечностей, обусловленного возрастным фактором. Поэтому если УЗИ показало атеросклероз, это не обязательно синдром диабетической стопы. Кровоток обычно компенсируется за счет развития дополнительных артерий, особенно у женщин. У них может полностью отсутствовать пульсация в паховой и подколенной области, а стопы теплые, розовые, без признаков ишемии. Это нужно учитывать.
Смешанный тип синдрома диабетической стопы соответственно предполагает проявления любых из вышеперечисленных симптомов.
Спаси себя сам
Одним из самых важных мероприятий для больных сахарным диабетом и СДС, независимо от формы, является самонаблюдение и самоуход. Соблюдение несложных мер по контролю уровня гликемии и педантичному уходу за стопами, согласно мировой статистике, позволяют уменьшить количество ампутаций в 2 раза.
Вы должны ежедневно осматривать ноги, тыльную и подошвенную поверхности. Не появились ли синие пятна, участки белого цвета (обескровленные), некротические проявления, язвы. При малейших подозрениях необходимо срочно обращаться к хирургу.
Ноги нужно мыть ежедневно в теплой воде, не парить! После этого ноги осушивать, не растирая, а промакивая. После смазывать специальным кремом для диабетиков, таких в аптеках множество.
Нельзя ходить босиком, даже дома, чтобы случайно не повредить кожу. Любое повреждение у диабетика чревато нагноением ранки.
Нужно уделить внимание подбору обуви, лучше всего покупать обувь вечером, когда ноги опухают. Как ни странно для диабетиков наиболее оптимальная обувь – это кроссовки, желательно кожаные, дышащие.
Наблюдение больных должны осуществлять врачи разного профиля, поскольку при сахарном диабете могут поражаться не только стопы, но и почки, глаза и другие органы. Поэтому необходимо консультироваться не реже 1 раза в год у различных специалистов: эндокринолога, сосудистого хирурга, окулиста, хирурга-подолога (специалиста по заболеваниям стоп), невролога.
Основная проблема пациентов в СДС то, что они не контролируют своё состояние, уровень гликемии (уровень сахара в крови), состояние конечностей. Это может привести к развитию некроза, гангрены и закончиться ампутацией.
Профилактика и лечение
Больные сахарным диабетом обязательно должны читать книги и специальную литературу, журналы, интернет-сайты для пациентов, написанную, как правило доходчивым ясным языком.
Там пишут и обучают диабетиков, как ухаживать за стопами и как обнаружить первые признаки поражения. Поскольку причиной СДС является сахарный диабет, нужно постоянно наблюдаться у эндокринолога или терапевта. Для исключения синдрома диабетической стопы и других осложнений сахарного диабета необходимы периодические консультации хирурга-подолога, сосудистого хирурга, окулиста.
Диабет во всем мире лечат одинаково, есть повышение сахара – назначают сахароснижающие препараты. Надо сказать, за рубежом более развита система обучения и мотивации пациентов, которые дают очень хорошие результаты. Система амбулаторного контроля более структурирована и этих пациентов наблюдают в комплексе междисциплинарные бригады врачей. Что касается высокотехнологичных методов лечения, допустим, когда происходит сужение сосудов, то ангиохирурги выполняют сложные шунтирования. Этот раздел работы в России развит обычно в крупных многопрофильных центрах. Количество ампутаций снижается там, где этим активно занимаются.
3 вопроса о Синдроме диабетической стопы
15 лет болею диабетом, чувствую онемение в пятке на левой ноге. Является ли это симптомом диабетической стопы?
Это один из признаков нейропатического поражения, которые часто встречаются при диабете. Диабетическую нейропатию нужно лечить, назначения дают неврологи и эндокринологи, применяют обычно витаминные комплексы. Если же появились признаки воспаления, растрескивания кожи, гиперкератоз, язва либо деформация стопы и пальцев нужно обязательно показаться хирургу-подологу.
И еще по поводу потери чувствительности. Нужно помнить, что в этом случае возрастает риск повреждений (порезов), а любое поражение кожи при сахарном диабете может развиться в гнойный процесс.
Мне 68 лет, диабет 2 типа уже 10 лет. У меня язва на одном и пальце на ноге, уже корочка образовалась, мешает ходить. Как их вылечить. С этой проблемой я уже 2 года, мне предлагали ампутацию пальца, но я отказалась (уровень глюкозы до 10), без носок не сплю, пальцы немного деформированы, они не распрямляются полностью?
Скорее всего, речь опять-таки идёт о нейро-ишемической форме СДС.
Необходимо всё время контролировать уровень сахара. Смотреть динамику развития язвы. Если нет гнойного процесса, ваша основная задача – следить, чтобы не возникло воспаление. Для этого использовать обычные жидкие антисептики, которые продаются в аптеках (хлоргексидин, мирамистин), ваша задача не размачивать язвочку мазями, а сушить.
К сожалению, в домашних условиях вылечить синдром диабетической стопы без контроля врачей невозможно. Ваша задача, выявить первые признаки этого осложнения. Поэтому как только вы заметили оттёк, покраснение этого пальца, необходимо срочно идти на приём к врачу-хирургу либо к гнойному, либо к сосудистому. Это тревожные симптомы, их надо контролировать.
Корочку на язве ни в коем случае отрывать нельзя, она работает как биологическая повязка.
Что касается ампутации на уровне пальца, которую вам рекомендовали врачи, я бы не игнорировал их рекомендации. Дело в том, что если процесс прогрессирует – площадь ишемии (корочка) увеличивается, это может довольно быстро перейти на стопу или голень и тогда можно потерять не только палец, но и ногу. Чтобы не упустить время нужно показаться сосудистому хирургу в областной больнице.
Что вы скажете о лечении диабетической стопы методом фонирования. Аппарат предлагается в интернете, стоит ли его попробовать?
Ультразвуковые и различные вибрационные физиотерапевтические технологии так или иначе улучшают нервную трофику и кровоснабжение. Вреда от этого не будет, но только если нет острого гнойного процесса. В первую очередь они улучшают микроциркулярный кровоток, подключаются «спящие» капилляры. А без кровотока невозможно заживление. Целесообразно проконсультироваться у хирурга-подолога.
