Анализ на диабет у беременных когда сдавать
Гестационный диабет – потенциально опасная патология будущих мам. Она может нанести вред и женщине, и ребенку. Чтобы ее исключить или вовремя выявить, проводят анализ на глюкозу при беременности: как сдавать этот анализ, чтобы результаты не оказались ложными, и о чем расскажут цифры?
Почему гестационный диабет опасен?
Хотя многие слышат, что гестационный диабет – частое и довольно безобидное расстройство обмена веществ, это состояние может привести к избыточной массе тела у ребенка, гестозу у матери.
После родов все тоже не так просто: согласно исследованиям, гестационный диабет у мамы на 20% повышает риск развития проблем с сердцем и сосудами, сахарного диабета 2 типа (так что надо сдать анализ через 2-3 месяца после родов), а у детей также повышает вероятность нарушения обмена веществ, диабета и ожирения.
Анализ на глюкозу при беременности
Анализ крови на уровень глюкозы – самый первый этап скрининга на гестационный диабет. Его проводят неоднократно вместе с другими исследованиями крови. Он не требует дополнительных манипуляций.
Анализ на глюкозу при беременности: как сдавать кровь на базовое исследование? Обязательно натощак, не есть в течение 8-10 часов перед посещением лаборатории, а перед сдачей крови постараться успокоиться. Если пришлось спешить – надо сесть и отдохнуть 10-15 минут.
По результатам этого базового исследования могут назначить дополнительное: глюкозотолерантный тест во втором триместре. Его обязательно проводят при повышенных показателях сахара в крови натощак и женщинам из группы риска, а по возможности – всем будущим мамам, если нет противопоказаний от эндокринолога. Такой тест помогает выявить наличие гестационного диабета и эффективность использования глюкозы в организме.
Как проводят тест на толерантность к глюкозе у беременных?
У этого исследования намного больше правил, чем у определения уровня глюкозы в крови натощак. Анализ на глюкозу при беременности: как сдавать тест на толерантность?
- Начнем с подготовки. Не надо резко менять рацион или режим питания перед анализом, ешьте то же, что и обычно.
- За 10-12 часов до взятия крови начинается период голодания: ничего нельзя есть, пить можно только чистую питьевую воду. Оптимально проводить исследование с раннего утра и взять кого-то с собой: из-за периода голодания может начаться головокружение, головная боль.
- Сначала у пациентки берут кровь на уровень глюкозы и выявляют базовые показатели.
- Затем наступает этап «нагрузки»: нужно выпить раствор глюкозы – сладкую воду, которую дадут в лаборатории. Это – имитация углеводной нагрузки при приеме пищи.
- Через час кровь на анализ берут опять и определяют уровень глюкозы после углеводной нагрузки. Может потребоваться повторный анализ через 2 часа. Только после окончательного разрешения медперсонала можно есть (возьмите с собой перекус), пить и идти домой.
Результаты теста на толерантность к глюкозе
Повышенные показатели могут быть признаком неполноценного усвоения телом глюкозы из пищи и нарушения выработки инсулина. Однако не всегда ставят диагноз гестационного диабета по результатам исследования, случается, что подготовка к тесту не соблюдается, и это влияет на показатели. Поэтому так важно знать этапы анализа на глюкозу при беременности, как сдавать глюкозотолерантный тест.
- Норма для глюкозы в крови натощак составляет до 5,5 ммоль/л. Однако при вынашивании результат выше 5,1 уже указывает на тенденцию к диабету (или неправильную подготовку к анализу).
- Спустя час после нагрузки показатели не должны превышать 10,0 ммоль/л.
- Спустя 2 часа не выше 8,5 ммоль/л.
При повышенных показаниях назначают также анализ на уровень гликированного гемоглобина.
Кровь для исследования берут из вены, так как показатели в капиллярной крови (в том числе с портативного глюкометра) не достоверны.
В некоторых случаях рекомендован анализ крови без подготовки.
Использованы фотоматериалы Shutterstock
Поговорим о том, как должна проходить диагностика диабета беременных.
Диагностировать сахарный диабет достаточно просто. Уже в течение 10 лет Российская Федерация и весь мир использует новые критерии диагностики, которые стали более строгими. Таковыми они стали не из-за вредности врачей, а из-за того, что были получены серьезные научные данные, собранные с большой популяции беременных женщин. Было обследовано примерно 25000 беременных женщин. Были изучены их показатели глюкозы крови и отдаленные исходы беременности. Действительно до настоящего времени еще не проводились исследования такой большой популяции беременных. Было доказано, что родовой травматизм, преждевременные роды, начинают возрастать на более низких показателях глюкозы крови, нежели это было принято раньше.
Нормальным уровнем глюкозы в крови вне беременности считается количество до 6 ммоль/л. О диабете беременных мы начинаем говорить, если уровень глюкозы в крови достигает 5,1 ммоль/л.
Этапы диагностики
Когда вы понимаете, что вы беременны, вы начинаете сдавать основные анализы. И среди этих важных анализов есть анализ на уровень глюкозы крови.
При первичном обращении, когда женщина приходит в женскую консультацию, она сдает эти анализы, в том числе и на уровень глюкозы крови. Врач смотрит, каков этот показатель. Если он не превышает 5,0 ммоль/л включительно, то это считается нормой.
Если уровень глюкозы крови достиг 5,1 ммоль/л, то здесь с большой степенью вероятности можем сказать, что это действительно диабет беременных, который рано проявил себя. Пугаться этого не нужно.
Когда мы можем это пересмотреть?
● Если у женщины тяжелый токсикоз с рвотой, она долго не принимала пищу, более 14 часов. Конечно, в таком состоянии мы не будем ставить этот диагноз, мы пригласим ее на пересдачу.
● Если так получилось, что женщина хотя и знала, что пойдет сдавать анализы, но не удержалась и поела среди ночи. Анализ на уровень глюкозы крови у нее сдавался менее чем через 8 часов после последнего приема пищи.
● Если сдача анализа совпала с каким-то инфекционным или воспалительным заболеванием. Женщина простудилась, у нее поднялась температура. В этих состояниях мы, конечно же, пересмотрим.
Если перечисленных состояний не было, то здесь уже по одной этой цифре мы поставим диагноз «диабет беременных». Конечно, можно понаблюдать, но как показывает мой личный опыт, всегда эти цифры переходят в более высокие. И эти цифры обоснованы.
Когда вы еще можете насторожиться? Когда действительно ваш уровень глюкозы крови уже в начале беременности составил 4,9 – 5,0 ммоль/л. Это только самое начало беременности, срок беременности будет расти, и будет возрастать концентрация гормонов плаценты. Здесь, возможно, надо будет несколько чаще сдавать анализ крови на глюкозу, чтобы не пропустить момент повышения.
Если всё хорошо, если уровень глюкозы крови 5,0 ммоль/л и ниже, женщину мы отпускаем. И дальше мы её приглашаем в лабораторию на сроке 24-28 недель, уже ближе к концу второго триместра. Такой интервал в течение месяца: между 24-й и 28-й неделями.
Глюкозотолерантный тест
Когда проводится глюкозотолерантный тест?
Я хочу обратить ваше внимание, подчеркнуть еще раз, что мы проводим глюкозотолерантный тест не тем женщинам, у которых глюкоза крови достигла 5,1 ммоль/л и выше, а тем, у кого всё хорошо. То есть мы уже не уточняем и не даем нагрузку глюкозой тем женщинам, у которых уровень глюкозы крови натощак уже поднялся. Только тем, у кого он был в норме.
Как проходит глюкозотолерантный тест – тест на устойчивость организма к глюкозе, на его способность преодолевать эту сладкую глюкозную нагрузку? Тест представляет собой нагрузку 75 граммами глюкозы. Она обычно фасуется в виде порошка. Она есть в лаборатории. Ничего искать или покупать не надо. Она растворяется в 200 – 300 мл воды, не больше. Именно от 200 до 300. В течение двух часов проходит этот тест.
Как он проходит?
Вы приходите натощак. С последнего приема пищи должно пройти от 8 часов, но не более 14 часов. Сейчас даже стали говорить, что не более 12 часов с момента последнего приема пищи. То есть, если у вас был какой-то ранний ужин, допустим – в 18 ч, и вы придете в 8-9 часов утра, у вас пройдет больше 12 часов. Вы можете пить вечером, и вы можете попить чистой воды натощак. Это не повлияет на результаты теста. Я даже часто советую сделать хотя бы 2-3 глотка, попить с утра, потому что нагрузка глюкозы даст такую жажду, которую будет сложнее выдержать.
С собой вы можете взять сок половинки лимона. Возможно, это не официальная рекомендация, но, в общем-то, это не повлияет на результаты теста, но поможет вам легче выдержать этот сладкий сироп.
Вы приходите в лабораторию и сдаете кровь из вены на глюкозу. Обычно лаборатория берет сначала кровь из пальца, чтобы исключить какие-то возможные сильные повышения, которые вдруг чисто теоретически могли случиться с уровнем сахара крови. Затем у вас берут кровь из вены. Кстати, в этот первый забор крови вы можете сдать все анализы, которые вам нужно сдать к этому сроку, к концу второго триместра.
Вам дают выпить этот сироп. 75 граммов глюкозы должны растворить в 200 – 250 мл воды. Суммарно можно выпить до 300 мл. Вы его пробуете, и если он приторный, вам его пить тяжело, вы можете подкислить его соком половинки лимона. Или пососать лимонную дольку. Вы его выпиваете. Выпить его нужно в течение 5 минут. До 5 минут. Можете быстрее, но не дольше. Потому что отсчет этих 2-х часов начинается с того момента, как вы начали пить.
Затем вы выходите из процедурного кабинета. Можете посидеть, потому что нежелательно активно двигаться, много ходить. Вы можете дойти до туалета или по какой-то другой надобности, но ходить и гулять в течение этого времени, конечно же, не нужно.
Если вам очень приторно, вы можете сделать 2 глотка воды, чтобы суммарно общий объем жидкости, который вы выпили, дошел до 300 мл, но не больше. Если вы выпиваете больше, то глюкоза вольно или невольно начинает выводиться через почки и уходит из кровотока. Вы можете получить заниженные результаты, псевдоблагополучные.
Вы засекаете время и не исчезаете из поля зрения медсестры. Второй забор крови будет через 1 час. И еще через 1 час будет третий забор крови.
У беременных женщин, в отличие от общей популяции, в которой также проводится глюкозотолерантный тест, уровень глюкозы крови измеряется 3 раза. И длится эта процедура 3 часа. Поэтому вы должны приехать в лабораторию не позже 9 часов, что бы успели взять эти 3 забора крови. Вечером придут результаты. Обычно, в большинстве лабораторий, вам в этот же день дают результаты. И вы можете посмотреть, не превысили ли ваши показатели те «отрезные точки», которые считаются нормой.
Каковы показатели нормы?
Натощак должна быть та же самая цифра – меньше, чем 5,0 ммоль/л. То есть, если 5,1 ммоль/л – это уже много, это уже повышение. Через 1 час после нагрузки в 75 граммов глюкозы, уровень глюкозы в крови должен быть меньше, чем 10,0 ммоль/л, то есть 9,9 ммоль/л – это верхняя граница нормы.
И через 2 часа уровень глюкозы крови должен быть меньше, чем 8,5 ммоль/л. То есть последняя точка нормы – это 8,4 ммоль/л.
Надо отметить, что последняя 3-я точка более мягкая, чем критерии диагностики нормы в общей популяции. То есть первая – более строгая, а последняя – более мягкая (при беременности).
Почему так? Это выводилось из статистических данных. Потому что увидели, что ниже этих цифр не росли риски исходов беременности. Поэтому выбрали именно эти точки.
Диагностика ГСД в условиях изоляции
Мы плавно подошли к основной теме нашего эфира. Что делать нам сейчас? Потому что беременность развивается, она нас не спрашивает: самоизоляция ли, работает ли женская консультация или нет. Действительно, нам оставили только одну возможность – обратиться при постановке на учет. Глюкозотолерантный тест был исключен из перечня обследований, по поводу которых женщина может обратиться в консультацию.
Если вы живете в Москве, вы можете прийти в лабораторию Клиники иммунологии и репродукции, потому что мы этот тест проводили, проводим и будем проводить дальше – по всем правилам, по всем стандартам. Проводится всё это со всеми тремя точками, и с теми критериями, которые определены именно для беременных.
Если вы живете не в Москве, поищите, пожалуйста, те лаборатории, где делают этот анализ. Где вы можете его сделать. Если ситуация сложилась так, что вы куда-то уехали и не можете обратиться куда-то, я бы посоветовала вам хотя бы взять с собой глюкометр, если вы знаете, что вы уедите. Это не заменяет тест.
Показания глюкометра
Глюкометр – не тот прибор, на основании показаний которого мы ставим диагноз «нарушение углеводного обмена». Это прибор для домашнего контроля. Но именно для контроля он подойдет. То есть вы будете иметь какой-то объективный показатель, на основании которого вы можете сделать заключение, есть ли серьезная ситуация, или всё более-менее прилично.
На какие цифры по глюкометру ориентироваться? Я еще раз говорю, что это не заменяет анализ. Я ни в коем случае не призываю, не рекомендую вовсе не выполнять тест. Этот тест выполняется во всех странах мира, потому что без теста мы не можем увидеть объективную картину. Мы не можем гарантировать, если женщина молодая, что у нее действительно очень хорошие резервы поджелудочной железы, и всё точно будет без повышения. Тесты и проводятся для того, чтобы посмотреть: всё ли хорошо при нагрузке. Всё ли хорошо происходит после еды. Но, тем не менее, глюкометр дает информацию, более объективную, чем самочувствие.
Диабет беременных не дает классических симптомов диабета: жажда, сухость во рту. Потому что это более низкие цифры. То есть жажда и сухость во рту обычно развивается у людей, у которых уже натощак порядка 9,0-10,0 ммоль/л, 11,0 моль/л -15,0 ммоль/л в течение дня, когда это уже далеко зашедшее нарушение углеводного обмена.
На какие цифры ориентироваться, если вы оказались вдали от медицинских пунктов и лабораторий, и у вас есть глюкометр? Желательно параллельно записывать то, что вы съедаете, чтобы вы видели, на какие продукты у вас реакция организма.
Натощак – та же самая цифра 5,0 – 5,1 ммоль/л. Через час после еды – до 7,0 ммоль/л. Это та цифра, которая говорит о том, что нет ничего серьезного, каких-то нарушений. Если вы видите более высокие цифры, даже если эти цифры возникли после какой-то серьезной углеводной нагрузки, допустим, вы выпили сладкий фруктовый сок, заели пасхальным куличом, тем не менее, важно понимать, что поджелудочная железа здоровой женщины «покроет» любую нагрузку.
Если есть нарушения, она не справляется. Здесь желательно доехать до врача-эндокринолога. Если нет – значит, нужно понять, что необходимо соблюдать диету.
Если у вас нет глюкометра, нет возможности лабораторной диагностики (надеюсь, такой ситуации ни у кого не встречается), в таком случае могу порекомендовать вам соблюдать режим питания и диетотерапию, как будто гестационный диабет у вас есть.
Что это значит? Это значит, что нужно исключить быстрые углеводы. Вторая половина беременности характеризуется возросшей концентрацией гормонов плаценты, изменяющимися условиями обмена глюкозы и действия инсулина, и здесь следует поступать так.
Диета при диабете беременных. Как правильно питаться?
Что это такое?
Гестационный сахарный диабет (ГСД) – нарушение обмена глюкозы в организме беременной женщины. Он сопровождается повышенным содержанием глюкозы в крови и развивается строго во время беременности у пациенток, которые до этого были здоровы. Заболевание возникает только в период беременности и зачастую проходит после родов.
В чем его причина?
Сахарный диабет у беременных развивается из-за гормонального взрыва, связанного с вынашиванием ребенка. Поступающий в кровь гормональный коктейль (кортизол, хорионический гонадотропин, эстрогены и прогестерон) тормозит действие инсулина, который обязан обеспечивать поступление глюкозы из крови в клетки. Происходит это потому, что организм пытается сэкономить глюкозу для растущего плода и провоцирует «инсулиновую резистентность», когда клетки матери перестают реагировать на обычное количество инсулина. В ответ на возрастающее количество глюкозы в крови поджелудочная железа должна вырабатывать больше инсулина, но иногда она не справляется. Возникает гестационный диабет.
До 39% всех беременностей осложнены ГСД.
Кто в группе риска
Факторы риска гестационного диабета
| Фактор риска | Последствия |
| Возраст матери – старше 40 лет | Крупный плод |
| Ожирение матери, или избыток массы тела | Многоводие |
| Гестационный диабет в анамнезе | Избыточная прибавка веса во время текущей беременности |
| Ранний или поздний гестозы в анамнезе | Врожденные пороки развития плода |
| Сахарный диабет у ближайших родственников | Выделение глюкозы с мочой |
| Выкидыши или мертворождения в анамнезе | |
| Заболевания и состояния, которые могут провоцировать развитие диабета (метаболический синдром, синдром поликистозных яичников, повышенное артериальное давление, высокий уровень холестерина) | |
| Многоплодная беременность |
Чем опасен ГСД?
ГСД может стать причиной различных осложнений беременности, что опасно как для матери, так и для ребенка.
Опасность ГСД для матери
Риск для здоровья будущей матери связан с избытком глюкозы в крови и ее отложением в тканях и органах. Как и любая разновидность сахарного диабета, ГСД может способствовать возникновению:
- Диабетической ретинопатии – поражению сосудов и рецепторов сетчатки с постепенным ухудшением зрения (рис. 1).
- Диабетической нефропатии – повреждение клубочкового и канальцевого аппарата почек, в котором плазма крови фильтруется с образованием мочи. В результате развивается хроническая почечная недостаточность.
- Артериальной гипертензии – повышенное давление, возникающее из-за поражения сосудов, почек и изменения гормонального фона с развитием диабета. Все это увеличивает риск прерывания беременности и появления отклонений у плода.
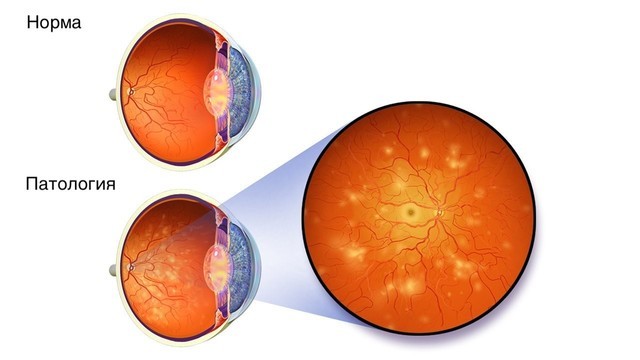 Рисунок 1. Диабетическая ретинопатия. Источник: Wiki
Рисунок 1. Диабетическая ретинопатия. Источник: Wiki
Риск для ребенка
Повышенное содержание глюкозы в крови беременной женщины может навредить не только ей самой, но и будущему ребенку, способствуя:
- диабетической фетопатии (нарушение обмена углеводов у будущего ребенка, которое может перейти в неонатальный, младенческий сахарный диабет);
- рождению крупного плода – макросомии (увеличивает риск кесарева сечения и травм ребенка при родах);
- неонатальной гипогликемии (низкий уровень сахара в крови новорожденного и дыхательные нарушения, что может привести к его смерти);
- внутриутробной гибели плода (это самое страшное последствие ГСД);
- многоводию (опасно преждевременными родами, неправильным положением плода, выпадением петель пуповины и их пережатию, отслойке плаценты при разрыве плодных оболочек);
- увеличению размеров печени и сердца у плода.
- нарушению роста и развития ребенка уже после рождения.
ГСД также увеличивает риск выкидыша – сосуды плаценты «пропитываются» глюкозой, что ведет к нарушению кровотока и гипоксии (кислородному голоданию) плода, что провоцирует преждевременную родовую активность матки.
Симптомы
Клиническая картина гестационного сахарного диабета довольно скудна, женщина может и вовсе не предъявлять никаких жалоб. Стоит обратить внимание на такие признаки:
- Немотивированная слабость,
- Жажда, сухость во рту,
- Частое мочеиспускание,
- Нечеткость зрения.
Диагностика
Диагностика гестационного диабета не представляет особой сложности. Она основана на определении уровня глюкозы в крови и анализе других показателей углеводного обмена.
К какому врачу обратиться?
После того, как женщина узнала о своей беременности, ей следует пойти в женскую консультацию и встать на учет. Терапевт или акушер-гинеколог во время первого приема расскажут, какие обследования и в каком объеме ей предстоят до родов.
Анализы и их показатели
Обычно при постановке на учет, на сроке 10-13 недель, все женщины проходят скрининг здоровья, который должен выявить основные отклонения беременности, включая нарушения углеводного обмена. В рамках этого скрининга проводят исследование уровня гликированного гемоглобина, а также исследование глюкозы венозной плазмы натощак и в течение дня. Этот анализ позволяет определить, был ли сахарный диабет у женщины до беременности. Чтобы диагноз подтвердили, значение гликированного гемоглобина должно превышать 6,5%.
Между 24 и 28 неделями беременности женщинам, у которых никаких отклонений ранее обнаружено не было, делают повторный тест: на определение гестационного диабета (рис. 2). Называется этот анализ «глюкозотолерантный тест» и проводится по следующей схеме:
- Утром женщина сдает кровь на глюкозу натощак,
- Затем ей дают выпить концентрированный раствор глюкозы (75 г глюкозы),
- Через 1 и 2 часа после нагрузки (выпитого раствора) проводят повторное исследование крови.
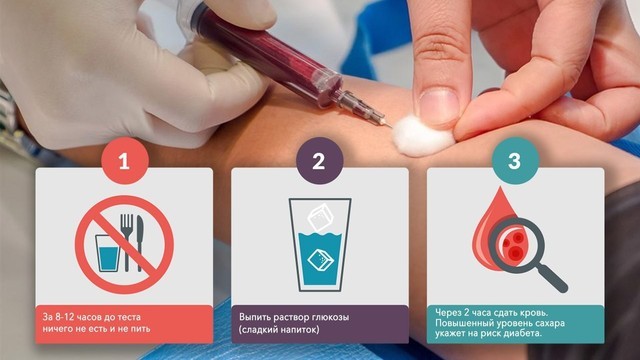 Рисунок 2. Проведение глюкозотолерантного теста. Источник: СС0 Public Domain
Рисунок 2. Проведение глюкозотолерантного теста. Источник: СС0 Public Domain
Результаты теста считаются положительными, если обнаружен хотя бы один из перечисленных признаков:
- Уровень глюкозы натощак выше 5,1 ммоль/л,
- Уровень глюкозы через 1 час после нагрузки выше 10,0 ммоль/л,
- Уровень глюкозы через 2 часа после нагрузки выше 8,5 ммоль/л.
Важно! Для диагностики ГСД подходит ТОЛЬКО глюкозотолерантный тест. Тест на гликированный гемоглобин не применяют, так как это исследование часто дает ложноотрицательный результат. Кроме того, с его помощью нельзя отследить степень повышения глюкозы в крови после приема пищи.
Есть ли противопоказания к проведению теста?
Да, есть. Абсолютные и относительные.
К абсолютным противопоказаниям относятся:
- Аллергия и/или непереносимость глюкозы,
- Сахарный диабет в острой фазе (тогда тест не нужен),
- Заболевания желудочно-кишечного тракта, при которых нарушается нормальное всасывание глюкозы (обострение панкреатита, операции на желудке).
Относительные (временные) противопоказания:
- Ранний токсикоз (гестоз) беременных,
- Обострение хронических заболеваний
Важно! Вовремя определить наличие ГСД очень важно. Скрининг рекомендован всем беременным женщинам. Глюкозотолерантный тест не вредит печени, этого тестирования не следует бояться.
При постановке диагноза ГСД иногда прибегают к дополнительным исследованиям, в их числе:
- Общий анализ мочи (глюкозурия – обнаружение глюкозы в моче, которой в норме там не должно быть, а также кетоновые тела – продукты нарушенного метаболизма глюкозы),
- УЗИ плода (наличие фетопатии – нарушений развития плода).
Лечение во время беременности
Терапия ГСД – задача сложная и комплексная. Препараты подбираются так, чтобы не нанести вред плоду. А лечение при необходимости может продолжаться и после родов.
Диета
Соблюдение особого режима питания – это первая ступенька на пути к избавлению от диабета беременных. Медикаментозное лечение ГСД не будет эффективным без соблюдения диеты. На что нужно обратить внимание:
- Необходимо исключить быстрые углеводы (сладости, выпечку, белый хлеб, пирожные, фрукты), а также ограничить жиры,
- Приемов пищи должно быть несколько, питаться следует каждые 2-3 часа,
- Следует потреблять достаточно белка и сократить потребление продуктов с высоким содержанием крахмала (рис, хлеб, макаронные изделия, картофель, кукуруза),
- Полезным будет увеличение потребления овощей и зелени, растительных масел и других продуктов, богатых ненасыщенными жирами,
- Важно соблюдать баланс белков, углеводов и жиров, а также следить за калорийностью своего рациона.
Важно! Нельзя самостоятельно назначать себе диету! Она должна быть составлена специалистом с учетом потребностей будущей мамы и малыша.
Помимо изменений в рационе, включите в свой распорядок дня умеренную регулярную физическую активность. Занимайтесь не менее 150 минут в неделю, очень полезно плавание.
Отслеживание содержания сахара в крови
Второй шаг в борьбе с ГСД – это ежесуточный контроль сахара в крови. Он нужен, чтобы понять, помогает ли диета.
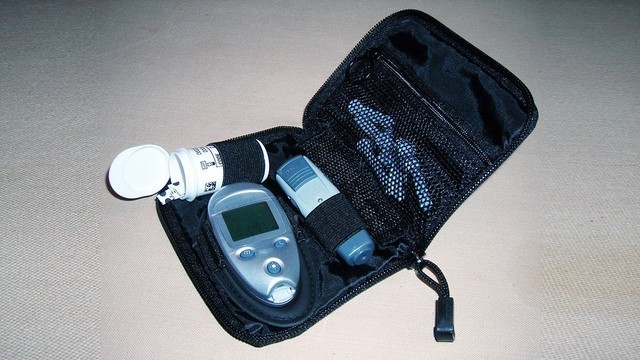
Чтобы определять у себя глюкозу, не нужно ходить к врачу, для это существует специальный прибор – глюкометр (рис.3).
 Рисунок 3. Комплект из глюкометра, ручки для прокалывания кожи, набора тест-полосок и иголок для ручки-картриджа. Источник: Wiki
Рисунок 3. Комплект из глюкометра, ручки для прокалывания кожи, набора тест-полосок и иголок для ручки-картриджа. Источник: Wiki
С его помощью больные с ГСД проверяют свои показатели глюкозы натощак и через 1-2 часа после еды каждый день в течение недели, занося полученные данные в журнал. Исходя из полученных результатов врач-эндокринолог решает, потребуется ли медикаментозное лечение, или ГСД уже взят под контроль с помощью ограничений в питании. Лекарства назначают, если одна треть или более результатов говорят о содержании глюкозы:
- натощак – более 5,3 ммоль/л,
- через час после еды – более 7,2-7,8 ммоль/л,
- через 2 часа после еды – более 6,5 ммоль/л.
Иногда врач также просит вести дневник артериального давления, массы тела и питания. Контролировать сахар также можно в моче, используя тест-полоски.
Важно! Уже появились приборы без иголки – ее заменяет датчик в виде пластыря, который наклеивают на кожу. Глюкометр считывает его показания в непрерывном режиме. Можно настроить прибор так, чтобы данные шли на мобильный телефон или сразу отправлялись врачу.
Медикаментозное лечение: инсулин
Для контроля уровня гликемии назначают сахароснижающие препараты:
- При неконтролируемой гликемии и наличии фетопатии в первую очередь применяют инсулин. Он безопасен для плода, дозу и режим введения устанавливает эндокринолог в индивидуальном порядке.
- В некоторых случаях для лучшего контроля гликемии устанавливают инсулиновую помпу.
- Применяют таблетированные сахароснижающие препараты строго по показаниям.
Во время лечения контроль сахара в крови не прерывают, все данные о дозах препаратов и содержании глюкозы в крови записывают, чтобы врач мог корректировать схему их приема.
Важно! Инсулин считают лучшим средством лечения ГСД. На сегодняшний день нет достаточно данных, чтобы судить об отложенных эффектах других сахароснижающих препаратов.
Роды при ГСД
Гестационный диабет не мешает естественным родам и не является показанием к кесареву сечению. Рожать следует не позднее 38-39 недель беременности. Кесарево сечение выполняют по стандартным показаниям:крупный плод, его тяжелая патология, узкий таз и т.д. Дополнительными показаниями являются выраженные признаки диабетической фетопатии.
После родов
Гестационный диабет – заболевание, характерное для беременности. После родов ГСД проходит, так как гормональный фон нормализуется.
Однако нельзя забывать, что ГСД служит фактором риска развития сахарного диабета 2 типа и повторного заболевания во время следующей беременности.
Сразу после родов, если была назначена инсулинотерапия, она отменяется. В течение первых дней уровень глюкозы контролируют путем забора венозной крови. Если никаких отклонений нет, через 6-12 недель после родов проводят глюкозотолерантный тест, чтобы исключить диабет 2-го типа.
Если во время беременности был диагностирован ГСД, необходимо соблюдать диету и заниматься дозированными физическими нагрузками. В остальном нет никаких ограничений, после ГСД можно кормить грудью как обычно.
Прогноз
Своевременная терапия ГСД с помощью инсулина сокращает риск развития осложнений на 98%. Тяжелые последствия после болезни наблюдаются, если вовремя не поставлен диагноз и лечение отсутствует.
Важно! ГСД протекает незаметно, но может нанести большой вред ребенку, став причиной:
- различных пороков развития плода,
- Макросомии (крупные размеры плода),
- Гипогликемии и дыхательных нарушений у новорожденного,
- Сердечно-сосудистых и неврологических заболеваний,
- Метаболического синдрома (нарушение углеводного обмена).
Самый страшный исход – внутриутробная гибель плода и выкидыш.
Однако, ГСД увеличивает риск развития диабета первого и второго типа в будущем. Вероятность развития сахарного диабета 1 типа составляет 5,7% в течение последующих 7 лет, 2 типа – вплоть до 50%.
У ребенка, родившегося у матери с ГСД, также повышен риск ожирения и возникновения сахарного диабета.
Профилактика
Основная мера профилактики ГСД – контроль веса и тщательное планирование беременности.
Ожирение является одним из главных факторов риска развития ГСД. Чем больше жира в организме, тем в меньшей степени его клетки становятся отзывчивыми на команды инсулина захватить из крови глюкозу.
Важно! Пытаться похудеть во время беременности не стоит. Вы должны есть достаточно, чтобы плод не пострадал от недостатка нутриентов.
Заключение
Итак, что необходимо запомнить о гестационном сахарном диабете:
- ГСД – заболевание, затрагивающее исключительно беременных женщин. После родов оно проходит.
- ГСД несет существенные риски осложнений как для матери, так и плода.
- Заболевание поддается профилактике – рекомендуют контролировать вес и тщательно планировать беременность.
- Сахарный диабет беременных не является абсолютным показанием для кесарева сечения.
- Если поставлен диагноз ГСД – не паниковать! Следуйте рекомендациям врача, следите за уровнем глюкозы, артериальным давлением, ведите дневник питания, а также не забывайте об умеренных физических нагрузках (ходьбы будет достаточно).
Источники
- Geional Diabetes Mellitus // American Diabetes Association Diabetes Care 2003 Jan; 26(suppl 1): s103-s105. https://doi.org/10.2337/diacare.26.2007.S103
- Thomas R. Moore. Maternal Morbidity. Diabetic retinopathy // Medscape. – 2020
