Атеросклероз всего организма при диабете
Поражение сосудов при сахарном диабете. Атеросклероз сосудов при диабетеПатогенез поражений сосудов разного калибра, по-видимому, не одинаков. Все поражения сосудов при сахарном диабете можно свести к трем разновидностям: 1) поражения крупных артерий, чаще всего коронарных, и сосудов конечностей атеросклеротическим процессом; 2) изменения в мелких сосудах – артериолах (в частности, почечных) артериолосклеротического характера и 3) наиболее часто встречающееся при диабете – изменения со стороны капилляров и венул (преимущественно почечных и сосудов сетчатки глаза) -микроангиопатии. Поражение крупных артерий, по мнению Le Compt (1955), происходит в трех направлениях: 1) кальциноз медии; 2) диффузный фиброз медии и 3) развитие атеросклероза. Все три процесса не являются специфичными только для диабета, однако при диабете они наблюдаются гораздо чаще, чем у лиц, не болеющих диабетом. Кальциноз медии, патогенез которой остается до сих пор не выясненным, развивается преимущественно в сосудах нижних конечностей и, несмотря на распространенность и выраженность при диабете, не приводит к нарушению периферического кровообращения, так как не вызывает сужения и тромбоза сосудов. Эти изменения не связаны с развитием атеросклероза и могут наблюдаться у молодых диабетиков. Le Compt высказывает предположение о возможной связи кальциноза медии с изменениями основного вещества соединительной ткани, наблюдаемой у больных диабетом. Некоторые авторы считают, что этот процесс (эластокальциноз) предшествует развитию атеросклеротических бляшек, однако доказательств этому пока еще нет. Второй процесс, наблюдаемый в сосудах эластического типа диффузный фиброз интимы, также нельзя считать специфичным только для диабета. Некоторые авторы даже расценивают его как проявление возрастных изменений стенок сосудов, однако, несмотря на название, этот процесс не носит диффузного характера, а поражает преимущественно те сосуды, в которых чаще развивается атеросклеротический процесс.
Taylor (1953) показал, что фиброз интимы нередко сопровождается фрагментацией эластики и большими отложениями мукополисахаридов, что может способствовать последующей инфильтрации сосудистой стенки холестерином. Вполне вероятно, что фиброз интимы предрасполагает к развитию атеросклеротического процесса. О некоторой связи этих двух процессов свидетельствует также и общность предрасполагающих факторов. Так, установлено, что фиброз интимы чаще наблюдается у мужчин, чем у женщин, и значительно более выражен при наличии у больных гипертонической болезни. Что касается атеросклероза, то он развивается у больных диабетом гораздо чаще, чем у недиабетиков, и протекает особенно тяжело, давая ряд осложнений. По данным Н. Н. Аничкова (1956), М. Я. Брайтмана (1949), атеросклероз у больных диабетом встречается в 3,5-5 раз чаще, чем у не болеющих диабетом На секции у большинства больных находят распространенный атеросклероз в более молодом возрасте, чем у иедиабетиков. И. Н. Кошницкнй (1958), П. Е. Лукомский (1957), Warren (1952) и Le Compt (1955) указывают, что они не видели ни одного секционного случая диабета, длившегося более 5 лет, где не было бы выраженного атеросклероза. Многие авторы склонны связывать распространенность и выраженность атеросклероза при диабете со степенью пшерхолестеринемии. Так, White (1956) считает, что при диабете, протекающем с выраженной гиперхоле-стеринемией, атеросклероз развивается в 15 раз быстрее и чаще, чем у больных диабетом с нормальным уровнем холестерина в крови. Из всех сосудистых областей атеросклерозом у больных диабетом поражаются преимущественно коронарные артерии и сосуды нижних конечностей, приводя к сужению просвета и образованию тромбов в этих сосудах, что служит причиной таких тяжелых осложнений, как инфаркт миокарда и развитие гангрены нижних конечностей. Атеросклероз у больных диабетом чаще вызывает тяжелые осложнения и дает больший процент смертности, чем у недиабетиков (почти в 2 раза больше, по данным Sievers с соавт., 1961). – Также рекомендуем “Коронарная недостаточность при сахарном диабете. Инфаркт миокарда при диабете” Оглавление темы “Сердце при гипотиреозе, сахарном диабете”:
|
Источник
Прежде, чем обсуждать биохимические, патогенетические и клинические аспекты взаимосвязи нарушений углеводного и липидного обмена, необходимо напомнить, что сахарный диабет – независимый фактор риска ИБС и такой же важный, как артериальная гипертония и гиперхо- лестеринемия. Нарушение углеводного обмена способствует ускоренному развитию атеросклероза и является единственным заболеванием, при котором стираются половые различия в заболеваемости ИБС. И здесь важно отметить, что гипергликемия не является непосредственным фактором, ускоряющим развитие атеросклероза, так как лечение, приводящее к нормализации уровня глюкозы в крови, не предотвращает атеросклероз [55,81].
По данным Комитета экспертов ВОЗ (1981), ИБС среди больных сахарным диабетом встречается в 2-3 раза чаще, чем в популяции в целом, ишемический инсульт – в 2-5 раз чаще, а перемежающаяся хромота – в 4-7 раз чаще.
Накопленные к настоящему времени эпидемиологические, экспериментальные и клинические данные свидетельствуют о том, что в патогенезе атеросклероза при диабете участвуют гормональные, метаболические, иммунологические, генетические и внешние факторы. Основной причиной большинства, если не всех, обменных и эндокринных расстройств, наблюдающихся при диабете, служит недостаточное поступление инсулина к клеткам-мишеням. Тканевая инсулиновая недостаточность приводит к нарушению обмена веществ, причем не только углеводов, но также жиров и белков. Кроме того, в условиях дефицита инсулина нарушается регуляция секреции контринсулярных гормонов (глюкагона, соматостатина, глюкокортикоидов, катехоламинов) [55,82].
Установлено, что при инсулиновой недостаточности нарушается, в основном, обмен углеводов, а именно – уменьшается проникновение глюкозы внутрь мышечных и жировых клеток. Процесс ее окислительного фосфорилирования, синтез гликогена также снижаются. В результате нарушения утилизации глюкозы в тканях и повышения активности контринсулярных гормонов возрастает содержание глюкозы в крови. Гипергликемия при сахарном диабете отчасти играет компенсаторную роль, так как повышенная концентрация глюкозы в крови облегчает ее проникновение в клетку, где вместо глюкозы в качестве источника энергии начинают использоваться жиры и белки. Об ускоренном
катаболизме жиров и белков в тканях у больных диабетом свидетельствуют повышенный уровень свободных жирных кислот, кетеновых тел, аминокислот, а также увеличенная экскреция азотистых веществ с мочой [82]. Усиленное поступление в печень свободных жирных кислот обусловливает повышенный синтез триглицеридов и в меньшей степени холестерина, которые, соединяясь с апопротеинами, высвобождаются в кровяное русло [81].
Парадоксально, но тканевой дефицит инсулина у больных сахарным диабетом сочетается с гиперинсулинемией [83,84]. Причины гиперин- сулинемии неодинаковы при разных типах диабета. При инсулинзависимом диабете I типа, который характеризуется абсолютной недостаточностью эндогенного инсулина вследствие истощения бета-клеток островков Лангерганса поджелудочной железы, гиперинсулинемия обусловлена введением экзогенного инсулина, концентрация которого в крови во время инсулинотерапии нередко превышает норму. У больных инсулиннезависимым сахарным диабетом II типа гиперинсулинемия является результатом избыточной секреции инсулина компенсаторного характера в ответ на гипергликемию вследствие снижения чувствительности тканей к инсулину (инсулинорезистентность) [84]. Более того,
Таблица 1.4
Содержание липидов и липопротеинов в плазме крови мужчин и женщин, больных
сахарным диабетом.
Липиды и липопротеины | Диабет I типа | Диабет II типа |
мужчины женщины | мужчины женщины | |
Общий холестерин Триглицериды Холестерин ЛПНП Холестерин ЛПВП | ///.. ///” II II II А | ^11 IIV II II II А |
Обозначения:
= уровень липидов не отличается от нормы;
gt; увеличение уровня липидов и липопротеинов;
gt;gt; значительное увеличение;
lt; снижение содержания липидов.
лечение больных диабетом пероральными гипогликемическими препаратами из группы производных сульфанилмочевины усиливает секрецию инсулина. В целом при сахарном диабете II типа гиперинсулине- мия наблюдается чаще и носит более выраженный характер, чем при диабете I типа [56,82]. Возможно, этим и объясняется более высокая частота атеросклеротических изменений в сосудах при сахарном диабете II типа по сравнению с I типом [46].
Причинами тканевой инсулинорезистентности, приводящей к относительной инсулиновой недостаточности и компенсаторной гиперин-
сулинемии, могут быть: 1) измененный продукт секреции бета-клеток островков Лангерганса (изменение молекулы инсулина, нарушение превращения проинсулина в инсулин); 2) циркуляция антагонистов инсулина (повышение концентрации контринсулярных гормонов, антитела к инсулину, антитела к инсулиновым рецепторам); 3) дефект тканей-мишеней (дефект инсулиновых рецепторов, пострецепторный дефект) [55,83].
Повышение уровня жиров сыворотки у больных сахарным диабетом описал еще W.Kussmaul в 1874 году, и сегодня диабетические нарушения липидного обмена ни у кого не вызывают сомнения. При этом частота дислипопротеинемий колеблется от 25 до 68%, и наиболее часто встречаются гиперлипопротеинемии 11б и IV типов (по классификации Фредриксона) [56,82]. Повышенные уровни триглицеридов в составе ЛПОНП и холестерина в составе ЛПНП у больных диабетом обусловлены: 1) усиленным поступлением свободных жирных кислот из жировых депо к печени; 2) активацией под влиянием инсулина триглицеридсинтетазы и
ГМГ-КоА-редуктазы, специфических ферменов, катализирующих в печени и эндотелиальных клетках, соответственно, синтез триглицеридов и холестерина. Параллельно с этим снижается содержание в крови ан- тиатерогенных ЛПВП, что обусловлено, по-видимому, их ускоренным катаболизмом и более выражено у больных сахарным диабетом II типа [81,82].
Весьма любопытно то, что сахарный диабет оказывает разное влияние на липидный состав крови у мужчин и женщин (табл. 1.4). Видно, что атерогенные сдвиги этих показателей в виде повышения уровня триглицеридов, общего холестерина, холестерина ЛПНП и снижения содержания холестерина ЛПВП наблюдается преимущественно у женщин. Очевидно, этим можно объяснить тот факт, что сахарный диабет у женщин имеет большее значение как фактор риска атеросклероза и ИБС, чем у мужчин [46,51,85].
При сахарном диабете изменяется не только содержание в крови отдельных фракций липопротеинов, но и их состав, в частности, в условиях гипергликемии происходит неферментативное гликозилирование ЛПНП и ЛПВП. В результате такого рода превращений существенно изменяются свойства этих липопротеинов [4,81,86].
Нативные ЛПНП, как известно, не захватываются клетками системы мононуклеарных фагоцитов. Их катаболизм происходит преимущественно в печени, а также в фибробластах и гладкомышечных клетках, где рецептор-опосредованный метаболизм ЛПНП регулируется механизмом обратной связи (при усиленном рецепторном захвате холестерина ЛПНП его синтез внутри клетки уменьшается). В отличие от нативных ЛПНП, модифицированые ЛПНП захватываются макрофага-
Рис. 1.3. Схема взаимосвязи гиперинсулинемии с атеросклерозом и сопутствующими ему нарушениями метаболизма липидов и углеводов ([90] с модификацией).
ми, что замедляет их катаболизм, но, главное, в макрофагах метаболизм ЛПНП не регулируется механизмом обратной связи, и поэтому в них, а в итоге и в сосудистой стенке, накапливается избыточное количество холестерина. Кроме того, гликозилирование ускоряет катаболизм ЛПВП, что приводит к снижению их содержания в крови. Но изменяется ли транспортная функция ЛПВП в результате их гликозилированной модификации – неизвестно.
Таким образом, у больных сахарным диабетом выявлены выраженные как качественные, так и количественные изменения в липидном составе крови, способствующие развитию атеросклеротических пора-
жений сосудистой стенки [55,56].
Наряду с липидными нарушениями у больных диабетом выявлено: 1) пониженное содержание простациклина на фоне увеличения уровня тромбоксана А2, что повышает наклонность к тромбообразованию и ва- зоконстрикции; 2) повышение уровня циркулирующих иммунных комплексов, отложение которых в сосудистой стенке может быть одной из причин повреждения эндотелия сосудов и в итоге приводить к развитию диабетической ангиопатии; 3) увеличение концентрации в крови циркулирующего инсулина вызывает повреждение эндотелия сосудов и пролиферацию гладкомышечных клеток [82,87].
Теперь нам остается только подчеркнуть, что, по существующим ныне данным, основная патогенетическая роль в механизмах описанных выше нарушений у больных сахарным диабетом принадлежит гиперинсули- немии, сочетающейся с тканевым дефицитом инсулина (рис. 1.3). В связи с этим возникла гипотеза о самостоятельном значении гиперинсули- немии и тканевой резистентности к инсулину в патогенезе атеросклероза. Полагают [88], что повышение в крови уровня ЛПОНП, ЛПНП и снижение содержания ЛПВП могут привести к инсулинорезистентнос- ти и способствовать развитию гиперинсулинемии. Однако немного ранее было показано, что гиперинсулинемия имеется практически у всех больных ИБС, независимо от наличия или отсутствия гиперлипопроте- инемии [89]. И на сегодняшний день существуют убедительные эпидемиологические и клинические доказательства того, что гиперинсули- немия тесно связана с атеро-склерозом, не вызвана ишемией поджелудочной железы и других тканей и предшествует клиническому проявлению заболевания. Заслуживает интереса исследование, проведенное в Хельсинки среди полицейских, которое показало, что повышение уровня инсулина натощак и после нагрузки глюкозой со значительной долей вероятности указывает на возможное развитие ИБС в ближайшие 3-5 лет. На этом основании делается предположение о прогностическом значении реакции содержания инсулина в ответ на нагрузку глюкозой, которая не зависит от других факторов риска, таких, как уровень холестерина, сахара крови и артериального давления [90].
Основными факторами, приводящими к инсулинорезистености периферических тканей при атеросклерозе, могут быть гормональные антагонисты инсулина и дефект тканей-мишеней. Физиологическими антагонистами инсулина в регуляции углеводного обмена и обеспечении оптимального уровня глюкозы в крови являются гормоны надпочечников, щитовидной железы, соматотропный гормон и глюкагон.
У больных ИБС с повышенной экскрецией глюкокортикоидов наблюдается увеличение содержания 11-оксикортикостероидов в ответ на введение глюкозы, что может свидетельствовать о резистентности ги- поталамо-гипофизарной системы к гомеостатическому торможению и
может указывать на повышение ее активности. При этом влияние кортикостероидов на развитие атеросклероза опосредовано через изменение секреции инсулина и метаболизм глюкозы [90]. Однако в экспериментальных работах показано, что глюкокортикоиды являются хотя и важным, но не единственным фактором, приводящим к инсулинорези- стентности при атеро-склерозе [83].
Таким образом, приведенные выше данные свидетельствуют о тесной прямой и обратной связи нарушений углеводного и липидного обмена, о несомненной роли дефицита тканевого инсулина в атерогенезе и о чрезвычайно сложно переплетенной взаимозависимости сахарного диабета и атеросклеротического поражения сосудов. Однако интимные механизмы этих связей пока, к сожалению, неизвестны.
Источник
Лечение сахарного диабета. Атеросклероз при сахарном диабете
а) Лечение диабета. Теоретически лечение диабета I типа заключается в применении правильно подобранных доз инсулина, обеспечивающих больным по возможности нормальный уровень обмена белков, жиров и углеводов. Имеется несколько видов инсулина: «обычный» инсулин, продолжительность действия которого составляет 3-8 ч; другие виды инсулина (преципитированного цинком или дериватами белков), которые медленно всасываются из места инъекции и поэтому имеют большую продолжительность действия – от 10 до 48 ч.
Обычно больные тяжелой формой диабета I типа получают ежедневно единственную инъекцию инсулина пролонгированного действия, которая на протяжении суток поддерживает метаболизм углеводов. «Обычный» инсулин вводят несколько раз в течение суток в то время, когда создаются условия для подъема уровня глюкозы в крови до высоких значений, например в связи с приемом пищи. Таким образом, для каждого больного требуется индивидуальная схема лечения.
Больным с диабетом II типа рекомендуют диету и физические упражнения с целью снижения массы тела и изменения чувствительности к инсулину. В случае неудачи используют препараты, увеличивающие чувствительность к инсулину либо повышающие продукцию инсулина поджелудочной железой. Тем не менее, во многих случаях приходится прибегать к инъекциям экзогенного инсулина для обеспечения управления уровнем глюкозы в крови.
В прошлом инсулин, используемый для лечения больных, извлекали из поджелудочной железы животных. Теперь используют преимущественно препараты инсулина человека, полученные методами генной инженерии, что объясняется побочным действием инсулина, полученного от животных, в частности иммунными реакциями и сенсибилизацией больных.

б) Влияние лечения на атеросклероз. У больных диабетом из-за избытка холестерола и других липидов в крови гораздо быстрее, чем у здоровых людей развивается атеро- и артериосклероз, тяжелое поражение коронарных сосудов и микроциркуляторные нарушения. Более того, плохо леченные пациенты, с детства страдающие диабетом, умирают от болезней сердца, едва достигнув зрелого возраста.
Когда только начинали лечить диабет, возникла тенденция жесткого ограничения углеводов в рационе, чтобы минимизировать потребности в инсулине. Такой подход позволял удержать концентрацию глюкозы в крови от подъема до высоких значений и уменьшить потери глюкозы с мочой, но он не мог препятствовать многообразным нарушениям обмена жиров. На следующем этапе становления терапии диабета больным позволялась практически нормальная углеводная диета на фоне больших доз инсулина, достаточных для создаваемого уровня метаболизма углеводов. Эта мера снижала уровень метаболизма жиров и подавляла развитие гиперхолестеролемии.
Вследствие того, что многие признаки диабета, такие как атеросклероз, высокая подверженность инфекциям, диабетическая ретинопатия, катаракта, гипертония, хроническая почечная патология, тесно связаны с уровнем липидов в крови (и с уровнем глюкозы), большинство лечащих врачей назначают препараты, снижающие уровень липидов в крови и таким образом позволяющие предупредить подобные нарушения.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
– Также рекомендуем “Инсулинома – гиперинсулинизм. Гипогликемия и инсулиновый шок”
Оглавление темы “Недостаток и избыток инсулина. Роль глюкагона”:
1. Функции глюкагона. Влияние глюкагона на гликогенолиз
2. Глюкагон и глюконеогенез. Регуляция секреции глюкагона
3. Влияние соматостатина на секрецию поджелудочной железы. Регуляция уровня глюкозы
4. Важность регуляции глюкозы. Сахарный диабет
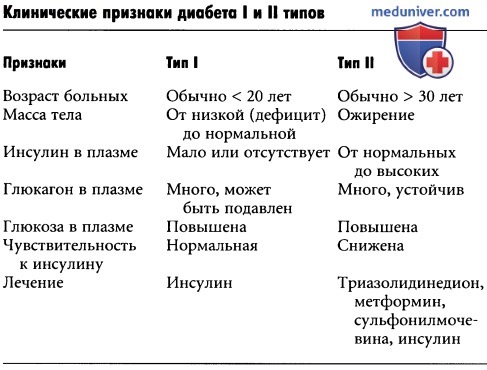
5. Сахарный диабет I типа. Физиологические эффекты гипергликемии
6. Ацидоз при сахарном диабете. Сахарный диабет II типа
7. Причины развития инсулинорезистентности. Инсулинорезистентность при сахарном диабете
8. Диагностика сахарного диабета. Запах ацетона в дыхании
9. Лечение сахарного диабета. Атеросклероз при сахарном диабете
10. Инсулинома – гиперинсулинизм. Гипогликемия и инсулиновый шок
Источник