Беременность при сахарном диабете клиники
Сахарный диабет 1 типа и беременность
Специалисты во всем мире знают, что залогом физиологического течения беременности и рождения здорового ребенка у женщины с сахарным диабетом является компенсация углеводного обмена у матери на момент зачатия и на протяжении всей беременности.
Высокий уровень глюкозы у матери может привести к серьезным нарушениям в системе закладки органов плода.
Если у Вас уже диагностирован сахарный диабет, то очень важно достичь компенсации углеводного обмена до зачатия. К 7-й неделе беременности у плода завершается закладка жизненно важных внутренних органов (головной мозг, сердце, почки и т.д.). Именно поэтому компенсация углеводного обмена и стабилизация показателей гликемии в пределах целевых значений до зачатия и в первые 7 недель беременности является профилактикой развития врожденных пороков развития плода.
У беременных с сахарным диабетом 1 типа режим постоянной подкожной инфузии инсулина (помповая инсулинотерапия) позволяет достигать целевых показателей гликемии в более быстрые сроки и поддерживать их в ходе всего срока беременности в отличии от традиционного режима многократных инъекций инсулина.
Даже если у Вас ранее не был диагностирован сахарный диабет определение уровня глюкозы в венозной плазме обязательно должно быть проведено при первом обращении по факту наступившей беременности.
При уровне глюкозы венозной плазмы натощак ≥ 5,1 ммоль/л, но < 7,0 ммоль/л устанавливается диагноз гестационный сахарный диабет.
Диабет беременных или гестационный сахарный диабет (ГСД) – это заболевание, характеризующееся гипергликемией (высоким уровнем глюкозы крови), впервые выявленной во время беременности.
Если уровень глюкозы <5,1 ммоль/л при первичном определении, то обязательно должно быть проведено дополнительное обследование (оральный глюкозо-толерантный тест) на сроке беременности 24-28 недель. Это же обследование должно быть проведено при первичном обращении даже при уровне глюкозы <5,1 ммоль/л при первичном определении, если у Вас есть один из факторов риска:
- ожирение (ИМТ ≥ 30 кг/м2);
- сахарный диабет 2 типа у ближайших родственников;
- любые нарушения углеводного обмена (ГСД в предыдущую беременность, нарушение толерантности к глюкозе, нарушенная гликемия натощак), выявленные ранее;
- глюкозурия (определение глюкозы в моче).
Чем же опасно казалось бы столь незначительное повышение уровня глюкозы в крови? Если гестационный сахарный диабет не лечить, то может привести к развитию диабетической фетопатии (осложнения со стороны плода), которая проявляется:
- макросомией (большие размеры плода);
- гипогликемией (сниженный уровень глюкозы) в послеродовом периоде (организм плода компенсирует повышенный уровень глюкозы, который беспрепятственно поступает от матери, а после родов выработка инсулина остается повышенной, поэтому уровень глюкозы резко падает вплоть до гипогликемической комы);
- респираторным дистресс-синдромом новорожденных (легкие новорожденного оказываются не готовы к внеутробной жизни);
- гипертрофической кардиомиопатией (изменения со стороны сердца с возможным нарушением его работы).
В будущем такие дети находятся в группе риска развития ожирения и сахарного диабета 2 типа, когда вырастут.
Пациентки, перенесшие гестационный сахарный диабет, являются группой высокого риска по его развитию в последующие беременности и сахарного диабета 2 типа в будущем. Следовательно, эти женщины должны находиться под постоянным контролем со стороны эндокринолога и акушера-гинеколога.
Важно знать, что через 6-12 недель после родов всем женщинам с уровнем глюкозы венозной плазмы натощак <7,0 ммоль/л проводится перорральный глюкозо-толерантный тест с 75 г глюкозы (исследование глюкозы натощак и через 2 часа после нагрузки) для определения степени нарушения углеводного обмена.
В центре «Диабет и беременность» проводится скрининг (выявление) гестационного сахарного диабета, а так же дальнейшее наблюдение на протяжении всей беременности и в послеродовом периоде.
Что это такое?
Гестационный сахарный диабет (ГСД) – нарушение обмена глюкозы в организме беременной женщины. Он сопровождается повышенным содержанием глюкозы в крови и развивается строго во время беременности у пациенток, которые до этого были здоровы. Заболевание возникает только в период беременности и зачастую проходит после родов.
В чем его причина?
Сахарный диабет у беременных развивается из-за гормонального взрыва, связанного с вынашиванием ребенка. Поступающий в кровь гормональный коктейль (кортизол, хорионический гонадотропин, эстрогены и прогестерон) тормозит действие инсулина, который обязан обеспечивать поступление глюкозы из крови в клетки. Происходит это потому, что организм пытается сэкономить глюкозу для растущего плода и провоцирует «инсулиновую резистентность», когда клетки матери перестают реагировать на обычное количество инсулина. В ответ на возрастающее количество глюкозы в крови поджелудочная железа должна вырабатывать больше инсулина, но иногда она не справляется. Возникает гестационный диабет.
До 39% всех беременностей осложнены ГСД.
Кто в группе риска
| Фактор риска | Последствия |
| Возраст матери — старше 40 лет | Крупный плод |
| Ожирение матери, или избыток массы тела | Многоводие |
| Гестационный диабет в анамнезе | Избыточная прибавка веса во время текущей беременности |
| Ранний или поздний гестозы в анамнезе | Врожденные пороки развития плода |
| Сахарный диабет у ближайших родственников | Выделение глюкозы с мочой |
| Выкидыши или мертворождения в анамнезе | |
| Заболевания и состояния, которые могут провоцировать развитие диабета (метаболический синдром, синдром поликистозных яичников, повышенное артериальное давление, высокий уровень холестерина) | |
| Многоплодная беременность |
Чем опасен ГСД?
ГСД может стать причиной различных осложнений беременности, что опасно как для матери, так и для ребенка.
Опасность ГСД для матери
Риск для здоровья будущей матери связан с избытком глюкозы в крови и ее отложением в тканях и органах. Как и любая разновидность сахарного диабета, ГСД может способствовать возникновению:
- Диабетической ретинопатии – поражению сосудов и рецепторов сетчатки с постепенным ухудшением зрения (рис. 1).
- Диабетической нефропатии – повреждение клубочкового и канальцевого аппарата почек, в котором плазма крови фильтруется с образованием мочи. В результате развивается хроническая почечная недостаточность.
- Артериальной гипертензии – повышенное давление, возникающее из-за поражения сосудов, почек и изменения гормонального фона с развитием диабета. Все это увеличивает риск прерывания беременности и появления отклонений у плода.
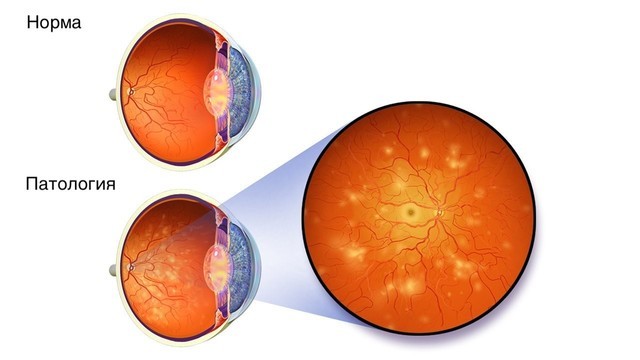 Рисунок 1. Диабетическая ретинопатия. Источник: WikiMedia
Рисунок 1. Диабетическая ретинопатия. Источник: WikiMedia
Риск для ребенка
Повышенное содержание глюкозы в крови беременной женщины может навредить не только ей самой, но и будущему ребенку, способствуя:
- диабетической фетопатии (нарушение обмена углеводов у будущего ребенка, которое может перейти в неонатальный, младенческий сахарный диабет);
- рождению крупного плода – макросомии (увеличивает риск кесарева сечения и травм ребенка при родах);
- неонатальной гипогликемии (низкий уровень сахара в крови новорожденного и дыхательные нарушения, что может привести к его смерти);
- внутриутробной гибели плода (это самое страшное последствие ГСД);
- многоводию (опасно преждевременными родами, неправильным положением плода, выпадением петель пуповины и их пережатию, отслойке плаценты при разрыве плодных оболочек);
- увеличению размеров печени и сердца у плода.
- нарушению роста и развития ребенка уже после рождения.
ГСД также увеличивает риск выкидыша – сосуды плаценты «пропитываются» глюкозой, что ведет к нарушению кровотока и гипоксии (кислородному голоданию) плода, что провоцирует преждевременную родовую активность матки.
Симптомы
Клиническая картина гестационного сахарного диабета довольно скудна, женщина может и вовсе не предъявлять никаких жалоб. Стоит обратить внимание на такие признаки:
- Немотивированная слабость,
- Жажда, сухость во рту,
- Частое мочеиспускание,
- Нечеткость зрения.
Диагностика
Диагностика гестационного диабета не представляет особой сложности. Она основана на определении уровня глюкозы в крови и анализе других показателей углеводного обмена.
К какому врачу обратиться?
После того, как женщина узнала о своей беременности, ей следует пойти в женскую консультацию и встать на учет. Терапевт или акушер-гинеколог во время первого приема расскажут, какие обследования и в каком объеме ей предстоят до родов.
Анализы и их показатели
Обычно при постановке на учет, на сроке 10-13 недель, все женщины проходят скрининг здоровья, который должен выявить основные отклонения беременности, включая нарушения углеводного обмена. В рамках этого скрининга проводят исследование уровня гликированного гемоглобина, а также исследование глюкозы венозной плазмы натощак и в течение дня. Этот анализ позволяет определить, был ли сахарный диабет у женщины до беременности. Чтобы диагноз подтвердили, значение гликированного гемоглобина должно превышать 6,5%.
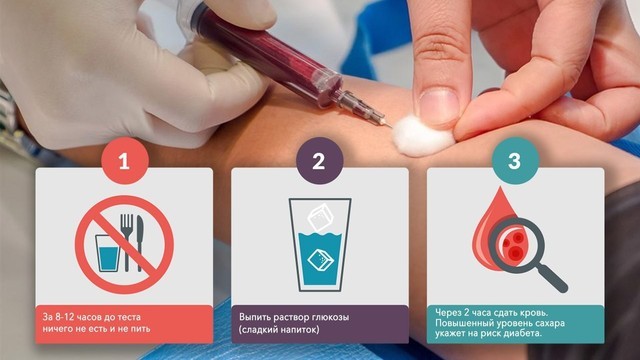
Между 24 и 28 неделями беременности женщинам, у которых никаких отклонений ранее обнаружено не было, делают повторный тест: на определение гестационного диабета (рис. 2). Называется этот анализ «глюкозотолерантный тест» и проводится по следующей схеме:
- Утром женщина сдает кровь на глюкозу натощак,
- Затем ей дают выпить концентрированный раствор глюкозы (75 г глюкозы),
- Через 1 и 2 часа после нагрузки (выпитого раствора) проводят повторное исследование крови.
 Рисунок 2. Проведение глюкозотолерантного теста. Источник: СС0 Public Domain
Рисунок 2. Проведение глюкозотолерантного теста. Источник: СС0 Public Domain
Результаты теста считаются положительными, если обнаружен хотя бы один из перечисленных признаков:
- Уровень глюкозы натощак выше 5,1 ммоль/л,
- Уровень глюкозы через 1 час после нагрузки выше 10,0 ммоль/л,
- Уровень глюкозы через 2 часа после нагрузки выше 8,5 ммоль/л.
Важно! Для диагностики ГСД подходит ТОЛЬКО глюкозотолерантный тест. Тест на гликированный гемоглобин не применяют, так как это исследование часто дает ложноотрицательный результат. Кроме того, с его помощью нельзя отследить степень повышения глюкозы в крови после приема пищи.
Есть ли противопоказания к проведению теста?
Да, есть. Абсолютные и относительные.
К абсолютным противопоказаниям относятся:
- Аллергия и/или непереносимость глюкозы,
- Сахарный диабет в острой фазе (тогда тест не нужен),
- Заболевания желудочно-кишечного тракта, при которых нарушается нормальное всасывание глюкозы (обострение панкреатита, операции на желудке).
Относительные (временные) противопоказания:
- Ранний токсикоз (гестоз) беременных,
- Обострение хронических заболеваний
Важно! Вовремя определить наличие ГСД очень важно. Скрининг рекомендован всем беременным женщинам. Глюкозотолерантный тест не вредит печени, этого тестирования не следует бояться.
При постановке диагноза ГСД иногда прибегают к дополнительным исследованиям, в их числе:
- Общий анализ мочи (глюкозурия – обнаружение глюкозы в моче, которой в норме там не должно быть, а также кетоновые тела – продукты нарушенного метаболизма глюкозы),
- УЗИ плода (наличие фетопатии – нарушений развития плода).
Лечение во время беременности
Терапия ГСД – задача сложная и комплексная. Препараты подбираются так, чтобы не нанести вред плоду. А лечение при необходимости может продолжаться и после родов.
Диета
Соблюдение особого режима питания – это первая ступенька на пути к избавлению от диабета беременных. Медикаментозное лечение ГСД не будет эффективным без соблюдения диеты. На что нужно обратить внимание:
- Необходимо исключить быстрые углеводы (сладости, выпечку, белый хлеб, пирожные, фрукты), а также ограничить жиры,
- Приемов пищи должно быть несколько, питаться следует каждые 2-3 часа,
- Следует потреблять достаточно белка и сократить потребление продуктов с высоким содержанием крахмала (рис, хлеб, макаронные изделия, картофель, кукуруза),
- Полезным будет увеличение потребления овощей и зелени, растительных масел и других продуктов, богатых ненасыщенными жирами,
- Важно соблюдать баланс белков, углеводов и жиров, а также следить за калорийностью своего рациона.
Важно! Нельзя самостоятельно назначать себе диету! Она должна быть составлена специалистом с учетом потребностей будущей мамы и малыша.
Помимо изменений в рационе, включите в свой распорядок дня умеренную регулярную физическую активность. Занимайтесь не менее 150 минут в неделю, очень полезно плавание.
Отслеживание содержания сахара в крови
Второй шаг в борьбе с ГСД – это ежесуточный контроль сахара в крови. Он нужен, чтобы понять, помогает ли диета.
Чтобы определять у себя глюкозу, не нужно ходить к врачу, для это существует специальный прибор – глюкометр (рис.3).
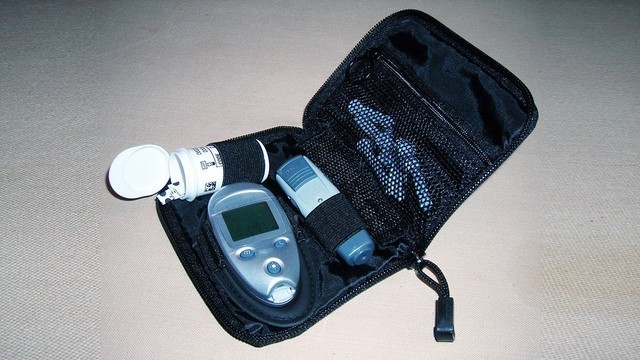 Рисунок 3. Комплект из глюкометра, ручки для прокалывания кожи, набора тест-полосок и иголок для ручки-картриджа. Источник: WikiMedia
Рисунок 3. Комплект из глюкометра, ручки для прокалывания кожи, набора тест-полосок и иголок для ручки-картриджа. Источник: WikiMedia
С его помощью больные с ГСД проверяют свои показатели глюкозы натощак и через 1-2 часа после еды каждый день в течение недели, занося полученные данные в журнал. Исходя из полученных результатов врач-эндокринолог решает, потребуется ли медикаментозное лечение, или ГСД уже взят под контроль с помощью ограничений в питании. Лекарства назначают, если одна треть или более результатов говорят о содержании глюкозы:
- натощак – более 5,3 ммоль/л,
- через час после еды – более 7,2-7,8 ммоль/л,
- через 2 часа после еды – более 6,5 ммоль/л.
Иногда врач также просит вести дневник артериального давления, массы тела и питания. Контролировать сахар также можно в моче, используя тест-полоски.
Важно! Уже появились приборы без иголки – ее заменяет датчик в виде пластыря, который наклеивают на кожу. Глюкометр считывает его показания в непрерывном режиме. Можно настроить прибор так, чтобы данные шли на мобильный телефон или сразу отправлялись врачу.
Медикаментозное лечение: инсулин
Для контроля уровня гликемии назначают сахароснижающие препараты:
- При неконтролируемой гликемии и наличии фетопатии в первую очередь применяют инсулин. Он безопасен для плода, дозу и режим введения устанавливает эндокринолог в индивидуальном порядке.
- В некоторых случаях для лучшего контроля гликемии устанавливают инсулиновую помпу.
- Применяют таблетированные сахароснижающие препараты строго по показаниям.
Во время лечения контроль сахара в крови не прерывают, все данные о дозах препаратов и содержании глюкозы в крови записывают, чтобы врач мог корректировать схему их приема.
Важно! Инсулин считают лучшим средством лечения ГСД. На сегодняшний день нет достаточно данных, чтобы судить об отложенных эффектах других сахароснижающих препаратов.
Роды при ГСД
Гестационный диабет не мешает естественным родам и не является показанием к кесареву сечению. Рожать следует не позднее 38–39 недель беременности. Кесарево сечение выполняют по стандартным показаниям:крупный плод, его тяжелая патология, узкий таз и т.д. Дополнительными показаниями являются выраженные признаки диабетической фетопатии.
После родов
Гестационный диабет – заболевание, характерное для беременности. После родов ГСД проходит, так как гормональный фон нормализуется.
Однако нельзя забывать, что ГСД служит фактором риска развития сахарного диабета 2 типа и повторного заболевания во время следующей беременности.
Сразу после родов, если была назначена инсулинотерапия, она отменяется. В течение первых дней уровень глюкозы контролируют путем забора венозной крови. Если никаких отклонений нет, через 6–12 недель после родов проводят глюкозотолерантный тест, чтобы исключить диабет 2-го типа.
Если во время беременности был диагностирован ГСД, необходимо соблюдать диету и заниматься дозированными физическими нагрузками. В остальном нет никаких ограничений, после ГСД можно кормить грудью как обычно.
Прогноз
Своевременная терапия ГСД с помощью инсулина сокращает риск развития осложнений на 98%. Тяжелые последствия после болезни наблюдаются, если вовремя не поставлен диагноз и лечение отсутствует.
Важно! ГСД протекает незаметно, но может нанести большой вред ребенку, став причиной:
- различных пороков развития плода,
- Макросомии (крупные размеры плода),
- Гипогликемии и дыхательных нарушений у новорожденного,
- Сердечно-сосудистых и неврологических заболеваний,
- Метаболического синдрома (нарушение углеводного обмена).
Самый страшный исход – внутриутробная гибель плода и выкидыш.
Однако, ГСД увеличивает риск развития диабета первого и второго типа в будущем. Вероятность развития сахарного диабета 1 типа составляет 5,7% в течение последующих 7 лет, 2 типа – вплоть до 50%.
У ребенка, родившегося у матери с ГСД, также повышен риск ожирения и возникновения сахарного диабета.
Профилактика
Основная мера профилактики ГСД – контроль веса и тщательное планирование беременности.
Ожирение является одним из главных факторов риска развития ГСД. Чем больше жира в организме, тем в меньшей степени его клетки становятся отзывчивыми на команды инсулина захватить из крови глюкозу.
Важно! Пытаться похудеть во время беременности не стоит. Вы должны есть достаточно, чтобы плод не пострадал от недостатка нутриентов.
Заключение
Итак, что необходимо запомнить о гестационном сахарном диабете:
- ГСД – заболевание, затрагивающее исключительно беременных женщин. После родов оно проходит.
- ГСД несет существенные риски осложнений как для матери, так и плода.
- Заболевание поддается профилактике – рекомендуют контролировать вес и тщательно планировать беременность.
- Сахарный диабет беременных не является абсолютным показанием для кесарева сечения.
- Если поставлен диагноз ГСД – не паниковать! Следуйте рекомендациям врача, следите за уровнем глюкозы, артериальным давлением, ведите дневник питания, а также не забывайте об умеренных физических нагрузках (ходьбы будет достаточно).
Источники
- Gestational Diabetes Mellitus // American Diabetes Association Diabetes Care 2003 Jan; 26(suppl 1): s103-s105. https://doi.org/10.2337/diacare.26.2007.S103
- Thomas R. Moore. Maternal Morbidity. Diabetic retinopathy // Medscape. – 2020
Сегодня в фокусе нашего внимания гестационный сахарный диабет, как не пропустить ГСД?
Я повторю какие-то моменты, которые уже были темами публикаций на аккаунте ЦИР. Но, чтобы не вырывать из контекста наш основной вопрос сегодняшнего эфира, я немного расскажу о самом гестационном сахарном диабете. Что это такое? Почему он развивается во время беременности? Что является предрасполагающими факторами?
Виды сахарного диабета
Итак,гестационный сахарный диабет (или диабет беременных) – это повышение уровня глюкозы крови, которое впервые возникло во время беременности, но не достигает степени повышения, которое бывает при манифестном сахарном диабете.
Что такое манифестный сахарный диабет? Это очевидный, явный сахарный диабет. Например, сахарный диабет первого или второго типа. Диабет первого типа – это «диабет молодых», связанный с абсолютным инсулинодефицитом, с полным отсутствием инсулина в организме. И такие пациенты получают инсулин, иначе они могут погибнуть. Или сахарный диабет второго типа, который чаще возникает уже в среднем возрасте: после 45 лет. Хотя в настоящее время во всем мире второй тип диабета молодеет.
| Классификация сахарного диабета (СД) |
| • СД 1 типа – характеризуется абсолютным дефицитом инсулина. Развивается в результате агрессии собственной иммунной системы в отношении эндокринных β-клеток поджелудочной железы. Чаще развивается в детском и молодом возрасте • СД 2 типа – характеризуется относительным инсулино-дефицитом на фоне снижения чувствительности к инсулину. Чаще возникает в после 40 лет на фоне избыточной массы тела • Другие специфические типы СД – генетические дефекты функции β-клеток, генетические дефекты действия инсулина, заболевания экзокринной части поджелудочной железы и др. • Гестационный сахарный диабет |
Критерии диагностики манифестного СД
1) Глюкоза плазмы крови1 натощак ≥ 7,0 ммоль/л2
2) Через 2 часа в ходе перорального глюкозотолерантного теста (ПГТТ) ≥ 11,1 ммоль/л 2
3) При случайном определении ≥ 11,1 ммоль/л
4) Гликированный гемоглобин ≥ 6,5%
Как диагностировать гестационный диабет
При гестационном сахарном диабете наблюдается более мягкое повышение уровня глюкозы крови, но это не значит, что это безобидное состояние, свойственное беременности.
• Натощак ≥ 5,1 моль/л < 7 ммоль/л
• или через 1 час в ходе ПГТТ ≥ 10,0 ммоль/л
• или через 2 часа в ходе ПГТТ ≥ 8,5 ммоль/л, но < 11 ммоль/л
Почему нужно обращать внимание на гестационный сахарный диабет, почему его нужно выявлять? Потому что, конечно, он влияет на течение беременности, на состояние здоровья со стороны мамы. И, конечно, на состояние, на развитие ребенка и на прогноз его здоровья не только при рождении, но и в течение жизни.
Факторы, влияющие на выработку инсулина при беременности
Почему он развивается? Ни для кого не секрет, что во время беременности происходит перестройка в работе практически всех органов и систем. Организм работает с большей нагрузкой, с большим напряжением. Включаются все его компенсаторные, резервные возможности. И, конечно, одна из первых систем, которая реагирует – это эндокринная система. Происходит гормональная перестройка.
Во время беременности в организме женщины появляется новый орган – плацента, которая призвана обеспечить рост, развитие и питание маленького человека. Плацента является мощным эндокринным органом, способствующим оптимальной пролонгации беременности.
Во время беременности повышается концентрация гормона кортизола, который считается гормоном стресса. Повышается концентрация гормона роста, который вырабатывается в плаценте, а так же в организме беременной женщины. Повышается концентрация гормона беременности – прогестерона. Появляется новый гормон – плацентарный лактоген. Все вместе эти гормоны являются антагонистами гормона инсулина.
Инсулин – это единственный гормон, который обеспечивает поступление глюкозы внутрь клеток инсулинозависимых тканей. Это мышечная ткань, печеночная ткань, жировая ткань. Если в организме начинает не хватать инсулина, если поджелудочная железа не может преодолеть сопротивление возрастающей концентрации гормонов плаценты, гормонов, поступающих из организма мамы и плода, то глюкоза не может поступить внутрь тех тканей, куда она должна быть доставлена. Она остается в кровотоке, и уровень глюкозы в крови начинает повышаться, начинает беспрепятственно переноситься через плаценту. И уровень глюкозы крови повышается не только в крови мамы, но и в крови ребенка.
Влияние гестационного диабета на плод
К чему это приводит? К тому, что малыш начинает расти быстрее, опережать положенную длину и массу тела, которая должна быть на определенном сроке беременности. Начинает накапливаться жировая ткань, начинает накапливаться жидкость в подкожно-жировой клетчатке ребенка. Начинают быстрее расти его органы, в первую очередь, печень, селезенка, сердце. Но то, что его органы начинают расти быстрее, не значит, что они и функционально такие же зрелые, как и большие. Формируется такая диспропорция в телосложении малыша. У него появляется большой животик, более широкие плечики.
Чем это опасно?Тем, что когда беременность донашивается, наступает время рождения, большому ребенку сложнее безопасно и беспрепятственно пройти через родовые пути. Повышается риск родового травматизма. Может формироваться перелом ключицы. Или плечики застревают в родовых путях. Или же могут формироваться подкожные гематомы на головке. Конечно, определенные неблагоприятные последствия могут развиваться. Конечно, это и родовой травматизм со стороны мамы. Кроме того, этот малыш может не успеть «доноситься» до привычных сроков доношенности. Могут происходить преждевременные роды. Конечно, повышается частота кесаревых сечений. Может повышаться артериальное давление у матери, развиваться водянка беременных, нефропатия. Конечно, это состояние должно вовремя диагностироваться.
Диабетическая фетопатия
| Ряд осложнений со стороны плода, которые формируются с 12 недели внутриутробного развития, в случае наличия гипергликемии у матери во время беременности. Включает в себя: |
| • Большой вес плода – ≥ 4000 г при рождении или ≥ 90 перцентиля относительно срока гестации. • Нарушение пропорций тела: большая окружность живота, широкий плечевой пояс, маленькие конечности • Органомегалия – увеличенные в размерах внутренние органы: сердце, печень, селезенка, поджелудочная железа. • Опережение внутриутробного развития по данным УЗИ – увеличение основных размеров плода в равнении со сроком беременность • Отечность подкожно-жировой клетчатки плода, появление двуконторности головки по УЗИ • Нарушение кровотока в плаценте в результате длительной гипергликемии у матери |
Проявление диабетической фетопатии при рождении
• Макросомия (вес при рождении ≥ 4000 г, или ≥ 90 перцентиля при недоношенной беременности).
• Нарушение адаптации новорожденного вследствие функциональной незрелости органов даже при доношенной беременности
• Дыхательные расстройства
• Гипогликемия новорожденных (снижение сахара крови)
• Желтуха
• Нарушения свертывания крови, увеличение содержания эритроцитов
• Электролитные нарушения (снижение уровня калия, магния и кальция в крови)
Глюкоза крови, если она повышается во время беременности, имеет значение не только для самого периода беременности и рождения для ребенка. В целом у него изменяется обмен веществ. Такие детки обычно более крупными бывают не только при рождении. Обычно они обгоняют сверстников по весу в возрасте до 5 лет где-то в 40% случаев. В возрасте 10 лет, в подростковом возрасте – уже в 60%-70% случаев. И, к сожалению, уже во взрослом возрасте у этих людей на 20%-40% повышается риск сахарного диабета второго типа. И, соответственно, всех сопутствующих ему осложнений: артериальная гипертензия, сердечно-сосудистые заболевания.
Частота случаев гестационного сахарного диабета
В 2017 году международная федерация диабета предоставила данные о том, что каждая шестая беременность, каждый шестой ребенок родился «в маму», у которой была гликемия. И подавляющее количество этих случаев (86%) пришлись именно на гестационный сахарный диабет. С одной стороны, это хорошо, потому что он немного «мягче», чем сахарный диабет первого или второго типа, проще в управлении. С другой стороны, конечно, это говорит о том, что частота нарушений углеводного обмена в целом по популяции растет. Это касается и популяции молодых здоровых женщин, которые вступают в беременность. Конечно, мы должны обращать на это внимание и ни в коем случае не игнорировать.
Когда мы диагностируем диабет беременных во время, у нас есть время на то, чтобы повлиять, чтобы заложить хорошее здоровье ребенка. Чтобы не допустить нарушения обмена веществ, которые мы – эндокринологи – называем метаболической нарушенной памятью. То есть у нас есть время и реальная возможность повлиять на состояние здоровья человека (ребенка) не только внутриутробно, но и на протяжении всей его жизни.
Кто в зоне риска ГСД?
Как вы поняли из того, что я вам рассказала о физиологии беременности, в группе риска находится любая беременная женщина. Конечно, гестационный сахарный диабет развивается не у всех беременных женщин. Я не хочу, чтобы мой рассказ звучал сейчас трагично. Безусловно – нет. Безусловно, природа компенсирует повышение гормонов-антагонистов инсулина. Поджелудочная железа, если она имеет хорошие резервы бета-клеток, компенсаторно увеличивает выработку инсулина в ответ на увеличение выработки плацентой сахароповышающих гормонов. Мы знаем, что после 20-й недели постепенно возрастает синтез секреции инсулина. По сравнению с состоянием до беременности он увеличивается в 2-3 раза.
| Факторы риска гестационного СД |
| • Любая беременность сама по себе • Ожирение матери до беременности • Наличие СД у ближайших родственников • Выявленные до беременности нарушенная толерантность к глюкозе или нарушение гликемии натощак • Наличие ГСД в предшествующие беременности • Рождение ребенка весом ≥ 4000 г в предыдущие беременности • Избыточная прибавка в весе во время беременности • Преэклампсия в предыдущую беременность • Многоплодная беременность • Беременность в результате ЭКО • Синдром поликистозных яичников |
Итак, кто же находится в группе риска? Любая беременность – это фактор риска. Особенно, если беременность многоплодная.
Несколько выше статистика по развитию гестационного сахарного диабета, если беременность наступила в результате экстракорпорального оплодотворения (ЭКО).
Выше риск у женщин, которые имели избыточную массу тела до беременности. Это тот фактор риска, на который мы можем повлиять. Выше риск, если в семье были случаи сахарного диабета. В большей степени имеется в виду именно сахарный диабет второго типа – «диабет пожилых», который развивается после 45-60 лет, который обычно сопровождает избыточную массу тела.
В группе риска женщины, если в предыдущие беременности у них рождались дети весом больше 4 килограммов.
Или же, если ребенок родился раньше срока, но его вес опережал весовые показатели, которые должны быть на этом сроке беременности – так называемый 95-й перцентиль, специалисты ультразвука это хорошо знают, когда описывают.
Женщины, до беременности имевшие синдром поликистозных яичников, также входят в группу риска, потому что этот синдром характеризуется пониженной чувствительностью к инсулину.
Во время беременности действительно, снижается чувствительность к инсулину. С одной стороны, из-за гормональной перестройки, о которой мы сказали. С другой стороны, потому что в норме вес всегда повышается за счет жировой ткани, за счет снижения физической активности, за счет роста калорийности питания, которое не всегда удается сдержать, потому что хочется съесть что-то вкусное. За счет этого чувствительность ткани к инсулину снижается на 50% – 70%. Поджелудочная железа должна преодолевать эту сниженную чувствительность ткани к инсулину. Что значит – «преодолевать»? Это значит вырабатывать больше инсулина. Это своего рода «проверка на прочность» бета-клеток поджелудочной железы, смогут ли они выработать больше инсулина.
