Биохимическая диагностика при сахарном диабете
Страница 1 из 3
Сахарный диабет (СД) – полиэтиологическое заболевание, связанное:
- со снижением количества β клеток островков Лангерганса,
- с нарушениями на уровне синтеза инсулина,
- с мутациями, приводящими к молекулярному дефекту гормона,
- со снижением числа рецепторов к инсулину и их аффинности в клетках-мишенях,
- с нарушениями внутриклеточной передачи гормонального сигнала.
Выделяют два основных типа сахарного диабета:
1. Инсулинзависимый сахарный диабет (ИЗСД, диабет 1 типа) – диабет детей и подростков (ювенильный), его доля составляет около 20% от всех случаев СД.
2. Инсулиннезависимый сахарный диабет (ИНЗСД, диабет 2 типа) – диабет взрослых, его доля – около 80%.
Подразделение типов СД на взрослый и ювенильный не всегда корректно, так как встречаются случаи развития ИНЗСД в раннем возрасте, также ИНЗСД может переходить в инсулинзависимую форму.
Причины сахарного диабета
Недостаточный синтез инсулина
Развитие ИЗСД (СД 1 типа) обусловлено недостаточным синтезом инсулина в β-клетках островков Лангерганса поджелудочной железы. Среди причин этого в настоящее время на первый план выдвигаются аутоиммунные поражения и инфицирование β-тропными вирусами (вирусы Коксаки, Эпштейна-Бар, эпидемического паротита).
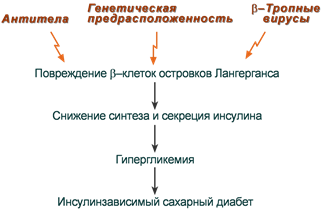
Причины инсулинзависимого сахарного диабета
Помним, что проницаемость стенки кишечника у младенцев выше, чем у взрослых, и это позволяет в первые дни и месяцы жизни сформировать у него пассивный иммунитет за счет перехода антител матери в кровь ребенка.
В связи с этим при использовании коровьего молока или молочных смесей для вскармливания младенцев имеется риск развития ИЗСД из-за возможного развития иммунного ответа на молочный альбумин и переключения иммунной атаки на β-клетки поджелудочной железы.
Происходит это в результате того, что некоторые пептидные участки альбумина коровьего молока и человеческого инсулина схожи между собой. Поэтому при проникновении их через кишечный барьер у детей-носителей антигенов главного комплекса гистосовместимости D3/D4 может возникнуть перекрестная иммунная реактивность и, как следствие, аутоиммунный ответ против собственных β-клеток, что приводит к инсулинзависимому сахарному диабету.
Нечувствительность клеток к инсулину
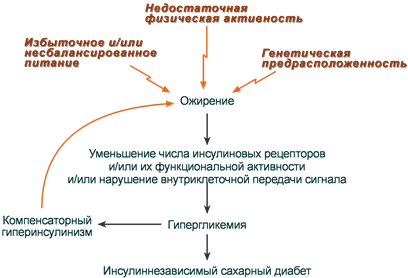
Для ИНЗСД (СД 2 типа) ведущей причиной является инсулинорезистентность из-за снижения чувствительности клеток-мишеней к гормону. Здесь выделяют две глобальные причины:
- снижение активности рецепторов (рецепторные механизмы),
- нарушение проведения сигнала от рецептора к внутриклеточным ферментам (пострецепторные механизмы).
Рецепторные механизмы
Функциональные нарушения рецепторов – замедляют связывание инсулина и ответ на него:
- увеличение диаметра и площади поверхности жировых клеток (ожирение) – снижение скорости образования рецепторных микроагрегатов,
- повышенная вязкость мембран (снижение доли ненасыщенных жирных кислот в фосфолипидах, увеличение содержания холестерина),
- блокирование инсулиновых рецепторов антителами,
- нарушение мембран в результате активации процесов ПОЛ.
Структурные нарушения рецепторов – не позволяют связываться с гормоном или отвечать на его сигнал.
- изменение конформации рецепторов инсулина при воздействии свободных радикалов (продуктов окислительного стресса).
Пострецепторные механизмы
Пострецепторные механизмы сопровождаются ослаблением проведения сигнала через фосфатидилинозитол-4,5-дифосфат-3-киназный путь (ФИ-3-киназный).
В настоящее время ослабление проведения сигнала через IRS-ФИ-3-киназный путь считают главной причиной инсулинорезистентности.
В результате развиваются снижение активации белков этого сигнального пути, отсутствие быстрых эффектов инсулина, а именно активации трансмембранных переносчиков глюкозы (ГлюТ4) и метаболических ферментов утилизации глюкозы.
Предложено два механизма нарушения ФИ-3-киназного пути:
- Фосфорилирование серина (но не тирозина) в составе IRS уменьшает его способность связываться с ФИ-3-киназой и ослабляет ее активирование. Данный процесс катализируется множеством серин-треониновых киназ, активность которых повышается при воспалении, стрессе, гиперлипидемиях, ожирении, переедании, дисфункции митохондрий.
- Нарушение баланса между количеством субъединиц ФИ-3-киназы (p85 и p110), т.к. эти субъединицы могут конкурировать за одни и те же участки связывания с белком IRS. Этот дисбаланс меняет активность фермента и снижает передачу сигнала. Причиной патологического повышения отношения p85/p110 предполагают высококалорийное питание.

Причины развития инсулиннезависимого сахарного диабета
Развивающуюся при беременности инсулинорезистентность связывают с увеличенной экспрессией в клетках скелетных мышц субъединицы p85, вызванной повышением концентрации человеческого плацентарного гормона роста. Соответственно, изменяется соотношение p85/p110 и ухудшается развертывание быстрых эффектов инсулина.
Биохимическая диагностика сахарного диабета
Задачей лабораторного исследования при подозрении на наличие сахарного диабета является выявление или подтверждение наличия у пациента абсолютной или относительной недостаточности инсулина. Основные биохимические признаки недостаточности инсулина: гипергликемия натощак или выходящее за пределы нормы повышение уровня глюкозы после еды, глюкозурия и кетонурия. При наличии клинических симптомов сахарного диабета лабораторные исследования необходимы прежде всего для подтверждения клинического диагноза. В отсутствие симптомов результаты лабораторных исследований сами по себе позволяют установить точный диагноз.
Для диагностики сахарного диабета выполняют следующие исследования:
*анализ крови на глюкозу в капиллярной крови (кровь из пальца).
*проба на толерантность к глюкозе: натощак принимают около 75 г глюкозы, растворенной в стакане воды, затем определяют концентрацию глюкозы в крови через каждые 30 мин в течение 2 часов.
*анализ мочи на глюкозу и кетоновые тела: обнаружение кетоновых тел и глюкозы подтверждает диагноз диабета.
*определение гликозилированного гемоглобина: его количество значительно повышается у больных сахарным диабетом.
*определение инсулина и С-пептида в крови: при первом типе сахарного диабета количество инсулина и С-пептида значительно снижается, а при втором типе возможны значения в пределах нормы.
Биохимическое исследование глюкозы в крови
Методические особенности определения глюкозы в крови:
– Существующие в настоящее время портативные глюкометры (с использованием тестовых полосок) не могут обеспечить точность измерения концентрации глюкозы с достаточной аналитической надежностью, поэтому для диагностики сахарного диабета они не должны применяться. Концентрацию глюкозы в крови необходимо исследовать в лицензированной КДЛ.
– КДЛ должны использовать для определения концентрации глюкозы в крови методы, имеющие аналитическую вариацию не более 3,3% (0,23 ммоль/л от 7,0 ммоль/л), а общую неточность – ниже 7,9%.
Редуктометрические методы определения сахара в крови, основаны на способности сахаров, в частности глюкозы, восстанавливать соли тяжелых металлов в щелочной среде. Существуют различные реакции. Одна из них заключается в восстановлении красной кровяной соли в желтую кровяную соль сахарными при условии кипячения и щелочной среде. После этой реакции путем титрования определяется содержание сахаров.
Колориметрические методы определения (сахара) в крови: глюкоза способна реагировать с различными соединениями, в результате чего образуются новые вещества определенной окраски. По степени окраски раствора с помощью специального прибора (фотоколориметра) судят о концентрации глюкозы в крови. Примером такой реакции может послужить метод Самоджи.
Анализируемые образцы: негемолизованная сыворотка крови или плазма крови, которые получают обычным образом. Для определения глюкозы в цельной крови необходимо 2 таблетки антикоагулянта растворить в 100 мл дистиллированной воды.
Оборудование: спектрофотометр или фотоэлектроколориметр, длина волны 500 (490-540) нм, кювета с длиной оптического пути 10 мм; автоматические или полуавтоматические биохимические анализаторы.
Определение концентрации глюкозы в крови (плазме, сыворотке)
глюкозооксидазным методом
Принцип метода: при окислении в-D-глюкозы кислородом воздуха при каталитическом действии глюкозооксидазы образуется эквимолярное количество перекиси водорода. Под действием пероксидазы перекись водорода окисляет 4-аминоантипирин в присутствии фенольных соединений в окрашенное соединение, интенсивность окраски которого пропорциональна концентрации глюкозы в анализируемом образце и измеряется фотометрически при длине волны 500 (490-540) нм.
Подготовка к анализу. Приготовление рабочего реагента: 2 таблетки Буфер-субстрата поместить в мерную колбу вместимостью 200 мл, добавить 500 мл дистиллированной воды, тщательно перемешать до полного растворения таблеток; таблетку «Ферменты» растворить в 5,0 мл дистиллированной воды, количественно перенести в колбу с раствором буферно-субстратной смеси, довести дистиллированной водой до метки и тщательно перемешать. Перенести рабочий реагент в посуду из темного стекла.
Проведение анализа
Внести в пробирки анализируемые образцы сыворотки или плазмы крови и реагенты по следующей схеме:
Таблица №2
Реагенты, сыворотка (плазма) крови | Опытная проба | Калибровочная проба, мл | Контрольная (холостая) проба, мл |
Рабочий реагент | 2,0 | 2,0 | 2,0 |
Сыворотка (плазма) крови | 0,025 | – | – |
Калибратор | – | 0,025 | – |
Вода дистиллированная | – | – | 0,025 |
Нормальное содержание глюкозы – 4,1-5,9 ммоль/л;
В возрасте от 60 до 90 лет – 4,6-6,4 ммоль/л;
У детей – 3,3-5,6 ммоль/л
Таблица №3
Референтные величины концентрации глюкозы в крови
Возрастная группа | Концентрация глюкозы |
ммоль/л | |
Новорожденные | 2,8 – 4,4 |
Дети | 3,9 – 5,8 |
Взрослые | 3,9 – 6,1 |
В
соответствии с указанными рекомендациями
ВОЗ (табл. 4.1) диагностическое значение
имеют следующие уровни глюкозы плазмы
крови натощак:
нормальноесодержание глюкозы в плазме крови
натощак составляет до <6,1 ммоль/л (<110
мг/дл);содержание глюкозы
в плазме крови натощак от >6,1 (>110
мг/дл) до < 7,0 ммоль/л (< 126 мг/дл)
определяется, как нарушенная гликемия
натощак;уровень
гликемии в плазме крови натощак > 7,0
(>126 мг/дл) расценивается как
предварительный диагноз сахарного
диабета,который должен быть
подтвержден, повторным определением
содержания глюкозы в крови в другие
дни.
Таблица 4.1Показатели уровня глюкозы,
имеющие
диагностическое значение.
Концентрация | ||||
Цельная | Плазма | |||
Венозная | Капиллярная | Венозная | Капиллярная | |
Сахарный | ||||
Натощак | >6,1(>110) | > | > | > |
через | > (>180) | >11,1 (>200) | >11,1 (>200) | > (>220) |
Нарушенная | ||||
натощак | <6,1(<110) | <6,1(<110) | <7,0(<126) | <7,0 |
через | > | > | > | > < |
Нарушенная | ||||
Натощак | > и <6,1(<110) | > и <6,1(<110) | >6,1 и < | >6,1(>110) и < |
через | < | < | < | < |
Обязательные
лабораторные методы исследования у
больных при сахарном диабете 1 типа
Диагноз сахарного
диабета должен быть обоснован результатами:
по крайней мере
трехкратным определением глюкозы в
крови натощак;
и/или 2-х часового
перорального глюкозотолерантного
теста.
Пероральный
глюкозотолерантный тест можно проводить
в сомнительных случаях. Условия проведения
теста стандартные и соответствуют
требованиям ВОЗ. Расчет кристаллической
глюкозы: 1,75 г/ кг массы тела ребенка, но
не более 75 г.
Помимо определения
уровня гликемии важное значение для
целей диагностики имеют также результаты
определения:
гликированного
гемоглобина (позволяет оценить состояние
углеводного обмена в предшествующие
60-90 дней) или фруктозамина;глюкозы в моче;
кетоновых тел
в крови и моче;гормональные
исследования(определение уровня
С-пептида в плазме крови до и после
стимуляции глюкозой или глюкагоном,
или пробного завтрака).
Помимо
вышеперечисленногообязательные
лабораторные исследованиявключают:
Общий анализ крови
(при отклонении от нормы исследование
повторяют 1 раз в 10 дней);Биохимия крови:
билирубин, холестерин, триглицериды,
общий белок, кетоновые тела, АЛТ, ACT,
К, Са, Р,Na, мочевина,
креатинин (при отклонении от нормы
исследование повторяют по мере
необходимости);Гликемический
профиль (определение глюкозы в крови
перед завтраком, обедом, ужином и через
1,5-2 часа после указанных приемов пищи,
в случае необходимости определение
глюкозы в крови проводится в 2 или 3 часа
утра);Общий анализ мочи;
Определение
суточной глюкозурии;Суточный
глюкозурический профиль в случае
необходимости можно проводить повторно
через 7-10 дней.
Дополнительно в
случае необходимости и при имеющейся
возможности могут быть проведены:
иммунологические
исследования(определение титра
антител к островковым клеткам,
тирозинфосфатазе, инсулину,
глютаматдекарбоксилазе);генетические
исследования(определение протекторных
и предрасполагающих маркеров – генов
системы HLA и других IDDM генов).
Для профилактики
поздних осложнений сахарного диабета
обязательным является следующий перечень
лабораторных тестов:
Гликированный
гемоглобин НbА1 – 1 раз в
квартал;Микроальбуминурия
-1 раз в год, а через 3-4 года -1 раз в 6 мес.;Биохимический
анализ крови: билирубин, холестерин,
триглицериды, ACT, АЛТ,
мочевина, креатинин, К,Na-1 раз в год при отсутствии осложнений;
При появлении
осложнений сахарного диабета лабораторные
исследования назначаются чаще в
соответствии с индивидуальным подходом.
Используемые в
настоящее время во всех странах критерии
компенсации сахарного диабета 1 типа
представлены в табл. 4.2
Таблица № 4.2 Биохимические показатели
контроля диабета 1 типа
Показатели | Здоровые | Адекватный контроль | Неадекватный |
Глюкоза | |||
натощак/до | 4.0-5.0 (70-90 | 5.1-6.5 (91-120) | >6.5 (>120) |
после | 4.0-7.5 (70-135 | 7.6-9.0 (136- | >9.0 (>160) |
перед | 4.0-5.0 (70-90 | 6.0-7.5 (110-135) | >7.5 (>135) |
НЬА1с | <6.1 | 6.2-7.5 | >7.5 |
У детей раннего
возраста нормальный уровень гликированного
гемоглобина может быть достигнут ценой
серьезных гипогликемических состояний,
поэтому, в крайних случаях, считается
допустимым:
уровень НЬА1с в
крови до 8,8-9,0%;содержание глюкозы
в моче 0 – 0,05% в течение суток;отсутствие тяжелых
гипогликемий;нормальные темпы
физического и полового развития.
Обязательные
лабораторные методы исследования у
больных при сахарном диабете 2 типа:
Общий анализ крови
(при отклонении от нормы исследование
повторяют 1 раз в 10 дней);Биохимия крови:
билирубин, холестерин, триглицериды,
общий белок, кетоновые тела, АЛТ, ACT,
К, Са, Р,Na, мочевина,
креатинин (при отклонении от нормы
исследование повторяют по мере
необходимости);Гликемический
профиль (определение глюкозы в крови
натощак, через 1,5-2 часа после завтрака,
перед обедом, через 1,5-2 часа после обеда,
перед ужином, через 1,5-2 часа после ужина,
в 3 часа ночи проводят 2-3 раза в неделю);Общий анализ мочи
с определением содержания глюкозы, а
в случае необходимости – определение
содержания ацетона.
Критерии
компенсации углеводного и липидного
обмена у больных сахарным диабетом 2
типа представлены в табл. 4.3. и 4.4.
Таблица 4.3.
Критерии компенсации углеводного
обмена
у больных
сахарным диабетом 2 типа
Показатели | Низкий | Риск | Риск |
HbA1c | ≤ 6,5 | > | > |
Показатели | |||
Натощак/перед | ≤ 6,1 | >6,1 | ≥ 7,0 |
Показатели | |||
Натощак/перед | ≤ 6,1 | > | ≥ 7,0 |
После | <7,5 | ≤ 7,5 | > |
Таблица 4.4.
Критерии компенсации липидного
обмена
у больных
сахарным диабетом 2 типа
Показатели | Низкий | Риск | Риск |
Общий ммоль/л | < (<185) | 4,8 (185 | >6,0 (>230) |
Холестерин | < (< | 3,0 (115 | > (> |
Холестерин | > (> | 1,0 (39 | < (< |
Триглицериды ммоль/л | < (< | 1,7 (150 | >2,2 (> |
Обязательное
лабораторное исследование больного с
кетоацидозом:
определение
уровня глюкозы крови;определение
уровня кетоновых тел в крови и моче;исследование
КЩС (рН-крови);определение
электролитов: К+, Na+;определение
креатинина и мочевины в крови и моче;определение
холестерина и липидов в сыворотке
крови;общего
анализа крови;общего
анализа мочи и объем выделяемой мочи.
Дифференциальная
лабораторная диагностика гипергликемических
и гипогликемических коматозных состояний
приведена в табл. 4.5.
Таблица 4.5.
Дифференциальная диагностика
коматозных состояний при сахарном
диабете
Признаки | Кетонемиче-ская | Гиперосмо-лярная | Гиперлакт-ацидемиче-ская | Гипоглик-емическая |
Ацетон | +++ | – | – | – |
Гликемия | Гиперглик-емия | резко | небольшая гипергликемия | гипогликемия |
рН | снижены | нормальные | снижены | нормальные |
Мочевина крови | повышена | повышена | норма | норма |
Натрий крови | нормальный или | повышен | нормальный | нормальный |
Калий | снижен | снижен | норма | норма |
Программа
обследования (больных
сахарным диабетом в коматозном состоянии):
1. Тщательное
выяснение анамнестических данных у
родственников или сопровождающих
лиц.
2. ОА крови, мочи;
исследование мочи на глюкозу, ацетон,
альфа-амилазу.
3. БАК: глюкоза,
калий, натрий, хлориды, молочная и
пировиноградная кислоты, мочевина,
креатинин, билирубин, трансаминазы,
альдолаза, общий белок и белковые
фракции, альфа-амилаза. Содержание
глюкозы в крови следует определять
каждый час при гипогликемической коме
и каждые 2 ч при других комах.
4. Исследование
кислотно-щелочного равновесия крови.
5. Исследование
глазного дна.
6. ЭКГ.
7.
Консультация невропатолога, хирурга
(при наличии напряжения мышц брюшного
пресса); УЗИ органов брюшной полости
и почек.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
21.05.20157.61 Mб36Пособие _1 курс 2013.pdf
- #
- #
- #
- #
- #
- #
