Болят стопы ног при диабете
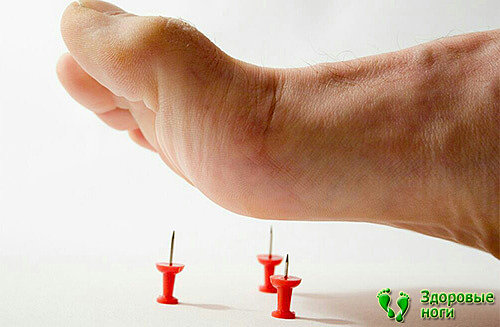
Диабетическая стопа встречается у половины людей, живущих с сахарным диабетом. Это тяжелое осложнение связано с поражением нижних конечностей, которое сопровождается болями и дискомфортом.
С течением времени боли прогрессируют, и если своевременно не начать лечение, то человек может утратить способность передвигаться.
Если при сахарном диабете болят ноги, что делать и как предотвратить появление болей? Расскажем в этой статье.
Какими бывают сильные боли в ногах при сахарном диабете?

Боли в ногах при диабете различают по степени интенсивности, характеру, локализации. Наиболее часто пациенты жалуются на дискомфортные ощущения в ночное время суток, тогда как днем боли, как правило, носят менее выраженный характер. Часто ночные боли сопровождаются таким симптомом как жжение в ногах при диабете.
Локализация болей также бывает различной:
- болят пальцы ног при сахарном диабете;
- дискомфортные ощущения в области подошвы (покалывание, онемение, “мурашки”, ступни “горят” или наоборот слишком холодные);
- болезненные симптомы в области голеностопного сустава;
- ноющие боли в икроножных мышцах;
- ломота в районе голеней и пр.
Каждый тип боли, а также ее интенсивность, характер, время появления и локализация свидетельствует о различных причинах ее появления, а значит и способе лечения.
Именно поэтому диагностика диабетической стопы включает в себя подробный опрос пациента об имеющихся симптомах.
Например, покраснение ноги ниже колен при диабете в большинстве случаев говорит о имеющемся воспалительном процессе, а если такое покраснение сопровождается высокой температурой, то есть вероятность развития гангренозной инфекции.
Почему при сахарном диабете болят ноги?
Основными причинами, почему болят и немеют ноги, ступни при диабете являются:
1. Значительное снижение чувствительности стоп.

По этой причине человек часто получает различные травмы ступней, но за счет сниженной чувствительности не ощущает их. Также снижение чувствительности приводит к переохлаждению или перегреванию ног. Часто пациенты жалуются, что горят ноги при сахарном диабете, когда речь идет о банальном перегревании.
2. Проблемы с кровеносными сосудами.
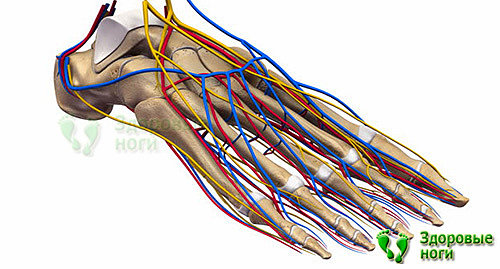
Закупорка кровоснабжающих сосудов конечностей ведет к нарушению кровообращения, боли связаны с недостаточным снабжением мышц кислородом. Появляются пятна на ногах при сахарном диабете, имеющие вид “звездочек”, вздутые вены, кожа приобретает синевато-лиловый окрас.
3. Снижение тонуса мышц.
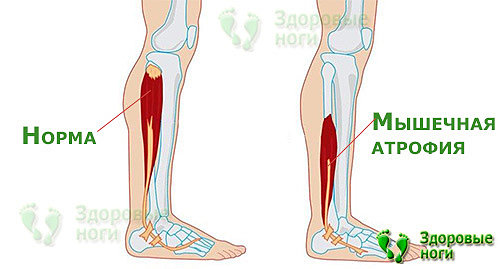
При появлении болей человек старается ограничить свою активность и проводит время в основном в сидячем или лежачем положении. Это приводит к атрофии мышц ног и боли становятся еще более интенсивными.
Безусловно, это не значит, что необходимо вести активный образ жизни при сильных болевых ощущениях, но после прохождения курса лечения и снятия острого болевого синдрома подвижность ограничивать не следует. При этом важно носить правильно подобранную ортопедическую обувь и использовать специальные стельки для диабетиков, разгружающие ноги.
Кликните по картинке ниже, чтобы узнать подробнее о стельках для ног при диабете и заказать их с доставкой на дом или по почте.

4. Наличие мозолей и язв.
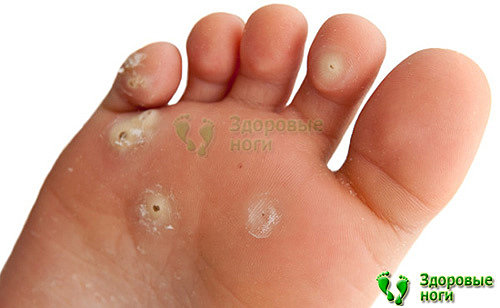
Мозоли, ссадины, натоптыши, участки огрубевшей кожи, изъязвления, язвы, грибковые поражения являются причинами болей при ходьбе и в состоянии покоя. Данные симптомы нуждаются в немедленном лечении, которое направлено на подавление инфекции.
5. Лишний вес и пожилой возраст.

У пациентов старше 55-60 лет и тучных людей часто возникает отек ног при сахарном диабете, который сопровождается болевыми ощущениями. Причина боли в этом случае – повышенная нагрузка на ноги за счет лишнего веса и дегенеративные изменения костей и мышц, появляющиеся с возрастом.
Боли в ногах при сахарном диабете: лечение и обезболивание
Лечение болей при диабетической стопе ведется по трем направлениям:
1. Устранение причин, стимулирующих появление болей.
Например, при наличии инфекции прописываются антибиотики, раны и язвы обрабатываются антибактериальными средствами. Симптом почернения ноги при диабете устраняется путем нормализации кровообращения.
Эффективность лечения болей зависит от того, насколько правильно была выявлена причина появления болей и назначено адекватное лечение.
2. Купирование болевого симптома.

Для снижения интенсивность болевых ощущений применяют:
- обезболивающие препараты;
- лечебную гимнастику и массаж;
- физиотерапевтические процедуры;
- наружные средства (противовоспалительные мази, крема с согревающим или охлаждающим эффектом и пр.);
- лечебные ванночки, примочки и другие народные средства.
Конкретный способ уменьшения болевых симптомов выбирается исходя из интенсивности и локализации боли.
Например, если горят подошвы ног при сахарном диабете, то снизить дискомфорт помогают ванночки с шалфеем, хвоей или ромашкой, использование кремов с охлаждающим эффектом.
Кликните по картинке ниже, чтобы узнать подробнее о кремах для ног при диабете и заказать их с доставкой на дом или по почте.

3. Восстановление двигательной активности.
Малоподвижный образ жизни при диабете часто связан с проявлением болевых ощущений в процессе ходьбы. Например, болят пальцы ног при диабете, что делать?
Ломота и боли в районе пальцев обычно связаны с ношением неправильной обуви и повышенной нагрузкой на пальцы и плюсну. В этом случае основным принципом лечения будет подбор качественной обуви и ношение разгружающих стелек.
Профилактика болей в ногах при сахарном диабете
Для предотвращения возникновения болей в нижних конечностях необходимо следовать следующим рекомендациям:
- Ежедневно обрабатывать кожу стоп специальными средствами. Такие средства для ухода за ногами при диабете содержат увлажняющий комплекс, препятствующий образованию мозолей и язв.
- Своевременно лечить сопутствующие заболевания. Если краснеют ноги ниже колен при сахарном диабете, то необходим визит к кардиологу, т.к. с большой долей вероятности имеются проблемы с сердечнососудистой системой.
- Лечебная гимнастика и прогулки. Необходимо поддерживать двигательную активность на приемлемом для вашего возраста и состояния уровне.
- Нормализация веса и метаболизма.
- Разгрузка стопы. Для этого рекомендуется использовать стельки для разгрузки стопы при ходьбе, которые равномерно распределяют вес тела и помогают стопе принять анатомически правильное положение.
- Соблюдение личной гигиены. Нельзя ходить босиком, допускать перегрева или переохлаждения, пользоваться чужой обувью и пр.
При соблюдении всех рекомендаций профилактика появления болей при СДС оказывается очень эффективной. При наличии любых болезненных ощущений необходимо обратиться к подиатру или эндокринологу.
Помните, что боль в ногах при диабете является симптомом серьезных состояний, которые требуют лечения.
В нашем интернет-магазине собраны самые эффективные и современные средства для ног при диабете. Мы осуществляем доставку по всей России курьером на дом, в пункты выдачи заказов и почтой. Кликните на картинку ниже и узнайте подробнее.

Под инфицированностью подразумевается лабораторное определение вида микрофлоры и клинические проявления воспаления.
Степень ишемии определяется по Покровскому-Фонтейну в случае наличия стенозов и окклюзий магистральных артерий.
Особое внимание необходимо уделять пациентам с атероматозом (55-64% больных с диагнозом «СД»). Атероматоз (развитие атеросклеротической бляшки) повреждает артериальные сосуды различного калибра: стенозы и окклюзии сосудов. Течение атероматоза в основном тяжёлое и имеет несколько особенностей:
- Поражаются дистальные отделы ноги (задняя и передняя большеберцовая, а тыльная артерия стопы) симметрично артериям обеих ног и на разных уровнях. Причём эти нарушения проявляются у людей более раннего возраста, по сравнению с пациентами без сахарного диабета.
- Самостоятельно (т. е. без механического воздействия и травм или при незначительном воздействии) возникает некроз тканей и формируются трофические язвы. Это связано с тем, что в капиллярную сеть стопы через магистральные артерии кровь поступает в недостаточном количестве и при значительном нарушении микроциркуляции происходит некроз не только кожи, но и мышц, сухожилий. Результат – гангрена, причём чаще влажная чем сухая.
На фоне снижения чувствительности, боль от микротравм и потертостей не ощущается пациентом. Даже язва под сухим струпом на подошвенной поверхности стопы может остаться незамеченной длительное время. Дном язвы могут быть кости и сухожилия.
Самыми драматичным последствием СД и СДС является ампутация конечности на различных уровнях:
- малая ампутация – в пределах стопы;
- высокая ампутация – на уровне голени и бедра.
Также возможен летальный исход больного по причине гнойно-некротического процесса (сепсис или ТЭЛА).
Диагноз «СДС» устанавливается при первом хирургическом осмотре. Проводится дифференциальная диагностика между нейропатической и ишемической стопой.
Отсутствие боли в области язвы – один из характерных признаков нейропатической ДС.
Также необходимо отличать трофические расстройства от чувства онемения и зябкости: «носки», «чулки» до отсутствия всех видов чувствительности.
Для определения расстройства чувствительности, кроме градуированного камертона, можно использовать электронные инструменты: биотензиометр или нейротензиометр.
При триплексном сканировании артерий нижних конечностей выявляется:
- утолщение и кальциноз периферических артерий (синдром Менкеберга);
- изменение скорости кровотока – подтверждает ишемический характер СДС.
На практике достаточно описать вид тканей в области язвы на подошвенной поверхности стопы, головок плюсневых костей или ногтевых фаланг пальцев стоп.
Лечением диабетической стопы в большинстве случаев занимаются врачи-хирурги, однако также рекомендуются консультации таких врачей, как ортопед, травматолог, невролог, сосудистый хирург, дерматолог и подиатр.
На практике терапевт, эндокринолог или хирург устанавливает диагноз «Диабетическая стопа». На основании жалоб пациента, объективных и локальных данных врач назначает консультацию «узкого» специалиста и лечение.
Принципы лечения СДС:
- комплексный подход;
- отказ от самолечения;
- своевременное обращение к врачу – промедление в лечении может стать причиной ампутации или летального исхода пациента.
Недостаточно корригируемый уровень глюкозы в крови поддерживает высокую активность микроорганизмов в области язвенного дефекта, а углубление воспалительного процесса тканей в области язвы приводит к увеличению уровня глюкозы крови. Таким образом возникает «порочный круг» СДС: гипергликемия – инфекционный процесс – гипергликемия.
Постоянный контроль показателей крови и коррекция лечебных процедур более эффективны в стационарных условиях.
Пациентов с СДС в 80% случаев госпитализируют в хирургический стационар. Показаниями для этого служат:
- системные проявления инфекции (лихорадка, лейкоцитоз и др.);
- необходимость в коррекции глюкозы крови и ацидоза;
- клинические признаки ишемии;
- наличие глубокой и/или быстро прогрессирующей инфекции, некротического участка на стопе или гангрены;
- необходимость экстренного хирургического вмешательства или обследования;
- невозможность самостоятельного выполнения назначений врача или домашнего ухода.
Медикаментозное лечение
Существует несколько видов препаратов, применяемых при консервативном лечении СДС:
- инсулинотерапия;
- ангиопротекторы:
- замедляют образование фермента гиалуронидазы или подавляют активность ее производных;
- обладают антибрадикининовым свойством;
- способствуют угнетению агрегации тромбоцитов;
- активируют процесс образования мукополисахаридов в стенках капилляров;
- нормализуют проницаемость стенок сосудов;
- регулируют сосудистый тонус, восстановливают функции эндотелия, уменьшают оксидативный стресс и воспалительную реакцию;
- антиагреганты – ацетилсалициловая кислота («Аспирин», «Тромбо АСС», «КардиАСК», «Тромбопол») – подавляют активность циклооксигеназы, фермента, усиливающего реакции синтеза тромбоксана (фактора склеивания тромбоцитов);
- антидепрессанты и противосудорожные препараты;
- антибиотики – применяются на основании лабораторного анализа отделяемого из язвы и классификации инфекционных осложнений у пациентов с СДС по тяжести процесса.
- препараты, влияющие на обмен веществ – тиоктовая кислота и комплекс витаминов:
- ускоряют распространение импульсов по нервным волокнам;
- нормализуют кровообращение в тканях;
- избавляют от дефицита клеточных ферментов;
- выводят токсины из организма.
Эффективность всего комплекса медикаментозной терапии инфекции у пациентов с СДС по разным авторам составляет:[1][2][3][4]
- 80-90% при лёгкой и средней тяжести заболевания;
- 60-80% при тяжёлом течении.
Хирургическое лечение СДС
Оперативное вмешательство показано в следующих случаях:
- опасность распространения процесса от дистальных отделов конечности к проксимальным при условии неэффективной медикаментозной терапии;
- при ограничении положительного эффекта выраженной сухой гангреной части стопы или пальцев.
Хирург выбирает тактику проведения оперативного вмешательства исходя из клинической картины и формы инфицированности.
Физиотерапевтические методы лечения
Данный метод лечения предполагает ограниченное индивидуальное применение.
Физиотерапия часто проводится на стадии реабилитации после хирургического лечения. Она предполагает:
- нормализацию всех видов обмена веществ в организме и в тканях непосредственно;
- снижение уровня глюкозы в крови;
- нормализацию уровня иммунореактивного инсулина в крови;
- стимуляцию кровообращения и снижение воздействия антагонистов инсулина;
- снятие болей при ангиопатии и нейропатии.
К методам физиотерапии относятся:
- магнитотерапия – непосредственно влияет на обмен веществ при нейропатической форме ДС, так как магнитное поле обладает иммуно-стимулирующим, трофико-регуляторным и анестезирующим действием, укрепляя сосудистую стенку.
- УВЧ, теплотерапия;
- СМТ-терапия;
- светолечение;
- фонофорез.
Также лечение СДС предполагает:
- соблюдение специальной диеты;
- выполнение лечебной гимнастики;
- уход за кожей.
Неблагоприятному сценарию развития болезни способствуют следующие факторы:
- системные проявления инфекции;
- тяжёлые нарушения периферического кровотока в конечности;
- остеомиелит;
- некротические участки и гангрена;
- отсутствие квалифицированной хирургической помощи;
- распространение инфекции на более проксимальные отделы конечности.
Рецидивы в 20-30%, по большей части, характерны для пациентов с остеомиелитом.
Более 65% всех ампутаций проводится при диабетической стопе, однако своевременная профилактика и полноценное лечение может сберечь минимум 80% конечностей.
Своевременная диагностика и профилактика сахарного диабета за последнее десятилетие позволили уменьшить число ампутаций при СДС почти на 50%. Летальные исходы после ампутаций при СДС остаются на уровне 25-28%. Но при этом реальное количество больных СД в 3-4 раза выше, так как многие и не подозревают о том, что больны. Вероятность выявить таких больных во время предварительных и периодических медицинских осмотров очень велика.
Применяемая методика диспансеризации, неформальный подход к интерпретации анализов крови при периодических и предварительных медицинских осмотрах позволяет врачу-специалисту вовремя заподозрить нарушение углеводного обмена, а значит вовремя предотвратить развитие тяжёлых осложнений при сахарном диабете.
В качестве профилактики СДС, особенно людям с сахарным диабетом, необходимо:
- следить за уровнем сахара в крови;
- заниматься лечением СД;
- стараться не ходить босиком;
- носить ортопедическую обувь;
- не удалять появляющиеся мозоли;
- отказаться от вредных привычек (в частности, курения);
- избегать ожогов и переохлаждения стоп;
- ежедневно осматривать стопы для своевременного обнаружения трещин, шелушения и других признаков.
- Аметов А.С. Сахарный диабет 2 Типа: проблемы и решения. – М.: ГЭОТАР-Медиа, 2012.
- Майоров А.Ю., Суркова Е.В. Сахарный диабет1 Типа. – М.: Перспектива, 2007.
- Бреговский В.Г., Зайцев А.А. Поражение нижних конечностей при сахарном диабете. – М., 2004.
- Дедов И.И., Удовиченко О.В., Галстян Г.Р. Диабетическая стопа // Практическая медицина. – М., 2005.
- Славин Л.Е., Годжаев Б.Н., Анчикова Л.И. Синдром диабетической стопы // Практическая медицина. – 2008. –№ 27. – С. 54-57.
- Wagner FW. A classification and treatment program for diabetic, neuropatic and dysvascular foot problems. // In The American Academy of Ortopaedic Surgeons instructional course lectures. – St. Louis. – Mosby Year Book. – 1979. – P. 143-165.
- Оболенский В.Н., Семенова Т.В., Леваль П.Ш., Плотникова А.А. Синдром диабетической стопы в клинической практике // Русский медицинский журнал. – 2010. – № 2. – С. 45.
- Armstrong DG, Lavery LA, Harkless LB: Validation of a diabetic wound classification system. Diabetes Care 21: 855-859,1998.
- Храмилин В.Н., Демидова И.Ю. Синдром диабетической стопы: Методическое пособие для самоподготовки слушателей циклов усовершенствования врачей. – М., 2004. – 54 с.
При диабете нередко возникают проблемы с ногами. Причем иногда, говорят врачи, некоторые признаки могут проявляться, когда еще сам человек не знает, что у него диабет. О том, как конечности могут сигнализировать о недостаточности гормона инсулина, АиФ.ru рассказала терапевт, эндокринолог, кардиолог Татьяна Романенко.
Разные виды поражений
«Сахарный диабет опасен развитием осложнений. Чаще всего они связаны с развитием такой проблемы, как диабетическая полинейропатия, то есть поражение периферических нервов. Проблема является самым частым осложнением и возникает у 75% больных. Для многих людей с диабетом 2-го типа, о котором зачастую они не подозревают, симптомы нейропатии могут стать первым тревожным звоночком», – говорит Татьяна Романенко. Специалист отмечает, что при развитии полинейропатии нервные волокна становятся схожи с оголенными проводами – все время под напряжением.
Поражение может коснуться крупных сосудов, тогда говорят о макроангиопатии. Если затронуты мелкие сосуды, то речь идет про микроангиопатию. «У больных диабетом чаще всего диагностируют дистальную сенсомоторную полинейропатию, при которой сначала затрагиваются чувствительные нервы (в основном длинные), идущие к кистям и стопам. Первые симптомы полинейропатии возникают, как правило, именно в стопах, а для развития полинейропатии в кистях требуется больше времени», – отмечает эндокринолог. Со временем в патологический процесс включаются и малые нервные волокна.
Еще один вариант поражения ног при диабете – развитие поражений сосудов. Это так называемая диабетическая ангиопатия. Из-за повреждения сосудов нарушаются трофика и питание тканей. В таких ситуациях даже банальная мозоль может стать крайне опасной.
Как распознать?
Естественно, многих интересует, как распознать проблему. Ведь часть симптомов может проявляться тогда, когда человек еще не знает о том, что у него столь грозный недуг. Татьяна Романенко отмечает, что есть ряд характерных симптомов, которые указывают на повреждение как малых, так и больших нервных волокон.
Симптомы поражения малых нервных волокон:
- чувство жжения или покалывания в руках и ногах;
- потеря чувствительности кожи к температуре;
- ночные боли;
- онемение в конечностях;
- чувство зябкости в конечностях;
- отеки стоп;
- сухость и шелушение кожи конечностей;
- повышенная влажность стоп;
- покраснение кожи стоп;
- наличие костных мозолей, незаживающих ран и язв на стопах
Симптомы поражения больших нервных волокон:
- повышенная чувствительность кожи конечностей;
- потеря равновесия;
- патологические изменения в суставах;
- нечувствительность к движениям пальцев
«При повреждении чувствительных нервов происходит полная или частичная потеря чувствительности в конечностях. Человек не испытывает боли при порезах, ранах, ожогах. В итоге могут возникнуть язвы. Если в них проникнет инфекция, могут возникнуть заражение и гангрена. В этом случае единственным выходом и спасением жизни будет ампутация части пораженной конечности», – отмечает Татьяна Романенко.
При этом неврологические проявления диабета могут быть крайне мучительными для пациента, говорит врач.
Проблемой становятся и банальные гигиенические процедуры, тот же педикюр. «Люди могут травмировать ногу при проведении гигиенических процедур – могут быть порезы и ссадины, которые они даже не почувствуют», – отмечает эндокринолог.
Одним из звоночков может служить и состояние ногтей на ногах. «Поражение ногтей внешне напоминает грибковое. Кстати, и сам грибок часто сопутствует диабету, так как при таком заболевании снижается иммунная защита организма», – говорит Татьяна Романенко. Обращать внимание стоит и на размеры рук и ног, так как при далеко зашедших осложнениях, подчеркивает специалист, мышцы атрофируются, те же ноги, например, становятся тоненькими.
Если говорить про проблемы с равновесием, то оно характеризуется следующим образом – люди говорят, что не чувствуют, куда идут их ноги. Особенно сложно приходится при движении в темноте.

Что делать?
Конечно же, такие тревожные сигналы игнорировать нельзя. Если появилась утрата чувствительности, нужно как можно скорее обращаться к врачу. Кроме того, в свой ежедневный график надо ввести и ежедневный осмотр конечностей. «Очень важно проводить ежедневный осмотр стоп, причем обследовать нужно не только боковые части стоп, но и пятки, а также промежутки между пальцами», – говорит Татьяна Романенко. Это позволит вовремя обнаружить какие-то дефекты и изменения и предупредить инфицирование и последующее развитие гангрены.
Если у человека появились боли тупые, ноющие, покалывающие или дергающие, следует обратиться к врачу. Как правило, ночью такие ощущения усиливаются. Также они усиливаются при повышении уровня глюкозы в крови, а затем могут исчезать при ее нормализации. И подобная болезненность нередко проявляется тогда, когда диабет еще не диагностирован.
Так что лучше не затягивать, а при первых же проблемах с ногами обращаться за консультацией к специалисту. Это важно и чтобы не допустить перехода диабета на другую стадию.
