Центр сахарный диабет и беременность спб
Сахарный диабет 1 типа и беременность
Специалисты во всем мире знают, что залогом физиологического течения беременности и рождения здорового ребенка у женщины с сахарным диабетом является компенсация углеводного обмена у матери на момент зачатия и на протяжении всей беременности.
Высокий уровень глюкозы у матери может привести к серьезным нарушениям в системе закладки органов плода.
Если у Вас уже диагностирован сахарный диабет, то очень важно достичь компенсации углеводного обмена до зачатия. К 7-й неделе беременности у плода завершается закладка жизненно важных внутренних органов (головной мозг, сердце, почки и т.д.). Именно поэтому компенсация углеводного обмена и стабилизация показателей гликемии в пределах целевых значений до зачатия и в первые 7 недель беременности является профилактикой развития врожденных пороков развития плода.
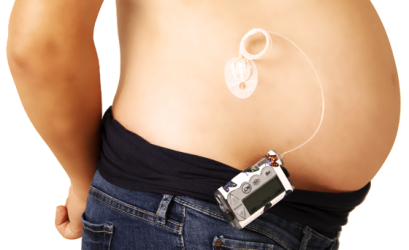
У беременных с сахарным диабетом 1 типа режим постоянной подкожной инфузии инсулина (помповая инсулинотерапия) позволяет достигать целевых показателей гликемии в более быстрые сроки и поддерживать их в ходе всего срока беременности в отличии от традиционного режима многократных инъекций инсулина.
Даже если у Вас ранее не был диагностирован сахарный диабет определение уровня глюкозы в венозной плазме обязательно должно быть проведено при первом обращении по факту наступившей беременности.
При уровне глюкозы венозной плазмы натощак ≥ 5,1 ммоль/л, но < 7,0 ммоль/л устанавливается диагноз гестационный сахарный диабет.
Диабет беременных или гестационный сахарный диабет (ГСД) – это заболевание, характеризующееся гипергликемией (высоким уровнем глюкозы крови), впервые выявленной во время беременности.
Если уровень глюкозы <5,1 ммоль/л при первичном определении, то обязательно должно быть проведено дополнительное обследование (оральный глюкозо-толерантный тест) на сроке беременности 24-28 недель. Это же обследование должно быть проведено при первичном обращении даже при уровне глюкозы <5,1 ммоль/л при первичном определении, если у Вас есть один из факторов риска:
- ожирение (ИМТ ≥ 30 кг/м2);
- сахарный диабет 2 типа у ближайших родственников;
- любые нарушения углеводного обмена (ГСД в предыдущую беременность, нарушение толерантности к глюкозе, нарушенная гликемия натощак), выявленные ранее;
- глюкозурия (определение глюкозы в моче).
Чем же опасно казалось бы столь незначительное повышение уровня глюкозы в крови? Если гестационный сахарный диабет не лечить, то может привести к развитию диабетической фетопатии (осложнения со стороны плода), которая проявляется:
- макросомией (большие размеры плода);
- гипогликемией (сниженный уровень глюкозы) в послеродовом периоде (организм плода компенсирует повышенный уровень глюкозы, который беспрепятственно поступает от матери, а после родов выработка инсулина остается повышенной, поэтому уровень глюкозы резко падает вплоть до гипогликемической комы);
- респираторным дистресс-синдромом новорожденных (легкие новорожденного оказываются не готовы к внеутробной жизни);
- гипертрофической кардиомиопатией (изменения со стороны сердца с возможным нарушением его работы).
В будущем такие дети находятся в группе риска развития ожирения и сахарного диабета 2 типа, когда вырастут.
Пациентки, перенесшие гестационный сахарный диабет, являются группой высокого риска по его развитию в последующие беременности и сахарного диабета 2 типа в будущем. Следовательно, эти женщины должны находиться под постоянным контролем со стороны эндокринолога и акушера-гинеколога.
Важно знать, что через 6-12 недель после родов всем женщинам с уровнем глюкозы венозной плазмы натощак <7,0 ммоль/л проводится перорральный глюкозо-толерантный тест с 75 г глюкозы (исследование глюкозы натощак и через 2 часа после нагрузки) для определения степени нарушения углеводного обмена.
В центре «Диабет и беременность» проводится скрининг (выявление) гестационного сахарного диабета, а так же дальнейшее наблюдение на протяжении всей беременности и в послеродовом периоде.
Сахарный диабет 1 типа и беременность
Специалисты во всем мире знают, что залогом физиологического течения беременности и рождения здорового ребенка у женщины с сахарным диабетом является компенсация углеводного обмена у матери на момент зачатия и на протяжении всей беременности.
Высокий уровень глюкозы у матери может привести к серьезным нарушениям в системе закладки органов плода.
Если у Вас уже диагностирован сахарный диабет, то очень важно достичь компенсации углеводного обмена до зачатия. К 7-й неделе беременности у плода завершается закладка жизненно важных внутренних органов (головной мозг, сердце, почки и т.д.). Именно поэтому компенсация углеводного обмена и стабилизация показателей гликемии в пределах целевых значений до зачатия и в первые 7 недель беременности является профилактикой развития врожденных пороков развития плода.
У беременных с сахарным диабетом 1 типа режим постоянной подкожной инфузии инсулина (помповая инсулинотерапия) позволяет достигать целевых показателей гликемии в более быстрые сроки и поддерживать их в ходе всего срока беременности в отличии от традиционного режима многократных инъекций инсулина.

Даже если у Вас ранее не был диагностирован сахарный диабет определение уровня глюкозы в венозной плазме обязательно должно быть проведено при первом обращении по факту наступившей беременности.
При уровне глюкозы венозной плазмы натощак ≥ 5,1 ммоль/л, но < 7,0 ммоль/л устанавливается диагноз гестационный сахарный диабет.
Диабет беременных или гестационный сахарный диабет (ГСД) – это заболевание, характеризующееся гипергликемией (высоким уровнем глюкозы крови), впервые выявленной во время беременности.
Если уровень глюкозы <5,1 ммоль/л при первичном определении, то обязательно должно быть проведено дополнительное обследование (оральный глюкозо-толерантный тест) на сроке беременности 24-28 недель. Это же обследование должно быть проведено при первичном обращении даже при уровне глюкозы <5,1 ммоль/л при первичном определении, если у Вас есть один из факторов риска:
- ожирение (ИМТ ≥ 30 кг/м2);
- сахарный диабет 2 типа у ближайших родственников;
- любые нарушения углеводного обмена (ГСД в предыдущую беременность, нарушение толерантности к глюкозе, нарушенная гликемия натощак), выявленные ранее;
- глюкозурия (определение глюкозы в моче).
Чем же опасно казалось бы столь незначительное повышение уровня глюкозы в крови? Если гестационный сахарный диабет не лечить, то может привести к развитию диабетической фетопатии (осложнения со стороны плода), которая проявляется:
- макросомией (большие размеры плода);
- гипогликемией (сниженный уровень глюкозы) в послеродовом периоде (организм плода компенсирует повышенный уровень глюкозы, который беспрепятственно поступает от матери, а после родов выработка инсулина остается повышенной, поэтому уровень глюкозы резко падает вплоть до гипогликемической комы);
- респираторным дистресс-синдромом новорожденных (легкие новорожденного оказываются не готовы к внеутробной жизни);
- гипертрофической кардиомиопатией (изменения со стороны сердца с возможным нарушением его работы).
В будущем такие дети находятся в группе риска развития ожирения и сахарного диабета 2 типа, когда вырастут.
Пациентки, перенесшие гестационный сахарный диабет, являются группой высокого риска по его развитию в последующие беременности и сахарного диабета 2 типа в будущем. Следовательно, эти женщины должны находиться под постоянным контролем со стороны эндокринолога и акушера-гинеколога.
Важно знать, что через 6-12 недель после родов всем женщинам с уровнем глюкозы венозной плазмы натощак <7,0 ммоль/л проводится перорральный глюкозо-толерантный тест с 75 г глюкозы (исследование глюкозы натощак и через 2 часа после нагрузки) для определения степени нарушения углеводного обмена.
В центре «Диабет и беременность» проводится скрининг (выявление) гестационного сахарного диабета, а так же дальнейшее наблюдение на протяжении всей беременности и в послеродовом периоде.
У человека беременность происходит в результате оплодотворения
яйцеклетки сперматозоидом в просвете маточной трубы. И яйцеклетка, и
сперматозоид имеют набор из 23 хромосом. В результате оплодотворения
возникает зигота, которая начинает делиться. Зигота имеет нормальное для
человека количество хромосом – 46. После деления клеток зиготы она
превращается в бластоцисту (т.е. подобие шара из клеток с внутренней
полостью). Через семь дней после оплодотворения бластоциста
имплантируется в маточную стенку, после чего начинается процесс развития
эмбриона.
Все основные внутренние органы будущего ребенка формируются в течение
первых трех месяцев беременности, поэтому первый триместр беременности
очень важен. В последующие месяцы происходит созревание органов,
увеличение их размеров.
Длительность беременности – 40 акушерских недель или 9 месяцев.
Беременность исчисляется в акушерских неделях от даты последней
менструации. Если считать длительность беременности от даты
оплодотворения до родов, ее длительность составит 38 недель.
Во время беременности происходит внутриутробное развитие ребенка, в
котором выделяют два основных периода – эмбриональный и фетальный (или
зародышевый и плодный). Эмбриональный период продолжается 8 недель от
момента оплодотворения – в это время происходит формирование внутренних
органов ребенка, развитие плаценты. Во время эмбрионального периода
зародыш достигает в размерах 3 см. Во время плодного периода,
занимающего вторую часть беременности с 9 недель и до родов, происходит
рост плода в размерах, созревание внутренних органов.
Беременность принято разделять также на триместры (т.е. на периоды по
3 месяца): первый, второй, третий. Воздействие негативных факторов в
первом триместре беременности, в период закладки внутренних органов,
может привести к серьезным нарушениям. На поздних сроках беременности
негативные воздействия менее агрессивно влияют на ребенка.
Первый раз движения ребенка женщина ощущает на 18-20 неделе. У худых
беременных шевеления плода обычно ощущаются раньше, чем у полных.
Во время беременности проводится УЗИ – четыре раза, в первый раз –
при обращении беременной к врачу для подтверждения беременности, затем
на 12-й неделе, в третий раз – на 20-24 неделе (при этом исследовании
производится оценка правильности формирования основных органов и систем
ребенка), последнее УЗИ проводится обычно на сроке 30-34 недели (целью
его является оценка состояния плаценты и плода).
Беременность называют доношенной после наступления срока в 38 недель.
Роды могут происходит в срок 40 недель с отклонением от расчетной даты
на 2 недели. Если роды задерживаются на срок более 42 недель,
беременность называют переношенной.
Признаками беременности могут являться отсутствие месячных, цианоз
слизистой влагалища и шейки матки, увеличение матки, выделение молозива
из сосков, нагрубание молочных желез, усиление пигментации кожи сосков и
лица, тошнота и рвота. Существуют также и другие признаки.
В современных условиях обычно беременность устанавливается по
результатам теста на беременность, который легко проводится в домашних
условиях. Основной теста является выявление хорионического гонадотропина
(ХГЧ) в моче – для этого достаточно опустить специальную тест-полоску в
мочу. В сомнительных случаях возможно определение уровня ХГЧ в крови, а
также выявление беременности при УЗИ.
Ведение беременности должно производиться опытным гинекологом, в
идеальных условиях – гинекологом-эндокринологом. Врачи Центра
эндокринологии имеют значительный опыт в ведении не только нормальной
беременности, но и беременности, полученной в результате ЭКО.
Гинекология
Северо-Западный центр эндокринологии предлагает комплексный подход к лечению гинекологических заболеваний. Прием гинеколога в Санкт-Петербурге проводится в медицинских центрах, расположенных в Петроградском и Приморском районах. Клиника в Петроградском районе находится в 200 метрах от метро «Горьковская», что делает ее посещение максимально удобным. Все гинекологические кабинеты клиник оборудованы комфортными креслами с электроприводом и подогревом, современными кольпоскопами с видеотрансляцией изображения, радиочастотными аппаратами для проведения минимально инвазивных процедур, современными ультразвуковыми аппаратами и другим необходимым оборудованием
Синдром поликистозных яичников
Синдромом поликистозных яичников называют эндокринную патологию женского организма, которая характеризуется нарушением менструального цикла с отсутствием овуляторного процесса и повышенным вследствие этого уровнем мужских половых гормонов – андрогенов
Молочница
Молочницей называют грибковое заболевание, которое правильно называется кандидозом. Молочница вызывается дрожжеподобными грибами рода Кандида (Candida albicans). Грибы рода Кандида широко распространены в человеческом организме – их можно выявить во рту, влагалище, толстой кишке, где они являются частью нормальной микрофлоры. Грибы рода Кандида попадают в организм человека в течение первого же года жизни. После этого человек сосуществует с этими грибами, поддерживая баланс микрофлоры своего тела. При развитии молочницы происходит активное размножение грибов, которые начинают преобладать в составе микрофлоры. Одним из важных условий для развития молочницы является иммунодефицит той или иной степени выраженности
Эндометриоз
Эндометриозом называется заболевание, при котором происходит разрастание клеток внутреннего слоя матки (эндометрия) за пределами полости матки. При возникновении ткани эндометрия в других органах продолжается циклическое функционирование ее в соответствии с менструальным циклом. Выделение секрета клетками эндометрия приводит к появлению болей, воспаления в зоне приживления эндометрия, развитию тяжелого спаечного процесса рядом с очагами эндометриоза, хроническому воспалительному процессу
Поликистоз яичников
Поликистоз яичников – это эндокринный синдром, который сопровождается патологическими изменениями в работе яичников, поджелудочной железы, коры надпочечников, а также гипофиза и гипоталамуса
ЭКО
ЭКО (сокращение от «экстракорпоральное оплодотворение») относится к вспомогательным репродуктивным технологиям (ВРТ), применяемым при лечении некоторых форм бесплодия
Анализы в СПб
Одним из важнейших этапов диагностического процесса является выполнение лабораторных анализов. Чаще всего пациентам приходится выполнять анализ крови и анализ мочи, однако нередко объектом лабораторного исследования являются и другие биологические материалы.
Консультация гинеколога-эндокринолога
Гинеколог-эндокринолог – один из наиболее востребованных специалистов Северо-Западного центра эндокринологии. Консультации гинеколога в Санкт-Петербурге являются одними из наиболее востребованных, а консультации гинеколога-эндокринолога – особенно. Подавляющее большинство заболеваний, приводящих женщин на консультацию к гинекологу, имеют причины своих проблем в нарушенной функционировании эндокринной системы. Именно поэтому многие пациентки, обращающиеся за помощью в эндокринологический центр, нуждаются именно в консультации гинеколога-эндокринолога, а в ряде случаев – еще и в консультации терапевта-эндокринолога
Консультация гинеколога
Гинеколог – один из важнейших врачей в составе Северо-Западного центра эндокринологии. Прием гинеколога включает в себя проведение гинекологического осмотра и ультразвукового исследования, взятие необходимых анализов, по показаниям выполняется видеокольпоскопия
Допплерометрия плода
Допплерометрия плода – ультразвуковое исследование, которое проводится беременным женщинам с целью определения скорости кровотока в сосудах плаценты, матки, пуповины и плода
Гинекологическое отделение II
Отделение эндокринной гинекологии Института акушерства, гинекологии и репродуктологии имени Д.О.Отта – единственное в Санкт-Петербурге специализированное отделение, на котором проводится комплексное гинекологическое и эндокринологическое обследование и лечение больных с нарушениями функции яичников и других эндокринных желез.
На отделении работают специалисты акушеры-гинекологи, эндокринологи, терапевт, иммунолог, генетик, психолог. Все врачи имеют высшую и первую квалификационные категории, ученые степени докторов и кандидатов наук.
Отделение сегодня
- Ежегодно проходит обследование и лечение 1500 – 2000 пациенток.
- В отделении имеется четырнадцать 2-5 местных палат, в том числе палаты повышенной комфортности, на 55 мест.
- Проводится обследование и лечение в режиме дневного стационара.
На отделении проводится обследование и лечение больных:
- с сахарным диабетом;
- заболеваниями щитовидной железы;
- заболеваниями надпочечников;
- опухолями гипофиза;
- с нарушениями репродуктивной функции (бесплодием, невынашиванием);
- инфекционными и воспалительными заболеваниями женских половых органов эндометриозом;
- нарушениями менструального цикла;
- заболеваниями шейки матки;
- предменструальным синдромом;
- климактерическим синдромом.
Центры гинекологического отделения II
Центр «Индукции овуляции»
Заведующая центром к.м.н. Абашова Елена Ивановна
Центр «Индукции овуляции» предлагает алгоритм ведения женщин репродуктивного возраста с гипо-и-нормогонадотпропной ановуляцией, обусловленной различными гинекологическими и эндокринными заболеваниями. Нормогонадотропная и гипогонадотропная недостаточность яичников ассоциирована с такими заболеваниями как СПЯ, эндометриоз, хронический сальпиноофорит, сахарный диабет, а также связана с патологиией щитовидной железы, гипофиза, надпочечников. Для многих заболеваний применение неинвазивных методов индукции овуляции является первой линией терапии ановуляторного бесплодия.
В зависимости от типа гормональной недостаточности яичников и основного заболевания женщинам будут предложены индивидуальные схемы индукции овуляции с использованием непрямых индукторов овуляции (кломифенцитрата, ингибиторов ароматазы) или гонадотропинов (препаратов ФСГ, ЛГ) с применением триггера овуляции (при УЗИ мониторировании роста доминантного фолликула и эндометрия).
У больных с компенсированным сахарным диабетом 1 и 2 типа проведение циклов индукции овуляции предусмотрено совместно с эндокринологом. Для всех женщин с ановуляторным бесплодием будут предложены индивидуальные программы прегравидарной подготовки, способствующие наступлению и благополучному течению желанной беременности и рождению здорового ребенка.
Центр «Сахарный диабет и беременность»
Заведующая центром к.м.н Боровик Наталья Викторовна
Центр «Сахарный диабет и беременность» занимается ведением женщин с различными типами сахарного диабета с этапа планирования и во время беременности. В нашем центре работают высококвалифицированные врачи-эндокринологи и акушеры-гинекологи, имеющие большой стаж работы. Наши пациентки с сахарным диабетом 1 и 2 типа имеют возможность получения амбулаторной и стационарной помощи на бюджетной основе, при необходимости – консультации эндокринолога по телефону с целью коррекции доз инсулина.
При декомпенсированном сахарном диабете повышается риск осложнений течения беременности и заболеваемости новорожденного. Важность прегравидарной подготовки при сахарном диабете 1 и 2 типа и достижение хорошей компенсации сахарного диабета с этапа планирования и во время беременности доказана многочисленными исследованиями во многих странах мира, где процент планированных беременностей при сахарном диабете 1 типа достигает 50-80% (в РФ этот процент составляет 12-15).
В нашем центре проводится:
- Прегравидарная подготовка женщин с сахарным диабетом 1 и 2 типа
- Ведение беременности у женщин с различными типами сахарного диабета (СД 1 типа, СД 2 типа, гестационный сахарный диабет).
- Перевод на постоянную подкожную инфузию инсулина, подбор режима и доз инсулина, обучение навыкам помповой терапии.
- Установка сенсора подкожно с целью проведения непрерывного мониторинга гликемии с целью улучшения течения и исхода беременности.
- Обучение больных в школе сахарного диабета методам саморегуляции диабета, принципам диетотерапии, инсулинотерапии, особенностям течения беременности, навыкам помповой инсулинотерапии.
- Лечение гинекологических заболеваний у пациенток с СД 1 и 2 типа, подбор контрацепции на период прегравидарной подготовки.
Центр профилактики и лечения заболеваний молочных желез
Заведующая центром к.м.н. Мусина Е.В.
«Центр профилактики и лечения заболеваний молочных желез» предлагает алгоритм обследования женщин с целью профилактики и лечения доброкачественных заболеваний молочных желез. Мониторинг состояния пациенток с доброкачественными заболеваниями молочных желез на фоне терапии.
Благодаря многочисленным исследованиям, были выявлены определенные группы риска, способные привести к онкологической патологии молочных желез. Регулярная консультация маммолога необходима женщинам:
- Имеющим генетическую предрасположенность;
- Входящим в возрастную группу 45-65 лет;
- С патологиями репродуктивной системы;
- С мастопатией
Ранняя диагностика онкологических заболеваний молочных желез; своевременное направление больных с выявленными заболеваниями на лечение в специализированные учреждения залог успеха.
Центр высокотехнологичных методов лечения СД во время беременности: помповой инсулинотерапии и непрерывного мониторирования глюкозы
Заведующая центра к.м.н. Тиселько Алена Викторовна
Сахарный диабет 1 и 2 типов может крайне негативно влиять на течение беременности. В нашем центре накоплен большой опыт использования новых методов лечения диабета во время беременности. Более 12 лет применяются самые современные инсулиновые помпы у беременных с СД 1 типа. В течение последних 4 лет года мы работаем по региональной программе и обеспечиваем беременных СД 1 типа современными инсулиновыми помпами и расходными материалами на период беременности (программа предусматривает обеспечение женщин, имеющих постоянную регистрацию в Санкт-Петербурге). Для успешного владения инсулиновой помпой крайне важно обратиться в Центр в период прегравидарной подготовки. В институте родилось более 550 детей от матерей с СД 1 типа, использовавших инсулиновые помпы. Результаты использования помповой инсулинотерапии подтверждают эффективность данного метода лечения.
Для пациентов с СД 1 типа, планирующих и беременных, проводится обучение навыкам использования инсулиновой помпы до и во время беременности.
Будем рады помочь в сохранении Вашего здоровья и рождении здорового ребенка.
Центр диагностики и лечения заболеваний шейки матки
Заведующая центром: к.м.н. Хачатурян Арминэ Робертовна
Центр оснащен новейшей аппаратурой, позволяющей наряду с традиционными методами обследования пациенток с заболеваниями шейки матки, влагалища и вульвы (кольпоскопия, прицельная или эксцизионная биопсия) применять неинвазивные методы диагностики заболеваний шейки матки с помощью уникальной мультиспектральной флуоресцентной видеокольпоскопии («LuxCol-S/R», RSS, Korea- Russia), сканирующей флуоресцентной спектроскопии и спектроскопии отражения (LuViva, USA). Данные методы позволяют выбрать контингент больных с уже имеющимися патологическими результатами скрининговых исследований (цитологический тест, ВПЧ-тест), нуждающихся в углубленном кольпоскопическом исследовании с последующей биопсией шейки матки. Наряду с этим неинвазивные методы позволяют выделить пациенток, которым, несмотря на ВПЧ-положительный тест или аномальные результаты цитологического скрининга, не показано проведение кольпоскопии в экстренном порядке с биопсией шейки матки. Таким пациенткам предлагается наблюдение с повторным применением скрининговых тестов или определением дальнейшей тактики ведения.
При наличии показаний в условиях Центра проводится лечение заболеваний шейки матки, влагалища, вульвы с помощью лазерных технологий: лазеровапоризация, фотодинамическая терапия с применением фотосенсибилизаторов хлоринового ряда и флуоресцентного контроля.
