Что делать если у больного сахарным диабетом


У людей, больных диабетом, может произойти резкое ухудшение самочувствия — из-за сильного понижения или повышения сахара.
Повышенное содержание сахара в крови — гипергликемия: сопровождается жаждой, слабостью, головной болью.
Как помочь? При повышении сахара нужно больному срочно сделать инъекцию инсулина, можно не более 2 единиц инсулина за раз. Через 2-3 часа стоит измерить сахар, если он не изменился или понизился несильно, то можно колоть еще.
Пониженное содержание сахара в крови — гипогликемия: проявляется дрожью и тремором рук, головокружением, слабостью, иногда потерей зрения.
Как помочь? Для начала следует измерить сахар, и в зависимости от его уровня, принять углеводы – 5-15 г. Углеводы должны быть быстрыми: сок, сахар, мед, глюкоза в таблетках или ампулах. Через 5-10 минут следует снова измерить сахар, если он не поднялся, то снова принять 10-15 г углеводов.
Если человек потерял сознание — сразу же вызывайте скорую помощь.
Шок и кома
У больного диабетом могут возникнуть инсулиновый шок и диабетическая кома.
Инсулиновый шок (сахарный криз) происходит, когда в организме больного слишком мало сахара или много инсулина. Это может случиться, если больной долго не ел или испытал физические перегрузки.
Как распознать? Симптомами инсулинового шока являются помутнение сознания и драчливость, головокружение, обильное потение, быстрый слабый пульс, холодная потная кожа, судороги.
Что делать? При первых признаках инсулинового шока лучше сразу вызвать врача. Если в вашем распоряжении есть глюкагон и вы знаете, как его применять — сделайте больному инъекцию. Если нет — дайте больному конфету, сахар в чистом виде, мед или крем для торта. Можно дать больному выпить фруктового сока или воды с разведенным в ней сахаром (три столовые ложки на стакан).
Внимание: если человек без сознания, ни в коем случае не пытайтесь давать ему что-либо есть или пить!

Если вы не знаете, вызвано ли состояние больного диабетом с высоким или низким содержанием сахара, все равно дайте ему сахар. При инсулиновом шоке вы можете спасти человеку жизнь. А если шок вызван высоким уровнем сахара, то ваша помощь не принесет ему большего вреда.
Диабетическая кома возникает, если в организме слишком много сахара (глюкозы) и недостаточно гормона инсулина, вырабатываемого поджелудочной железой.
Как распознать? Диабетическая кома наступает медленно и иногда это состояние принимают за опьянение, потому что у больного появляются расстройство сознания и дезориентация. Среди других симптомов: сонливость, сильная жажда, учащенное затрудненное дыхание, горячая сухая кожа.
Что делать? При диабетической коме помощь нужно оказывать как можно быстрее. Если больной:
— без сознания, то сразу же вызывайте скорую помощь. Проверьте пульс, зрачки, вслушайтесь в дыхание: если пульс не прощупывается и больной не дышит, приступайте к непрямому массажу сердца. Если есть пульс и больной дышит, то обеспечьте доступ воздуха, положите его на левый бок и следите за ним.
— больной в сознании, то дайте ему еду или питье, содержащие сахар. Если через 15 минут больному не станет лучше, вызывайте скорую помощь.

Рекомендации
Избежать диабетической комы и других осложнений диабета поможет только привычка крайне внимательно следить за своим здоровьем.
Стоит предупредить всех родных и знакомых о том, что у вас диабет.
Кроме этого, рекомендуется даже носить специальные украшения с указанием вашей болезни – так незнакомые люди узнают, что вы страдаете диабетом и в нужный момент смогут что-то предпринять.
Также стоит иметь дома запас глюкагона и обучить близких готовить и делать инъекции глюкагона, говорится в медицинском справочнике «Книга медика».
Выходя из дома, всегда имейте при себе быстродействующие углеводы.
Если вы помогаете больному диабетом, не бойтесь дать слишком много сахара – его скорректируют врачи.
Источник
 Как людям с сахарным диабетом избежать COVID-19, как действовать, если инфекция возникла, и что делать, чтобы её течение было легче, рассказывает врач-психоэндокринолог и президент Российской диабетической ассоциации Михаил Богомолов:
Как людям с сахарным диабетом избежать COVID-19, как действовать, если инфекция возникла, и что делать, чтобы её течение было легче, рассказывает врач-психоэндокринолог и президент Российской диабетической ассоциации Михаил Богомолов:
— К сожалению, люди с диабетом сталкиваются с более высоким риском осложнений коронавирусной инфекции вплоть до летальных исходов. При диабете частота серьезных осложнений и смертность намного выше, чем без этой болезни. Мы ожидаем, что уровень смертности со временем снизится, так как мы научимся лучше выявлять и лечить эту конкретную инфекцию.
COVID-19 часто сравнивают с обычным сезонным гриппом, который у пациентов с диабетом тоже протекает более тяжело. При этом утверждают, что коронавирусная инфекция не опаснее. Это не так, она более серьезна, чем сезонный грипп, для всех людей, включая и тех, у кого есть диабет. Поэтому все стандартные меры предосторожности во избежание заражения, о которых широко сообщалось, имеют еще большее значение в отношении коронавируса.
Не будем на них останавливаться подробно, поскольку они уже всем известны. Скажем лишь несколько слов о масках, о которых продолжают идти споры. Мы призываем людей с диабетом следовать указаниям ВОЗ и Минздрава РФ и пользоваться ими. Наиболее эффективны маски с клапаном выдоха, которые обычно используют в промышленности.
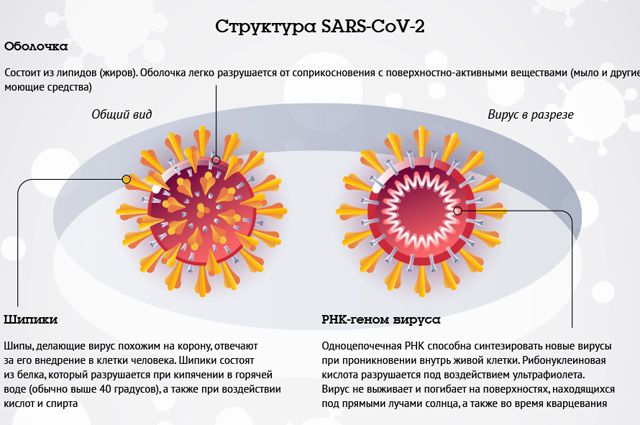
Тип сахарного диабета не столь важен
Многих волнует вопрос: при каком типе сахарного диабета выше риск заболеть COVID-19? Есть данные, что при 1 типе диабета бывает больше осложнений при цитокиновом шоке. Но нет ни одной причины полагать, что риск развития этой инфекции будет отличаться у пациентов с диабетом 1 и 2 типа. Более важно то, как люди с любым типом диабета различаются по возрасту, осложнениям и тому, насколько хорошо они справляются со своим диабетом, как эффективно его компенсируют.
Те, у кого уже есть проблемы со здоровьем, связанные с диабетом, вероятно, будут иметь худшие результаты, если они заразятся COVID-19, чем те, кто в остальном здоров. Независимо от того, какой у них тип диабета. Поэтому важен в дни эпидемии тщательнейший самоконтроль.

Действуй по плану
Людям с диабетом очень важно иметь уже подготовленный план действий на случай заболевания. Его нужно составить заранее. Прежде всего, я советую собрать все необходимые вам материалы, информацию, документы:
— Номера телефонов ваших врачей и медицинских работников, вашей аптеки и страхового агента в системе ОМС.
— Список применяемых лекарств и доз (включая витамины и добавки).
— Если вы подвержены риску снижения сахара крови (гипогликемия), то обязательно создайте запас из простых углеводов (это могут быть обычная газировка, мед, джем, желе, леденцы и т. д.), которые помогут быстро поднять уровень сахара в крови при его падении. Такой запас нужно всегда иметь с собой, так как гликемия — это серьезное состояние.
— Имейте запас лекарств и инсулина. Получите заранее все нужные лекарства по рецепту, чтобы не приходилось выходить из дома. Обязательно узнайте заранее о возможности доставки ваших лекарств из аптек. Всегда имейте инсулин на месяц вперед на случай, если вдруг вы заболеете или не сможете пополнить запас.
— Имейте дополнительные принадлежности, такие, как спирт, санитайзеры и мыло для мытья рук.
— Глюкагон и кетоновые полоски для диагностики в случае взлетов и падений сахара в крови.

Следите за своим состоянием
Если вы почувствуете симптомы, типичные для COVID-19, немедленно обратитесь к врачу. У взрослых это могут быть:
— Затрудненное дыхание или одышка.
— Сухой кашель и жар.
— Постоянная боль или давление в груди.
— Путаница в сознании или неспособность проснуться, когда вас будят.
— Синюшность губ или лица.
Если вы почувствуете, что у вас развиваются подобные симптомы, позвоните своему врачу и расскажите о них. При этом заранее соберите минимальный комплект для возможной госпитализации. В него должны входить:
— Ваш глюкометр для определения глюкозы в крови с запасом не менее 150 полосок.
— Упаковка полосок для определения кетонов в моче.
— Хорошо иметь литровую бутылку с водой, чтобы было удобнее следить за потреблением жидкости.

Что необходимо делать, если вы заболели?
Вот несколько важных общих советов, которые помогут вам:
— Пейте много жидкости. Если у вас возникают проблемы с удержанием воды, делайте маленькие глотки каждые 15 минут в течение дня, чтобы избежать обезвоживания.
— Если уровень сахара в крови снизился ниже 3,3 ммоль/л (или ниже вашего целевого диапазона), съешьте 15 г простых углеводов, которые легко усваиваются. Это могут быть мед, джем, желе, леденцы, фруктовое мороженое, сок или обычная газировка. Через 15 минут после этого проверьте сахар крови, чтобы убедиться, что он повышается. Потом проверяйте его уровень в течение дня и ночи (обычно каждые 2-3 часа). А при использовании системы постоянного мониторирования глюкозы в крови следите за показателями ежечасно (но старайтесь избегать синдрома избыточного контроля).
— Если уровень сахара в крови был высоким (выше 13 ммоль/л) более 2 раз подряд, то проверьте наличие кетонов в моче, чтобы избежать диабетического кетоацидоза и диабетической комы. В таких случаях немедленно звоните своему врачу, с которым заранее договорились о возможности звонков. Особенно это важно, если у вас средние или большие кетоны (или есть указания на наличие следов или небольших кетонов).
Источник
Сахарный диабет – серьёзная эндокринная патология, связанная с абсолютной или относительной инсулиновой недостаточностью, которая приводит к тому, что в плазме крови повышается уровень сахара. Услышав диагноз «Сахарный диабет», многие пациенты впадают в уныние, так как считают данное заболевание чуть ли не приговором.
Без сомнения, сахарный диабет – болезнь, полностью излечить которую невозможно, но диабет можно успешно контролировать и жить с ним. Сахарный диабет затрагивает весь организм, больной должен поменять образ жизни, научиться употреблять определённые продукты. Жизнь с диабетом вынуждает больного постоянно контролировать уровень сахара, иногда по нескольку раз в день, считать хлебные единицы и калории, постоянно вводить инсулин или принимать сахаропонижающие таблетки. На первых порах больному кажется, что сделать всё это правильно очень сложно, у него возникает много вопросов – что можно и что нельзя делать при сахарном диабете? Какова будет его жизнь с диабетом? Постараемся ответить на эти вопросы и дать некоторые советы больному диабетом.
Первое, с чего нужно начать – объяснить диабетику, что несмотря на вынужденные ограничения, он может успешно контролировать уровень сахара. При этом можно вести привычный образ жизни, постигать новое, путешествовать. Жизнь с диабетом может незначительно отличаться от жизни других людей, если следовать определённым правилам и знать, что можно и нужно делать при таком заболевании, как диабет.

Диабет – что можно и нужно делать больному?
1. Прежде всего, больной диабетом должен интересоваться своим заболеванием, находить и запоминать информацию о сахарном диабете, посещать школу для диабетических больных. Не быть пассивным исполнителем команд врача, понимать смысл каждого вмешательства и совета. Важно! Каждый больной, по примеру других людей, которые научились контролировать своё заболевание, может жить с диабетом.
2. Диабет можно успешно контролировать, если диабетик несёт ответственность за своё здоровье и выполняет все назначения врача. Крайне важен контакт врач – пациент, когда сам больной – активный и ответственный участник всего лечебного процесса.
3. Жизнь с диабетом требует от больного много новых умений, в частности, осуществлять самоконтроль глюкозы крови и знать свой уровень сахара. Существуют различные модификации глюкометров, необходимо уметь пользоваться глюкометром, используя тест-полоски. После измерения результата, нужно записать уровень сахара в дневнике. Если уровень сахара значительно повышен, необходимо обратиться к врачу –эндокринологу, либо вызвать бригаду скорой помощи (при его чрезмерном повышении).
4. У больного диабетом, часто одновременно присутствуют другие заболевания и состояния, такие как ожирение, избыточный вес, гипертония, ишемическая болезнь. Поэтому, кроме самоконтроля гликемии (уровень сахара), больной с диабетом должен следить за весом, регулярно взвешиваясь дома, измерять артериальное давление, показатели пульса и полученные данные также записывать. Гипертония и сахарный диабет ухудшают течение каждого заболевания в отдельности, поэтому можно и нужно контролировать диабет, одновременно поддерживая давление крови в оптимальных пределах (менее 130/80 мм.рт.ст.).
5. Больной с диабетом должен максимально изучить и понять свой недуг, насколько это для него возможно. Пациент должен знать, что сахарный диабет (СД) бывает двух типов. 1 тип СД – инсулинзависимый, когда в организме наблюдается абсолютная нехватка гормона инсулина. Эта разновидность СД лечится только с помощью инсулина. 2 тип сахарного диабета отличается нечувствительностью тканей к имеющемуся инсулину. Лечится диабет второго типа, как правило, таблетированными сахаропонижающими препаратами.
Больному СД 2 типа необходимо знать, что при длительном течении и недостаточном эффекте от таблеток, при возникновении осложнений (ангиопатия, поражении печени и почек), ему может быть назначен инсулин. Больной диабетом должен быть готов к этому и знать, что данная мера позволит ему лучше контролировать заболевание, поддерживать уровень сахара в норме, профилактировать осложнения диабета. Не следует воспринимать возможную инсулинотерапию как признак ухудшения состояния и отказываться от неё.
6. Диабетик должен знать те продукты, которые ему можно употреблять, какие специальные блюда приготовить, чтобы диабет был под контролем. Разбираться в продуктах, которые ему абсолютно противопоказаны и что делать, если произошло грубое нарушение диеты. Существует специальная диета при диабете и больной должен быть информирован, в каких продуктах содержится максимальное количество простых углеводов, и после употребления каких пищевых веществ, и через какое время, уровень сахара будет максимально повышен. Необходимо вести пищевой дневник, куда регулярно записывать съеденные продукты, уровень сахара в крови (гликемию), количество и дозы таблеток или введённого инсулина.
Необходимо иметь представление, что диета при диабете имеет некоторые отличия в зависимости от типа (1 или 2 тип диабета). Диета при диабете 1 типа менее строгая, диабетик на инсулине никогда не должен быть голодным, так как низкий сахар в крови может быть чреват такими опаснейшими осложнениями, как гипогликемия и гипогликемическая кома. При этих состояниях уровень сахара резко падает, что сопровождается потерей сознания и значительными сдвигами в обеспечении энергией жизненноважных органов, и прежде всего мозга.
Гипогликемическая кома может развиться при передозировке инсулина, недостаточном приёме пищи после введения инсулина и усиленной физнагрузке. Гипогликемическая кома развивается за секунды, и в отсутствии помощи может закончиться летально. Поэтому больной всегда должен быть предельно внимателен при введении инсулина, при первых признаках того, что у него низкий сахар, о чём скажет дрожь, резкий голод, желание съесть сладкое, потливость, тремор, диабетик должен немедленно съесть что-нибудь сладкое – конфету, ложку мёда или варенья, сахар.
Больной всегда должен иметь с собой конфеты или кусковой сахар на случай гипогликемии. Диабет – опасен, так как есть возможность вовремя не оценить появление гипогликемии и это приведёт к тяжёлым последствиям. Со временем, многие больные перестают чувствовать признаки снижения сахара (гипогликемия), и могут внезапно без предвестников впасть в коматозное состояние.
7. Диета при диабете включает в себя строгое ограничение простых углеводов (сахаров). При 1 типе диабета диета менее строгая. Больному не рекомендуется употребление в пищу сахара, варенья, мёда, пирожных, тортов, кондитерских изделий, сладких газированных напитков, джема, повидла, белого хлеба, булок, манной крупы и риса. При таком резком ограничении сладкого, многие больные склонны нарушать диету. Поэтому в питание можно включать сахарозаменители, они не несут углеводной нагрузки и калории. Алкогольная продукция не рекомендуется к употреблению при диабете.
Значительно ограничиваются бананы, картофель, макаронные изделия, виноград, сухофрукты, бобовые, сладкие фрукты (ананасы, персики, дыни, абрикосы).
Диета при диабете предусматривает ограничение животного жира (баранина, свинина, смалец, масло сливочное, жирная молочная продукция). Дают достаточное количество овощей и листовой зелени. Например, огурцы, капусту, зелёные салаты, кабачки можно употреблять без ограничения.
8. Обязательно планировать свой режим активности, так как физическая нагрузка оказывает значительное влияние на уровень сахара (понижает его). Сильная физическая нагрузка, недостаточное потребление пищи на фоне сахароснижающей терапии, приводит к гипогликемии (низкий сахар).
9. Больной сахарным диабетом, получающий инсулин, должен разбираться в различных типах инсулина. Знать, что инсулин бывает короткого, ультракороткого, средней продолжительности действия. Существуют также длинный и комбинированный инсулины, имеющие определённое время начала и продолжительность действия. Эту информацию, а также дозы инсулина, когда и сколько единиц вводить, взаимосвязь введения инсулина с приёмом пищи, больной получает от эндокринолога.
10. Необходимо информировать больного диабетом, особенно находящегося на инсулинотерапии, о возможных острых осложнениях (гипогликемическая кома), гипергликемия, научить принципам оказания неотложной помощи.
11. Так как тяжесть сахарного диабета, особенно при длительном течении, часто обусловлена появлением хронических осложнений (нейропатии, ангиопатии), больной должен знать правила ухода за кожей ног. Микро и макроангиопатии неизбежно появляются у больного диабетом. В силах диабетика не допустить развития диабетической стопы, хронических язв и некрозов (гангрены ног). Необходимо ежедневно осматривать стопы на предмет наличия потёртостей, мозолей, ранок, которые при сахарном диабете очень плохо эпителизируются (заживают). При появлении последних, нужно срочно обратиться за лечением к хирургу. Ухаживать за кожей ног, не допускать даже малейшего травмирования при маникюре, обрезании ногтей, иметь удобную обувь, препятствующую формированию мозолей, опрелостей, трещин – действенные меры по профилактике.
Следуя этим рекомендациям, можно быть уверенными, что поздние осложнения диабета не наступят, либо будут выражены минимально.
Источник
