Что нужно делать при диабете 1 типа

Диабет 1 типа – ювенильный, инсулинозависимый диабет – опасное хроническое заболевание, в основном встречающееся у молодых людей до 35 лет. Болезнь влияет на почки, сердце, сосуды и зрение, снижая качество жизни и приводя к ранней смерти.

Что такое диабет первого типа, чем он опасен?
Ювенильный диабет 1 типа (СД1) – болезнь, связанная с нарушением обмена веществ, а именно с дефицитом гормона инсулина и повышенной концентрацией глюкозы в крови. Это аутоиммунное заболевание, при котором иммунитет ошибочно уничтожает собственные клетки организма, поэтому его сложно лечить. Болезнь поражает и взрослых и детей. Стать инсулинозависимым малыш может после перенесённого вируса или инфекции. Если сравнивать статистику по диабету 1 и 2-го типа, СД1 встречается примерно в одном из 10 случаев.
Диабет первого типа опасен тяжелыми осложнениями – он постепенно разрушает всю сосудистую систему. Например, СД1 значительно увеличивает риск развития сердечнососудистых заболеваний: страдающие гипергликемией люди чаще подвергаются инсультам и инфарктам. Продолжительность жизни женщины, страдающей сахарным диабетом 1 типа, на 15 лет меньше, чем у здоровой ровесницы. Больные гипергликемией мужчины доживают в среднем до 50-60 лет и умирают на 15-20 лет раньше сверстников.
Диабетики всю жизнь должны соблюдать режим питания и распорядок дня, принимать инсулин и следить за содержанием сахара в крови. При соблюдении всех рекомендаций эндокринолога, а именно этот врач лечит сахарный диабет 1-го и 2-го типа, можно избежать опасных осложнений и жить нормальной жизнью.
Как развивается диабет 1 типа
Каков пусковой механизм развития диабета 1 типа, как и всех аутоиммунных заболеваний, до сих пор нет точного ответа. А вот главная причина болезни известна – недостаток инсулина возникает из-за гибели клеток островков Лангерганса. Островки Лангерганса – участки на хвосте поджелудочной железы, продуцирующие эндокринные клетки, которые участвуют в различных жизненных процессах.
Роль эндокринных клеток обширна, чтобы в этом убедиться, достаточно рассмотреть несколько примеров:
- Альфа-клетки производят гликоген, который накапливает энергию в печени. Этот полисахарид основная форма хранения глюкозы: запасы гликогена в печени у здорового человека могут достигать 6% от общей массы тела. Гликоген из печени доступен всем органам и может быстро восполнить дефицит глюкозы в организме.
- Бета-клетки вырабатывают инсулин, перерабатывающий глюкозу из крови в энергию. При недостаточном количестве бета-клеток или их некачественной работе, инсулина недостаточно, поэтому глюкоза остается в крови в неизменном виде.
- Дельта-клетки отвечают за выработку соматостатина, участвующего в работе желез. Соматостатин ограничивает секрецию соматотропина – гормона роста.
- ПП-клетки стимулируют выработку желудочного сока, без которого невозможно полноценное переваривание пищи.
- Эпсилон-клетки выделяют секрет, возбуждающий аппетит.
Островки Лангерганса снабжены капиллярами, иннервированы блуждающим и периферическим нервами, и имеют мозаичное строение. Островки, вырабатывающие определённые клетки, связаны между собой. Бета-клетки, вырабатывающие инсулин, угнетают производство глюкогена. Альфа-клетки подавляют продуцирование бета-клеток. Оба островка уменьшают количество производимого соматостатина.
Сбой иммунных механизмов приводит к тому, что иммунные клетки организма атакуют клетки островков Лангерганса. В силу того, что 80% поверхности островков занято бета-клетками, больше всего разрушаются именно они.
Погибшие клетки невозможно восстановить, оставшиеся клетки производят слишком мало инсулина. Его недостаточно для того, чтобы перерабатывать поступающую в организм глюкозу. Остаётся только принимать инсулин искусственно в виде инъекций. Сахарный диабет становится приговором на всю жизнь, он не излечим, и приводит к развитию сопутствующих заболеваний.
Причины развития сахарного диабета первого типа
Развитие диабета 1 типа провоцируют следующие заболевания:
- Тяжелые вирусные инфекции (краснуха, ветрянка, цитомегаловирус, гепатит, свинка). В ответ на инфекцию организм вырабатывает антитела, которые одновременно с клетками вируса разрушают бета-клетки, во многом схожие с клетками инфекции. В 25% случаев после перенесённой краснухи человеку диагностируют сахарный диабет.
- Аутоиммунные заболевания щитовидной железы и надпочечников, вырабатывающих гормоны: аутоиммунный тироидит, хроническая надпочечниковая недостаточность.
- Гормональные заболевания: синдром Иценко-Кушинга, диффузный токсический зоб, феохромоцитома.
- Длительный приём ряда лекарств. Опасны антибиотики, таблетки против ревматизма, биодобавки с селеном – все они провоцируют гипергликемию – повышенное содержание глюкозы в крови.
- Беременность. Гормоны, вырабатываемые плацентой, увеличивают уровень сахара в крови. Поджелудочная железа испытывает повышенную нагрузку и не справляется с производством инсулина. Так развивается гестационный диабет. Это заболевание требует наблюдения и может проходить бесследно после родов.
- Стресс. Когда человек сильно нервничает в кровь выбрасывается большое количество адреналина и глюкокортикостероидов, разрушающих бета-клетки. У пациентов, имеющих генетическую предрасположенность, именно после стресса ставят диагноз «сахарный диабет 1 типа».
Причины сахарного диабета 1 типа у детей и подростков
Многие родители заблуждаются, думая, что диабетики заболели, так как ели много шоколада и сахара. Если ограничить ребёнка в сладком, его скорее можно защитить от диатеза, чем от диабета. Дети заболевают диабетом в раннем возрасте не из-за неправильного питания. Об этом говорят выводы ученых, изучающих эту проблему.
Авторитетный учёный Andreas Beyerlein из Мюнхенского Центра Гельмгольца провёл исследование, по завершению которого были сделаны следующие выводы:
- Перенесённая в возрасте 0-3 лет сильная вирусная инфекция в 84 % приводят к развитию сахарного диабета 1 типа, причём чаще диагностируют патологию по достижению ребёнком 8-летнего возраста.
- ОРВИ в острой форме, перенесённое младенцами до 3-х месяцев, вызывает диабет в 97% случаев.
- У детей, имеющих наследственную предрасположенность к гипергликемии, увеличивается риск развития заболевания в зависимости от алиментарных факторов (питания): искусственное вскармливание, раннее употребление коровьего молока, высокий вес при рождении (выше 4,5 кг).
Существует два пиковых возраста для обнаружения сахарного диабета у детей – 5-8 лет и подростковый период (13-16 лет). В отличие от взрослых, детский диабет развивается очень быстро и бурно. Проявляется болезнь с острой формы кетоацидоза (отравления кетоновыми телами, образующимися в печени) или диабетической комы.
Что касается наследственности, то вероятность передачи СД1 невысока. Если диабетом 1 страдает отец, риск передачи детям составляет 10%. Если мать, то риски сокращаются до 10%, а при поздних родах (после 25 лет) до 1%.
У однояйцевых близняшек риски заболеть разнятся. Если болеет один ребенок, то у второго заболевание возникает не чаще чем в 30-50 %.
Осложнения диабета 1 типа
Помимо самого сахарного диабета, не менее опасными являются его осложнения. Даже при небольшом отклонении от нормы (5,5 ммоль/литр натощак) кровь сгущается и становится вязкой. Сосуды теряют эластичность, и на их стенках образуются отложения в виде тромбов (атеросклероз). Сужается внутренний просвет артерий и сосудов, органы не получают достаточного питания, замедлен вывод токсинов из клеток. По этой причине на теле человека возникают места некроза, нагноения. Возникает гангрена, воспаление, сыпь, ухудшается кровоснабжение конечностей.
Повышенный сахар в крови нарушает работу всех органов:
- Почки. Назначение парных органов – фильтрация крови от вредных веществ и токсинов. При уровне сахара более 10 ммоль/литр почки перестают перестают качественно выполнять свою работу и пропускают сахар в мочу. Сладкая среда становится прекрасной базой для развития болезнетворной микрофлоры. Поэтому обычно сопровождают гипергликемию воспалительные заболевания мочеполовой системы – цистит (воспаление мочевого пузыря) и нефрит (воспаление почек).
- Сердечно-сосудистая система. Атеросклеротические бляшки, образуемые по причине повышенной вязкости крови, выстилают стенки сосудов и уменьшают их пропускную способность. Сердечная мышца миокард, перестаёт получать полноценное питание. Так наступает инфаркт – некроз сердечной мышцы. Если заболевший человек не страдает сахарным диабетом, он почувствует при инфаркте дискомфорт и жжение в грудной клетке. У диабетика снижается чувствительность сердечной мышцы, он может умереть неожиданно. То же самое касается сосудов. Они становятся ломкими, что увеличивает риск инсульта.
- Глаза. Диабет повреждает мелкие сосуды и капилляры. Если тромб перекрывает крупный сосуд глаза, происходит частичное отмирание сетчатки, и развивается отслойка или глаукома. Эти патологии неизлечимы и ведут к слепоте.
- Нервная система. Неполноценное питание, связанное с серьезными ограничениями при диабете 1 типа, приводит к отмиранию нервных окончаний. Человек перестаёт реагировать на внешние раздражители, он не замечает холода и обмораживает кожу, не чувствует жара и обжигает руки.
- Зубы и дёсны. Диабет сопровождается заболеваниями полости рта. Дёсна размягчаются, увеличивается подвижность зубов, развивается гингивит (воспаление дёсен) или пародонтит (воспаление внутренней поверхности десны), что приводит к потере зубов. Особенно заметно влияние инсулинозависимого диабета на зубы у детей и подростков – у них редко можно увидеть красивую улыбку: портятся даже передние зубы.
- ЖКТ. При диабете разрушаются бета-клетки, а вместе с ними и ПП-клетки, отвечающие за выработку желудочного сока. Больные диабетом часто жалуются на гастрит (воспаление слизистой оболочки желудка), диарею (понос из-за плохого переваривания пищи), образуются камни в желчном пузыре.
- Проблемы с костями и суставами. Частые мочеиспускания приводят к вымыванию кальция, в результате чего страдают суставы и костная система, увеличивается риск переломов.
- Кожа. Повышенный сахар в крови приводит к потере кожей защитных функций. Мелкие капилляры забиваются кристаллами сахара, провоцируя зуд. Обезвоживание делает кожу морщинистой и очень сухой. У больных в некоторых случаях развивается витилиго – распад клеток кожи, производящих пигмент. В этом случае тело покрывается белыми пятнами.
- Женская половая система. Сладкая среда создаёт благоприятную почву для развития условно-патогенной микрофлоры. При диабете 1 типа типичны частые рецидивы молочницы. У женщин плохо выделяется вагинальная смазка, что затрудняет половой акт. Гипергликемия негативно сказывается на развитии плода в первые 6 недель беременности. Также диабет приводит к преждевременному наступлению менопаузы. Ранний климакс наступает в 42-43 года.
Симптомы диабета 1 типа
Определить диабет помогают внешние признаки, потому что заболевание сказывается на работе всего организма. У молодых людей до 18 лет диабет развивается очень быстро и бурно. Часто случается так, что через 2-3 месяца после стрессового события (ОРВИ, переезда в другую страну) наступает диабетическая кома. У взрослых симптомы могут быть мягче, постепенно усиливаясь.
Повод для беспокойства следующие признаки:
- Частые мочеиспускания,человек ходит в туалет несколько раз за ночь.
- Потеря веса (диета и желание сбросить вес в подростковом возрасте чревато быстрым развитием гипергликемии).
- Появление морщин не по возрасту, сухость кожных покровов.
- Повышенное чувство голода при недостатке веса.
- Вялость, апатия, подросток быстро утомляется, у него появляются тягостные мысли.
- Обмороки, резкая головная боль, проблемы со зрением.
- Постоянная жажда, сухость во рту.
- Специфический запах ацетона изо рта, а при тяжелом состоянии и от тела.
- Ночная потливость.
Если было замечено хотя бы несколько симптомов, больного следует немедленно отправить к эндокринологу.
Чем моложе организм, тем быстрее наступает кома.
Диагностика сахарного диабета
Эндокринолог обязательно назначит следующие анализы на диабет:
- Анализ на уровень глюкозы в крови. Взятие крови проводится натощак, последний приём пищи должен быть не ранее 8 часов до этого. Нормой считается показатель ниже 5,5 ммоль/литр. Показатель до 7 ммоль/литр указывает на высокую предрасположенность, 10 ммоль/литр и выше говорит о гипергликемии.
- Пероральный тест на толерантность к глюкозе. Этот анализ делается тем, у кого выявлен риск развития диабета. На голодный желудок пациент принимает раствор глюкозы. Затем спустя 2 часа берут кровь на сахар. В норме показатель должен быть ниже 140 мг/дл. Уровень сахара в крови свыше 200 мг/дл подтверждает сахарный диабет.
- Анализ на гликозилированный гемоглобин A1C. Лишний сахар в крови вступает в реакцию с гемоглобином, поэтому тест на A1C показывает, как долго в организме уровень сахара превышает норму. Мониторинг проводится каждые 3 месяца, уровень гликозилированного гемоглобина не должен превышать 7%.
- Анализ крови на антитела. Для диабета 1 типа характерно обилие антител к клеткам островков Лангерганса. Они уничтожают клетки организма, поэтому их называют аутоиммунными. Выявив эти клетки, определяют наличие и тип диабета.
- Анализ мочи – микроальбуминурия. Выявляет белок в моче. Он появляется не только при проблемах с почками, но и при повреждении сосудов. Высокие показатели белка альбумина ведут к инфаркту или инсульту.
- Скрининг на ретинопатию. Высокое содержание глюкозы приводит к закупорке мелких сосудов и капилляров. Сетчатка глаза не получает подпитки, она со временем отслаивается и приводит к слепоте. Специальная цифровая аппаратура позволяет делать снимки задней поверхности глаза и увидеть места повреждения.
- Анализ на гормоны щитовидной железы. Повышенная активность щитовидки приводит к гипертиреозу – чрезмерной выработке гормонов. Гипертиреоз опасен тем, что продукты распада тиреоидных гормонов увеличивают уровень глюкозы в крови, диабет сопровождается ацидозом (высоким содержанием ацетона в моче), остеопорозом (вымыванием кальция из костей), аритмией (сбоем сердечного ритма).
Лечение сахарного диабета 1 типа
Сахарный диабет 1 типа не излечим, потому что восстановить бета-клетки невозможно. Единственный способ поддержания нормального уровня сахара в крови у больного человека – приём инсулина – гормона, вырабатываемого бета-клетками островков Лангерганса.
По скорости воздействия и длительности эффекта лекарства с инсулином делятся на категории:
- Короткого действия (Инсуман Рапид, Актрапид). Они начинают действовать спустя 30 минут после приёма, поэтому их нужно принимать за полчаса до еды. При введении препарата внутривенно он активизируется спустя минуту. Длительность эффекта – 6-7 часов.
- Ультракороткого действия (Лизпро, Аспарт). Начинают работать спустя 15 минут после инъекции. Действие продолжается всего 4 часа, поэтому препарат используется для помпового введения.
- Средней длительности (Инсуман Базал, Протафан). Эффект наступает спустя час после введения и длится 8-12 часов.
- Длительного воздействия (Тресиба). Препарат вводят раз в сутки, он не имеет пика действия.
Лекарства подбираются больному индивидуально в комплексе с другими препаратами, предотвращающими негативное воздействие повышенной глюкозы в крови.
Новые методы лечения СД1
Сейчас ученые предлагают новые методики лечения инсулинозависимого сахарного диабета. Например, интересен метод трансплантации бета-клеток или замена целиком поджелудочной железы. Также опробованы или находятся в разработке генетическая терапия, лечение стволовыми клетками. В будущем эти методы смогут заменить ежедневные уколы инсулина.
Физические нагрузки при диабете
Физическая нагрузка при сахарном диабете 1 типа просто необходима, хотя существуют ограничения относительно вида спорта. Упражнения нормализуют артериальное давление, улучшают самочувствие, нормализуют вес. Но в некоторых случаях физическая нагрузка вызывает скачки уровня глюкозы в крови.
При сахарном диабете 1 типа нельзя себя перегружать, поэтому тренировка не должна превышать 40 минут в день. Допустимы следующие виды спорта:
- ходьба, катание на велосипеде;
- плавании, аэробика, йога;
- настольный теннис, футбол;
- занятия в тренажёрном зале.
Противопоказана любая нагрузка, если в моче обнаружены кетоны – продукты распада белка, а также повысилось артериальное давление или появились проблемы с сосудами.
Где диагностируют и лечат диабет 1 типа в Санкт-Петербурге, цены
При подозрении на диабет обязательно сдайте анализы, сделать это можно в клинике Диана в СПБ. Здесь же можно получить консультацию опытного эндокринолога, пройти экспертное УЗИ поджелудочной железы и другие виды диагностики. Стоимость УЗИ – 1000 руб, стоимость приема эндокринолога – 1000 руб.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
Поделиться ссылкой:
Что такое диабет
Глюкоза – это топливо для наших клеток. Когда мы едим, она попадает в кровь, а оттуда разносится по всему организму. Если по какой-то причине глюкоза не достигает клеток, она начинает накапливаться в крови, отравляя нас. Возникает сахарный диабет (СД).
«В 2019 году на нашей планете было зарегистрировано 463 миллиона больных диабетом в возрасте от 20 до 79 лет. Получается, что один из 11 взрослых в мире и нашей стране страдает этим заболеванием», – сообщает Татьяна Николаевна Маркова, д.м.н., профессор кафедры эндокринологии и диабетологии МГМСУ имени А. И. Евдокимова, заведующая эндокринологическим отделением ГКБ № 52 Департамента здравоохранения Москвы.
В чем разница между диабетом 1-го и 2-го типа?
Нарушения углеводного обмена, приводящие к сахарному диабету, могут носить разный характер.
Сахарный диабет 1-го типа (иногда его ошибочно называют диабет первой степени) развивается, когда глюкоза не усваивается клетками из-за низкого уровня или полного отсутствия в организме гормона инсулина. Этот гормон вырабатывается поджелудочной железой и взаимодействует с клеточными рецепторами, помогая глюкозе из крови попадать внутрь клеток. Самостоятельно глюкоза в клетки попасть не может. Если поджелудочная железа вырабатывает слишком мало инсулина или не вырабатывает его вообще, уровень глюкозы в крови растет, возникает гипергликемия (рис. 1).
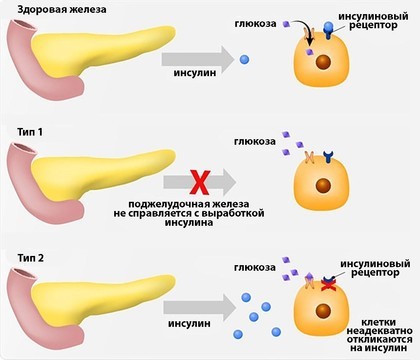 Рисунок 1. Два типа диабета. Источник: shutterstock/FOTODOM
Рисунок 1. Два типа диабета. Источник: shutterstock/FOTODOM
Диабет 2-го типа – инсулиннезависимый. Он возникает, когда мембранные рецепторы наших клеток теряют способность взаимодействовать с инсулином. При этом инсулин продолжает вырабатываться, иногда даже в повышенных количествах. Больным СД 2-го типа далеко не всегда нужны инъекции инсулина, в отличие от пациентов с СД 1-го типа.
СД 1-го типа обычно развивается в детстве (чаще – в 4-7 лет) или подростковом возрасте (10-14 лет), но может возникнуть и у взрослых (обычно в 20-30 лет). СД 2-го типа – это взрослый диабет, он развивается постепенно, и большое значение в его развитии играет неправильное питание.
Важно! В последние десятилетия СД 2-го типа, который раньше встречался у взрослых старше 40 лет, существенно «помолодел». Теперь этот диагноз нередко ставят подросткам с ожирением.
Какой тип диабета «лучше»?
Если бы существовала возможность выбора, то стоило бы сделать его в пользу СД 2-го типа. Эта разновидность диабета – по крайней мере на первых порах – не требует введения инсулина, а лишь назначения сахароснижающих препаратов, снижения веса и соблюдения диеты.
Диабет 1-го типа без лечения довольно быстро приводит к тяжелым осложнениям и даже летальному исходу. Но не стоит отчаиваться! При соблюдении диеты и правильном расчете дозы инсулина больной СД 1-го типа имеет все шансы дожить до глубокой старости, ведя практически такой же образ жизни, как и здоровые люди. С той лишь разницей, что инсулин не вырабатывается в его организме, а вводится извне.
Диабет 1-го типа составляет примерно 5-10% всех диагностируемых случаев диабета. На диабет 2-го типа приходится 90%-95% случаев.
Причины диабета
Сахарный диабет первого типа развивается из-за дефекта иммунной системы, которая начинает атаковать антителами клетки поджелудочной железы, вырабатывающие инсулин (бета-клетки островков Лангерганса). Спровоцировать иммунную систему могут:
- Наследственность. Если СД 1-го типа страдает отец, то шансы детей заболеть – 5-10%, если мать – 2,5-5%, брат или сестра – 5%.
- Вирусные инфекции, поражающие в том числе и поджелудочную железу, например, гепатит (А, В, С и др.), эпидемический паротит (свинка), краснуха, ветряная оспа.
- Токсическое воздействие этанола (как результат панкреонекроза), нитрозаминов, пестицидов и прочих ядов.
Сахарный диабет развивается при гибели свыше 80% клеток, продуцирующих инсулин.
СД 2-го типа в основном развивается в результате ожирения, приводящего к изменению структуры инсулиновых рецепторов и снижению их восприимчивости к гормону. Однако, свою роль играют и генетические факторы.
Кто в группе риска
Факторы риска для СД 1-го типа не так ясны, как для диабета 2 типа. Среди людей, больше других подверженных этому заболеванию:
- Люди, чьи близкие родственники (родители, братья или сестры) болеют диабетом 1 типа.
- Дети и подростки. Диабет 1-го типа чаще всего проявляется в молодом возрасте.
- Люди белой расы (в США у белых чаще развивается диабет 1 типа, чем у афроамериканцев и латиноамериканцев).
СД 2-го типа чаще развивается у взрослых людей с лишним весом и женщин, переболевших гестационным диабетом.
В чем опасность диабета
На фоне постоянно высокого сахара в крови или так называемых «качелей» (чередования гипер- и гипогликемии) страдает головной мозг, который работает на чистой глюкозе, да и другие органы во главе с сердцем и почками выходят из строя. Человек, больной диабетом, может умереть из-за слишком высокой или очень низкой концентрации глюкозы в крови.
Поражая сосуды и нервные окончания, диабет может привести к потере зрения вплоть до слепоты и диабетической стопе с незаживающими язвами, последующим развитием гангрены и ампутацией.
Симптомы диабета на разных стадиях
Симптомы диабета 1-го типа обычно бывают очень яркими, в отличие от сахарного диабета 2-го типа.
Ранние симптомы
Ранние симптомы включают в себя:
- Жажду,
- Усиление аппетита,
- Частое обильное мочеиспускание,
- Ночное недержание мочи у детей, которые ранее не мочились в постель в течение ночи,
- Сухость во рту и в горле,
- Потерю веса (несмотря на повышенный аппетит),
- Усталость и апатию,
- Белые пятна на белье, как будто от крахмала: на самом деле это избыток содержащегося в моче сахара оставляет при высыхании такие следы на нижнем белье.
Важно! Заметив даже один-два из перечисленных выше симптомов у ребенка, расскажите обо всем педиатру.
Симптомы длительного течения диабета
Симптомы, говорящие о развитии диабета, включают:
- Боли в желудке,
- Тошноту и рвоту,
- Сонливость,
- Частое глубокое дыхание с легким запахом ацетона или моченых яблок изо рта,
- Появление выраженной сухости кожи, незаживающих ран и гнойничков,
- Раздражительность, агрессивность и другие изменения настроения и поведения.
Боли в животе, тошнота и запах ацетона изо рта – это признаки кетоацидоза, состояния, при котором организм не способен выводить токсичные для него продукты распада жиров – кетоны. Кетоны накапливаются в организме из-за того, что ввиду недоступности глюкозы жиры становятся главным источником энергии.
Симптомы гипогликемии
Если ваш ребенок или близкий человек болен СД 1-го типа – очень важно знать симптомы гипогликемии (низкого уровня сахара в крови) и вовремя оказать первую помощь. Гипогликемия развивается очень быстро и требует немедленной помощи. Чаще всего она бывает вызвана слишком большим количеством инсулина, слишком долгим голоданием, недостаточным количеством еды, дополнительными физическими нагрузками и употреблением большого количества алкоголя.
Симптомы гипогликемии у разных людей отличаются. Убедитесь, что вы знаете все «обычные» для пациента симптомы, которые могут включать:
- дезориентацию,
- нервозность или беспокойство,
- потливость и озноб,
- раздражительность и нетерпеливость,
- головокружение и трудности с концентрацией внимания,
- голод или тошноту,
- затуманенное зрение,
- слабость или утомляемость,
- гнев, упрямство или печаль.
В случае симптомов гипогликемии у больного необходимо проверить уровень глюкозы в крови. Если уровень глюкозы значительно (на несколько ммоль/л) ниже «привычного» для больного, нужно сразу же дать пациенту 15 граммов углеводов. Это может быть содовая, фруктовый сок, мед или просто раствор сахара в воде.
Есть ли разница в симптомах у женщин, мужчин и детей?
Если говорить о СД 1-го типа, его симптомы у людей разного пола и возраста практически не различаются. Этот тип диабета имеет довольно яркие проявления, что облегчает диагностику. Интересно, что в раннем возрасте мальчики заболевают СД 1-го типа чаще, чем девочки, а среди подростков и взрослых все происходит наоборот.
У младенцев и детей ясельного возраста ранние симптомы диабета могут быть не такими явными. Бывает трудно определить, хочет ли маленький ребенок пить, ведь он еще не способен сказать об этом.
У детей, которые носят подгузник, одним из симптомов диабета может стать сыпь на коже, которая является следствием грибковой инфекции (дрожжи быстро развиваются в моче с высоким содержанием сахара) и не проходит после использования крема.
Диагностика
Обычно диабет обнаруживают при плановом обследовании. Если говорить о детях, то это происходит во время ежегодной диспансеризации, когда ребенку делают анализ крови на сахар. Коварство СД 1-го типа в том, что он развивается очень быстро, начинаясь с сильной жажды и учащенного мочеиспускания, когда пациент фактически превращается в сифон – пьет и выделяет жидкость. Прибавьте к этому резкое похудание, сухость кожи и слизистых, одышку, слабость. В случае возникновения любых симптомов необходимо обратиться в поликлинику, а при резком ухудшении состояния – в службу скорой медицинской помощи.
К какому врачу обратиться?
К педиатру, если речь идет о ребенке, или к терапевту (врачу общей практики), если симптомы диабета появились у взрослого. При необходимости врач первичного звена направит вас к эндокринологу, который принимает в поликлинике или эндокринологическом диспансере.
Какие анализы сдать?
Диагноз «сахарный диабет» ставится на основании нескольких лабораторных тестов:
- уровень глюкозы натощак в периферической (капиллярной) крови (из пальца). Норма – 3,3-5,5 ммоль/л;
- глюкоза и кетоновые тела в моче;
- высокий уровень гликированного гемоглобина (выше 6,5-7%);
- снижение толерантности к глюкозе.
Как проводится тест на толерантность к глюкозе?
При глюкозотолерантном тесте сначала определяют уровень глюкозы в крови натощак, затем пациенту дают выпить сироп (75 г глюкозы, растворенной в 1,5 стакана воды) и измеряют уровень сахара в крови через 2 часа после нагрузки. Диагноз ставится, если:
- уровень глюкозы натощак превышает 7 ммоль/л,
- уровень глюкозы через 2 часа после нагрузки превышает 11,1 ммоль/л.
Лечение
Лечение диабета сводится к управлению болезнью на протяжении всей жизни. СД 1-го типа предполагает постоянное введение больному недостающего гормона – инсулина. Кроме того, большую роль в лечении играет соблюдение режима питания, грамотное распределение физических нагрузок и самодисциплина.
Медикаментозное лечение: инсулинотерапия
Больным СД 1-го типа каждый день нужны уколы инсулина, чтобы контролировать уровень сахара в крови и получать необходимую организму энергию. Врач вместе с пациентом подбирает наиболее эффективный тип и схему введения препарата.
Ввод фиксированной дозы инсулина
При выборе этой схемы больной вводит себе фиксированную дозу инсулина в течение дня. В этом случае нужно тщательно следить за количеством потребляемых углеводов и учитывать физическую активность, чтобы не вызвать состояние гипер- или гипогликемии.
Базально-болюсная схема
Данная схема имитирует выработку инсулина поджелудочной железой. Придерживаясь ее, больной вводит себе базальный инсулин длительного действия для поддержания уровня сахара в крови в отсутствии пищи. Перед едой, для устранения скачков сахара, вводится также болюсной инсулин короткого действия.
Его доза зависит от содержания сахара в крови и количества углеводов в потребляемых блюдах. Это более гибкая схема с точки зрения режима питания. Главное – правильно отсчитывать, сколько инсулина вам необходимо.
Важно! Дозировать инсулин в зависимости от калорийности пищи и физической нагрузки научит лечащий врач и специалисты Школы диабета. Ее адрес уточняйте в районной поликлинике. Москвичи могут узнать его по этой ссылке. Занятия в такой школе желательно проходить ежегодно. Придется тщательно анализировать все, что вы едите, рассчитывать, сколько для этого нужно уколоть единиц инсулина, и следить за тем, как организм отреагирует на инъекцию.
Как вводить инсулин
Инсулинотерапии не стоит бояться. Для удобного ввода инсулина давно разработаны простые в обращении приборы: инсулиновая помпа и «пенфилл» – шприц-ручка с инсулином.
Инсулиновая помпа
Инсулиновая помпа (рис. 2) самостоятельно вводит необходимое количество инсулина в течение дня, имитируя работу поджелудочной железы. В этом случае используется инсулин короткого действия, программу болюсного ввода инсулина перед едой можно откорректировать в зависимости от пищевых привычек.
Рисунок 2. Инсулиновая помпа. Источник: Alan Levine/Flickr.
У помповой инсулинотерапии имеется ряд противопоказаний, включающий в себя наличие психического заболевания, которое может привести к неправильному использованию прибора, сниженное зрение (если это мешает взаимодействовать с интерфейсом), острые соматические (не психические) заболевания или обострения хронических заболеваний, психоэмоциональный стресс.
Кроме того, использование помпы не рекомендуется при впервые диагностированный сахарный диабет 1-го типа, но это временное ограничение, связанное с тем, что больному необходимо сначала научиться считать инсулин, и только потом переходить к помповой терапии.
Пенфилл
Пенфилл (рис. 3) – шприц-ручка для введения инсулина. Ручка позволяет менять дозу введения инсулина с помощью селектора.
 Рисунок 3. Пенфилл. Источник: CC0 Public Domain
Рисунок 3. Пенфилл. Источник: CC0 Public Domain
Важно! Доза введенного инсулина должна максимально точно соответствовать количеству потребленных углеводов. Используя шприц-ручку, никогда не вводите избыток инсулина «на всякий случай»! Падение уровня глюкозы в крови (гипогликемия) наступает очень быстро, можно потерять сознание.
Контроль сахара
Так как доза инсулина зависит от уровня сахара в крови, его нужно постоянно измерять с помощью глюкометра (рис. 4).
 Рисунок 4. Глюкометр для измерения сахара в крови. Источник: Amanda Mills/USCDCP/Pixnio
Рисунок 4. Глюкометр для измерения сахара в крови. Источник: Amanda Mills/USCDCP/Pixnio
Спросите своего врача, каким должен быть ваш целевой уровень сахара, как часто следует его проверять. Поддержание показателя, максимально близкого к целевому, поможет вам предотвратить или отсрочить осложнения, связанные с диабетом.
Диабет в путешествии
Перед поездкой посетите своего врача и проконсультируйтесь по поводу маршрута, запланированной физической активности и возможных изменений в дозировке и схеме ввода инсулина.
Возьмите с собой необходимое количество инсулина или рецептов для его приобретения. Уточните, есть ли в наличии ваш препарат там, куда вы направляетесь. Запаситесь тест-полосками для глюкометра: смена рациона может привести к колебаниям гликемии. Лучше везти с собой в 2 раза больше медикаментов, чем вам требуется обычно.
Обзаведитесь медицинским браслетом, на котором указано, что вы страдаете диабетом. Получите туристическую страховку на случай, если вы опоздаете на рейс или вам понадобится медицинская помощь. Закажите специальное питание на борту самолета или возьмите еду в дорогу.
Глюкометр непрерывного действия и инсулиновая помпа могут отключиться при прохождении контроля с помощью рентгена в аэропорту. Попросите сотрудников таможни о ручном досмотре.
Диета
Ограничения в питании для больных СД 1-го типа актуальны, если доза вводимого инсулина – фиксированная. В первую очередь это касается углеводов. Их избыток или недостаток может спровоцировать скачки глюкозы в крови.
Если доза инсулина рассчитывается каждый раз перед приемом пищи, ограничивать себя в продуктах питания не придется. Нужно только учитывать, как тот или иной продукт влияет на уровень сахара в крови, рассчитывая его гликемический индекс (ГИ), и сколько «короткого» инсулина потребуется для контроля углеводного обмена после той или иной пищи.
«Больному диабетом 1-го типа можно есть все при условии, что правильно рассчитана доза инсулина», – говорит профессор Л. Ю. Моргунов.
Тем не менее, диета при диабете 1-го типа должна быть сбалансированной и основываться на принципах здорового питания. Уделяйте особое внимание соотношению углеводов, жиров и белков: от этого напрямую зависит количество необходимого вам инсулина.
При диабете врачи советуют сократить потребление:
- соленых, копченых, маринованных блюд,
- продуктов с высоким содержанием крахмала и жиров,
- кондитерских изделий, соусов и полуфабрикатов.
Пейте меньше фруктовых соков, сладких напитков и фаст-фуда – это вредно и для здорового человека.
Лечебная физкультура
Если вы регулярно занимаетесь спортом или фитнесом, чередуя силовые тренировки с кардионагрузками, помните о существовании «углеводного окна». По неопытности можно попасть в ситуацию жизнеугрожающей гипогликемии. Поэтому обязательно сообщите о своем диагнозе тренеру и на первых порах не занимайтесь в одиночку. Не делайте инъекции инсулина перед тренировкой, чтобы не спровоцировать падение уровня сахара в крови. Рассчитайте вместе с врачом, насколько нужно уменьшить обычную дозу инсулина в дни тренировок.
Важно! Больным диабетом, как и здоровым людям, полезна посильная физическая активность – ходьба, бег трусцой, детям – подвижные игры. На первых этапах применения инсулина избегайте длительного активного плавания, альпинизма, быстрой или требующей усилий езды на велосипеде: остро возникающее падение уровня сахара в крови (из-за введения слишком большой дозы инсулина для такой интенсивной нагрузки) со слабостью вплоть до обморока может привести к травмам и создать угрозу для жизни.
Прогноз и осложнения
Основная причина смертельных случаев и тяжелой патологии у пациентов с диабетом – сердечно-сосудистые заболевания. Запущенный СД 1-го типа часто заканчивается смертью из-за диабетического кетоацидоза. Ненадлежащее лечение сильно повышает риск осложнений диабета: слепоты, почечной недостаточности, сердечных приступов. У 15% больных диабетом развивается синдром диабетической стопы, который может привести к ампутации ног.
Снизить риск сосудистых заболеваний и замедлить их развитие на 30 лет и более у пациентов с СД 1-го типа помогает тщательный контроль уровня сахара в крови.
Качество жизни больного сахарным диабетом 1 типа на 90% зависит от самого пациента. Если соблюдать рекоменда
